Ключевые клетки это молочница
Считается, что АктиГель — эффективное средство против баквагиноза. Но помогает ли оно справиться и с молочницей тоже? Или, наоборот, может вызвать это неприятное заболевание? Расскажем о препарате и ответим на вопросы.

Баквагиноз и молочница: отличия
Нередко эти два заболевания путают. Ничего удивительного, баквагиноз и молочница (вагинальный кандидоз) имеют схожие симптомы: зуд, жжение, дискомфорт, выделения. 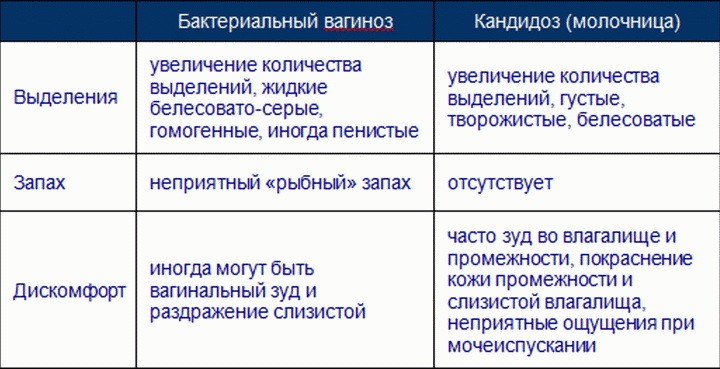
Не рекомендуется использовать АктиГель, если не знаете точно, молочница у вас или баквагиноз!
Для пояснения этого тезиса необходимо разъяснить, как работает АктиГель с заболеваниями. Тогда все станет понятно.
При бактериальном дисбалансе влагалища количество условно-патогенных штаммов резко возрастает, а полезных — падает. Проще говоря, сокращается количество лактобактерий, которые поддерживали здоровую кислотность во влагалище и не давали развиваться плохим бактериям (коккоподобным). Возбудителем чаще всего становятся бактерии Gardnerella vaginalis (второе название БВ — это гарднереллез).
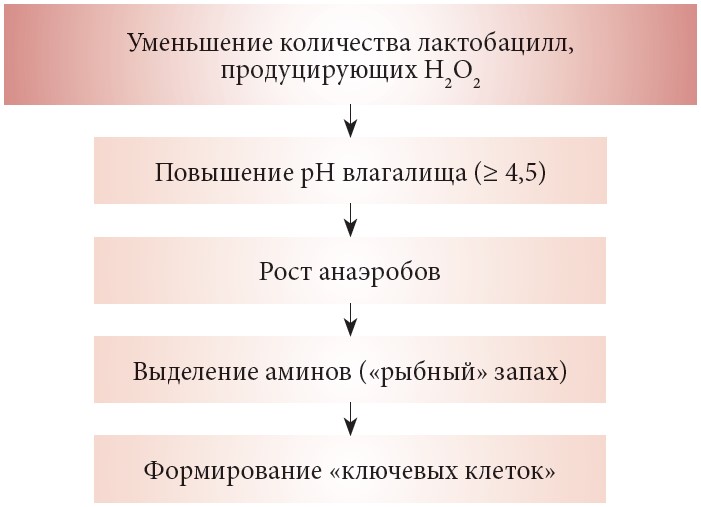
Ключевые клетки — это здоровые клетки эпителия, к которым прикрепились анаэробные гарднереллы.
Причина молочницы — заражение грибком молочницы (всего их выделяют 8). Самый распространенный — Candida albicans. Именно он является причиной 60−70% всех случаев молочницы. Заболевание развивается на фоне сниженного иммунитета, применения антибиотиков, стресса, гормональных изменений.
Однако само заболевание молочницей связано именно с попаданием инфекции, грибка!
Это происходит при несоблюдении личной гигиены (нижнее белье, незащищенный секс и др.) на фоне ослабления иммунной системы. Бактериальный дисбаланс влагалища в этой ситуации может быть лишь следствием!
Как работает АктиГель и в чем его главный эффект?
Как действует АктиГель? Максимум через двое суток после применения зуд, неприятный запах, сухость и дискомфорт проходят. При этом никакого вреда слизистым или организму гель не наносит, так как состоит из растительных компонентов — биоактивных полисахаридов в комплексе 2QR. Добывают их из мякоти алоэ лекарственного.
Через 1 месяц эффективность терапии в обеих группах составила 88 и 84% (1 и 2, соответственно). Через 3 месяца у женщин из группы 2 (пролонгированного лечения) частота рецидивов БВ была ниже.
Стойкие результаты достигнуты и по другим показателям: нормальная концентрация лактобактерий (мульти-гин актигель увеличивает количество в вагинальном биотопе лактобактерий), без которых выздоровление невозможно. Препарат восстанавливает нормальную микрофлору, что снижает риск рецидива БВ у 80%.
Слева — 95% Lactobacillus, справа — до 95% Gardnerella vaginalis.
АктиГель и молочница
Вопрос. Если АктиГель так эффективно борется с вредными бактериями, значит может помочь и при молочнице?
Что делать?
При возникновении симптомов необходимо обратиться к гинекологу. Врач возьмет мазок на все 8 возбудителей Candida, чтобы диагностировать заболевание.
Не пытайтесь лечиться сами без сдачи анализов, потому что можете потратить деньги и время впустую, а здоровью будет нанесен только вред. Поверьте, привычный дифлюкан может просто не подействовать.
Поэтому нельзя самостоятельно назначать лечение, нужно сдать мазок и посев. Посев необходим, чтобы выяснить, в какой концентрации обитает грибок, к каким препаратам чувствителен, чтобы выработать схему лечения и бороться с грибком. Это основной этап лечения.
Второй этап лечения — восстановление микрофлоры влагалища. Необходимо засеять флору лактобактериями. Это позволяет привести в норму баланс и предотвратить рецидивы молочницы после лечения. Здесь на помощь приходит АктиГель, но никак не раньше и не заменяя основное лечение.
Молочница требует комплексного подхода!
Ответ. Нет. АктиГель при лечении баквагиноза не может вызвать молочницу. При молочнице наблюдается рост дрожжеподобных грибов рода Candida. Происходит это при сильном закислении рН влагалища (рН Главная страница / Материалы от компаний / Статьи / Лечение баквагиноза и молочницы. Все ли может АктиГель?

Посещение гинеколога не обходится без взятия мазков из влагалища и уретры на степень чистоты и флору. Эти мазки - самый простой способ обнаружить некоторые болезнетворные микроорганизмы, вызывающие такие заболевания, как молочница, вагинит, бактериальный вагиноз и др.
Показаниями к взятию мазка на флору служат:
-
наличие выделений из влагалища, указывающих на возможный воспалительный процесс; боли внизу живота; жжение или зуд во влагалище; длительный прием антибиотиков; планирование беременности; профилактический осмотр и т. д.
Подготовка к сдаче мазка на флору
За 1-2 дня до сдачи мазка не рекомендуются половые контакты и спринцевания, исключается применение лубрикантов, свечей, таблеток и кремов. Мазок не следует сдавать во время менструации, так как менструальные выделения искажают лабораторную картину. За 2-3 часа до похода к гинекологу не следует мочиться. Гигиена половых органов не проводится в день визита к гинекологу, а накануне - только теплой водой без использования мыла. Мазок желательно сдавать в первые дни после менструации либо перед началом нового цикла.
Расшифровка гинекологического мазка на флору
В результатах лабораторного исследования мазка на флору могут быть указаны следующие данные:
Лейкоциты - присутствуют только в небольших количествах. Нормы их содержания во влагалище и мочеиспускательном канале - не более 10 в поле зрения, и не более 30 - в канале шейки матки. Повышение количества лейкоцитов в мазке свидетельствует о наличии воспалительного процесса.
Во время беременности нормы содержания лейкоцитов в мазке несколько повышаются. Их количество может доходить до 20-30 в поле зрения.
Плоский эпителий - это клетки, выстилающие поверхность слизистой оболочки влагалища и канала шейки матки. Нормальное их количество зависит от фазы менструального цикла. В норме плоский эпителий должен определяться в мазке в количестве 5-10 клеток. Если эпителий не обнаружен вообще, это может свидетельствовать об атрофии эпителиального слоя, тогда как повышение количества клеток плоского эпителия может свидетельствовать о воспалении.
Слизь - в умеренных количествах содержится в гинекологическом мазке и является нормой, поскольку вырабатывается железами цервикального канала и влагалища.
Лактобациллы (палочки Додерлейна) - в норме эти палочки присутствуют в большом количестве в микрофлоре влагалища. Снижение их количества свидетельствует о бактериальном вагинозе.
Дрожжи - в небольшом количестве входят в состав нормальной микрофлоры влагалища, но их повышение (свыше 104 КОЕ/мл), особенно на фоне характерного зуда во влагалище и творожистых выделений, является признаком молочницы.
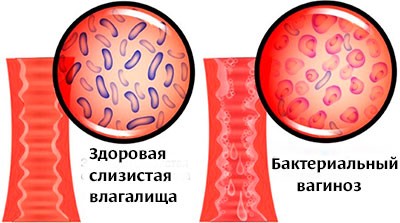
"Ключевые" клетки - это клетки плоского эпителия, покрытые бактериями - гарднереллой. Наличие большого их количества в мазке свидетельствует о гарднереллезе.
Лептотрикс - это анаэробные грамотрицательные бактерии, встречающиеся при смешанных половых инфекциях, таких как кандидоз и бактериальный вагиноз или трихомониаз и хламидиоз. Выявление этих бактерий в гинекологическом мазке на флору предусматривает назначение более серьезного обследования, чем простой мазок.
Мобилункус - также анаэробный микроорганизм, встречающийся у женщин с кандидозом или бактериальным вагинозом.
Трихомонада - простейший одноклеточный микроорганизм, вызывающий воспалительные процессы в мочеполовой сфере.
Гонококки (диплококки) - являются возбудителями гонореи. В норме в мазке не обнаруживаются.
Кишечная палочка - в норме присутствует в мазке лишь в небольших количествах. Содержание большого количества кишечной палочки в мазке свидетельствует о бактериальном вагинозе, нарушении правил личной гигиены и попадании в мазок кала.
Кокки (стрептококки, стафилококки, энтерококки) - являются условно патогенными микроорганизмами. В небольшом количестве входят в состав нормальной флоры, тогда как увеличение их количества свидетельствует о наличии инфекции.
Буквенные значения указывают на зоны, откуда были взяты мазки. Так буквой "U" обозначают мочеиспускательный канал, "V" - влагалище и "C" - шейку матки.
Показатели нормального мазка у женщин

На основе всех вышеперечисленных показателей определяется степень чистоты влагалища, которая отражает состояние его микрофлоры в целом. В гинекологии принято выделять четыре степени чистоты влагалища:
1. Характерна для здоровых женщин. Микрофлора влагалища оптимальна. Данная степень встречается крайне редко. 2. Имеются незначительные отклонения микрофлоры. Самая распространенная степень чистоты среди здоровых женщин. 3. В мазке обнаруживаются отклонения от нормы (увеличение количества грибов, рост условно-патогенных бактерий). Данная степень указывает на наличие воспалительного процесса. 4. В мазке определяется значительное отклонение от нормы, что свидетельствует о наличии бактериального вагиноза и других половых инфекций.
Гинекологический мазок является лишь предварительной ступенью в диагностике заболеваний, поэтому, в случае обнаружения в нем отклонений, врач может назначить вам повторный анализ, который будет включать в себя бактериологический посев и определение чувствительности к антибиотикам. Также может потребоваться диагностика методом ПЦР, с помощью которого выявляются скрытые инфекции половых путей.
Мазок на флору: как его расшифровать?
В результатах мазка на флору вы можете заметить латинские или русские буквы. Не трудно догадаться, что каждая из этих букв имеет свою расшифровку:
Эти буквы означают принадлежность бактерий к той или иной группе микроорганизмов. Грамположительные (гр.+) и грамотрицательные (гр.-) кокки лечатся по-разному, так как имеют разное строение. Таким образом, это обозначение помогает гинекологу в выборе лекарства.
Лептотрикс это бактерия, которая может обнаруживаться в мазке у некоторых женщин. Наличие Leptotrix еще не является заболеванием, но указывает на нарушение состава микрофлоры влагалища, или на некоторые заболевания, передающиеся половым путем. То есть, сама по себе лептотрихия не передается половым путем, но может появиться в мазке, если у женщины есть хламидиоз, трихомониаз или другие инфекции.
Иногда лептотрикс рассматривается как признак бактериального вагиноза или молочницы. То есть, для уточнения диагноза ваш гинеколог может назначить дополнительные анализы (посев, ПЦР и т. д.)
Ниже представлены нормы для мазка на флору для девушек старше 14 лет и женщин до 45-50 лет. У девочек до 14 лет и у женщин после наступления менопаузы нормы мазка другие.
Норма во влагалище (V)
Норма в шейке матки (C)
Норма в уретре (U)
Что, если не в норме?
0 – 10 в поле зрения
0 - 30 в поле зрения
0 - 5 в поле зрения
Повышение лейкоцитов говорит о наличии воспаления
Эпителий (плоский эпителий)
Большое количество эпителия может указывать на воспаление. Отсутствие эпителия в мазке также не хорошо и может указывать на недостаток женского полового гормона эстрогена.
Умеренно или отсутствует
Большое количество слизи говорит о воспалении.
Грамположительные палочки (гр.+), палочки Додерлейна, лактобациллы
Большое количество этих палочек во влагалище говорит о хорошем иммунитете. Воспаление вам не грозит.
Снижение количества этих палочек или их отсутствие говорит о нарушении состава микрофлоры влагалища и о воспалении.
Грамотрицательные палочки (гр.-), анаэробные палочки
Появление этих палочек говорит о дисбакетриозе и возможном воспалении.
Обнаружение гонококков говорит о гонорее.
Обнаружение трихомонады говорит о трихомониазе.
Хламидии (Chlamydia trachomatis)
Обнаружение хламидий говорит о хламидиозе.
Ключевые клетки или атипичные клетки
Наличие ключевых клеток говорит о воспалении (бактериальный вагиноз).
Дрожжевые грибы, или дрожжи, или кандида (candida)
Наличие дрожжевых грибов говорит о кандидозе (молочнице).
В зависимости от результатов мазка различают 4 степени чистоты влагалища. Степени чистоты отражают состояние микрофлоры влагалища.
1 степень чистоты: Количество лейкоцитов в норме. Большая часть микрофлоры влагалища представлена лактобактериями (палочками Додерлейна, лактоморфотипами). Количество эпителия - умеренное. Слизи - умеренно. Первая степень чистоты говорит о том, что у вас все в норме: микрофлора в порядке, иммунитет хороший и воспаление вам не грозит.
2 степень чистоты: Количество лейкоцитов в норме. Микрофлора влагалища представлена полезными лактобактериями наравне с кокковой флорой или дрожжевыми грибками. Количество эпителия - умеренное. Количество слизи - умеренное. Вторая степень чистоты влагалища также относится к норме. Тем не менее, состав микрофлоры уже не идеален, а значит, местный иммунитет понижен и есть более высокий риск воспаления в будущем.
3 степень чистоты: Количество лейкоцитов выше нормы. Основная часть микрофлоры представлена болезнетворными бактериями (кокками, дрожжевыми грибками), количество лактобактерий минимально. Эпителия и слизи много. Третья степень чистоты - это уже воспаление, которое необходимо лечить.
4 степень чистоты: Количество лейкоцитов очень большое (все поле зрения, сплошь). Большое количество болезнетворных бактерий, отсутствие лактобактерий. Эпителия и слизи много. Четвертая степень чистоты говорит о выраженном воспалении, требующем незамедлительного лечения.
Первая и вторая степени чистоты встречаются в норме и не требуют лечения. При этих степенях разрешены гинекологические манипуляции (биопсия шейки матки, выскабливание матки, восстановление девственной плевы, гистеросальпингография, различные операции и т. д.)
Третья и четвертая степени чистоты - это воспаление. При этих степенях противопоказаны любые гинекологические манипуляции. Вам нужно сначала пролечить воспаление, а затем повторно сдать мазок.
![]()
Бактериальный вагиноз — это одна из самых распространенных причин выделений из влагалища у женщин детородного возраста. Часто это состояние не выявляют и спутывают с вульвовагинальным кандидозом (молочницей), особенно в условиях первичного звена. При отсутствии лечения патологии, она может привести к дальнейшим заболеваниям, осложнениям после инструментальных обследований верхней части генитального тракта, а также — к психосексуальным проблемам
-
Факторы риска бактериального вагиноза свидетельствуют о том, что это может быть инфекция, передающаяся половым путем. Факторы риска бактериального вагиноза включают в себя частую смену сексуальных партнеров и незащищенные половые контакты. Однако доказательства половой передачи остаются неубедительными, поскольку инфекционного агента четко не было обнаружено Ухудшать симптомы бактериального вагиноза могут факторы, которые повышают pH среды влагалища (например, кровь и сперма) Уровень рецидивов бактериального вагиноза очень высокий — почти 50% у женщин, после начальной терапии одноразовым пероральным приемом антибиотика, развивается рецидив. Бактериальный вагиноз у беременных женщин может привести к преждевременным родам и выкидышам. Однако скрининг и лечение беременных женщин окончательно не показал снижение негативных клинических последствий.
Патогенез бактериального вагиноза до конца не ясен. В нормальной вагинальной флоре преобладают лактобациллы. Они продуцируют перекись водорода и молочную кислоту и, таким образом, поддерживают pH влагалища на уровне между 3,8 и 4,5. Перекись водорода и молочная кислота предупреждают колонизацию стенок влагалища другими бактериями и даже могут играть роль в уничтожении вирионов ВИЧ.
Около 30% женщин с вагинальными выделениями в США имеют бактериальный вагиноз. У многих женщин это заболевание протекает бессимптомно. Клиническое значение этого пока непонятное. В случаях бессимптомного течения лечение рекомендуют только в том случае, если женщине необходимо провести инструментальное исследование верхней части гениталий (например, в случае прерывания беременности). Распространенность бактериального вагиноза выше среди женщин афро-карибского происхождения, хотя причины этого непонятны.
Бактериальный вагиноз недостаточно выявляется на первичном звене. Много семейных врачей более компетентны в постановке диагноза вульвовагинального кандидоза, чем в диагностике бактериального вагиноза. Небольшое исследование ведения женщин с бактериальным вагинозом британскими семейными врачами и медсестрами показало:
-
40% семейных врачей и медсестер сообщили, что лечили вагинальные выделения эмпирически, с помощью противогрибковой терапии, часто без обследования Когда семейные врачи и медсестры начали записывать свою текущую практику в течение 4 недель:
-
Женщины обследовались в 60% случаев Клинические тесты, в частности измерения pH, проводилось в 2% случаев Высокий вагинальный мазок брался в 55% случаев Оказалось, что уровень знаний о симптомах, связанных с бактериальным вагинозом, был очень низким, по сравнению с молочницей 41% практикующих врачей были удивлены, что недавняя смена партнера должна настораживать их относительно альтернативного диагноза, в частности к инфекциям, которые передаются половым путем.
-
Менструации Контакт со спермой в результате незащищенных вагинальных сношений Вагинальное спринцевание, использование геля для душа и антисептических средств и шампуней в ванной.
-
Происхождение; заболеваемость выше у афро-карибской популяции Курение Наличие внутриматочных контрацептивных средств Новый сексуальный партнер Тот же сексуальный партнер с бактериальным вагинозом.
-
Гормональные контрацептивы Высокие уровни эстрогена.
Женщины с бактериальным вагинозом обычно обращаются из-за неприятных на запах выделений без влагалищных симптомов. Запах может усиливаться после менструации или полового контакта.
-
Вульвовагинальный кандидоз (молочница). При нем pH ≤4,5. Обычно эта патология не связана с измененным запахом выделений Инфекция, вызванная Trichomonas vaginalis. Как и в случае бактериального вагиноза, pH>4,5. Однако в отличие от женщин с бактериальным вагинозом, пациенты с инфекцией T vaginalis часто имеют вагинит и цервицит Инородное тело во влагалище, в частности оставлен тампон или презерватив Воспалительное заболевание органов малого таза Инфекции, передающиеся половым путем Пациенты с бактериальным вагинозом могут отмечать, что их выделения пахнут особенно плохо сразу после полового акта или после месячных Клиническое дифференцирование между молочницей и бактериальным вагинозом может оказаться сложным, однако измерения вагинального pH сможет помочь. Для пациентов с молочницей характерно pH ≤4,5, в то время как в случае бактериального вагиноза — pH> 4,5 Женщины с молочницей или T vaginalis обычно жалуются на зуд или раздражение вульвы, что не является характерным для бактериального вагиноза
Существуют 3 утвержденных критерия для диагностики бактериального вагиноза; критерии Amsel, критерии Nugent и критерии Hay/Ison. Ни одни из них не применяются на первичном звене в Великобритании, поскольку они базируются на данных микроскопии. Большинство клиник сексуального здоровья в Великобритании применяют критерии Hay/Ison, или их модификацию.
Критерии Amsel содержат четыре требования к диагнозу бактериального вагиноза. Диагноз устанавливается в том случае, если имеются 3 из 4 критериев:
-
Присутствие жидких вагинальных выделений серого или белого цвета рH >4,5 Положительный аминный обонятельный тест после смешивания выделений с гидроксидом калия Наличие ключевых клеток в микроскопии влагалищных выделений с применением влажного мазка или окрашивание по Граму. Ключевые клетки — это эпителиальные клетки, которые окружены бактериями (напр., G vaginalis).
Это 10-балльная шкала, полностью основанная на исследовании вагинальных секретов с помощью окрашивания по Граму. Баллы подсчитываются как взвешенная сумма бактериальных морфотипов, включая лактобациллы, G vaginalis и Mobiluncus spp. Из-за высокой надежности между центрами, этот метод распространен в исследованиях.
Критерии Hay/Ison сочетают в себе обследование вагинального секрета и окраску по Граму с измерением pH. Они применяются во многих центрах сексуального здоровья Великобритании.
-
Стадия I: нормальная флора (преимущественно лактобациллы) Стадия ІІ: промежуточная флора (снижено количество лактобацилл в сочетании с другими морфотипами) Стадия III: патологическая флора (отсутствуют или несколько лактобацилл со значительно повышенным числом других морфотипов и ключевых клеток).
-
Стадии III на микроскопии Стадия II на микроскопии вместе с вагинальным pH>4,5.
![]()
Флора стадии I![]()
Флора стадии II![]()
Флора стадии III — ключевые клетки
Обследование около 350 патентов в 2008 году показало, что микроскопия может не быть обязательной для всех пациентов, которые обращаются по поводу неосложненных выделений из влагалища. Этот вывод формально подтвержден в последних национальных клинических рекомендациях.
-
Эмпирическое лечение бактериального вагиноза можно начинать у женщин с характерными симптомами бактериального вагиноза без проведения обследования или получения результатов любых лабораторных анализов, если выполняются следующие условия:
-
Не состоит в группе высокого риска касательно ЗППП
-
Повышенный риск: возраст до 25 лет, новый сексуальный партнер или более 1 сексуального партнера в течение последних 12 месяцев
-
Проведите вагинальный осмотр в зеркалах Если доступны pH-полоски, сделайте анализ pH вагинальной жидкости (см. ниже) Возьмите влагалищный мазок с заднего свода (или используйте влагалищный мазок взятый с переднего свода) для окрашивания по Граму и чтобы исключить другие причины вагинальных выделений.
-
Образцы следует поместить на транспортные питательные среды, такую как среда Амиса (древесный уголь) или Стюарта (заполненная жидкостью губка). В лаборатории следует заказывать окрашивание по Граму смешанной флоры, которая указывает на бактериальный вагиноз, и бакпосев на трихомонады В случае задержки транспорта, мазок нужно охладить до 4 градусов °C на период не более 48 часов.
Женщины, подвергающиеся прекращению беременности, должны пройти скрининг на бактериальный вагиноз, чтобы уменьшить последующую заболеваемость эндометритом и воспалением тазовых органов.
Вы можете измерить вагинальное рН прикосновением рН-полоски к выделению, взятого с боковой стенки влагалища. Не используйте образцы из слизистой шейки матки, поскольку там рН выше, и из-за этого вы можете получить ложный результат.
Определение рН влагалища — это диагностический анализ с высокой чувствительностью, однако с низкой специфичностью. Вагинальный рН может увеличиваться из-за:
-
Крови Спермы Лубрикантов Инфекции, передающиеся половым путем, особенно T vaginalis.
-
Много женщин жалуются, что симптомы бактериального вагиноза отрицательно влияют на их качество жизни Если не лечить, бактериальный вагиноз может стать причиной осложнений после манипуляций в верхней части половых путей, таких как вставление внутриматочной спирали, прерывание беременности и гистерэктомия, включая эндометрит и воспаление тазовых органов При беременности бактериальный вагиноз может увеличивать риск выкидыша и преждевременных родов Бактериальный вагиноз может повышать риск заражения инфекциями, передающимися половым путем, включая ВИЧ.
Некоторые женщины имеют бессимптомное течение или имеют незначительные симптомы, в частности периодические зловонные выделения, которые прекращаются сами. Лечение таких женщин рекомендуется только при особых обстоятельствах (напр., перед установкой внутриматочных контрацептивов или другими гинекологическими процедурами).
Лечение бактериального вагиноза включает в себя простые превентивные меры и прием препаратов
-
Избегание вагинальных спринцеваний, ванн с пузырьками, душистых продуктов и мытья гениталий гелем для душа Замена водяных кремов на мыло для вагинальной гигиены Совет касательно того, что использование презервативов может снизить риск рецидива.
-
Все варианты лечения показали выздоровление у 70% — 80% пациентов в течение 4 недель Метронидазол перорально дважды в день в течение 5-7 дней (применяется чаще всего) Одноразовый пероральный прием метронидазола в дозе 2: особенно помогает в случае проблем с соблюдением режима приема препаратов (фиксированная доза в 2 г может быть несколько менее эффективна при 4-недельном наблюдении) Интравагинальное нанесение метронидазолового геля может понадобиться пациентам, которые не могут переносить метронидазол перорально из-за его неприятного вкуса. Пяти-семидневный курс метронидазола перорально эквивалентен 7-10-дневному интравагинальному курсу при условии эффективности Интравагинальный клиндамицин является альтернативой интравагинальному метронидазолу, но является более дорогостоящим. Он рекомендуется пациентам с местными кожными реакциями на метронидазол или тем, кто имеет аллергию на него. Женщинам с БВ перед прерыванием беременности следует предложить пройти лечение метронидазоловым или клиндамициновым кремом.
| Таблица: Резюме фармакологического ведения бактериального вагиноза, которое рекомендовано национальными руководствами | |
| Режимы антибиотикотерапии, которые часто применяют для лечения бактериального вагиноза | |
| Варианты лечения | |
| Первый эпизод бактериального вагиноза с симптомами | 2 г метронидазола перорально, однократно 400 мг метронидазола перорально дважды в сутки в течение 5-7 дней |
| Рецидивирующий бактериальный вагиноз | 400 мг метронидазола перорально дважды в сутки в течение 5-7 дней Клиндамициновый гель (2%) интравагинально на ночь в течение 7 дней Метронидазоловый гель (0,75%) интравагинально на ночь в течение 5-7 дней Эпизодическое лечение 0,75% метронидазольного геля вагинально дважды в неделю в течение четырех-шести месяцев |
| Симптоматический эпизод бактериального вагиноза во время беременности | Обсудить альтернативные варианты отсутствию лечения и использования простых средств, таких как полисахаридные (напр., гель Bio-Fem) или молочнокислые средства (напр., гель Balance Activ) НЕ назначать метронидазол 2 г 400 мг метронидазола перорально дважды в сутки в течение 5 дней Клиндамициновый гель (2%) интравагинально на ночь в течение 7 дней Метронидазоловый гель (0,75%) интравагинально на ночь в течение 5-7 дней |
| Эпизод бактериального вагиноза с симптомами во время грудного вскармливания | НЕ назначать метронидазол 2 г Клиндамициновый гель (2%) интравагинально на ночь в течение 7 дней Метронидазоловый гель (0,75%) интравагинально на ночь в течение 5-7 дней 400 мг метронидазола перорально дважды в сутки в течение 5 дней как вариант, однако, лучше избегать такой режим, поскольку это может повлиять на вкус грудного молока |
Клинические советы
-
Интравагинальный клиндамицин ослабляет презервативы. Информации, что это касается также метронидазолового геля, нет. Не употребляйте алкоголь в период приема препаратов на основе метронидазола во избежание дисульфирам-подобных реакций
-
Продукты на основе полисахаридов, в частности считается, что гель Bio-Fem предупреждает адгезию бактерий к стенке влагалища, чем предупреждает образование биопленки Продукты на основе молочной кислоты, в частности гель Balance Activ, снижает pH влагалища Интравагинальный йогурт.
-
Интравагинальное масло чайного дерева Пробиотики — Кохрейновский обзор относительно применения пробиотиков при бактериальном вагинозе не выявил достаточно доказательств, чтобы рекомендовать их применение.
У около 50% женщин после успешного начального лечения происходит рецидив. Представляется, что он возникает не из-за антибиотикорезистентности, а в результате повторного появления бактерий, ассоциированных с бактериальным вагинозом, и неспособностью нормальной лактобациллярной флоры к восстановлению. Рецидив бактериального вагиноза определяется как:
-
3 или более эпизодов в течение 12 месяцев Рецидив в течение трех месяцев лечения.
Иногда рецидивный бактериальный вагиноз довольно сложно вести, поэтому вам стоит рассмотреть вопрос о переводе женщины с рецидивирующим заболеванием в клинику сексуального здоровья. Рандомизированные клинические исследования, направленные исключительно на рецидивирующий бактериальный вагиноз, не проводились. Доказательная база сформирована на сериях клинических случаев и взглядах экспертов.
-
Продолжительный курс антибиотиков вместо лечения одной дозой Регулярное периодическое лечение с целью профилактики симптомов, особенно до и после менструаций.
Нет необходимости в стандартном лечении мужчин-партнеров (неясно, нужно ли мужчинам-партнерам параллельное лечение, но оно может помочь).
-
Распространенность бактериального вагиноза среди беременных женщин в Великобритании составляет около 15% Женщины с бактериальным вагинозом находятся в группе более высокого риска поздних выкидышей или преждевременных родов, чем непораженные женщины Прием антибиотиков во время беременности связан с нежелательными акушерскими последствиями (например, низкая масса тела), поэтому вы должны назначать их только в случае четких показаний, (например если у женщины есть симптомы, или она проводит прерывание беременности) Кохрейновский обзор в 2008 году показал, что бактериальный вагиноз имеет тенденцию к спонтанному разрешению у 25% беременных женщин. В обзоре было обнаружено, что снижение частоты преждевременных родов или раннего выкидыша у женщин с этим диагнозом и лечением после 20 недель беременности не наблюдается. Было высказано предположение, что лечение до 20 недель может быть полезным для снижения вероятности преждевременных родов, но это еще предстоит подтвердить в более крупных исследованиях Предпочтение отдается курсу метронидазола в дозе 400 мг дважды в сутки, а не однократной дозе в 2 г того же препарата. Это потому, что длительный курс метронидазола избегает воздействия на плод высоких доз метронидазола во время беременности Женщинам с бактериальным вагинозом, которые кормят грудью, в первую очередь рекомендован семидневный курс клиндамицина 2% на ночь. Если невозможно дать клиндамицин (например, если у пациента есть аллергия), то метронидазол следует назначать интравагинально, а не перорально. Это связано с тем, что метронидазол при пероральном введении проникает в грудное молоко в высоких концентрациях и может ухудшить вкус молока Хотя более низкие дозы перорального метронидазола безопасны, однако они также могут изменять вкус грудного молока.
Лечите при наличии симптомов; избегайте высоких доз метронидазола. На данный момент не существует четкой доказательной базы, что скрининг и лечение бактериального вагиноза у беременных женщин снижает риск негативных акушерских последствий.
Читайте также:


