Как убрать красные пятна на ногах от микозов
Периодически у каждого из нас возникают непонятные красные пятнышки на теле. С одной стороны, это вызывает страх (а вдруг это что-то серьезное), с другой, очень не хочется бросать все дела и мчатся к врачу из-за мелкого косметического дефекта, который и дискомфорт то не вызывает.

Давайте для начала определимся с понятиями: медики называют пятнами изменение цвета кожи на небольшом участке тела. Они могут выступать над поверхностью или быть абсолютно плоскими, цвет варьируется от бледно-розового до интенсивного винно-красного. Некоторые пятна могут вызывать зуд или шелушение.
Как правило, любое нарушение кожной пигментации - результат дисбаланса или даже заболевания организма, как то: аллергии, несбалансированность рациона, стрессы, а также сосудистые изменения, поражения кожи грибком и т. п. Остановимся на каждом случае более подробно.

Итак, если на ногах неожиданно появились яркие красные пятна, которые сильно чешутся, а со временем начинают шелушиться, появляются небольшие пузырьки, наполненные мутноватой жидкостью, то, скорее всего, вы столкнулись с аллергией. Она может быть вызвана контактом с бытовой химией, с использованием косметики или мыла.
Нередко реакцию организма провоцируют некачественные красители для тканей, например, колготок, лосин, брюк. Самое главное лечение - поскорее избавиться от аллергена. Если зуд мешает жить, то смажьте ноги охлаждающим и обезболивающим гелем или мазью. Можно принять антигистаминное средство. Восстановить кожу помогут жирные крема с витаминами.
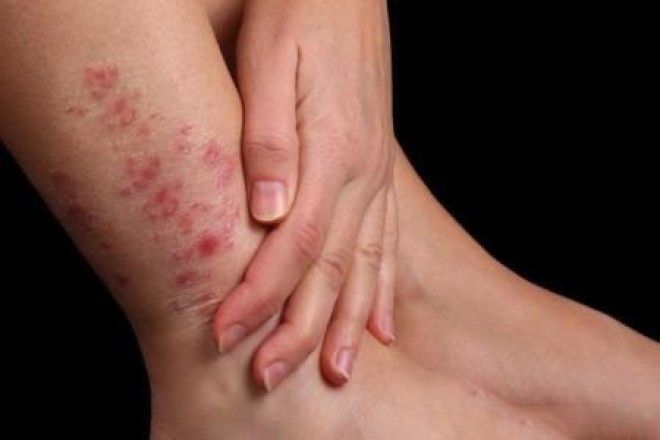
Некоторые виды пятен именуются геморрагическими, вызваны они точечными кровоизлияниями в верхние слои кожи. Чаще всего это происходит из-за нехватки в организме витаминов. Так при дефиците витаминов РР, С или А на ногах возникают темные практически коричневые пятнышки, а вот недостаточное количество витамина В выражается в появлении более светлых участков кожи.
К лечению авитаминоза стоит подходить комплексно. Врач выпишет вам необходимые препараты, но также важно обогатить рацион фруктами и овощами, постараться отказаться от вредных привычек, нормализовать режим дня и полноценно отдыхать.

Нередко красные пятна бывают спровоцированы микозом или грибковым поражением кожи. Его легко получить, посещая общественные бани, фитнес-клубы, бассейны, да и просто надев чужую обувь. При подозрении на грибок, лучше не откладывая обратиться к дерматологу, он назначит необходимые анализы, а затем противогрибковые средства. Какие симптомы должны вас насторожить:
- красные пятна чаще всего появляются на ступнях и между пальцами;
- покраснения постоянно зудят и шелушатся;
- со временем на коже возникают мокнущие пузырьки;
- заболевание затрагивает ногтевые пластины.
Варикоз - страшное проклятье современной женщины. Неправильное питание, лишний вес, неудобная обувь и тесная одежда приводят к нарушению циркуляции крови в нижних конечностях. Одним из тревожных симптомов начала варикозного расширения вен могут стать пятна на ногах.
Стенки сосудов и капилляров истончаются, а при минимальной нагрузке лопаются, вызывая кровоизлияния. Как правило, варикозные пятна бывают темного винного цвета, могут сливаться. Если вовремя не обратиться к флебологу, то возникает риск развития подкожных гематом, которые удаляются лишь оперативно.
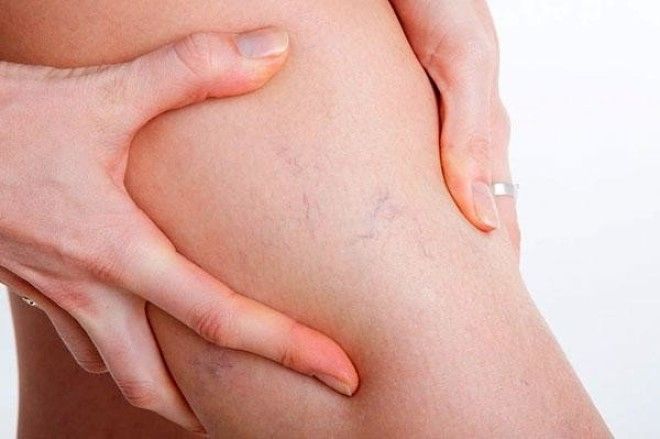
Врач сможет подобрать комплекс мер по лечению и профилактике варикоза, таких как:
- препараты, укрепляющие стенки сосудов;
- минерально-витаминные комплексы;
- сбалансированная диета (особенно, если есть лишний вес);
- компрессионное белье (при необходимости);
- комплекс физических упражнений и процедур.
Появление высыпание между ног чаще всего случается у мужчин, но они стесняются обратиться со своей проблемой к врачу.
Если пятнышки в районе наружных половых органов мелкие и сильно зудят, то скорее всего, это аллергия на белье или мыло (гель для душа и т. п.). Главное лечение - прекратить пользоваться неудачной косметикой и купить новые трусы. Лучше если они будут не слишком тесными, выполненными из натуральных материалов, без применения химических красителей.

Паховая эпидермофития - грибковое заболевание кожи. Оно возникает при несоблюдении правил личной гигиены, а также передается половым путем. Эпидермофитию легко узнать по розовым пятнышкам правильной овальной формы, которые со временем превращаются в небольшие пузырьки. (8) Когда последние лопаются, образуются мелкие язвы. Помимо противогрибковой терапии обратите внимание на гигиену:
- трусы не должны быть слишком тесными и выполненными из синтетических тканей;
- белье следует менять как можно чаще, особенно, если вы живете в стране с влажным и теплым климатом;
- постарайтесь решить проблему излишней потливости;
- сократите потребление углеводов.
Поделитесь этим постом с друзьями
Клинически поражения протекают однотипно. Местом первичной локализации патогенного гриба служат, за редким исключением, межпальцевые складки; при прогрессировании микотического процесса поражение выходит за их пределы. Различают несколько клинических форм микоза стоп.
Стертая форма (выделена Л.Н.Машкиллейсоном) почти всегда служит началом микоза стоп. Клиническая картина скудная: отмечаются небольшое шелушение в межпальцевых складках (нередко — в одной), иногда мелкие поверхностные трещины. Ни шелушение, ни трещины не доставляют больному никаких беспокойств, поэтому стертая форма чаще выявляется при осмотре пациента врачом.
Сквамозная форма проявляется шелушением, преимущественно в межпальцевых складках и на боковых поверхностях подошв. Признаки воспаления обычно отсутствуют. Изредка присоединяется гиперемия кожи, сопровождающаяся зудом. Кожа подошв застойно гиперемирована и лихенифицирована; диффузно утолщенный роговой слой придает ей лаковый блеск; кожный рисунок усилен; поверхность сухая, покрыта (особенно в области кожных борозд) мелкими пластинчатыми чешуйками (рис. 1). Поражение может захватывать межпальцевые складки, пальцы, боковые и тыльные поверхности стопы; закономерно вовлечение в микотический процесс ногтей. Субъективно больной каких-либо беспокойств не испытывает. Данную форму предложено [2] обозначать как классическую форму руброфитии стоп.
Гиперкератотическая форма проявляется сухими плоскими папулами и слегка лихенифицированными нуммулярными бляшками синюшно-красноватого цвета, расположенными обычно на сводах стоп. Поверхность высыпаний (особенно в центре), покрыта различной толщины наслоениями чешуек серовато-белого цвета; границы их резкие; по периферии — бордюр отслаивающегося эпидермиса; при внимательном осмотре можно заметить единичные пузырьки. Высыпания, сливаясь, образуют диффузные очаги крупных размеров, которые могут распространиться на всю подошву, боковые и тыльные поверхности стоп (рис. 2). При локализации на межпальцевых складках эфлоресценции могут занимать боковые и сгибательные поверхности пальцев, покрывающий их эпидермис приобретает белесоватый цвет. Наряду с такими шелушащимися очагами встречаются гиперкератотические образования по типу ограниченных или диффузных омозолелостей желтоватого цвета с трещинами на поверхности. Клиническая картина сходна с таковой при псориазе, тилотической экземе и роговых сифилидах. Субъективно отмечаются сухость кожи, умеренный зуд, иногда болезненность. Сквамозная и гиперкератотическая формы часто сочетаются (сквамозно-гиперкератотическая форма).
Дисгидротическая форма проявляется многочисленными пузырьками с толстой покрышкой. Преимущественная локализация — своды стоп. Высыпания могут захватывать обширные участки подошв, а также межпальцевые складки и кожу пальцев; сливаясь, они образуют крупные многокамерные пузыри, при вскрытии которых возникают влажные эрозии розово-красного цвета. Обычно пузырьки располагаются на неизмененной коже; при нарастании воспалительных явлений присоединяются гиперемия и отечность кожи, придавая этой разновидности микоза стоп сходство с острой дисгидротической экземой. При угасании воспаления в крупном очаге дисгидротического микоза на своде стопы формируются 3 зоны: центральная представлена гладкой кожей розово-красного цвета с синюшным оттенком и немногочисленными тонкими чешуйками, в средней зоне на гиперемированном и слегка отечном фоне превалируют многочисленные эрозии с отделением скудной серозной жидкости, а по периферии преобладают везикулы и многокамерные пузыри. Субъективно отмечается зуд.
Непременный спутник микоза стоп — поражение ногтей (онихомикоз). В отечественной микологии различают 3 типа онихомикоза: нормо-, гипер- и атрофический (онихолитический). В 1-м случае изменяется лишь окраска ногтей (в их латеральных отделах появляются пятна и полосы от белого до охряно-желтого цвета, постепенно весь ноготь меняет окраску, сохраняя блеск и неизмененную толщину), во 2-м присоединяется нарастающий подногтевой гиперкератоз (ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза, частично разрушается, особенно с боков; нередко больные испытывают боль при ходьбе). Для онихолитического типа заболевания характерны тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа; обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; проксимальная часть ногтя долго остается без существенных изменений (рис. 4).
В основу принятой за рубежом классификации онихомикоза положен топический критерий — локализация микотического процесса в ногте: дистальный онихомикоз с пахионихией или онихолизисом; латеральный с онихолизисом, гипертрофией или формированием поперечных борозд; проксимальный; тотальный. Кроме того, выделяют белый поверхностный онихомикоз (микотическая лейконихия), характеризующийся опалово-белыми пятнами у заднего валика ногтя, а затем — по всей его поверхности. Подобный онихомикоз типичен для ВИЧ-инфицированных. Поражение ногтей происходит не одновременно; у одного и того же больного возможны различные варианты онихомикоза (рис. 5, 6).
Обострение экссудативного интертригинозного или дисгидротического микоза стоп способно привести (в зависимости от вида гриба) к острой эпидермофитии или острой руброфитии, которые можно рассматривать как проявления высокой сенсибилизации к грибам-возбудителям [3] и трактовать как острый микоз стоп. Заболевание начинается со стремительного прогрессирования экссудативного микоза, сочетающегося с гипертрофическим онихомикозом. Кожа стоп и голеней становится насыщенно гиперемированной и резко отечной; появляются обильные везикулы и пузыри с серозным и серозно-гнойным содержимым, вскрытие которых приводит к многочисленным эрозиям и эрозивным поверхностям; мацерация выходит за пределы межпальцевых складок, осложняется эрозиями и трещинами (рис. 7). Эритематозно-сквамозные пятна и папуловезикулезные высыпания распространяются по всему кожному покрову. Отмечаются высокая температура тела, двусторонний пахово-бедренный лимфаденит, лимфангиит, ульцерация; развиваются общая слабость, головная боль, недомогание, затруднение при ходьбе.
Течение микоза стоп
Микоз стоп у пожилых — обычно многолетний микотический процесс (заболевание, приобретенное еще в молодые годы, продолжается всю жизнь). Поражаются преимущественно подошвы и межпальцевые складки; их кожа розовато-синюшного цвета, сухая, покрыта мелкими чешуйками, особенно по бороздам. Поражение захватывает кожу пальцев, боковые (нередко — тыльные) поверхности стоп. На местах давления и трения при плохо пригнанной обуви значительно чаще, чем в молодом возрасте, возникают очаги гиперкератоза с трещинами (порой глубокими и болезненными, особенно в области пятки и ахиллова сухожилия). При микозе стоп у пожилых, особенно при руброфитии, наблюдаются множественные поражения ногтей, чаще протекающие по типу тотальной дистрофии. Этим обусловлен тот факт, что 40% больных онихомикозом — лица старше 65% лет [4].
При руброфитии (возбудитель — Tr. rubrum) поражение не всегда ограничивается пределами стоп.
При умеренном воспалении (скудное мокнутие, ограниченное эрозирование) необходимость в ножных ваннах отпадает; лечение можно начинать с применения кремов, а затем мазей. В пожилом и старческом возрасте подготовительный этап сводится к удалению роговых наслоений различными кератолитическими средствами. Так, 5—15% салициловый вазелин наносят на подошвы 1—2 раза в сутки (на ночь можно под вощаной бумагой) до полного удаления роговых масс. Более эффективна отслойка по Ариевичу (при необходимости — повторная): на подошвы (в стационаре — на 2 сут, а амбулаторно — на ночь в течение 4—5 сут) под компресс наносят мазь, содержащую салициловую (12,0), молочную (6,0) кислоту и вазелин (82,0). Хороший эффект дает молочно-салициловый коллодий (молочной и салициловой кислоты — по 10,0, коллодия — 80,0), которым смазывают подошвы утром и вечером в течение 6—8 дней, затем на ночь под компресс наносят 5% салициловый вазелин, после чего назначают ножные мыльно-содовые ванны; отслаивающийся эпидермис удаляют поскабливанием пемзой. Размягчение утолщенного (особенно при руброфитии) рогового слоя эпидермиса способствует проникновению в пораженные ткани наружных противогрибковых средств.
На основном этапе лечения микоза стоп применяются многочисленные противогрибковые препараты местного действия (клотримазол, экзодерил, микоспор, низорал, батрафен и др.), однако препаратом выбора является Ламизил ® . Его действующее вещество (тербинафин) наиболее эффективно в отношении основных возбудителей заболевания — дерматофитов. Противогрибковые мази (кремы) применяют 2 раза в день (ламизил — 1 раз), слегка втирая в пораженную кожу и прилегающие участки. Применение местных форм Ламизил® 1 раз в сутки обеспечивает более точное соблюдение пациентом рекомендаций врача. Местное лечение проводится при интактных ногтевых пластинках; в случае вовлечения в процесс ногтей проводится терапия системными антимикотиками.
Лечение онихомикоза сопряжено с определенными трудностями, особенно у пожилых и престарелых больных, обремененных нередко различными заболеваниями. С этих позиций в первую очередь показан Ламизил®, обладающий очень высокой активностью против дерматофитов, хорошей переносимостью и минимальным риском развития побочных действий.
ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕПАРАТА ЛАМИЗИЛ ®
| Механизм действия | Фунгицидный. Действие осуществляется путем ингибирования фермента скваленэпоксидазы, расположенного на клеточной мембране гриба. Это ведет к дефициту эргостерола и внутриклеточному накоплению сквалена, что обусловливает гибель гриба. |
| Спектр действия | Широкий. Эффективность в отношении дрожжей меньше, чем у азолов (60—70%). Эффективность в отношении плесеней сопоставима с азолами. Эффективность в отношении дерматофитов очень высока и составляет 80—96%. |
| Безопасность |
|
| Персистенция в тканях и органах | В крови — 12—14 нед, в ногтевой пластинке — 36—48 нед. При местном применении остается в фунгицидной концентрации в роговом слое эпидермиса как минимум еще в течение 7—10 дней, что снижает вероятность возникновения рецидивов дерматофитий. |
| Применение в детской практике | Прием пероральных форм разрешен с 2 лет. Опыт применения местных форм у детей недостаточен, в связи с чем их использование у детей не рекомендуется. |
| Противопоказания | Индивидуальная непереносимость препарата |
| Зависимость от алиментарных факторов | Уровень препарата в крови не зависит:
|
Помимо противогрибкового эффекта, местные формы Ламизила® оказывают антибактериальное и противовосполительное действие.
Особое внимание следует обратить на две формы препарата: Ламизил® Дермгель, который быстро впитывается в кожу, не оставляет жирных пятен, обладает охлаждающим и эпителизирующим эффектом, и Ламизил® спрей, наносить который можно, не касаясь пораженных грибковой инфекцией участков кожи.
При онихомикозе стоп и кистей Ламизил® применяют по 250 мг/сут в течение соответственно 12 и 6 нед. В ногтях и плазме крови препарат долгое время сохраняется в терапевтической концентрации после окончания его приема. Микологическое излечение наступает раньше, чем клиническое, так как Ламизил® диффундирует в ноготь из ногтевого ложа, вызывая гибель гриба; для клинического излечения при тотальном и проксимальном онихомикозе необходима полная смена ногтевой пластины, что занимает 12—18 мес на ногах и до 6 мес — на руках. Микологическое излечение непосредственно по окончании курса Ламизила® отмечается в 80% случаев, а через 6 мес эффект, постепенно нарастая, достигает 94% [6].
При лечении дерматофитий кожных покровов (ограниченные варианты) без поражения ногтей Ламизил® принимают по 1 таблетке в сутки в течение 2 нед. Препараты Ламизил® для наружного применения (крем, Дермгель, спрей) наносят на очаги поражения 1 раз в сутки в течение 7 дней, что обеспечивает терапевтический эффект. При генерализации дерматофитий кожи и поражении длинных волос (что, впрочем, при отсутствии поражения ногтей встречается редко) необходим пероральный прием Ламизила® по 250 мг/сут в течение не менее 4 нед. Стремясь добиться 100% излечения онихомикоза, мы составили терапевтическую программу, в основу которой легли результаты исследований, опубликованных в последние годы, а также нашего собственного многолетнего опыта лечения дерматофитий и, в частности, онихомикоза. Предлагаемая тактика включает следующие положения:
- диагноз онихомикоза должен быть подтвержден микроскопически;
- необходимо тщательно собрать аллергологический анамнез, касающийся лекарственной и алиментарной переносимости;
- произвести общеклинический и биохимический анализ крови;
- ограничить прием лекарственных препаратов, за исключением жизненно необходимых;
- придерживаться гипоаллергенной диеты;
- исключить из пищи продукты, вызывающие метеоризм;
- провести лечение Ламизилом® по 250 мг/сут в течение 12 нед при онихомикозе стоп и 6 нед — при онихомикозе кистей (возможно дополнительное применение кератолитических средств);
- осуществлять клинический контроль в виде осмотра больного: 1-й раз — через 2 нед, затем 1 раз в месяц;
- микроскопия — через 6 мес после окончания лечения; при выявлении мицелия патогенных грибов необходимы хирургическое удаление пораженных ногтей и повторный курс Ламизила®.
- подбор удобной обуви.
Подобная тактика позволяет усилить терапевтический эффект Ламизила®, сократить его побочные действия, своевременно выявить возможные отклонения в состоянии пациента и во всех случаях добиться успеха.
Пятна на коже достаточно часто явление, которое наблюдается у многих людей. Такие образования на теле доставляют не только физический дискомфорт, но и эстетические неудобства. В большинстве случаев выявить причину такого состояния весьма сложно, поскольку данный симптом может являться следствием различных заболеваний, а также многих других факторов.
Виды пятен
Данные образования делятся на несколько видов. По механизму появления подразделяются на сосудистые и пигментные. Сосудистые, в свою очередь, бывают:
Сосудистые воспалительные пятна в виде кругов без четких границ появляются на фоне расширения сосудов, часто их называют розеолами. Такие образования сухие, чешутся, шелушатся, склонны к отечности. Как правило, возникают вследствие аллергии, при дерматитах, детских инфекционных заболеваниях. Иногда такие волдыри являются первичным симптомом сифилиса.
Невоспалительные зачастую образовываются при нервных и эмоциональных нарушениях, отличаются отсутствием отечности и шелушения. Чаще всего возникают в виде фиолетовых и синюшных кругов на груди, животе, лице и даже на веках. Также пятна на коже нередко свидетельствуют о нарушениях со стороны желудочно-кишечного тракта.
Геморрагические образования носят как воспалительный, так и невоспалительный характер. Возникают при кровоизлиянии в тканях дермы. Их причиной нередко становится механическое воздействие или ряд серьезных патологий, затрагивающих сосуды. Данные пятна на теле бывают самые различные, часто напоминают мелкую сыпь, но иногда образовывают очертания в виде полосок, кровоподтеков и пр.
Отечные напоминают волдыри, они нередко являются признаком аллергии и ряда заболеваний аллергического характера.
Пигментные пятна – это следствие нарушения пигментации кожи, такие новообразования темные, нередко бывают врожденными. Если появилось родимое пятно веснушки, лентиго, родинки — это пигментные образования. Иногда же черные пятна на коже связаны со всевозможными заболеваниями.
Причины появления пятен на коже
Медицинские исследования подтверждают, что состояние кожи напрямую связано с состоянием здоровья. Поэтому образования на теле зачастую являются следствием многих заболеваний и нуждаются в неотложном лечении, но кроме этого, также существует ряд факторов, влияющих на эту ситуацию. Основными причинам появления данного симптома являются:
• Нарушения нервной системы
Постоянные стрессы и сильные переживания достаточно часто становятся поводом для развития различных образований на коже. Обычно пятна красные, сухие, иногда сильно чешутся, развивается зуд.
Похожие красные пятна на коже с зудом появляются и при аллергии. Нужно помнить, что она возникает при употреблении некоторых продуктов, на химические вещества, пыль и пр. К аллергическим заболеваниям относят экзему, различного рода дерматиты.
Симптомами многих инфекционных болезней как раз являются пятна, в виде сипи, волдырей и пр. Наиболее распространенные – вирусные инфекции, характеризующиеся высыпаниями: краснуха, оспа, корь. К бактериальным инфекциям, которые проявляются пятнами на теле и покраснениями относят скарлатину и многие венерические недуги. Такие грибковые инфекции, как молочница, а в особенности лишай сопровождаются красными новообразованиями на теле. Стригущий лишай наиболее опасный: образуются круглые пятна, локализующиеся в основном на коже голове.
Непосредственное отношение к появлению образований на коже имеют аутоиммунные заболевания, возникающие на фоне нарушений со стороны иммунной системы. К этой группе болезней относятся: красная волчанка, псориаз, виталигио и пр. Как правило, при данных недугах покраснения сухие, часто шелушатся и напоминают сыпь.
Локализация пятен на коже
Пятна на коже поражают практически все части тела и информируют человека о проблемах, появившихся в организме.
• Очень часто различные образования локализуются на животе и груди. Одним из заболеваний характеризующимся высыпаниями именно на этих частях тела является крапивница. При данном недуге на коже появляется зуд, покраснения, мелкая сыпь, в виде небольших волдырей. Красные пятна и волдыри в особенности на животе говорят о такой грибковой инфекции, как лишай. Существует несколько его разновидностей. Например, розовые пятна на коже возникают при розовом лишае. Образования сухие, в виде медальонов, но иногда представляют собой небольшие волдыри. При лишае присутствует сильный зуд и шелушение. Помимо этого, покраснения на животе связанны с такими заболеваниями, как краснуха, скарлатина, псориаз, потница и пр
• На руках похожие образования свидетельствуют о множестве болезней и нарушений в организме. Зачастую способствуют их появлению дерматиты, экзема, аллергия
• Частое явление – различные пятна на ногах. Распространенной причиной их образования является такое грибковое заболевание, как микоз. Но, кроме этого недуга, также данный симптом проявляется на фоне сахарного диабета, васкулита, псориаза, при некоторых нарушениях пищеварительной системы
• Иногда различного рода пятна образовываются на коже головы. Часто они говорят о себореи, псориазе, различных нарушениях со стороны иммунной системы. Также образование высыпаний на коже головы провоцирует стригущий лишай. Пятна розовые, шелушатся и чешутся
• Возможно появление пятен и на веках глаз. Такие образования шелушатся и чешутся, иногда присутствует зуд и жжение. Наиболее частыми причинами пятен на веках глаз, считаются мочекаменная болезнь, проблемы с почками, дерматиты, аллергия, экзема. Среди болезней, касающихся глаз, обычно вызывают данное состояние демодикоз и конъюнктивиты
• При венерических заболеваниях всевозможные пятна, сыпь или волдыри очень часто возникают на половых органах.
Лечение пятен на коже
Лечение вышесказанной симптоматики проводят только после полного обследования и постановки диагноза. Если он установлен, то назначают определенный курс терапии:
• При аллергии, использую антигистаминные препараты
• Различного рода экземы и дерматиты лечат специальными мазями и кремами. Также часто местные препараты применяют для лечения покраснений на веках
• Если образованию пятен на теле способствуют инфекционные болезни, то основное лечение заключается в приеме противобактериальных средств
• Для того чтобы привести нервную систему в порядок и избавиться от стрессов и перенапряжений, проводят лечение с помощью седативных средств и препаратов, укрепляющих нервы.
Кроме этого, терапевтический курс включает витаминный комплекс, препараты, восстанавливающие защитные силы организма. Как вспомогательные средства при пятнах на коже, используют и рецепты народной медицины.
§ Любые пятна на теле должны настораживать и являться поводом для посещения врача. Если же пренебрегать этим, можно усугубить проблемы и заработать серьезные осложнения.
Появление красных пятен на ногах человека может быть простой аллергической реакцией, а может и указывать на то, что в организме начинают происходить серьезные изменения. Особое внимание стоит обратить, если на ногах появились не просто красные пятна, а различные высыпания и покраснения. Чтобы разобраться в причине, необходимо посетить дерматолога.
Причины красных пятен на ногах
Существует множество причин, из-за которых могут возникнуть красные пятна на ногах. Правильно их определить и назначить корректное лечение может только врач дерматолог после очного осмотра и забора необходимых анализов.
Красные пятна на ногах, к примеру, могут быть аллергический реакцией на какое-либо косметическое средство: крем для тела, гель для душа и пр. Такая аллергия чаще всего быстро проходит после обнаружения и устранения аллергена. Возможно появление пятен как реакции на синтетическую одежду, еду, животных, тесную обувь и многое другое. Но в некоторых случаях красные пятна на ногах могут говорить о наличии довольно серьезных патологий, например, васкулита.
Кожные заболевания ног встречаются довольно часто. Зудящие красные пятна с пузырьками или чешуйками могут указывать на наличие дерматита или выступать в качестве признака экземы — хронического заболевания, имеющего нервно-аллергическую природу и дающего частые рецидивы. Экзему очень трудно вылечить, но при адекватной терапии можно добиться стойкой ремиссии.
Очень распространенным заболеванием ног является микоз кожи, возбудителем которого является грибок. Для уточнения диагноза с пораженного места берется соскоб. После подтверждении микоза врач назначает пациенту антигрибковые препараты. При соблюдении режима дозировки лекарственных средств и длительности курса избавиться от грибка на ногах не составит труда.
Также красноватые пятна но ногах человека могут быть признаком разновидности доброкачественной опухоли — гемангиомы. Причины ее появления до конца не изучены, специалисты склоняются к тому, что гемангиомы возникают из-за нарушения развития и роста сосудистой ткани. Гемангиому обычно просто наблюдают, но в случае ее активного разрастания удаляют хирургическим путем.
У женщин красные пятна могут появиться на начальной стадии варикозного расширения вен. При этом они сопровождаются появлением болей и тяжести в ногах . Данное заболевание представляет опасность в связи с тем, что его может сопровождать тромбофлебит, тромбоз, экзема и другие осложнения, поэтому важно своевременно диагностировать варикоз и как можно скорее начать лечение.
В случае подозрения на данное заболевание врач назначает ультразвуковое сканирование вен. При подтверждении диагноза варикозные вены подлежат удалению, которое может осуществляться не только посредством хирургического вмешательства, но и с помощью современных технологий более безопасными методами.
Если красные пятна на ногах чешутся
Если красные пятна на ногах чешутся, это повод незамедлительно обратиться к врачу. До посещения специалиста не расчесывайте кожу, даже если зуд очень сильный, поскольку так можно занести в рану инфекцию, из-за которой увеличится риск развития воспаления.
Инфекции могут быть самыми разными. Наиболее опасной из них является рожистое воспаление кожи. Возникновение данного заболевания возможно из-за простого расчесывания, контакта с больным человеком или укуса насекомого. Поэтому при появлении ярких красных пятен, сопровождающихся зудом на ногах, следует обязательно обратиться к инфекционисту.
Что делать, если появились пятна
При появлении на ногах красных пятен не рекомендуется самостоятельно ставить себе диагноз и назначать лечение, поскольку этим можно усугубить ситуацию. Ноги рассказывают о том, в каком состоянии находятся наши сосуды и вены, именно из-за этого при любом высыпании на них необходимо обратиться для начала к дерматологу, который даст рекомендации по дальнейшему обследованию и лечению, а затем к профильному специалисту в зависимости от причины появления пятен.
Розовый лишай на ноге
Если на коже появились шелушащиеся розовые или розово-желтые пятна, вполне вероятно, что вы заразились розовым лишаем . Опасность этого заболевания заключается в том, что оно часто приводит к осложнениям из-за проведения местных процедур, например, использования мазей и примочек, чрезмерной потливости и частого мытья. Поэтому при подозрении на лишай следует как можно скорее показаться дерматологу, ведь этим заболеванием можно заразить близких людей. Впрочем, лишай обычно самостоятельно проходит в течение 6-8 недель и к нему зачастую вырабатывается стойкий иммунитет.
Читайте также:


