Хорошие свечи от кольпита и молочницы
Финская Аптека
В этой рубрике мы публикуем ответы Харри Оваскайнена, аптекаря Новой Аптеки Ювяскюля (Jyväskylän Uusi Apteekki), на вопросы читателей о лекарствах, отпускаемых в финских аптеках без рецептов Подробнее.
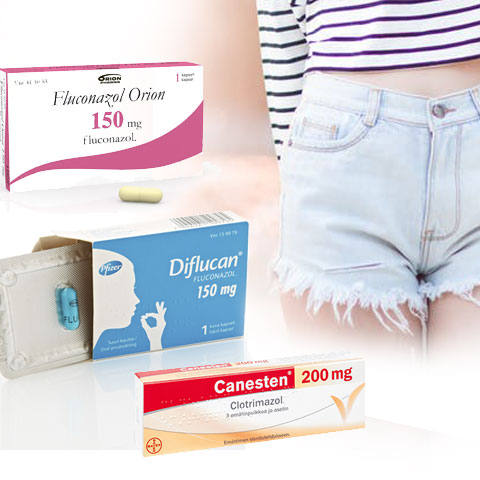
Вагинальный кандидоз (молочница) является распространённым гинекологическим заболеванием у женщин. Чаще всего молочницу вызывает входящий в состав нормальной микрофлоры влагалища дрожжевой грибок Candida albicans. Иногда при его избыточном размножении возникает воспаление слизистых оболочек, следствием чего является зуд, жжение, белые творожистые выделения из влагалища и покраснение наружных половых органов.
Образ жизни, например, употребление сахаросодержащих продуктов, может предрасполагать к молочнице. Повышенный уровень сахара, диабет, пониженный иммунитет, применение оральных контрацептивов и беременность повышают риск заболевания кандидозом. Кроме того, к молочнице могут привести щелочные и сильные моющие средства, частое подмывание, тесная одежда или воздухонепроницаемые прокладки. Также молочница может стать следствием лечения антибиотиками.
Если вы уже раньше болели молочницей, и на этот раз симптомы кажутся вам похожими, воспаление можно лечить безрецептурными аптечными препаратами. Если вы не уверены, что у вас — вагинальный кандидоз или бактериальный вагиноз, можно сделать тест с помощью Canestest ® . Это поможет за 10 секунд установить диагноз, чтобы выбрать правильное лечение. Canestest ® — это самостоятельно проводимый тест, с помощью которого можно быстро и надёжно в удобных домашних условиях выяснить, идёт ли речь о вагинальном кандидозе или бактериальном вагинозе.
Безрецептурные препараты для лечения молочницы можно разделить на две группы: препараты орального и препараты местного применения. Пероральные флуконазольные препараты подходят для практически здоровых людей. Некоторые лекарства при употреблении с препаратами от дрожжевых инфекций оказывают совместное воздействие, поэтому в аптеке или с помощью листка-вкладыша к лекарству надо проверить, подходит ли вам этот препарат. Одноразовый приём препарата помогает избавиться от симптомов молочницы как во влагалище, так и на наружных половых органах.
Препаратами местного применения являются вагинальные свечи или крем, которые вводятся во влагалище с помощью аппликатора непосредственно перед сном. Лечение продолжается один или несколько дней в зависимости от препарата. Препараты в виде свеч для оказания действия требуют влажности, поэтому страдающим от сухости слизистых оболочек рекомендуется выбирать препарат в виде крема.
В профилактике вагинального кандидоза могут помочь, например, диета с низким содержанием сахара, правильная гигиена и моющие средства, а также уклонение от пользования воздухонепроницаемыми прокладками. Кроме того, нижнее бельё из воздухопроницаемого материала (например, синтетические волокна, шёлк или бамбук), а также сбалансированная влажность слизистых оболочек влагалища помогают в предотвращении дрожжевых инфекций. Молочницу, связанную с применением антибиотиков, можно предотвратить с помощью препаратов, содержащих молочнокислые бактерии.
К врачу следует обращаться в том случае, если симптомы молочницы появились впервые, или если от них страдает человек моложе 16 либо старше 60 лет, или при беременности. Кроме того, нужно обратиться к врачу, если появятся нехарактерные для молочницы симптомы (выделения с неприятным запахом или окрашенные, жар, боль внизу живота, проблемы с мочеиспусканием). Если при лечении симптомы не смягчаются в течение трёх дней, или симптомы не проходят через неделю после начала лечения, стоит обратиться к врачу для уточнения диагноза.
Лекарственные средства и препараты:
- Флуконазол:Diflucan, Fluconazol Ratiopharm, Fluconazol Orion, Fluconazol Sandoz, Canesoral
- Клотримазол:Canesten
- Миконазол:Gyno-Daktarin
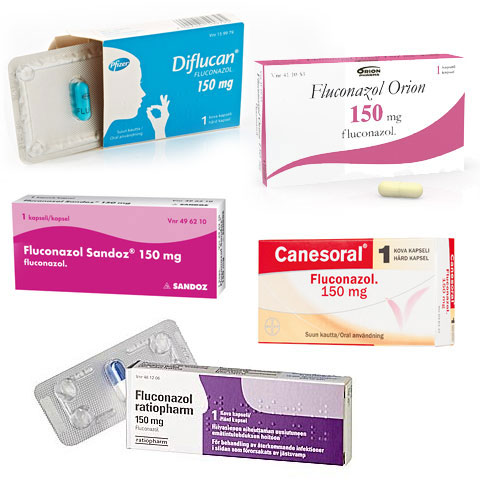
Флуконазол: Diflucan, Fluconazol Ratiopharm, Fluconazol Orion, Fluconazol Sandoz, Canesoral
Харри Оваскайнен, aптекарь
Новая Аптека Ювяскюля
Перевод на русский язык: Лидия Попова

Свечи от молочницы признаны одним из наиболее удобных методов терапии при кандидозах влагалища. При правильно введении влагалищные суппозитории обеспечивают глубокое проникновение и равномерное распределение действующего вещества по слизистой поверхности влагалища, уничтожая возбудителя заболевания, снижая уровень воспаления, уменьшая выраженность симптомов кандидоза.
Эффективность свечей от молочницы в первую очередь зависит от правильного подбора препарата. Молочница, или кандидоз, вызывается грибками рода candida. При наличии в анамнезе антибиотикотерапии, длительном течении заболевания или развитии грибка, резистентного (устойчивого) к определенным действующим веществам, необходимо подбирать лучшие свечи от молочницы не на основании общих рекомендаций или советов знакомых, а в соответствии с результатами анализа на бактериальный посев флоры влагалища и ее чувствительности к различным препаратам.
Подбор и применение вагинальных суппозиториев при терапии кандидоза влагалища
Многие женщины, узнав или заподозрив наличие заболевания, начинают лечение самостоятельно. Необходимо знать, что различные спринцевания, попытки бесконтрольного лечения, выяснения, какие свечи от молочницы лучше, быстрее и эффективнее помогают знакомым, в большинстве случаев приводят к развитию хронической формы кандидоза влагалища, с трудом поддающейся излечению даже после обращения к специалистам.
Выбор лекарственного средства при кандидозе основывается на обследовании влагалищной микрофлоры и выявлении причины развития заболевания. Основная причина выраженного кандидоза – не наличие грибка candida в полости влагалища, а снижение местного иммунитета на фоне физиологических процессов (например, беременности), общих системных и соматических заболеваний, а также при первичной инфекции половых органов. Нередко кандидоз активизируется на фоне заболеваний, передающихся половым путем (хламидиоза, гонореи, трихомониаза, микоплазмоза), а также при бактериальном вагинозе и гарднереллезе. Выявление и лечение основной причины нарушения баланса флоры во влагалище позволяет значительно усилить эффективность терапии при молочнице. Отсутствие лечения основных болезней приводит к развитию резистентной ко многим препаратам формы кандидоза.
Стоит помнить основные правила и ограничения при терапии молочницы у женщин:
- лечение должно проводиться у обоих партнеров, и у женщины, и у мужчины: мужской пол нередко болеет кандидозом в бессимптомной форме, однако способен инфицировать женщину активными грибками;
- в период терапии стоит воздерживаться от половой жизни или же обязательно при всех контактах использовать методы барьерного предохранения (презервативы);
- если в инструкции к препарату не указано иное, суппозитории предпочтительно вводить перед сном или дневным отдыхом, давая возможность препарату равномерно распределиться в полости влагалища и оставаться там положенное для достижения терапевтического эффекта время;
- необходимо тщательно изучить методику введения влагалищных суппозиториев, неверные попытки ввести слишком близко ко входу во влагалище не принесут нужного эффекта, слишком далеко – могут оказаться болезненными и травматичными для шейки матки;
- в период курса лечения и восстановления влагалищной микрофлоры стоит отдавать предпочтение достаточно свободному нижнему белью из натуральных материалов, не допускать перегрева, отказаться от ежедневных гигиенических прокладок, особенно с ароматизаторами, а также гелей для интимной гигиены с добавками. Ежедневные гигиенические процедуры в области половых органов должны ограничиваться только наружным мытьем, спринцевания, душевые насадки и т. п. исключены как негативно влияющие на баланс микрофлоры. Белье и полотенца для данной области тела подлежат ежедневной замене и стирке.
Вагинальные таблетки и суппозитории: сравнение препаратов
Вагинальные средства от кандидоза различаются по действующему веществу, показаниям и противопоказаниям, длительности курса терапии и возможным последствиям лечения.
Вагинальные свечи, излечивающие кандидоз:
| Название | Цена за курс, руб. | Применение | Противопоказания | Побочные действия | Примечания |
| Залаин | 350 | Один суппозиторий однократно на ночь. Повторный курс при необходимости через неделю. | Индивидуальная чувствительность к компонентам препарата | Ощущение зуда, жжения, проявления аллергии | В упаковке один суппозиторий для однократного применения. |
| Ливарол | 350 | 1 суппозиторий 3-5 дней без перерывов. При хронической форме курс лечения – до 10 дней. | Первый триместр гестационного периода, индивидуальная чувствительность, резистентная к кетоконазолу форма грибка | Аллергические реакции, зуд, покраснение слизистой, воспаление кожи вокруг половых органов (редко) | Повторное применение возможно только по назначению врача, действующее вещество способствует формированию устойчивых форм грибка. Дешевый аналог – Кетоконазол. |
| Пимафуцин | 300 | По 1 суппозиторию в течение 3 или 6 дней в зависимости от назначения врача | Индивидуальная гиперреакция | Незначительный дискомфорт в полости влагалища | Разрешен к применению в течение всего периода беременности. Аналог — Примафунгин |
| Нистатин | 35 | 1 свеча 2 раза в сутки, курс лечения от 10 до 14 дней | период беременности, чувствительность к нистатину | Расстройство кишечника, ощущение тошноты, озноба, боли в желудке | Дешевый и эффективный препарат, не вызывающий привыкания. Среди минусов – длительный курс лечения, побочные эффекты. Входит в состав комбинированных формул (Макмирор, Тержинан). В отличие от исходного препарата нистатин входит в Тержинан в комплексе с тернидазолом, неомицином, преднизолоном. |
| Бетадин, | 260 | В зависимости от формы и стадии заболевания по 1 или 2 свечи в день, курсом 7 дней | Патологии и заболевания щитовидной железы, почечная недостаточность, 1 триместр беременности | Аллергическая реакция, местное раздражение | Действующее вещество вагинальных суппозиториев – повидон-йод, аналог препарата – Йодоксид. Может применяться в менструальный период |
| Клотримазол | 45 | По одному суппозиторию перед сном в течение 6 дней | 1 триместр гестации, период лактации, индивидуальная непереносимость | Ощущения жжения, зуда, боли во влагалище, животе, голове, явления цистита | Недорогой препарат. Аналоги: Кандид, Антифунгол, Канестен и т. п. Повторное применение только по назначению специалиста, высокий риск развития устойчивости патогенных микроорганизмов |
| Клион Д | 185 | 1 раз в день в течение недели | Сахарный диабет, заболевания билиарной системы, начало беременности | Побочные эффекты в начале курса терапии | Эффективный медикамент широкого спектра действия, не совместим с алкоголем. |
В широкий спектр свечей и вагинальных капсул, применяемых при вагинальном кандидозе, входят препараты как моно-, так и комбинированного действия различных стран выпуска: от российского и белорусского производства до Израиля и Канады. При выборе лекарственного средства необходимо ориентироваться в большей степени на состав и назначения специалиста, чем на отзывы других пациентов.
Для снижения симптомов раздражения при гиперчувствительности к препаратам можно сочетать успокаивающие кожу средства, например, подмывание раствором пищевой соды, отваром ромашки, использование увлажняющих и снижающих раздражение кремов и гелей (Вагисил). Свечи в комплексной терапии кандидозного кольпита дополняются медикаментами системного действия.
После противогрибкового лечения часто назначают лекарственные средства, способствующие восстановлению баланса микрофлоры во влагалище (Вагилак – свечи с бифидобактериями, Ацилакт – вагинальные капсулы, Вагифлора и т. п.) или препараты системного действия, например, Вагикол, Бифидумбактерин и т. п. Следует помнить, что данные препараты не заменяют основного лечения, а дополняют и позволяют избежать рецидивов. Крем и гель для снятия зуда и раздражения Вагисил свечей медицинского назначения и лекарственных препаратов для приема внутрь также не заменяет, устраняя только первичный дискомфорт.
Кратность применения вагинальных суппозиториев при кандидозе
При подборе препарата и начале курса терапии стоит помнить, что практически все вагинальные суппозитории запрещены к применению в период менструации. Исключение составляют только препараты с действующими веществами повидон-йод и серкотаназол. Для подбора правильной даты начала лечения необходимо ознакомиться с инструкцией и назначениями врача по длительности терапии.
| Название препаратов | Длительность курса лечения |
| Залаин, Ломексин | 1 день, повторный курс при необходимости через неделю |
| Пимафуцин, Леварол, Гино-Певарил | 5 дней без перерывов |
| Гино-Дактанол, Ирунин, Нистатин, Клотримазол, Макмирор и т. д | от 7 до 14 дней в зависимости от назначения врача |
Свечи от молочницы при беременности
Свечи от молочницы при беременности выбирают, исходя из возможного тератогенного действия вещества на здоровье плода. Большинство вагинальных суппозиториев запрещены к использованию в первом триместре гестационного срока и рекомендуются к применению с осторожностью на дальнейших сроках.
К разрешенным препаратам местного действия от вагинального кандидоза относят суппозитории с нитамицином (Пимафуцин, Примафунгин, Макмирор). Остальные препараты назначаются с осторожностью или не применяются в период беременности и лактации.
Наиболее распространенным гинекологическим заболеванием является кольпит. Его симптомы знакомы многим женщинам. Они достаточно неприятны и, как правило, вынуждают обращаться к гинекологу. Если лечение не проводится вовремя, то возникает хроническая форма заболевания, и воспаление может распространиться на цервикальный канал и матку. Это может привести к бесплодию и другим неприятным последствиям.
Если женщина подозревает у себя кольпит, симптомы и лечение этого заболевания требуют обращения к квалифицированному гинекологу. Специалисты клиники на Барклая в Москве смогут правильно диагностировать заболевание и подобрать индивидуальное лечение.

Причины и симптомы кольпита
Различают 2 основных вида заболевания – неспецифический и специфический. Неспецифический кольпит вызван быстрым ростом условно-патогенных микроорганизмов, постоянно живущих на поверхности шейки и во влагалище. Этому могут способствовать различные факторы:
- длительный прием антибиотиков;
- эндокринные заболевания;
- ухудшение иммунитета;
- механическая травма влагалища или шейки.
Специфический вагинальный кольпит связан с заражением половой инфекцией. Обычно лечением такого заболевания занимается венеролог. Наиболее распространенные возбудители – хламидии, трихомонады, гонококки.
У пожилых женщин в связи с сухостью и повышенной ранимостью влагалища и шейки развивается неинфекционная форма воспаления – сенильный, или атрофический кольпит. Они нередко не обращаются к врачу, считая проявления болезни естественным возрастным признаком. Однако грамотный гинеколог поможет таким пациенткам избавиться от беспокоящих симптомов и улучшить качество их жизни.

- необычные выделения из влагалища (появление запаха, изменение консистенции, цвета, количества, примесей гноя, крови и др.);
- боль в животе;
- отек и покраснение слизистой оболочки;
- зуд, жжение половых органов;
- болезненность при мочеиспускании и сексуальном контакте.
При кандидозе (дрожжевом кольпите) выделения имеют творожистый характер, трихомонадный кольпит сопровождается обильными пенистыми белями с неприятным запахом. При неспецифических бактериальных формах характер выделений разнообразен и зависит от возбудителя и тяжести заболевания.
У большинства больных вначале развивается острый кольпит. Его проявления возникают через несколько дней после заражения, например, при трихомонадном воспалении. Многие женщины в это время начинают самостоятельно лечиться антибиотиками, что приводит к хронизации процесса. Хронический кольпит характеризуется периодическими обострениями, рецидивирующим или малосимптомным течением. Однако инфекция в это время может распространиться выше, став причиной эндометрита или аднексита.
Диагностика кольпита
Симптомы и лечение кольпита у женщин требуют обращения к гинекологу. Чем раньше будет начата грамотная терапия, тем быстрее наступит выздоровление. Для диагностики заболевания врач использует такие методы:
- гинекологический осмотр;
- мазок на микрофлору;
- анализ на атипичные клетки;
- посев полученного материала с определением возбудителя и его чувствительности к антибиотикам;
- анализ ПЦР при подозрении на половые инфекции.

Лечение кольпита
Чаще всего применяется местное лечение кольпита. Оно подразумевает введение во влагалище лекарственных препаратов, к которым чувствительны обнаруженные возбудители. Применяются антибиотики, противогрибковые средства, при необходимости – антивирусные препараты. Форма введения – вагинальные свечи и таблетки.
Во многих случаях терапия дополняется назначением лекарств для приема внутрь. Доктор может порекомендовать разнообразные средства для восстановления нормальной микрофлоры половых путей, иммуностимуляторы, витамины, общеукрепляющие средства.
После завершения курса лечения пациентка несколько раз посещает гинеколога до полной нормализации лабораторных показателей и исчезновения симптомов заболевания. Отсутствие лечения приводит к переходу процесса в хроническую форму, развитию постоянных тазовых болей и бесплодия, увеличивает риск внематочной беременности.
Обследование в клинике на Барклая
Чем раньше женщина обратится к гинекологу, тем дешевле и быстрее будет лечение. Клиника на Барклая предлагает такие медицинские услуги при этом заболевании:
- полное лабораторное обследование, выявление возбудителя болезни, определение его чувствительности к антимикробным лекарствам;
- подбор наиболее эффективного препарата исходя из данных о чувствительности и финансовых возможностей пациентки;
- контроль эффективности лечения;
- терапия при хроническом кольпите, его последствиях и сопутствующих заболеваниях;
- доступные цены на услуги.
Диагностика и лечение проводятся в комфортных условиях для максимального удобства пациенток.
Для записи на прием позвоните по телефону клиники. Будьте уверены, что наши специалисты помогут быстро и навсегда избавиться от кольпита.
Кольпит – это заболевание воспалительного характера слизистой оболочки влагалища, возбудителями которого могут быть условно патогенные микроорганизмы и инфекции, передающиеся половым путем (микоплазма, стафилококк, стрептококк, хламидии, трихомонада и пр.).
Кольпит (или же вагинит) является одним из самых распространенных заболеваний женской репродуктивной системы. Как правило, заболевание встречается у женщин детородного возраста.
У здоровой женщины в микрофлоре влагалища присутствуют в основном особые бактерии (палочки Додерлейна), которые создают молочнокислую среду, губительную для большинства патогенных микроорганизмов.
Но нарушение баланса микрофлоры ослабляет естественную защиту организма и способствует развитию заболевания на фоне попадания в организм патогена.
Вагинит является более серьезным заболеванием, чем считает большинство женщин. Терапия заболевания назначается в зависимости от вида кольпита и стадии заболевания.
Классификация вагинита
Виды кольпита отличаются в зависимости от локализации, остроты протекания заболевания и источника развития патологии.
Первичный вульвовагинит развивается во влагалище, затрагивая слизистую оболочку наружных половых органов. Вторичная форма развивается при переходе воспаления с влагалища на матку и придатки.
- острым (характеризуется выраженным покраснением, отеком слизистой оболочки влагалища и наружной слизистой половых органов, которые сопровождаются сильным зудом, неприятным запахом и характерными выделениями);
- подострым (обладает всеми теми же симптомами, что и острый, однако они менее выражены, болезненность снижается, уменьшается количество выделений);
- хроническим (все проявления заболевания выражены не сильно, имеют периодический характер и волнообразное течение, встречается чаще всего).
- специфическим (вызванным инфекциями, передающимися половым путем);
- неспецифическим (вызванным условно-патогенными микроорганизмами).
- трихомонадный кольпит (вызывается размножением бактерии трихомонады);
- дрожжевой кольпит (вызывается грибами рода Candida);
- бактериальный вагинит (вызывается нарушением баланса микрофлоры влагалища из-за интенсивного размножения анаэробных бактерий).
После менопаузы на фоне снижения гормонального фона, угасания функции яичников и истончения слизистой оболочки возникает атрофический кольпит.
Причины возникновения кольпита
Основные причины возникновения кольпита – это, как правило, отсутствие надлежащей контрацепции и частая смена полового партнера. Однако, женщины с упорядоченной половой жизнью также достаточно часто сталкиваются с возникновением кольпита.
- эндокринных патологий;
- частых стрессов;
- неправильного и нерегулярного питания;
- нарушения микрофлоры кишечника;
- аллергии на презервативы, свечи, мази;
- несоблюдения правил интимной гигиены;
- травматизации слизистой оболочки влагалища;
- нарушения кровоснабжения слизистой влагалища;
- инфекционных заболеваний, передающихся половым путем;
- продолжительного приема антибактериальных препаратов;
- дисфункции яичников, которая негативно отражается на процессе образования гликогена в слизистой оболочке влагалища, что приводит к снижению кислотности среды, которая является естественной защитой организма от патогенных бактерий;
- общих инфекционных патологий (инфекций мочевого пузыря и мочевыводящего канала, хронических ангин и др.), которые сопровождаются ослаблением иммунной системы;
- неправильного анатомического строения влагалища.
Все эти факторы провоцируют нарушение секреции, нарушение уровня кислотности, ухудшение местной барьерной функции, что в конечном итоге создает дисбактериоз влагалища и условия для размножения болезнетворных бактерий, некоторые из которых в малом количестве могут присутствовать во влагалище как вариант нормы, а их высокая концентрация создает клиническую картину хода заболевания.
Симптомы заболевания
Симптомы кольпита можно спутать с другими заболеваниями женской репродуктивной системы.
- зуд и жжение в области наружных половых органов;
- дискомфорт во время мочеиспускания;
- отеки и покраснение в области наружных половых органов;
- болезненность во время полового акта;
- обильные выделения с содержанием слизи и даже гноя;
- боли внизу живота.
Встретив один или несколько из перечисленных симптомов кольпита, необходимо как можно скорее записаться на консультацию к гинекологу.
Диагностика заболевания
Диагностика кольпита сводится к выявлению источника развития заболевания: наличию патогенных или условно патогенных бактерий или внешнего фактора, который спровоцировал развитие заболевания.
При обращении к гинекологу с подозрением на кольпит назначается:
- кольпоскопия;
- УЗИ органов малого таза;
- бактериальный посев;
- визуальный осмотр с помощью зеркала;
- ПЦР-диагностика для выявления урогенитальных инфекций;
- микроскопическое и цитологическое исследование биоматериала.
Лечение кольпита
Лечение кольпита назначается с учетом выявленного в ходе обследования патогена. Оно направлено на устранение факторов, которые располагают к развитию вагинита, лечение сопутствующих нарушений.
- применение антисептических средств вагинально и наружно;
- антибиотикотерапию в сочетании с местным применением препаратов широкого спектра действий, которые не всасываются в кровь и не разрушают здоровые микроорганизмы;
- физиотерапию (при необходимости);
- прием иммуноукрепляющих препаратов;
- соблюдение рекомендованного режима питания (регулярность приема пищи, баланс белков, жиров, углеводов).
- влагалищные противомикробные препараты;
- мазевые аппликации, мази и свечи;
- гормональные препараты для местного применения (по показаниям).
Зачастую, кольпит путают с молочницей. Но прежде, чем начинать лечение молочницы, нужно проконсультироваться со специалистом для подтверждения или опровержения диагноза. В случае диагностики дрожжевого или трихомонадного кольпита, лечение назначается не только женщине, но и ее половому партнеру, чтобы избежать рецидива заболевания и предотвратить возможные воспалительные процессы в репродуктивных органах мужчины.
Что бывает, если не лечить кольпит?
Симптомы кольпита схожи между собой, но отсутствие лечения или самолечение данного заболевания недопустимо. Поскольку, кольпит имеет несколько видов, единого "рецепта" для лечения не существует. Если женщина лечится без посещения гинеколога, использует препараты, вычитанные в интернете или посоветованные кем-либо, пользуется народными средствами – велика вероятность, что со временем вагинит перейдет в хроническую фазу.
Последствия кольпита при видимой простоте заболевания, могут быть очень серьезными. Отсутствие надлежащего лечения является причиной перехода воспаления выше, на матку и даже яичники. Если воспаление своевременно не лечить, оно может перейти на шейку матки и даже на придатки, приводя к эндометриту, эрозии шейки матки, бесплодию, прерыванию беременности, инфицированию плода и другим серьезным проблемам, которые могут быть неизлечимыми.
Правильное лечение вагинита можно получить только при обращении к специалисту после своевременной диагностики и выбора курса лечения после выявления возбудителя заболевания.
Профилактика вагинита
Профилактика кольпита предполагает в первую очередь соблюдение правил личной гигиены. При этом, не стоит добиваться чистоты во влагалище излишними спринцеваниями, которые способны нарушить природную микрофлору. Крайне важно, не злоупотреблять средствами личной гигиены. Поскольку, они могут спровоцировать развитие небактериального аллергического кольпита.
Еще одной важной составляющей женского здоровья и предупреждения развития вагинита является гигиена половых отношений. Перед половым актом рекомендовано принимать душ и пользоваться презервативами во время интимного контакта.
С целью предупреждения кольпита лучше отказаться от ношения белья из синтетических материалов, которые создают благоприятные условия для размножения болезнетворных бактерий по той причине, что они плохо пропускают воздух и влагу.
Большую роль в женском здоровье играет питание. Употребление кисломолочных продуктов и ограничение в приеме сладкого способствует поддержанию здоровой микрофлоры во влагалище.
Врачи
Обнаружили признаки заболевания? Беспокоит зуд и дискомфорт? Не занимайтесь самолечением! Опытные гинекологи медицинского центра МЕДИКОМ проводят эффективное лечение кольпита в г. Киев. Позвоните в наш колл-центр и вы сможете узнать: стоимость приема врача, порядок проведения диагностических и лечебных процедур, записаться на консультацию в удобное для вас время и многое другое. Ваше здоровье в ваших руках!
Это инфекционное гинекологическое заболевание, характеризующееся воспалением слизистой влагалища. Причин болезни можно выделить несколько — вирусы, бактерии, а также грибки. В зависимости от возбудителя кольпит подразделяется на несколько разновидностей:
Вирусный (возбудители — вирусы, проникшие на слизистую влагалища: ВПЧ, герпес и т.п.).
Бактериальный (возбудители — болезнетворные бактерии, такие как стафилококки или стрептококки).
Грибковый, по-иному — молочница или кандидоз (возбудители — грибы типа Candida albicans).
Учитывая такое обилие инфекционных агентов, во время осмотра в гинекологии на влагалище врач обращает пристальное внимание. Проводится тщательный осмотр с помощью зеркала, особенно если есть специфические симптомы.
Причины возникновения вагинита
Кольпит — болезнь женщин детородного возраста. Провоцирующими причинами могут быть:
длительный курс антибиотиков;
несоблюдение правил личной гигиены;
вирусы, внедрившиеся в слизистую оболочку влагалища.
Болезнь может развиваться быстро (с появлением характерной симптоматики) или первое время не давать о себе знать. Поэтому так важно посещать гинеколога с профилактической целью.
Виды заболевания
Воспаление слизистой влагалища имеет множество разновидностей, поэтому классификация болезни весьма разнообразна.
По распространению процесса кольпит бывает:
Острый. Отличается остротой патологического процесса и яркой выраженностью симптоматики.
Хронический. Возникает, если не лечить острый вагинит. Отличается периодическими обострениями со смазанной картиной.
Вагинальный воспалительный процесс также бывает:
Атопический (аллергический). Возникает как реакция на воздействие аллергена.
Специфический (бактериальный). Формируется под влиянием патогенной флоры — золотистого стафилококка, кишечной палочки и т.д. Наиболее тяжелые — гонорейный и трихомонадный.
Неспецифический, вызванный условно-патогенными микроорганизмами, постоянно находящимися в организме и активизирующимися при негативных условиях. Например, при снижении иммунитета часто развивается кандидозный вагинит.
К неспецифическому процессу также относится атрофический кольпит (сенильный), который появляется при дефиците эстрогенов. Чаще всего это кольпит старческий, возникающий после 60 лет у женщин менопаузального периода. В репродуктивном возрасте он бывает при нарушении деятельности эндокринной системы.
Если у женщины в климаксе обнаружен вагинит возрастной, лечение предполагает устранение вызвавшего его фактора — заместительную терапию. Остальные формы болезни нуждаются в более тщательном противоинфекционном лечении.
Симптомы кольпита
Кольпит обладает целым рядом симптомов, по которым можно диагностировать это заболевание. Самыми распространенными среди них являются зуд в паховой области, неприятные болевые ощущения внизу живота, а также нетипичные выделения из половых путей. Поскольку у каждой болезни есть две формы протекания — хроническая и острая — стоит рассмотреть симптоматику заболевания в каждой из этих форм.
Для кольпита в острой форме характерно серьезное воспаление влагалища, мучительный зуд в промежности, тянущие ощущения внизу живота и частые позывы в туалет. Грибковый кольпит также проявляется болью, зудом и творожистыми выделениями на внешних половых органах.
Для хронического кольпита характерно небольшое воспаление с зеленовато-желтыми выделениями. Стоит отметить, что хронический кольпит распространен среди женщин в период менопаузы, потому что с возрастом функция яичников постепенно начинает угасать, слизистая влагалища становится более сухой, что открывает пути для внедрения в нее патогенных микроорганизмов.
Другие симптомы кольпита:
боль внизу живота;
налет на стенках влагалища;
отечность наружных половых органов.
Если своевременно не начать лечение, поврежденная слизистая оболочка может покрыться эрозиями, а затем язвами. Это приносит значительные страдания женщине. Боль растет, появляются выделения с кровью.
Диагностика вагинита
Врач ставит диагноз, исходя из результатов гинекологического осмотра, кольпоскопии и лабораторных анализов. После опроса пациентки гинеколог осматривает влагалище и шейку матки при помощи зеркал.
Он, как правило, обнаруживает покраснение и отек слизистой влагалища за счет усиления кровотока. Слизистая чаще всего кровоточит от контакта с инструментом, а на задней части свода влагалища обнаруживается значительное скопление гнойных выделений.
Во время гинекологического осмотра врач берет материал на анализ состояния среды во влагалище, а также на бактериологические показатели, чтобы выявить возбудителя. При проведении кольпоскопии с помощью специального оптического аппарата изучается состояние шейки матки и влагалища. По результатам исследований и анализов ставится диагноз и прописывается лечение.
Кольпит при беременности
Воспаление влагалища при вынашивании ребенка — нередкая патология, при которой на фоне изменения гормонального фона создаются идеальные условия для размножения микроорганизмов.
Процесс во время беременности обычно острый, так как условно-патогенная и патогенная микрофлоры развиваются очень активно на фоне снижения защитных механизмов. Причина:
Иммунитет беременной угнетается для вынашивания ребенка.
Изменение кислотности влагалища с кислотного на щелочное.
Развитию заболевания способствуют:
ношение синтетического белья;
хроническая эндокринная патология;
инфекции, передающиеся половым путем.
Заболевание характеризуется обильными выделениями, особенно если вагинит трихомонадный. Их продуцируют железы, активизирующиеся для выведения токсинов. Выделения раздражают наружные половые органы, и кольпит сопровождается воспалением вульвы и значительным зудом.
Правда, симптоматика есть далеко не всегда. Болезнь может выявить гинеколог во время регулярного осмотра беременной на фоне кажущегося благополучия. Несмотря на отсутствие боли и воспаления, отказываться от лечения не стоит.
У беременных вагинит протекает с более интенсивными болями, чем у небеременных. Это тупые, ноющие болевые ощущения, которые очень пугают женщину. Они сходны с теми, что бывают при угрозе выкидыша.
Также высока вероятность инфицирования мочевого пузыря и почек, а также других органов малого таза. Это может стать большой угрозой для плода. Поэтому необходимо сразу же обращаться на прием к ведущему беременность специалисту, чтобы исключить последствия для ребенка.
Врач порекомендует лечение, которое не навредит малышу и поможет восстановить женское здоровье. Особенно это важно непосредственно перед родами. Санация половых путей — лучшая профилактика осложнений после родов, а также заражения ребенка.
Диагностика болезни включает в себя проведение анализов на ЗППП, взятие мазков, осмотр влагалища. Лечение длится 7-10 дней. Врач подберет щадящие препараты, чтобы не навредить.
Кольпит у мужчин
Учитывая, что вагинит — воспаление влагалища, а у мужчин его нет, кольпита у мужского пола не бывает. Однако это не значит, что мужчина 100-процентно защищен от проблем. Инфекция от больной женщины передается во время незащищенного полового акта или при пользовании общими гигиеническими средствами.
Особенно быстро передается трихомонадный и гонорейный инфекционный процесс. При этом возникает двухуровневая опасность:
Мужчина становится носителем и заражает своих половых партнерш.
У него происходит воспаление уретры с возможным развитием цистита (мочевой пузырь) и пиелонефрита (почки).
Внимание. Учитывая, что в случае кольпита мужчина является носителем, лечиться паре нужно одновременно.
Симптомы воспалительного процесса у мужчин сходны с вагинитом у женщин — жжение, зуд, учащенное затрудненное мочеиспускание, гнойные выделения из уретры, боли внизу живота.
Ввиду анатомических особенностей (большая длина мочевыделительного канала) у мужчин инфекция может иметь менее ярко выраженную клиническую картину. Из вышеперечисленных симптомов может встречаться 2-3, и лишь в тяжелых случаях присутствует весь комплекс.
Если болезнь не лечить, она трансформируется в хроническую форму. Это чревато появлением простатита и последующими проблемами с потенцией и репродуктивной функцией.
Диагностика инфекции у мужчины предполагает осмотр, анализ мочи и мазка выделений, ПЦР-тесты. Лечение — в зависимости от инфекционного агента (антибиотики, противовирусные и противогрибковые препараты).
Кольпит: лечение и профилактика
Выбирая, чем лечить кольпит, врач всегда учитывает возраст пациентки, характер течения болезни, результаты анализов и возможные аллергические реакции. Так как кольпит провоцируется нарушением микрофлоры влагалища, в первую очередь назначается лечение для устранения дисбаланса. Обычно это препараты для местного применения.
Если результаты анализов показывают, что возбудителями болезни стали болезнетворные бактерии, врач может назначить терапию антибиотиками, проводящуюся по результатам посева на чувствительность микроорганизмов к лекарствам. В дополнение к этому назначаются специальные антисептические средства для подмывания и спринцевания, а также свечи.
Обязательным условием успешного лечения является соблюдения диеты, направленной на восстановление микрофлоры влагалища. Для этого рекомендуют принимать в пищу кисломолочные продукты: творог, ряженку, кефир, йогурт, а также продукты, богатые витаминами А и Е, — капуста брокколи, шпинат, чернослив, морская капуста. В то же время нужно отказаться от соленых, острых, жирных блюд, а также от алкоголя и курения, поскольку все это негативно влияет на течение болезни.
Внимание. Не рекомендуем пользоваться народными средствами. Лечебный процесс должен строго контролироваться врачом. Хорошие результаты дает физиотерапия.
Часто гинеколог для лечения кольпита назначает комбинированные препараты, которые устраняют зуд и одновременно уничтожают патогенную микрофлору. Эти лекарства выпускаются в разнообразных формах — крема, таблетки, свечи, капсулы, растворы, однако выбор средства остается за врачом.
Для исключения рецидивов кольпита врачи рекомендуют придерживаться здорового образа жизни, соблюдать правила личной гигиены, которые заключаются в следующем:
Два раза в день омывать половые органы средствами, не содержащими агрессивных отдушек и аллергенов.
Носить белье из натуральных материалов (предпочтительнее, из хлопка).
Не вытирать насухо половые органы после подмывания, чтобы дополнительно не сушить слизистую оболочку.
Регулярно менять полотенца для интимной гигиены.
Использовать надежные средства контрацепции.
Осложнения кольпита
При неправильном диагностировании или недостаточно качественном лечении течение кольпита может осложняться другими патологическими процессами. Этому способствуют многие факторы — недостаточная гигиена, наличие эндокринной и сопутствующей мочеполовой патологии.
Учитывая большую распространенность болезни, проблема осложнений стоит очень остро. Наиболее опасные последствия:
Инфицирование органов мочеполовой сферы. По восходящему пути инфекция, быстро размножающаяся во влагалище, может проникать в уретру, а оттуда — в мочевой пузырь и почки, а также в матку и придатки.
Нарушение репродуктивного цикла. Дисменорея встречается чаще, чем полное отсутствие месячных (аменорея), однако и это патологическое состояние может привести ко многим проблемам — бесплодию, невынашиванию беременности, развитию внематочной.
Спайки. Воспалительные процессы в органах малого таза приводят к развитию спаечного процесса. Он сопровождается болью и повышает частоту внематочных у женщин с кольпитами.
Абсцессы. Гнойные процессы во влагалище чреваты развитием сильной интоксикации, сепсиса, некроза тканей, а также появления фистул — сообщающихся свищей между влагалищем и кишечником.
Наиболее частым осложнением острого кольпита является хронизация процесса. Это трудноизлечимая, особенно — при трихомонадной инфекции, форма болезни. В этом случае вероятность появления вышеперечисленных осложнений возрастает.
Рекомендации для быстрого восстановления
Чтобы восстановиться после воспалительного процесса в органах репродуктивной системы, необходимо следовать нескольким правилам:
Поддерживать гигиену. На время стоит отложить средства для интимной гигиены и пользоваться назначенными врачом. Это поможет быстрее устранить зуд, вызванный воспалением вульвы.
Следовать врачебным рекомендациям. Применение прописанных лекарств, включая влагалищные свечи и таблетки, поможет побороть инфекцию и восстановить иммунитет.
Витаминотерапия. Укрепление здоровья положительно сказывается на профилактике вагинита.
Санаторно-курортное лечение. Положительно влияет на состояние женской репродуктивной сферы.
Восстановление длится обычно 7-10 дней, причем острота симптоматики снижается достаточно быстро. Зуд и жжение проходят, становится легче.
У нас вы сможете пройти диагностику на современном оборудовании. Ваш лечащий врач проинформирует обо всех аспектах обследования и лечения заболевания, расскажет о возможных осложнениях и даст прогноз.
Запишитесь на прием на удобное для вас время и приходите к нам в клинику. Мы гарантируем 100% контроль над женским здоровьем!
Как просто нас найти:
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки "Болотниковская улица, 1" до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки "Метро Профсоюзная" проехать 7 остановок до остановки "Метро Нахимовский проспект". Далее по Азовской улице 7 минут пешком.
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки "Метро Калужская" проследовать до остановки "Чонгарский бульвар", далее 7 минут пешком по Симферопольскому бульвару
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице "Метро Новые черемушки" на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Читайте также:


