Через сколько дней проходит зуд при молочнице после

Как мы сказали ранее, молочница не зависит от формы полового акта и никак не связана с сексом. Кандидоз – это грибковая инфекция, которая свидетельствует о снижении общего и местного иммунитета. При этом сексуальные связи, предшествующие болезни, не играют здесь никакого значения.
Но следует упомянуть об опасности орального и анального секса при молочнице.
Хотя сама болезнь и не передается, оральный секс во время молочницы опасен возможностью возникновения микротрещин и инфицированием ротовой полости дрожжеподобными грибами. Подобное инфицирование при ослабленном местном иммунитете может привести к кандидозу ротовой полости.
Молочница при анальном сексе также опасна возможностью возникновения микротрещин и инфицированием ампулы прямой кишки дрожжеподобными грибами, что при ослабленном иммунитете может привести к кандидозу кишечника и возникновению системных заболеваний.
Но даже если подобный опыт был, это еще не значит, что вы теперь обязательно заболеете кандидозом. Возможно, ваш иммунитет справится с грибами самостоятельно, и вы даже не почувствуете этого.
Симптомы кандидоза
Лечение молочницы
Он будет опираться на лабораторные исследования, клиническую картину, возраст пациента, репродуктивные планы и многие другие факторы.
Не стоит думать, что с молочницей можно справиться, просто купив первые попавшиеся лекарственные средства в аптеке. Напротив, самостоятельно заниматься подбором лекарственных средств и тем более заниматься самолечением строго запрещено!

Все лекарственные средства можно разделить на три группы: это таблетки-капсулы, свечи и мази. Обычно наилучший эффект достигается только при комплексном применении лекарственных средств. Расскажем вам о самых известных препаратах каждой группы.
Флюкостат много лет считается лидером средств от молочницы. Относится он к представителям класса триазольных противогрибковых средств. Главным действующим веществом препарата является флуканазол. Он отлично переносится пациентами благодаря своей высокой биодоступности и, как правило, не вызывает тяжелых побочных явлений. Но у Флюкостата есть и недостатки: пациенты говорят о завышенной стоимости, которая может доходить до 350 рублей. Стоимость варьируется в зависимости от производителя. Еще одним существенным недостатком препарата является возможность привыкания дрожжеподобных грибов к Флюкостату при частом применении лекарства.

Это приводит к гибели микроорганизмов. Так как натамицин почти не всасывается в организм, а действует местно, он не оказывает системного действия. Перечень побочных действий препарата довольно небольшой. После использования свечей возможно только легкое раздражение и ощущение жжения, что можно просто перетерпеть. В целом, отзывы о препарате положительные. Стоимость колеблется от 250 до 550 рублей в зависимости от количества свечей в упаковке.
Кандид б – это крем, оказывающий противогрибковое, противовоспалительное, антиэкссудативное, противозудное и противоаллергическое действия. Приобрел популярность "Кандид б" благодаря активному веществу – клотримазолу, воздействующему на возбудителей молочницы. Благодаря эмульсионному воску средство становится гипоаллергенным, а жидкий парафин увлажняет слизистую, что предотвращает появление микротрещин. Главными достоинствами препарата считается успешное устранение неприятных симптомов молочницы, а также малотоксичность. Средство обычно хорошо переносится пациентами, и редкие побочные эффекты не возникают. Однако у этого препарата есть и значительный минус: мазь не лечит причину недуга, а только смягчает неприятные симптомы. Поэтому его нельзя использовать в качестве самостоятельного препарата против молочницы. Стоимость "Кандида б" варьируется от 400 до 550 рублей.

Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
Другие безрецептурные средства применяют дольше:
- 3—5 дней — Ливарол;
- 3—6 дней — Пимафуцин или его генерики;
- 6—7 дней — Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
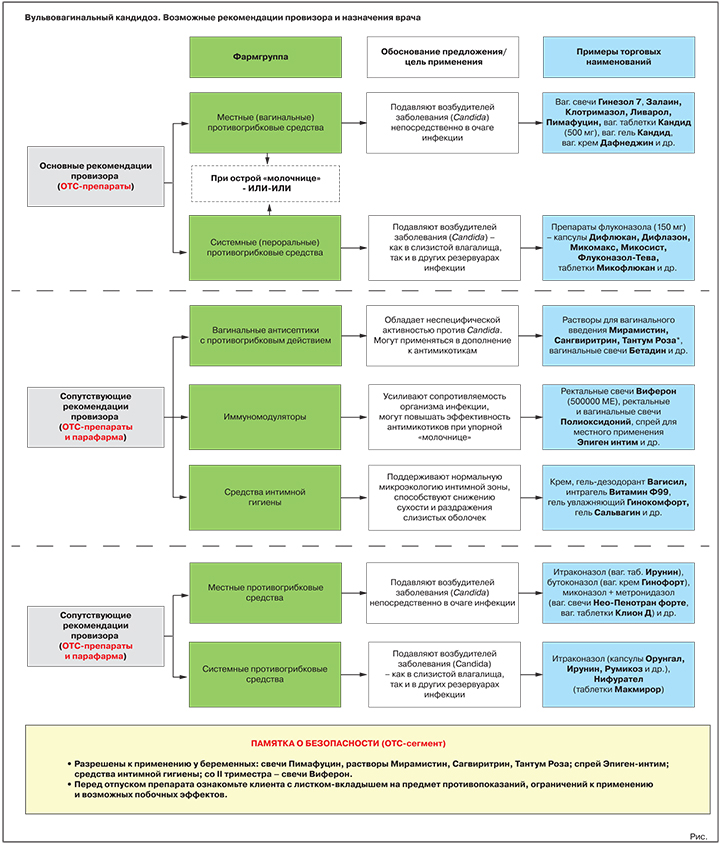
Варианты предложения: препараты флуконазола (референтный препарат — капсулы Дифлюкан, генерики — капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин — только в качестве дополнения.
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
Пероральные противогрибковые средства
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
Иммуномодулирующие средства
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).


Для того чтобы стать причиной болезни, дрожжеподобному грибку из рода Candida необходимы особые условия: не слишком кислая среда обитания и снижение активности защитных сил организма.
К сожалению для женщин, к развитию кандидоза половых органов, обычно называемому молочницей, могут привести самые разные факторы или их комбинация, от которых нелегко защититься в повседневной жизни.
Симптомы молочницы
Симптомы кандидозной инфекции могут варьироваться по интенсивности и включают следующие:
- зуд и раздражение влагалища и вульвы;
- ощущение жжения, особенно во время полового акта или мочеиспускания;
- покраснение и отёк вульвы;
- болезненность влагалища;
- влагалищные высыпания;
- водянистые влагалищные выделения;
- густые творожистые выделения белого цвета и без запаха.
Осложнения
Осложненной грибковая инфекция влагалища считается, если:
- Присутствуют серьезные симптомы, например, обширное покраснение, отёчность и зуд, которые приводят к появлению трещин и язвочек.
- Четыре и более грибковых инфекций в течение года.
- Кандидозная инфекция вызвана не Candida albicans.
- Инфекция возникла в период беременности.
- Инфекция на фоне неконтролируемого сахарного диабета.
- Иммунная система ослаблена некоторыми видами лекарственных средств или ВИЧ-инфекцией.
Когда обратиться к врачу
Проконсультируйтесь с лечащим доктором, если:
- Симптомы грибковой инфекции появились впервые.
- Вы не уверены, что инфекция грибковая (кандидозная).
- Симптомы не проходят после лечения противогрибковыми вагинальными кремами или свечами.
- Появились другие симптомы.
Причины
Вагинальную грибковую (дрожжевую) инфекцию вызывают грибки рода Кандида (Candida). Влагалище в норме содержит сбалансированное сочетание микрофлоры, включая кандиды и бактерии. Лактобациллы выделяют кислоту, которая предупреждает избыточный рост грибков. Этот баланс может быть нарушен и способен привести к кандидозу. Большое количество грибковой микрофлоры вызывает влагалищный зуд, жжение и другие классические признаки дрожжевой инфекции.
- применения антибиотиков, которые подавляют вагинальные лактобактерии и меняют pH (кислотно-щелочной баланс) влагалища;
- беременности;
- неконтролируемого диабета;
- ослабленного иммунитета;
- применения пероральных контрацептивов или гормональной терапии, которая повышает концентрацию эстрогенов.
Candida albicans — самый распространённый тип грибков, вызывающих дрожжевую инфекцию. Иногда причиной становятся и другие кандиды, но стандартное лечение обычно направлено против Candida albicans. Инфекцию, вызванную другими типами грибков, сложнее лечить, и она требует более агрессивной терапии. Дрожжевая инфекция может возникнуть после некоторой сексуальной активности, особенно при орально-генитальном сексуальном контакте. Однако кандидоз не считается инфекцией, передающейся половым путём, поскольку может развиться даже у сексуально неактивных женщин.
Факторы риска
К факторам, повышающим риск развития дрожжевой инфекции, относятся:
- Антибиотикотерапия. Кандидоз распространён среди женщин, принимающих антибактериальные лекарственные средства. Антибиотики широкого спектра, убивающие ряд бактерий, также уничтожают нормальную микрофлору влагалища, что ведёт к избыточному росту грибков.
- Повышенный уровень эстрогенов. Дрожжевая инфекция чаще встречается среди женщин с повышенной концентрацией женских гормонов. Это можно наблюдать у беременных, принимающих противозачаточные таблетки или получающих эстрогенную гормональную терапию.
- Неконтролируемый сахарный диабет. Женщины с диабетом, плохо контролирующие уровень сахара в крови, подвержены большему риску развития кандидоза, нежели пациентки, соблюдающие самоконтроль.
- Ослабленный иммунитет. Женщины с иммунной системой, ослабленной кортикостероидной терапией или ВИЧ-инфекцией, больше склонны к развитию кандидоза.
- Сексуальная активность. Хотя кандидоз не относят к половым инфекциям, сексуальные контакты способны распространять грибки кандиды.
Диагностика кандидоза
Диагноз грибковой инфекции ставится на основании результатов следующих процедур:
- Анамнез. Лечащий врач собирает информацию о вагинальных или половых инфекциях в прошлом пациентки.
- Гинекологический осмотр.
- Исследование мазка из влагалища. Проводится для определения типа грибков, вызвавших дрожжевую инфекцию. Это позволит назначить более эффективную терапию в случае рецидива.
Лечение грибковой инфекции
Лечение кандидоза зависит от наличия осложнений.
При слабом или умеренном проявлении симптомов, при редких случаях грибковой инфекции лечащий врач может назначить следующее:
- Короткий курс вагинальных лекарственных средств. Противогрибковая терапия (бутоконазол, клотримазол, миконазол, терконазол) может применяться в виде кремов, мазей, таблеток и свечей. Курс лечения продолжается один, три или семь дней. Побочные эффекты могут включать небольшое жжение или раздражение. Вид контрацепции в период лечения необходимо сменить на альтернативный, поскольку свечи и кремы выпускаются на масляной основе, и они могут ослабить защиту презервативов и диафрагм.
- Однократный пероральный приём противогрибкового лекарства (флуконазол). Серьёзные симптомы могут потребовать двух разовых доз с паузой в 3 дня.
- Безрецептурные вагинальные противогрибковые свечи и кремы. Они эффективны в большинстве случаев и безопасны во время беременности. Лечение обычно длится в течение семи дней. Следует повторно обратиться к врачу, если симптомы сохраняются после лечения или вернулись в течение 2-х месяцев.
Лечение осложнённой грибковой инфекции влагалища может включать:
- Длительный курс вагинальных лекарственных средств. Дрожжевая инфекция успешно лечится курсом азола в течение 7-14 дней. Формы выпуска азола: вагинальный крем, мазь, таблетки или свечи.
- Пероральные лекарства в нескольких дозировках. Лечащий врач может назначить 2-3 дозы флуконазола одновременно с вагинальными средствами лечения. Однако флуконазол не рекомендуется беременным женщинам.
- Профилактический прием флуконазола. Лечащий врач может назначить регулярный приём флуконазола (раз в неделю в течение 6 месяцев) для предупреждения повторного кандидоза. Такое решение может быть принято в случае частых рецидивов грибковой инфекции. Профилактика начинается только после полного курса лечения, который занимает до 14 дней.
Обычно половому партнеру не нужно противогрибковое лечение, но может потребоваться при наличии у него признаков грибковой инфекции (воспаление головки полового члена – баланит). В качестве альтернативы лечению половой партнер может применять презерватив во время секса.
Профилактика кандидоза
Чтобы уменьшить риск вагинального кандидоза:
- Пользуйтесь хлопковым нижним бельём и свободными юбками/брюками.
- Избегайте облегающего нижнего белья и колготок.
- Незамедлительно сменяйте влажную одежду (купальник, спортивная форма).
- Избегайте горячих и очень горячих ванн.
- Избегайте бесконтрольного приема антибиотиков, например — при простуде или других вирусных инфекциях.

Постоянное их присутствие в небольшом количестве в человеческом организме — это норма, но иногда количество грибов выходит за границы, допустимые иммунной системой. В таком случае мы ощущаем все те неприятные симптомы, которые характерны для молочницы.
Обычно молочница у женщин развивается после приема антибиотиков. Благоприятную атмосферу для развития грибка также создают ежедневные гигиенические прокладки, синтетическое нижнее белье и несоблюдение правил личной гигиены. Помимо этого, кандидоз может быть следствием нарушения обмена веществ, приема гормональных контрацептивов. Иногда кандиоз развиваться на фоне хронических заболеваний.
Симптомы молочницы у женщин
Конечно, для подтверждения диагноза необходимо обратиться к гинекологу, однако не всегда удается посетить врача, учитывая занятость современной женщины.
Лечение молочницы у женщин
Если вы подозреваете у себя молочницу, следует как можно скорее начать лечение. У небольшого процента женщин, запускающих этот недуг, развивается рецидивирующий кандидоз, справиться с которым намного сложнее.
Лечение молочницы у женщин должно быть системным и последовательным. В противном случае есть риск, что лечение поможет лишь снять симптомы, а грибок станет устойчивым к действию противогрибковых препаратов.
Важно иметь в виду, что лечение молочницы должно быть комплексным: нужно использовать противогрибковые препараты, препараты, нормализующие флору во влагалище. Противогрибковые препараты выпускаются в таблетках, капсулах, свечах, в виде крема.

- уничтожить дрожжеподобные грибки рода Candida, вызывающие молочницу;
- восстановить нормальную микрофлору влагалища, увеличивает количество лактобактерий благодаря лактулозе, которая входит в состав препарата.
Таблетки и капсулы для приема внутрь обладают системным действием и назначаются обычно в тех случаях, когда заболевание упорно рецидивирует.
Таблетки и капсулы от молочницы у женщин можно объединить в три группы: имидазолы (действующие вещества клотримазол, миконазол, изоконазол и пр.), полиены (нистатин, натамицин, леворин) и триазолы (флуконазол и итраконазол). Большинство препаратов от молочницы содержат эти активные вещества и те или иные добавочные компоненты.
Каким препаратам отдать предпочтение в том или ином случае, определяет врач. Это зависит от сопутствующих заболеваний, возраста пациента. Многие препараты, к примеру, обладают рядом побочных действий и их запрещено использовать в период беременности и лактации, так как они негативно сказываются на развитии ребенка, поэтому часто отдается предпочтение именно свечам.
Лечение кандидоза свечами относится к местной терапии грибкового заболевания.
Преимущество свечей в том, что они эффективны против острого и хронического кандидоза. Такие препараты быстро избавляют от проявлений заболевания.
Применять свечи от молочницы необходимо перед сном. Суппозиторий помещают глубоко во влагалище, где температура тела позволяет ему растаять. Активные вещества проникают в слизистую, устраняя грибок и неприятные симптомы.
На период менструации курс лечения молочницы с применением свеч прерывают.
Однако для лечения молочницы во время беременности свечи подходят лучше, чем таблетки и капсулы. Некоторые из них можно использовать уже с первого триместра.

Курс лечения составляет всего 3−6 дней.
Молочница появляется почти из ниоткуда и заявляет о себе настоящей пыткой: чешется там, где почесать не получается. А ещё у неё есть мерзкое свойство возвращаться. Лайфхакер выяснил, в чём причины напасти, стоит ли ждать, пока будут готовы анализы, и как снизить риск нового заболевания.
Что такое молочница и откуда она берётся
Молочница (кандидоз) — инфекция, которую вызывают грибки рода Candida. Они чаще всего мешают жить женщинам, развиваясь на слизистой влагалища, и маленьким детям, когда поражают полость рта из-за того, что малыши всё тянут в рот.
Но иногда кандидоз затрагивает и внутренние органы, если иммунитет не может противостоять грибкам. Такое случается при ВИЧ-инфекции, после химиотерапии, при приёме лекарств, угнетающих иммунитет (например, при пересадке органов).
Грибки Candida — часть естественной микрофлоры человека. Обычно они живут на слизистых и не мешают, потому что защитные силы организма сдерживают их рост. Но иногда начинают размножаться с высокой скоростью.
Так случается, если вы:
- Женщина 20–40 лет. По статистике, кандидоз в этом возрасте встречается чаще.
- Беременны. Перемены в гормональном фоне и перестройка организма изменяют и условия, в которых живёт микрофлора.
- Занимаетесь сексом, когда не хватает естественной или искусственной смазки: микротравмы способствуют появлению молочницы.
- Принимаете антибиотики. Антибактериальные препараты уничтожают не только вредных микробов, но и полезных. Их место занимает Candida.
- Болеете сахарным диабетом. Повышенный уровень сахара в крови создаёт питательную среду для грибов.
- Человек со слабым иммунитетом. Причём грибы активизируются и при серьёзных заболеваниях, и при обычных ОРВИ.
Молочница неплохо лечится специальными противогрибковыми антибиотиками, но у неё есть мерзкое свойство возвращаться снова и снова, потому что полностью истребить все эти микроорганизмы практически невозможно.
Симптомы молочницы
Признаки заболевания зависят от того, какие органы поражены. При общей инфекции у человека появляется высокая температура, озноб и дрожь, тошнота, головная боль. При кандидозе во рту развивается стоматит: больно есть и глотать, краснеют дёсны, на слизистых появляются круглые белые пятна — очаги инфекции.
Молочница у женщин проявляется характерными симптомами:
- Сильный зуд и дискомфорт в районе половых органов.
- Обильные белые или желтоватые выделения. Могут быть плотными и напоминать творог.
- Боль во время полового акта.
- Иногда — жжение и боль во время мочеиспускания.
- Покраснение и отёк наружных половых органов.
Как вылечить молочницу
Молочница лечится с помощью специальных антибиотиков, активных в отношении грибковых инфекций. Клотримазол, флуконазол, натамицин принимают внутрь или используют свечи и кремы, иногда комбинируя эти виды терапии.
В зависимости от типа лекарства и от реакции на него на лечение уходит от пары дней до двух недель. Если грибковая инфекция часто повторяется, врач назначает длительное лечение.
При молочнице во рту помогают полоскания раствором соды: он сдерживает размножение грибков.
Можно ли лечить молочницу без визита к доктору
При симптомах общей инфекции и при детском стоматите нужно обязательно посетить доктора.
Уже знакомые с молочницей женщины, которые в курсе, что могло вызвать обострение, и у которых уже есть работающий рецепт, могут начинать лечение и до визита к врачу. Результаты анализа на кандидоз появляются не раньше чем через неделю, а ожидание бывает невыносимым.
Но если признаки заболевания заставляют усомниться в диагнозе (выделения плохо пахнут, вы чувствуете боль внизу живота, появились непривычные симптомы), то лучше пойти и сдать мазок. Может быть, Candida — не единственные микробы, которые вызвали воспаление.
Если же у вас никогда молочницы не было и вы поставили себе диагноз по интернету, то немедленно забудьте о нём и идите на приём к доктору.
Обязательного проконсультируйтесь по поводу лечения, если:
- Вы беременны или кормите грудью.
- Молочница начиналась дважды за последние полгода.
- Раньше у вас или вашего партнёра диагностировали венерические заболевания.
- Симптомы не проходят через 7–10 дней после начала лечения.
Во всех этих случаях доктор должен уточнить диагноз и подобрать лучшее лечение.

Откуда берётся грибок?
Молочница это, конечно, не медицинский термин. Просто основной симптом заболевания – белые выделения из влагалища с кислым запахом, напоминают творог или сливки, отсюда и название. Медики обозначают его, как кандидозный вульвовагинит.
Молочница – грибковое заболевание, поражающее слизистую оболочку влагалища и вульвы. Вызывается условно-патогенными грибами Candida Albicans. На самом деле грибочки "кандида" есть в воздухе, почве, да и в нас с вами. Но при определенных условиях грибница начинает разрастаться, доставляя немало беспокойства и неприятных моментов своему "хозяину".
Что влияет на микрофлору?
– подавление нормальной микрофлоры влагалища, в том числе лактобактерий, обычно возникает после применения антибиотиков;
– лечение препаратами, которые подавляют иммунитет (кстати, сюда же относятся контрацептивы);
– ослабление общего иммунитета при смене климата, голодании, переохлаждении, сильном эмоциональном стрессе;
– хронические инфекционные заболевания женских половых органов. В этом случае страдает местный иммунитет, а иммунная система истощается в борьбе с хронической инфекцией;
– гормональные нарушения – дисфункция яичников, нарушение функции щитовидной железы, ожирение, сахарный диабет;
– хронические заболевания желудочно-кишечного тракта;
– употребление в пищу большого количества углеводов;
– изменение уровня женских половых гормонов при беременности и в постменопаузе (изменяется микрофлора влагалища, и создаются благоприятные условия для размножения грибков);
– риск развития вагинального кандидоза увеличивается во вторую фазу менструального цикла, тампонами при молочнице пользоваться нельзя;
– орогенитальные половые контакты, при которых грибки механически переносятся из полости рта на половые органы.
Не доводите до хроники
Молочница является одной из наиболее частых причин обращения к гинекологу. Мучительный зуд, жжение, покраснение и отёчность половых органов, белые или бело-серые обильные густые выделения с кисловатым запахом, болезненность и жжение при мочеиспускании, невозможность вести полноценную половую жизнь – все это толкает женщин на поход к врачу. На фоне назначенного лечения или самостоятельно симптомы могут проходить, но спустя некоторое время появляются вновь. Например, во время беременности или перед месячными молочница может обостряться.
В этом случае речь идёт о ее переходе в хроническую форму, когда симптомы выражены незначительно, но течение упорное, а лечение часто малоэффективное.
Большим заблуждением является то, что многие молочницу воспринимают как неприятное, но безобидное заболевание. А между тем, коварные грибы могут привести к серьезным проблемам со здоровьем. Из-за несвоевременного или неправильного лечения инфекция распространяется на другие органы мочеполового тракта, а также может стать причиной эрозии шейки матки, хронического эндометрита, цистита, уретрита и даже пиелонефрита и бесплодия. Мужчинам же молочница грозит фимозом, нарушением мочеиспускания, простатитом и другими неприятностями.
Молочница не относится к венерическим заболеваниям. У многих женщин, не ведущих активную половую жизнь, иногда у подростков и девственниц, отмечают урогенитальный кандидоз.
Откажитесь от тесного белья
Какие правила интимной гигиены нужно соблюдать, чтобы избежать молочницы:
1. Соблюдение интимной гигиены, даже обыкновенной водой, снижает риск развития урогенитальной молочницы.
2. Особые средства для интимной гигиены не гарантируют профилактику молочницы. Наряду с воздействием на патогенную флору они убивают и полезные бактерии.
3.При ношении ежедневных прокладок – чаще меняйте их. Они создают благоприятные условия для активирования дрожжеподобных грибов, в норме содержащихся в выделениях из влагалища.
4. Отказаться от тесного белья из синтетических тканей, при котором создаётся микроклимат с повышенной влажностью и температурой.
5. Не носить влажный купальник в течение длительного времени.
6. Предрасполагают к росту грибков частое спринцевание, применение средств интимной гигиены и местных контрацептивов являются пусковым фактором развития гиперчувствительности.
Появление кандидоза сигнализирует о снижении местного или общего иммунитета или о гормональном дисбалансе. Молочница может быть предвестником и более серьезных заболеваний. Поэтому, если она часто повторяется, нужно обязательно выявить причину.
_________________________
Таблетка из телевизора – не панацея!
Ирина БОГАТОВА, врач-гинеколог:
– Причин, провоцирующих проявление молочницы, масса. Это может быть и банальное ношение синтетического нижнего белья, реакция на ежедневные прокладки, аллергия на латекс, а может быть гормональный сбой в работе организма или снижение иммунитета. Если у вас появились симптомы заболевания: зуд, жжение, творожистые выделения, то необходимо незамедлительно обратиться к врачу. Только после того, как будут получены результаты анализов, врач сможет установить, какое именно заболевание вас беспокоит. Ведь под молочницу могут маскироваться инфекции, передаваемые половым путем. Несмотря на то, что в последнее время СМИ широко рекламируют "волшебные" таблетки, которые способны избавить от молочницы сразу же, не стоит заниматься самолечением. Это может привести к тому, что заболевание перейдет в хроническую форму, избавиться от которой очень сложно. Врач назначит лечение, посоветует соблюдать диету. Необходимо будет исключить сладкое, острое, соленое, восстановить работу кишечника, а также пролечить партнера.
Если нестерпимые симптомы начались вечером, а к врачу вы сможете попасть только на следующий день, то можете приготовить раствор и им омыть половые органы. Для этого возьмите 1 столовую ложку пищевой соды на 1 литр воды. В таком растворе вы можете смочить бинтик и очень аккуратно промыть влагалище изнутри, но ни в коем случае не делайте спринцевание, так как тем самым только усугубите ситуацию.
Для грибов Candida характерно снижение чувствительности к лекарственным препаратам при неоднократном их применении. Поэтому необходима периодическая смена противогрибковых препаратов.
Читайте также:


