Заболеваемость корью в ссср
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ СССР
от 28 марта 1986 г. N 426
О МЕРАХ ПО СОВЕРШЕНСТВОВАНИЮ ПРОФИЛАКТИКИ КОРИ
Внедрение в практику здравоохранения живой коревой вакцины привело к значительному снижению заболеваемости корью в СССР. Обязательные прививки против кори проводятся уже более 15 лет, однако дальнейшего снижения заболеваемости в последние годы не отмечается, ежегодно в стране продолжает регистрироваться свыше 250 тыс. случаев кори.
Проверки организации профилактической работы по кори в Красноярском крае, Тувинской АССР, УССР, Армянской ССР, Грузинской ССР и других республиках показали, что указания Министерства здравоохранения СССР N 04-6/16 от 03.03.83 "О неотложных мерах по предупреждению возникновения эпидемических вспышек кори и снижению заболеваемости ею до спорадических случаев" и последующие Приказы Минздрава СССР N 764 от 29.06.84 и N 295 от 14.03.85 не приняты к неукоснительному выполнению.
До сих пор значительное число детей освобождается от прививок против кори по медицинским показаниям без достаточных оснований. Безответственное отношение к транспортировке и условиям хранения живой коревой вакцины и нарушений наставления по ее применению приводят к снижению эффективности препарата и накоплению среди вакцинированных восприимчивых к кори лиц. Несоблюдение медицинскими работниками регламентированных сроков проведения вакцинации против кори способствует повышению уровня заболеваемости корью среди детей младшего возраста. Несвоевременное осуществление противоэпидемических мероприятий также приводит к распространению инфекции.
В целях значительного снижения заболеваемости корью приказываю:
1. Министрам здравоохранения союзных республик:
1.1. Принять неотложные меры по устранению серьезных недостатков в организации вакцинации детей против кори. Повысить ответственность руководителей детских амбулаторно-поликлинических учреждений, врачей-педиатров, работников санэпидстанций за обеспечение всех необходимых мер по предупреждению возникновения эпидемических вспышек кори.
1.2. С мая 1986 года вакцинацию детей против кори проводить с 12-месячного возраста.
1.3. Обеспечить вакцинацию на втором году жизни не менее 95% от общего числа детей этого возраста.
Временно освобождаются от прививок:
- больные острыми инфекционными и неинфекционными заболеваниями, включая период реконвалесценции (не менее 1 месяца);
- больные с обострением хронических заболеваний с клинико-лабораторными изменениями; прививка им проводится в период ремиссии, продолжающейся не менее месяца;
- при легких формах острых респираторных заболеваний (ринит, легкая гиперемия зева и т.д. без температурной реакции) индивидуально решать сроки сокращения медицинских отводов до 2 - 3 недель.
После снятия противопоказаний дети должны прививаться немедленно.
1.4. Привить в течение 1986 года всех подлежащих прививкам детей в возрасте старше полутора лет, не болевших корью и не имеющих прививок.
Обеспечить прием детей в детские дошкольные учреждения и школы только привитыми .
1.5. Провести ревакцинацию против кори детей перед поступлением в школу в течение 1987 - 1989 гг.; с 1990 г. перейти к ревакцинации только серонегативных детей на основе сплошного серологического обследования. (Ревакцинации подлежат только однократно привитые дети.)
Обеспечить во всех детских амбулаторно-поликлинических учреждениях систематическое проведение анализа медицинских противопоказаний к прививкам. Врачей, допускающих необоснованные отводы от прививок, привлекать к дисциплинарной ответственности.
1.6. Определить потребность в живой коревой вакцине и направить заявку в Минздрав СССР в установленном порядке.
1.7. Организовать своевременное получение живой коревой вакцины и транспортировку, обеспечить повсеместно условия для ее хранения в соответствии с наставлением по применению; проведение прививок запретить при отсутствии указанных условий.
1.8. С целью экстренной профилактики кори и купирования вспышек в организованных коллективах (дошкольные детские учреждения, школы, ПТУ и другие средние учебные заведения) проводить срочную вакцинацию всех контактных, у которых нет сведений о переболевании корью или вакцинации. Вводить гамма-глобулин для экстренной профилактики разрешается только тем контактным, у которых имеется противопоказание к прививке или детям, не достигшим прививочного возраста.
1.9. Детей, имеющих длительные медицинские отводы от прививок, госпитализировать для обследования и проведения им при возможности вакцинации, для чего выделить палаты в составе многопрофильных республиканских (областных, городских) детских больниц, в первую очередь являющихся базами педиатрических кафедр. Обеспечить в консультативных поликлиниках указанных больниц консультации детей по иммунопрофилактике.
1.10. Для осуществления контроля за состоянием коллективного иммунитета населения, проводить выборочные обследования лиц на напряженность иммунитета к кори, обратив особое внимание на беременных женщин. Всех выявленных серонегативных (за исключением беременных) вакцинировать, а также предусмотреть вакцинацию детей, рожденных от серонегативных к кори матерей, не в 12 месяцев, а по истечении 2-х месяцев после третьей прививки АКДС-вакциной на 1 году жизни (в 8 месяцев и повторно через 6 - 10 месяцев).
1.11. Установить в штатах детских городских поликлиник (отделений) обслуживающих 20 и более тысяч детского населения и в центральных районных больницах одну должность врача-педиатра в пределах численности врачебных должностей, полагающейся учреждениям по действующим штатным нормативам в целях организационно-методического руководства и контроля за проведением иммунопрофилактики. В случае полного использования действующих штатных нормативов, руководителям городских, краевых, республиканских органов здравоохранения разрешается дополнительно устанавливать в штате этих учреждений указанную должность врача-педиатра.
Установить в штатах детских поликлиник и центральных районных больниц дополнительно должности медицинских сестер для проведения работы по иммунопрофилактике, исходя из норматива 1 должность на 10 тысяч детского населения, но не свыше 2 должностей на учреждение.
2. Главному управлению по производству бактерийных и вирусных препаратов Министерства здравоохранения СССР (т. Хлябич Г.Н.):
2.1. Обеспечить полное удовлетворение заявок на живую коревую вакцину в расфасовке, удобной для применения.
2.2. Принять меры по увеличению производства коревого диагностикума в объемах, обеспечивающих к 1990 году проведение серологического обследования с целью выявления серонегативных детей (не менее 5,5 млн. обследований в год).
2.3. Строго контролировать сроки и условия отправки вакцины в республики с обязательной информацией об этом получателя.
2.4. Разработать с 1986 года план поэтапного увеличения выпуска термостабильной коревой вакцины.
3. Директору Государственного НИИ стандартизации и контроля медицинских биологических препаратов им. Л.А. Тарасевича Минздрава СССР тов. Бектемирову Т.А. обеспечить контроль не менее 10% серий живой коревой вакцины, используемой для вакцинации детей в союзных республиках.
4. Главному управлению карантинных инфекций Минздрава СССР (тов. Сергиев В.П.) совместно с Главным управлением лечебно-профилактической помощи детям и матерям Минздрава СССР (тов. Гребешева И.И.) осуществлять систематический контроль за проведением вакцинации против кори, своевременно контролировать полноту заявок на коревую вакцину, поступающих из республик.
5. Ответственность за организацию иммунопрофилактики кори возложить на Министров здравоохранения союзных республик, Главное управление лечебно-профилактической помощи детям и матерям (тов. Гребешева И.И.), Главное управление карантинных инфекций (тов. Сергиев В.П.).
6. Считать утратившими силу Приказы Министерства здравоохранения СССР N 525 от 23.05.79 "О мерах по дальнейшему снижению заболеваемости корью в СССР", N 764 от 29.06.84 "О неотложных мерах по профилактике кори", N 295 от 14.03.85 "О дополнительных мероприятиях по профилактике кори". Считать утратившим силу приложение 1 к Приказу Министерства здравоохранения СССР N 50 от 14.01.80 "О календаре профилактических прививок и основных положениях об их организации и проведению" в части, касающейся сроков проведения прививок против кори.
7. Контроль за выполнением настоящего Приказа возложить на заместителей министра здравоохранения СССР т. Щепина О.П. и Бургасова П.Н.
Министерствам здравоохранения союзных республик, министерствам и ведомствам СССР, имеющим медицинскую службу, в случае необходимости, разрешается размножить настоящий Приказ в необходимом количестве.

Корь – в допрививочный период эпидемический процесс кори в Новгородской области характеризовался 2-3 летней цикличностью, выраженной зимне-весенней сезонностью, высокой интенсивностью (заболеваемость колебалась от 354,5 на 100 тысяч населения до 1668,0 на 100 тысяч населения), высокой очаговостью. Болели преимущественно дети в возрасте до 4-х лет, организованные в 2-3 раза чаще, чем неорганизованные. Заболеваемость детей, проживающих в городах, была выше, чем у детей, проживающих в сельской местности.
Плановая вакцинация против кори в СССР началась в 1967 году, ревакцинация – с 1986 года, что позволило снизить заболеваемость с 905,0 на 100 тысяч населения до 50,3 в 1993 году и до 0,09 на 100 тысяч населения в 2010 году. В Новгородской области массовая вакцинация против кори началась с 1972 года, прививали детей в возрасте с 9 месяцев. Эта мера позволила снизить заболеваемость кратковременно в 1973- 1974 г.г. с 803,9 на 100 тысяч населения, до 5,1 на 100 тысяч населения. С 1975 года показатель заболеваемости начал выражено расти – 96,0 в 1975 году; 247,8 – в 1980 году; 80,5 – в 1988 году. Увеличились интервалы между периодическими подъемами заболеваемости: с 2-х лет до 4-5 лет. Произошли значительные изменения возрастной структуры: увеличение заболевших в возрасте 15 лет в несколько раз; вовлечение в эпидемический процесс молодежи 18-22 лет и взрослых.
С 1986 года в Новгородской области приступили к ревакцинации детей 6-ти летнего возраста, которая значительно снизила заболеваемость корью - с 34,3 на 100 тысяч населения в 1987 году и до 0,13 на 100 тысяч населения в 1996 году, а с 1997 года по 2003 год включительно регистрация кори в Новгородской области отсутствовала. В 2004 году в течении апреля - июня в 3-х административных территориях (г. В.Новгород, Ст.Русса, Новгородский район) было зарегистрировано 12 случаев кори, из них 11 – среди взрослых, 1 – новорожденный ребенок, у 7 человек установить прививочный анамнез не удалось.
В 2006 году зарегистрирован 1 случай кори у женщины 1971 года рождения, сведения о прививках отсутствовали.
В Новгородской области, несмотря на непосредственную близость неблагополучных по кори территорий (г.Санкт-Петербург и Ленинградская область), удалось избежать возникновения вспышечной заболеваемости корью. С 2008 по 2013 годы не регистрировалось ни одного случая, в 2014 был зарегистрирован 1 случай заболевания, не получивший дальнейшего распространения, в 2015 году случаев заболевания не регистрировалось. Данные факты являются доказательством эффективности иммунизации протии кори и подтверждают важность поддержания высоких охватов вакцинацией против кори населения Новгородской области, в целях сохранения эпидемиологического благополучия на территории области и недопущения распространения заболевания корью среди населения в случае завоза инфекции из неблагополучных территорий.
К сожалению, на сегодняшний день в Новгородской области проблема отказов от профилактических прививок является актуальной - ежегодно отмечается снижение охватов на десятые доли процентов. Так, на 01.01.2013 г.охват прививками против кори в возрасте 18-35 лет составил 99,2%, на 01.01.2015г этот показатель снизился до 98,6%. По итогам 2015 года в Новгородской области 954 ребенка не привито против кори, ежегодно этот показатель растет. Следует понимать, что отказываясь от вакцинации, мы рискуем не только своим здоровьем и здоровьем своего ребенка, но и создаем условия для массового распространения инфекции и возникновения крупных вспышек заболевания. Таким образом, для сохранения на территории Новгородской области эпидемиологического благополучия по кори необходимо поддерживать высокие охваты профилактическими прививками, что невозможно без осознания важности вакцинации каждым конкретным человеком.
Чтобы не вспоминать о заболевании - нельзя забывать о вакцинации! А Вы привиты от кори?
Материал подготовлен Управлением Роспотребнадзора по Новгородской области.
Корь, еще недавно почти забытая детская болезнь, снова на слуху, и не где-то в отсталых странах, а в самой что ни на есть Европе. И это не какая-то новая, невиданная корь, а обычная, старая, давно известная врачам: инфекционное острое вирусное заболевание с контагиозностью (заразностью), приближающейся к 100%, что больше и чем у гриппа, и чем у оспы, грозящее больному целым букетом осложнений. Если коротко, то главная причина ее возвращения — беспрецедентный рост активности идейных противников вакцинации во всем мире.
Заболевание вызывается вирусом семейства парамиксовирусов и характеризуется лихорадкой, высокой температурой (до 41°C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной сыпью на кожных покровах с общей интоксикацией организма.
Обычно корью болеют невакцинированные дети в возрасте от двух до пяти лет; значительно реже — взрослые, не переболевшие корью в детском возрасте или невакцинированные. После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека без патологии иммунной системы сомнительно, хотя и такие случаи описаны. В странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-вспышек (5–15 человек).
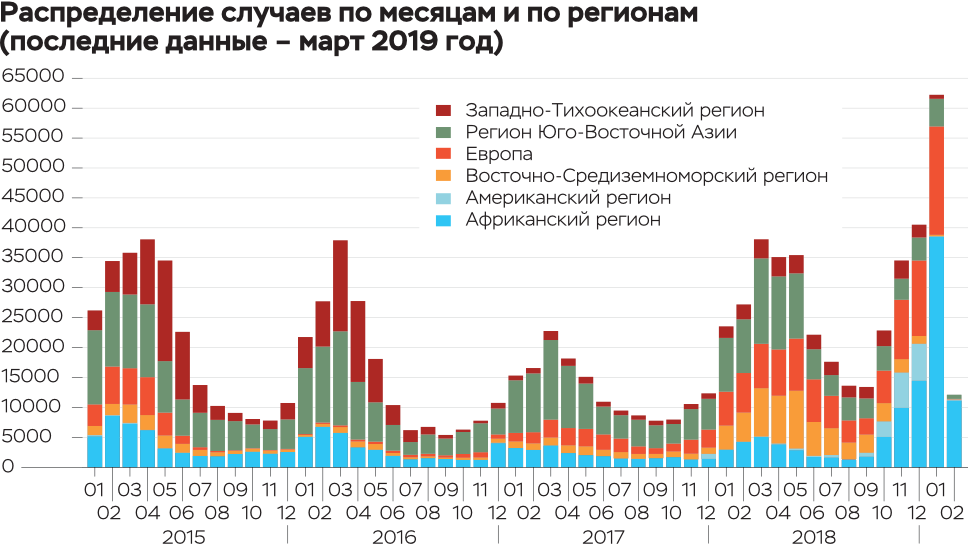
Но в 2017 году из публикаций министерств здравоохранения европейских стран стало известно, что в Европе наблюдается эпидемический подъем заболеваемости корью. Случаи заболевания были выявлены в 14 европейских странах, а общее число пораженных составило более 40 тыс. человек.
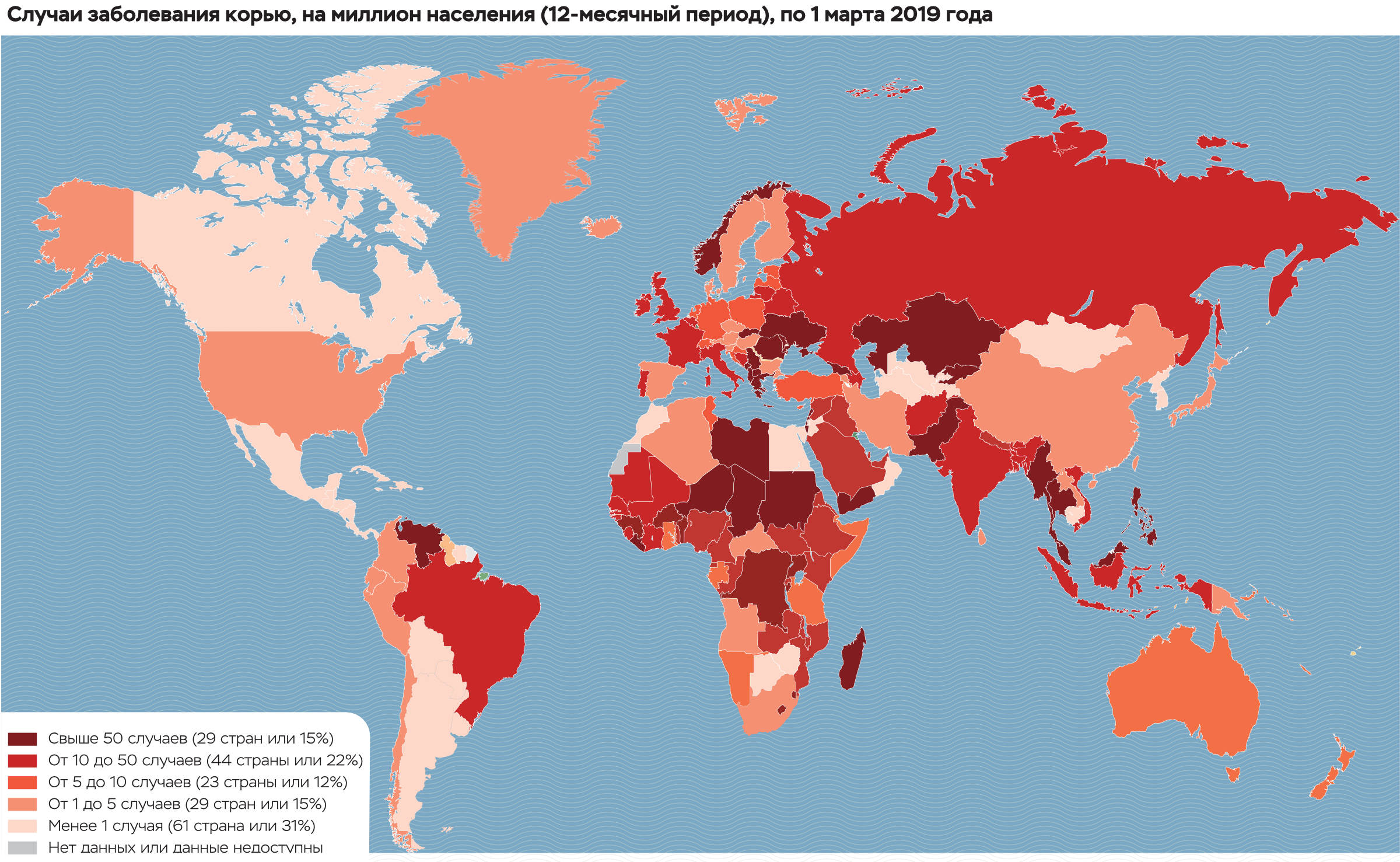
20 августа 2018 года Всемирная организация здравоохранения (ВОЗ) сообщила о рекордной заболеваемости в Европейском регионе: инфицированных за первые шесть месяцев 2018 года — более 41 тыс. человек, 37 случаев с летальным исходом. Это самый высокий показатель заболеваемости с 2010 года. В Греции, Грузии, Италии, России, Сербии, Франции и на Украине было зафиксировано более 30 тыс. случаев инфекции.
А за весь 2018 год в Европе, согласно данным ВОЗ, было зарегистрировано около 83 тыс. случаев кори. Из них более 54 тыс. случаев — на Украине, 16 со смертельным исходом. По сравнению с 2017 годом в 2018-м число случаев кори в Греции возросло в два раза, во Франции — в шесть раз.
В России заболеваемость корью в 2018 году составила 1,7 случая на 100 тыс. человек, то есть всего немногим больше 2,5 тыс. случаев (для сравнения: в довакцинальную эру, до 1970 года, заболеваемость составляла более 130 человек на 100 тыс. населения, или до 300 тыс. случаев кори в год).
В 2019 году ситуация в некоторых странах, к сожалению, только ухудшилась. На Украине с начала 2019 года до 5 марта уже зафиксировано 21 355 заболеваний корью, что приближается к половине общего числа случаев за 2018 год, восемь человек умерли. И это несмотря на начавшуюся массовую вакцинацию! Соседняя Белоруссия запросила противокоревую вакцину из России, получила 100 тыс. доз и уже начала так называемую догоняющую вакцинацию, для того чтобы привить ранее непривитых людей.
Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины (в возрасте 1 года и 6 лет), так как примерно у 15% вакцинированных детей после первой дозы иммунитет вырабатывается слабовато.
Эксперты ВОЗ отмечают, что причиной эпидемии кори стало резкое снижение уровня вакцинации, особенно в маргинальных группах населения Европы. Численность этих групп действительно заметно возросла в ЕС — с наплывом беженцев с Ближнего Востока, Африки и Азии, но существует еще одно важное обстоятельство, которое, к сожалению, набирает силу. Это предубеждение против вакцинации как таковой у вполне благополучных и даже образованных граждан стран, которые принято называть цивилизованными.
Такое предубеждение против вакцин родилось не на пустом месте и подпитывается как бюрократическим подходом органов здравоохранения к поголовной вакцинации населения (с использованием, по всей вероятности, просроченных или неправильно хранившихся вакцин), так и псевдонаучными трудами и лекциями антивакцинаторов.
Так было и с корью.
Вакцина против кори применяется самостоятельно или в комбинации с другими вакцинами, включая вакцины против паротита, краснухи и ветряной оспы: в составе комбинированных вакцин MMR и MMRV. Показано, что вакцина работает одинаково хорошо во всех лекарственных формах.
Более десяти лет его сенсационные результаты проверяли сотни исследователей в десятках стран. Его результаты не смогла воспроизвести ни одна лаборатория. И 28 января 2010 года комиссия Главного британского медицинского совета подтвердила, что более 30 пунктов обвинения в его адрес, включая 4 обвинения в нечестности и 12 обвинений в том, что он использовал в своих целях умственно неполноценных детей, справедливы, а его выводы — неверны.
В разных странах во второй половине XIX — начале XX века стали появляться данные санитарной статистики, и тут же врачи сделали вывод о четкой корреляции между заболеваемостью корью и плотностью населения. Наибольшая заболеваемость и смертность фиксировались в крупных городах с высокой плотностью населения, большим числом образовательных учреждений и детских приютов, наименьшая — в небольших городках и сельской местности.
Но только этим дело противников вакцин не ограничилось. Причины аутизма начали искать в других компонентах вакцин. Ниже рассмотрены другие идеи антивакцинаторов.
Мертиолят и аутизм
Соединения солей ртути в микрограммовых количествах как исключительно эффективные антигрибковые и антибактериальные препараты столетиями применяются для дезинфекции и консервации биологически активных жидкостей. Добавляются они в очень малых количествах и в некоторые мультидозовые вакцины. Многочисленные научные публикации, в том числе последних лет, доказали, что в таких количествах соединения ртути безвредны и полностью выводятся из организма за три-четыре недели без всяких последствий. Никаких связей с применением этих вакцин и аутизмом, а также другими симптомами и заболеваниями не найдено.
Соединения ртути не так уж редки и в обычной жизни. Во-первых, в некоторых реках России и других стран встречаются соли ртути. Для нее определена предельно допустимая концентрация, которая в части горных рек превышена из-за чисто природных причин. В небольших количествах (до 0,2 мг/кг) соли ртути содержатся в следующих продуктах: рыба (особенно в скумбрии, тунце и меч-рыбе), другие морепродукты, орехи, какао-бобы и даже шоколад. И ведь никто себе не отказывает в этих продуктах! В дозе вакцины содержится всего-то от 8 до 50 мкг мертиолята, или 0,05 мг соли ртути максимум, то есть столько же, сколько в 250 г рыбы. Вывод: все дело в количестве и в конкретном соединении ртути; некоторые из них действительно опасны, а другие в применяемых количествах безвредны.
Главные пути передачи этой инфекции — воздушно-капельный и близкоконтактный. Больным человеком частицы вируса выделяются во внешнюю среду в большом количестве со слизью во время кашля, чихания, сорбируются на предметах обихода, и другие люди могут получить эту инфекцию путем касания этих предметов руками, а потом — касания теми же руками своих слизистых оболочек или путем вдыхания вируссодержащего воздуха.
Окись алюминия и аутизм
Много подозрений было на возможную связь с разными болезнями вводимой с инактивированными вакцинными препаратами в качестве усилителя иммунитета окиси алюминия (Al2O3) или его малорастворимых солей. Поиски этих возможных вредных воздействий ведутся до сих пор. Кое-что нашли, но — у работников алюминиевых заводов: раздражение глаз или небольшие негативные последствия в случае нарушений техники безопасности на производстве (отсутствие респираторов или защитных очков). Также зафиксирована корреляция между частотой неврологических заболеваний в Папуа — Новой Гвинее и явным избытком солей алюминия в питьевой воде в этой стране, но речь там идет о весьма значительных концентрациях этих солей.
Алюминий — самый распространенный металл и третий по распространенности химический элемент в земной коре после кислорода и кремния, а его соли — важный компонент глин и вообще почв. После дополнительных исследований токсичности соединений алюминия ни одна страна мира не отменила использование окиси или фосфата алюминия в вакцинах.
Концентрации солей алюминия в водоемах России колеблются от 0,001 до 10 мг/л. В России норматив их содержания в воде хозяйственно-питьевого использования составляет 0,2 мг/л. А в одной дозе вакцины АКДС окиси алюминия содержится не более 50 мкг, или 0,05 мг. То есть в стакане питьевой воды его может быть столько же, сколько в дозе вакцины!
По некоторым биологическим исследованиям, поступление алюминия в организм человека было сочтено фактором в развитии болезни Альцгеймера, но эти исследования были позже раскритикованы и вывод о связи одного с другим опровергнут.
По результатам многолетнего применения известно, что вакцина безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные реакции обычно слабо выражены и быстро проходят.
За мир без вакцин
Это удивительно, но тенденция отказываться от прививок развивается везде: и в США (где к концу марта случаев кори стало больше, чем за весь прошлый год), и в европейских странах, и на Украине, и в России. Люди верят слухам, пересказам каких-то сумасбродных случаев, разоблаченному фальсификатору Эндрю Уэйкфилду, израильскому гомеопату Александру Котоку и не верят всемирно известным ученым. Просто какая-то вакханалия безграмотности и нежелания изучать возникающие вопросы во всей их полноте!
Вот последняя новость из США: в номере журнала Science от 8 марта 2019 года опубликована заметка о заседании 27 февраля Комитета советников по практикам иммунизации США (ACIP USA), где приняли участие 15 экспертов и 165 интересующихся граждан, из которых впервые 80 мест забронировали противники вакцин. Их обилие, правда, не добавило аргументов в дискуссию, и процент вакцинированных в США по-прежнему один из самых высоких в мире. А рост сомнений граждан американские специалисты связывают с неуверенной позицией Дональда Трампа, президента США: он обещал создать специальную группу ученых по дополнительной проверке вакцин, но так ее и не создал. Между тем в тех же США стихийно идет формирование групп 15–18-летних подростков в социальных сетях, объединяющих их в стремлении вакцинироваться, несмотря на отрицательные позиции их родителей.
Из-за резкого роста заболеваний в Италии принят жесткий закон, запрещающий принимать в детские государственные учреждения не привитых против основных заболеваний детей. В Германии принят аналогичный закон. По этому же пути идут еще несколько европейских стран.
Разработка, проверка и внедрение вакцин в практику — величайшее достижение человечества. ВОЗ в ежегодных докладах оценивает вакцины как изобретение, которое в наибольшей степени увеличило продолжительность и качество жизни людей. Побочные реакции у вакцин есть, но они в тысячи и десятки тысяч раз меньше, чем у заболеваний, от которых они защищают. Они предотвращают десятки тысяч смертей и миллионы осложнений. Отказ от них — огромный риск, а принимать во внимание ничем не подтвержденные и по большей части выдуманные рассказы противников вакцинации — ошибка, которая может стоить жизни, в том числе детской.
Сергей Нетёсов, член-корреспондент РАН, заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета
Опасность отказа от прививок и важность вакцинопрофилактики
Летальность от натуральной оспы в допрививочный период составляла от 40 до 90%. Ежегодно во всем мире умирали более 5 миллионов человек, а некоторые выжившие становились инвалидами в связи с частичной или полной потерей зрения. С 1978 года возбудитель этого заболевания ликвидирован как биологический вид именно с помощью вакцинации. Невзирая на то, что противооспенная вакцина была причиной массы поствакцинальных осложнений, доверие к профилактической медицине, организация вакцинопрофилактики, а также добрая воля населения позволили уничтожить вирус, являвшийся, без преувеличения, бичом всего человечества.
Устоявшееся в современном обществе мнение, что корь — это лёгкая болезнь, сравнимая с банальной простудой, является заблуждением. Достаточно вернуться на 50 лет назад и посмотреть на эпидемическую обстановку, когда корь в СССР была одной из основных причин заболеваемости и смертности детей. По данным ВОЗ, в довакцинальный период ежегодно в мире заболевало корью от 135 до 140 млн. и умирало от 5 до 7 млн. детей. К смерти приводят, в основном, осложнения, которые нередко развиваются в результате заболевания корью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит, тяжелую диарею и связанную с ней дегидратацию, отиты и тяжелые инфекции дыхательных путей, такие как пневмония. Корь также может явиться причиной ложного крупа, приводящего к асфиксии. Среди групп населения с недостаточностью питания и при отсутствии надлежащей медицинской помощи до 10% случаев заболевания корью могут закончиться смертельным исходом.
Заболеваемость корью с началом проведения массовых профилактических прививок в 1968 году резко снизилась. Введение в календарь ревакцинации против кори детям в 6 лет позволило повысить количество иммунных к кори лиц и способствовало ещё большему снижению заболеваемости. В настоящее время заболеваемость корью в 3000 раз ниже, в сравнении с довакцинальным периодом. (Рис. 1.)
По примеру натуральной оспы вирус кори может (и должен!) быть ликвидирован как биологический вид. Однако из-за неспособности отдельных стран качественно и грамотно организовать вакцинопрофилактику, этого не происходит. Немало проблем и в Российской Федерации. Планировалось элиминировать коревую инфекцию в нашей стране к 2010 году, однако, из-за волны антипрививочной пропаганды, развернувшейся в сети Интернет и мы, и наши дети ещё долго будут болеть корью. В связи с массовыми отказами от прививок в настоящее время (начало 2012г.) наблюдается значительный рост заболеваемости данной инфекцией. Что перечеркнуло успехи профилактической медицины и отбросило её на несколько лет назад.
В настоящее время задачей мирового медицинского сообщества является также ликвидация вируса полиомиелита. Заболеваемость полиомиелитом отсутствует в Российской Федерации, за исключением случаев, завезенных из других стран. Однако пока проблема полиомиелита существует в иных регионах нашей планеты, отказы от вакцинации населения в странах, победивших данную инфекцию, могут привести к краху всех современных достижений в этой области.
Благодаря вакцинации в последнее время заболеваемость столбняком, дифтерией, коклюшем, , краснухой (рис. 2.) вирусным гепатитом В (Рис. 3.) и другими инфекциями, а также смертность от них снизились в десятки раз. Кроме того, прививки позволяют сдерживать рост заболеваемости генерализованными формами туберкулеза.
В последнее время в интернет-среде развёрнута массовая антипрививочная кампания. Целью антипрививочной агитации является отказ от иммунизации максимально большого числа наших сограждан.
Чтобы осознать весь смертельный вред данной пропаганды достаточно взглянуть на графики заболеваемости в период, предшествующий введению вакцинопрофилактики, а так же вспомнить семейные трагедии и душевные муки матерей и отцов, ребенок которых погиб от болезни, которую сегодня мы имеем возможность предупредить только средствами вакцинопрофилактики. В настоящее время, когда многие страны переживают глубокий демографический кризис, когда у всё большего числа семейных пар возникают трудности с деторождением, жизнь каждого малыша является величайшей ценностью! Помните об этом и не один раз подумайте, прежде чем отказаться от прививки и подвергнуть хрупкий юный росток жизни риску перенести лишнюю дюжину опасных, но так легко предотвратимых заболеваний!
За первое полугодие 2018-го заболели 26 692 человека, 13 от инфекции умерли (среди них 9 детей). Обсудив эту тему с коллегами-журналистами, ловим себя на мысли, что не так давно, буквально еще 25-30 лет назад, такие болезни как корь, ветрянка, краснуха не считались чем-то мегаопасным. Возможно, летальных случаев было меньше, но тогда, как и теперь, корью болели, в частности, и взрослые. К примеру, корреспондент “Укринформа” вспомнил, как во время зимних каникул в школе заболел корью: повышенная температура, кашель, сыпь по всему телу. Тогда врач сказал родителям, что ничего страшного не произошло: “Это же корь. В детстве почти все ею болеют”.
Поэтому возник вопрос: чем объясняется такая активность вокруг темы кори в СМИ, неужели за последние 20-30 лет что-то существенно изменилось, возможно, болезнь протекает как-то иначе, резко возросло количество смертельных случаев?
Директор Института эпидемиологии и инфекционных болезней им. Л.В.Громашевского Виктория Задорожная, к которой мы обратились за комментарием, говорит, что ничего не изменилось — корью болеют, как и раньше. Возможно, в конце 80-х — начале 90-х годов в Украине случаев заболевания, как и смертей, было несколько меньше, чем сейчас. Но этому есть простое объяснение: необходимость вакцинации в советские времена не обсуждалась, ею было охвачено более 95% населения. Зато, за последние несколько десятков лет Украина имела целых три пробела с вакцинацией, когда люди по тем или иным на то причинам отказывались делать своим детям прививки против кори и других болезней.
Задорожная: “В довакцинальный период, в первой половине XX века, от кори умирало очень много людей. О последствиях этого заболевания знали едва ли не в каждой семье. К примеру, тогда в Украине корью ежегодно болело около 500 тысяч детей. Позже, с началом массовой вакцинации в 60-х годах показатели резко уменьшились, но корь никуда не исчезла: ежегодно около 300 тысяч детей продолжали болеть.
Конечно, протекание кори и тогда было тяжелым, но еще 20-30 лет назад корью болели обычно дети. Потом, когда в 1986 году ввели двойную вакцинацию (в 12 месяцев – первая прививка от кори, а в 6 лет – плановую ревакцинацию), то увидели, как ежегодная цифра больных корью людей снова резко уменьшается – с сотни до десятка тысяч человек.
Похожая картина наблюдалась и по всему миру. Из-за этого ВОЗ даже поставила перед собой задачу постепенно побороть инфекцию до 2015 года. Но! С 90-х годов в мире, в частности в Украине, люди массово отказывались от вакцинации. Мол, это вредно, а масштабных вспышек заболеваний именно корью нет. Так образовалась лакуна в вакцинации, которая напомнила о себе в 2006 году – очередной вспышкой инфекции – 42 тысячи человек заболели корью в Украине. Тогда же решили прививать и взрослых, которые в детстве не переболели и не вакцинировались. В 2008 году в Украину завезли 8 миллионов доз индийской вакцины. Медики планировали кампанию для украинской молодежи в возрасте 16-29 лет. Впрочем, завезенная ЮНИСЕФом вакцина не прошла регистрацию, а соответственно и сертификацию в Украине. Согласно законодательству, ее категорически нельзя было использовать, однако ее вкололи 100 тысячам молодых людей из Донбасса. Все бы ничего, если бы не смерть 17-летнего школьника из Краматорска, которая дала негативный резонанс в кампании вакцинации. А дальше подключились СМИ, поставив под сомнение качество вакцины в поликлиниках – люди снова начали массово отказываться от прививок. Так образовался второй пробел, а вслед за ним и третий – в течение 2014-2015 годов наблюдался дефицит вакцин. То есть, даже те родители, которые обращались и хотели вакцинироваться, не имели такой возможности. Что делать? Чтобы остановить распространение болезни нужно, чтобы 95% людей имели иммунитет. Прививки против кори проводят уже более 50 лет, и за эти годы вакцины зарекомендовали себя как безопасный и эффективный способ профилактики. Понимаю, люди сомневаются, собственно, медики этого и не скрывают, что в единичных случаях от прививок бывают осложнения. Однако мир еще не изобрел лекарства от кори. Поэтому единственная страховка – это вакцинироваться вовремя”.
Полностью согласны с мнением Виктории Задорожной и другие, опрошенные нами эксперты: инфекционист МЦ “Добробут” Станислава Гапонова, доктор биологических наук, профессор Винницкого национального медицинского университета Виктория Родинкова и активистка ОО “Родители за вакцинацию” Мария Калмыкова. По их словам, считать, что раньше эта болезнь протекала как-то иначе, легче - это миф.
Гапонова: “Сейчас, как и 20-30 лет назад, в этом плане ничего не изменилось. А причиной того, что Украина стала первой в Европе по заболеваемости корью, в том что у нас один из самых низких уровней охвата вакцинацией, и это сказывается, пожинаем плоды. Впрочем, сейчас отказов от вакцинации намного меньше, чем несколько лет назад. Украинские дети обеспечены вакциной против кори полностью”.
Родинкова: “Возможно, сейчас Минздрав, действительно, стал более открытым, в том числе – благодаря нашей большей интеграции в Европу, – но вспышки инфекционных болезней были постоянно. Их прежняя украинская статистика просто замалчивала. Например, еще несколько лет в Украине наблюдалась вспышка коклюша, переболел, кстати, и мой ребенок, но врач отказывался записывать этот диагноз в карточку, чтобы не портить статистику. Как коллеге, он признался, что таких детей на тот момент было очень много. Замалчивание статистики, обычно, происходит и в отношении паразитарных болезней (острицы, аскариды, другие черви). Думаю, сейчас ситуация не намного лучше”.
Вместо заключения: Как выяснилось, корь в Украину “пришла” не вчера, и даже не 20 или 30 лет назад, но шума много именно сейчас. Можем констатировать, что имеем дело с еще одним проявлением феномена информационного мира. В наше время практически любая информация легкодоступна благодаря глобальной сети. Источники такой информации не всегда надежны, но распространяются очень быстро. В результате, из темы заболевания корью, которая существовала всегда, просто сделали очередную сенсацию. Причем, сенсацию с привкусом негатива, якобы в Украине, в сравнении с другими европейскими странами, все очень и очень плохо. На самом же деле, имеем прогнозируемую врачами вспышку из-за низкого уровня охвата вакцинацией в прошлые годы. И стоит ли вообще обращать на это внимание, тем более, когда руки уже привыкли отбивать на клавиатуре очередную #зраду? Стоит, друзья!
Мирослав Лискович. Киев
Читайте также:


