Водяной пузырь на теле но не ветрянка
Впрочем, ветрянкой можно заразиться через зараженную одежду или посуду. Однако после болезни появляется к ней стойкий иммунитет.
Ветряная оспа чаще всего встречается у детей, и ей они обычно перебаливают без особых последствий. Но у взрослых, как правило, болезнь протекает тяжело. И если возникли осложнения – необходимо бить тревогу. Тут главное не просмотреть симптомы.
Симптомы ветрянки
Количество прыщиков может увеличиваться как молниеносно, так и на протяжении нескольких дней. Сыпь обычно появляется волнами, на протяжении недели каждые 1-2 дня. Тут все зависит от иммунитета ребенка. Каждый волдырь лопается и подсыхает. Корочка отпадает, не оставляя рубцов на коже. А вот пятнышко от прыщика проходит еще около двух недель. Повторные прыщики уже не такие большие, как первые. Все потому, что у ребенка уже начали вырабатываться антитела к вирусу.
Часто ветрянку путают с простым дерматитом. Чтобы исключить аллергию, надо убрать из рациона все подозрительные продукты. Если количество прыщиков уменьшилось, то вероятнее всего инфекция миновала. Иначе же, диагноз – ветряная оспа. Стоит обратить внимание, что при аллергических реакциях прыщики раз от раза вскакивают все больших размеров, при ветрянке же каждый последующий прыщик – меньше. Правда, волдыри от ветряной оспы постоянно чешутся.
Инкубационный период во время ветрянки – от 10 до 21 дня. Ребенок заразен за два дня перед появлением прыщиков и в течение следующих семи дней после.
Как лечить ветрянку у детей?
Как правило, ветрянку лечат дома. А вот нужно ли госпитализировать или нет – решает врач. Пребывание в больнице необходимо в случае тяжелого течения инфекции.
Специальной терапии дома не потребуется. Ребенок лишь должен соблюдать постельный режим около недели. При этом необходимо как можно чаще менять постельное белье. Ребенку стоит давать много жидкостей, соблюдать молочно-растительную диету (молочные каши, овощные и фруктовые пюре, соки).
Для того чтобы избежать присоединения гнойной инфекции, сыпь нужно обрабатывать два раза в день зеленкой или темный раствором марганцовки. Не стоит мазать прыщики чаще, иначе можно пересушить ранку, сбить баланс вредных и полезных микроорганизмов на коже, что, в итоге, приведет к появлению рубчиков. Но если и не мазать вовсе – рубчики тоже появятся. Кстати, с ватным тампоном тоже следует быть аккуратным, поскольку вирус на ней переносится с зараженной на свежую кожу.
Важный фактор, который влияет на тяжесть протекания оспы – гигиена. Надо почаще менять нательное и постельное белье. А домашняя одежда должна быть хлопчатобумажной и с длинными штанинами и рукавами, что поможет не расчесывать прыщики и предотвратить их распространение. Не стоит одевать ребенка тепло. Не допускайте того, чтобы он потел.
Мыть зараженного во время болезни не стоит, это только увеличить количество сыпи. Но и оставлять ребенка грязным так же не надо. Идеальный вариант – быстрый душ. После водной процедуры не надо тереть тело полотенцем – лишь промокнуть. При этом стоит беречь ребенка от простуд и убирать подальше от сквозняков.
Для повышения иммунитета можно давать ребенку витамин С, соки, фрукты и почаще бывать на свежем воздухе, избегая контактов с другими детьми.
Как лечить ветрянку у подростков?
Опасные осложнения ветряной оспы
Стоит любыми способами избегать заражения ветрянкой после вакцинации. В этот период иммунитет снижен. Иначе возможны страшнейшие последствия вплоть до летального исхода (при геморрагической форме ветряной оспы).
Как лечить ветрянку у взрослых?
Инфицированным взрослым не стоит около двух недель выходить из дома вообще, а так же исключить контакты с людьми, которые не болели ветрянкой, вне зависимости от возраста. Высыпания появятся везде, в том числе на волосистой части тела, слизистых, нёбе, языке и в промежности. Сыпь перерастет в волдыри в диаметре 2-3 мм, которые будут сильно чесаться. Если расчесывать прыщики, то появятся рубцы.
Что же это такое?
Вначале необходимо понять, что же представляют собой данные пузырьки и каков механизм их образования?

Водянистый пузырек – поверхностное образование, расположенное непосредственно под наружным слоем эпидермиса – роговым (реже – в пределах зернистого слоя). В результате того или иного процесса, происходит ограниченная экссудация межклеточной и тканевой жидкости в промежутках между клетками кожи, что и приводит к образованию пузырька.
Он может быть заполнен прозрачной жидкостью (при солнечных ожогах) или же содержимым другой консистенции или цвета (например, при герпетическом поражении кожных покровов наблюдается помутнение пузырькового содержимого).
В большинстве случаев, регрессия пузырьков происходит как под действием лекарственных препаратов, так и без их использования. Исход может быть различным:
- Пузырек регрессирует безо всяких следов.
- На месте пузырька остается зона пигментации (или депигментации).
- На месте данного кожного элемента образуются другие (пустулы, рубцы).
Факторы возникновения
В норме водянистые пузырьки на коже появляются крайне редко. Основной причиной их развития является долгое нахождение на солнце. Под воздействием солнечного ультрафиолета происходит отмирание поверхностных слоев кожи тела. Это приводит к выходу клеточной жидкости на поверхность поврежденной кожи, в результате чего и образуется пузырек. Со временем происходит его разрыв с выходом жидкости наружу. Кожа при этом легко отшелушивается и удаляется.
Иногда при сильных ожогах после отслоения верхнего кожного слоя возможно появление болей (из-за отмирания нервных окончаний). В данном случае рекомендуется использовать защитные средства для кожи (высокой эффективностью обладает Пантенол), которые способствуют дерматопротекции, стимулируют обменные и регенераторные процессы, улучшая заживление и нормализуя крово- и лимфоотток.
Во всех остальных случаях, водянистые пузырьки на коже свидетельствуют о развитии какого-либо патологического процесса. При их появлении обязательно следует собрать у человека тщательный анамнез и уточнить, после чего наблюдалось появление этих образований, что человек делал накануне, принимал ли какие-либо препараты или контактировал с химикатами.
Каковы же наиболее частые причины появления подобных пузырьков? В первую очередь, это инфекционные заболевания. При их развитии пузырек является диагностическим симптомом, а по его характеру предполагают вид возбудителя и назначают соответствующее лечение. Например, пузырек характерен для таких заболеваний, как ветрянка, герпес.

Ветрянка встречается преимущественно у детей. Обычно болеют дети в возрасте от 3 до 9 лет. Заболевание высококонтагиозно, то есть, если человек раннее не болел им и не контактировал с зараженными ветрянкой людьми, довольно высок риск и его заражения. При ветрянке пузырьки могут располагаться на любой части тела, но чаще всего образуются на лице или конечностях. Они заполнены прозрачной или слегка бледноватой жидкостью.
У ребенка в начальной стадии инфекционного процесса возможно повышение температуры до фебрильных цифр, появление кашля.
При герпесе пузырьки локализуются обычно на слизистых оболочках (нос, губы, половые органы). Их может быть несколько, но чаще всего наблюдается развитие только одного элемента. При его появлении могут проявляться такие симптомы, как повышение температуры и боль в области развития инфекции.
Если имеет место герпетический неврит, водянистые везикулы могут локализоваться по ходу межреберных нервов. Их развитие сопровождается появлением интенсивного болевого синдрома, повышением температуры. Сами пузырьки появляются примерно через 2-3 дня после переохлаждения и появления общих симптомов.
Ни в коем случае не следует проводить вскрытие пузырьков или срывать их. Дело в том, что при инфекционных заболеваниях в содержимом пузырька находится огромное количество вирусных частиц. При насильном вскрытии везикулы возможно массовое обсеменение вирусами поверхности кожи, что приведет к рецидиву заболевания или его отягощению. Особенно противопоказано проводить вскрытие этих пузырьков у ребенка, так как на его месте может остаться обезображивающий след или пятно, удалить которое будет достаточно проблематично.
При развитии данных заболеваний необходима патогенетическая терапия. Используются противовирусные препараты, такие, как Ацикловир, Озельтамивир, Ремантадин. Лечение может проводиться как амбулаторно, так и в условиях стационара (при резкой выраженности симптомов заболевания). Курс терапии продолжается в течение 10-12 дней. При правильном лечении пузырьки полностью проходят. В некоторых случаях на месте их появления может оставаться зона пигментации (может наблюдаться как побледнение кожи, так и ее затемнение).
Аллергические заболевания
Обычно появление пузырьков с жидкостью может наблюдаться при контактном дерматите. Его основная причина – работа с какими-либо химическими веществами или потенциальными аллергенами. Водянистые пузырьки на коже появляются примерно через 5-10 минут после непосредственного контакта с веществом. Могут образовываться не только пузырьки. В редких случаях наблюдается развитие волдырей, из-за чего наблюдаются схожие с ожогом крапивы симптомы – покраснение, зуд. При прекращении контакта данная кожная реакция проходит сама. В редких случаях может потребоваться использование антигистаминных препаратов для подавления аллергического процесса.
В период развития данных высыпаний запрещается использовать различные косметологические средства, так как их применение может поспособствовать ухудшению состояния.
Грибковые болезни
Поражение грибковой инфекцией является частой причиной появления пузырьков на коже. Обычно это обусловлено несоблюдением требований гигиенического режима в общественных банях, саунах. Часто наблюдается их развитие в ограниченных коллективах (солдаты, заключенные, больные в условиях карантина).
Пузырьки на теле являются начальной стадией грибкового процесса и быстро прогрессируют до других кожных элементов. В некоторых случаях могут приводить к необратимым изменениям кожных покровов. Лечение проводится при помощи противомикотических препаратов. В случае развития деформирующих кожных элементов показано физиотерапевтическое и хирургическое лечение.
Аутоиммунные заболевания
Данная группа патологических процессов встречается довольно редко и требует для своего своевременного выявления большого опыта со стороны врача.
Из данной группы заболеваний особенно следует выделить пузырчатку, буллезный пемфигоид и герпетиформный дерматит. Все данные процессы протекают с избыточным антителообразованием, в результате которого происходит атака собственных клеток организма.

Водянистые пузырьки при пемфигоиде появляются на слизистой оболочке ротовой полости, где быстро происходит их разрыв с образованием на поверхности рта болезненной, плохо заживающей язвы. Характеризуется прогрессирующим течением и может привести к летальному исходу при несвоевременно начатом лечении.
Буллезный пемфигоид развивается преимущественно у лиц старшего и пожилого возраста. Пузырей образуется большое количество, промежутки кожи между ними отечны и гиперемированы. Пузыри довольно большие по размеру, их поверхность напряжена. Появление может сопровождаться развитием интенсивного зуда, плохо поддающегося купированию при приеме противогистаминных препаратов.
Развитие герпетиформного дерматита сопровождается отеканием тканей, их покраснением. Пузырьки мелкие, заполненные мутной жидкостью. Внешне похожи на такие же, как и при герпетической инфекции. Пузырьки появляются преимущественно на разгибательных поверхностях туловища.
Разрыв оболочки пузыря сопровождается интенсивной болью. Лечение при данных состояниях должно включать в себя грамотное сочетание консервативных методов с хирургическими вмешательствами.
Термические ожоги
Происходят в результате контакта с раскаленной жидкостью. Образующийся пузырь обычно соответствует по размерам с зоной ожога. Пузырь, образующийся на месте контакта с жидкостью, заполнен мутным содержимым, включающим в себя продукты распада белков. Чем большая часть тела пострадавшего покрыта пузырями, тем скорее необходимо проводить необходимые лечебные мероприятия. Лечение ожогов проводится в специальных ожоговых отделениях хирургическим путем.
Все вышеуказанные заболевания сопровождаются развитием пузырьков на поверхности кожи. Диагностика их должна проводиться в специализированных отделениях.
Степень тяжести заболевания определяет опытный врач, и лечение назначает также он.
Своевременное лечение позволяет избежать осложнений при данных заболеваниях.
Ветряная оспа
Заболевание начинается с недомогания, повышается температура до 38 °C, тогда же появляются первые высыпания: красноватая сыпь в виде пузырьков, наполненных прозрачной жидкостью. Сперва их немного, но уже на следующий день ребенок буквально обсыпан красными папулами: руки-ноги, шея, живот, лицо и даже слизистые оболочки. Такие высыпания продолжаются в течение недели: на одном месте пузырьки подсыхают, образуя коричневатые корочки, на другом появляются новые.
Дети переносят ветрянку довольно легко, а вот у взрослых могут быть серьезные осложнения. При слабом иммунитете ветряная оспа может проявиться повторно, уже в виде опоясывающего лишая.
Инкубационный период длится от 11 до 21 дня. Инфекция передается только воздушно-капельным путем. Заразным ребенок становится за 2 дня до появления первых высыпаний и перестает быть через 5 дней после появления последней сыпи.
Чего опасаться?
Осложнений, связанных с попаданием в пузырьки стафилококков и стрептококков. Не позволяйте ребенку расчесывать высыпания, обязательно обрабатывайте папулы либо зеленкой, либо темным раствором марганцовки. Почаще меняйте и кипятите белье. Корочки не сдирайте, чтобы не остались оспины.
Вакцинация
Многие страны считают прививку против ветрянки обязательной для ребенка, у нас же программа вакцинации пока только разрабатывается.
Инкубационный период длится 9–14 дней. Инфекция передается воздушно-капельным путем. Ребенок заразен с момента первых проявлений заболевания и все время, что держится сыпь.
Чего опасаться?
Осложнений в виде бронхита, отита, лимфаденита, пневмонии, менингоэнцефалита.
Вакцинация
Прививку от кори проводят в 1 год, через полгода – повторно, она защищает иммунитет на 10–15 лет.
Переболевшие корью сохраняют иммунитет на всю жизнь.
Скарлатина
Заболевание проявляется остро: высокая температура, головная боль, ребенок жалуется, что ему больно глотать. Иногда бывает рвота. Скарлатина всегда сопровождается ангиной, и самый характерный ее признак – ярко-малиновые миндалины.
Сыпь появляется в первый же день болезни: это мелкие, еле заметные розовые точечки на лице и теле. Внизу живота, на боках и в кожных складках сыпь более насыщенная. Она проходит в течение недели, не оставляя пигментных следов. На ее месте кожа немного шелушится.
Инкубационный период может быть от 2 часов до 10 дней. Скарлатина передается не только воздушно-капельным путем, но и через посуду, предметы обихода, игрушки. Ребенок заразен для окружающих в течение первых 10 дней с момента проявления болезни.
Чего опасаться?
Осложнений на почки, сердце, которые проявляются уже после нормализации температуры и исчезновения сыпи и ангины.
Вакцинация
Прививок против скарлатины нет. Иммунитет от перенесенного заболевания сохраняется на всю жизнь. Но у переболевших скарлатиной всегда есть риск заболеть другой стрептококковой инфекцией – отитом, ангиной.
Краснуха
Заболевание начинается с некоторого недомогания, слабой головной боли, легкого насморка и покашливания. Редко, но бывает, что поднимается температура до 38 °C.
Сыпь обычно появляется уже на первый-второй день болезни. Сначала на лице, затем распространяется по всему телу и держится около недели. Типичное проявление краснухи – увеличение и болезненность затылочных лимфатических узлов.
Инкубационный период – от 11 до 24 дней. Передается воздушно-капельным путем. Ребенок опасен для окружающих за неделю до появления сыпи и еще в течение 10 дней с момента высыпания.
Чего опасаться?
Осложнений в виде артрита. Наиболее опасна краснуха для беременных, так как вызывает патологию плода и является прямым показанием к прерыванию беременности.
Вакцинация
Первая проходит в 1–1,5 года, вторая – в 6 лет. Иммунитет сохраняется около 20 лет. Врачи рекомендуют дополнительно делать прививку девушкам и женщинам в более старшем возрасте – чтобы обезопасить свою будущую беременность.
Отчего еще бывает сыпь?
Что делать? При лихорадке давать ребенку только жаропонижающие препараты, много питья. Сыпь пройдет и без антигистаминных препаратов.
Потница – обычно бывает у грудничков. Это мелкие высыпания красноватых пузырьков, наполненных прозрачной жидкостью, преимущественно на грудке, спинке, в области шеи и в паховой области. Появляется она обычно у малышей, которых родители слишком утепляют.
Что делать?
Не кутать. Делать малышу воздушные ванны. Купать в слабом растворе марганцовки или череды. После ванны присыпать раздражение тальком.
Везикулопустулез – это последствия потницы. Если ее вовремя не лечить, то в пузырьки (пустулы) пожет попасть стафилококк и они начинают гноиться.
Что делать? По рекомендации врача обрабатывать гнойнички антисептиками и тальком.

Многие родители считают, что ветрянка – безобидная инфекция, о которой они знают все. Так ли это на самом деле? Педиатр Артем Кабанов рассказывает о самых распространенных мифах, связанных с этой болезнью.
Ветрянка — легкое заболевание
Течение ветрянки бывает разным. Иногда пузырьки можно пересчитать по пальцам, температура не поднимается, ребенок чувствует себя хорошо. В других случаях высыпаний очень много, постоянно появляются новые, температура повышается до 39-40 градусов. Ребенок становится вялым, плаксивым, ухудшается аппетит, пишет Deti.mail.ru.
В редких случаях ветряная оспа становится совсем не безобидной. При пустулезной форме на коже возникают гнойнички, болезнь протекает дольше, тяжелее. На месте гнойничков могут оставаться заметные рубцы. Иногда появляются большие пузыри, заполненные мутной жидкостью. Когда они лопаются, то оставляют мокнущую поверхность — идеальные ворота для инфекции. При геморрагической форме на месте пузырьков остаются струпья, язвы.
- Ветрянка защищает от рака мозга(3) 03.04.2016
- Я вышла за него только ради детей(19) 06.09.2016
Ветряночный вирус может вызвать ларингит с удушьем, пневмонию, энцефалит, менингит. Особенно тяжело болезнь протекает, когда сыпь возникает не только на коже, но и во внутренних органах. Такую ветрянку называют висцеральной.
Тяжелое течение с осложнениями обычно бывает у детей со сниженным иммунитетом, ослабленных другими болезнями, получающих лечение препаратами, которые подавляют иммунную систему.
Сыпь при ветрянке нужно мазать зеленкой
Зеленка — самый “народный” антисептик в России и некоторых странах постсоветского пространства, а вот в странах Запада о ней мало кто слышал. Там врачи рекомендуют обрабатывать кожу во время ветрянки совсем другими средствами.
Для начала стоит разобраться: а зачем вообще мазать зеленкой ветряночные пузырьки? Против вируса это не поможет, ведь антисептик остается только на коже и не проникает вглубь. С помощью зеленки пытаются предотвратить расчесы и бактериальную инфекцию. Но есть другие эффективные средства. Так, американские доктора рекомендуют давать ребенку антигистаминные препараты и наносить на кожу лосьон с каламином (он белого цвета).
Яркий цвет зеленки — одновременно ее преимущество и недостаток. Бесцветные антисептики обеспечивают куда лучший эстетический эффект (хотя раскрашивание кожи может стать веселой игрой). Зато по зеленым пятнышкам можно легко определить, в какой день высыпания появились в последний раз: спустя 5 суток после этого ребенок перестанет быть заразным.
Против ветрянки нет прививок
На самом деле вакцина против ветрянки существует, и она считается лучшим способом защитить ребенка от болезни.
Лучше специально подхватить ветрянку, пока ребенок маленький
Взрослые переносят ветрянку тяжелее, поэтому, если уж болеть, то лучше в детстве. Некоторые родители не хотят полагаться на волю случая и ждать, пока их чадо само встретится с вирусом. Узнав о том, что ребенок знакомых покрылся характерными высыпаниями, они отправляются на “ветряночную вечеринку”. Там можно гарантированно подцепить вирус, чтобы “вовремя” переболеть.
Практика “ветряночных вечеринок” пришла из США. Чаще всего такие мероприятия организуют противники прививок. Существуют не только ветряночные, но и другие “тематические” вечеринки: например, коревые. Некоторые родители, не найдя источник заражения среди знакомых, ищут его через социальные сети.
Если ребенок не может присутствовать лично, ему передают “ветряночный леденец”, облизанный больным товарищем. Эффективность такого средства заражения сомнительна: как мы уже знаем, оказавшись вне организма человека, вирус быстро погибает. Зато через слюну можно заразиться другими инфекциями, некоторые из них будут пострашнее ветряной оспы.
Казалось бы, если речь о ветрянке, ничего страшного в этом нет. Пусть себе ребенок переболеет, если мама с папой так хотят. Однако не стоит забывать о тех, пусть и редких, случаях, когда болезнь протекает в тяжелой форме и приводит к осложнениям. Риски невелики, но кто может гарантировать, что они не коснутся именно вашего ребенка? В США до введения вакцинации от ветрянки ежегодно умирали 100-150 детей. Если вы заботитесь о здоровье ребенка — не лучше ли сделать прививку?
Ветрянкой можно заразиться через предметы
Несмотря на то что ветряная оспа очень заразна, вирус может жить только в организме человека. Оказавшись в окружающей среде, он быстро погибает. Поэтому вероятность заразиться через предметы и третьих лиц крайне низкая.
“Подцепить” ветрянку можно воздушно-капельным путем — так же, как ОРЗ. Однако для этого не обязательно находиться рядом с больным. Вирус легко распространяется в соседние комнаты и даже в смежные квартиры. Можно заболеть, если проконтактировать со свежей слюной заразного человека или с жидкостью, которая находится в пузырьках: в ней в первые 5 дней болезни концентрация вирусов зашкаливает.
При ветрянке не существует лечения — нужно просто переждать
Лечение нужно, правда, чаще всего оно носит симптоматический характер. В первую очередь необходимо бороться с зудом и не давать ребенку расчесывать кожу. При высокой температуре применяют жаропонижающие. Беременным женщинам, взрослым и детям с ослабленным иммунитетом назначают противовирусный препарат ацикловир, он помогает перенести болезнь легче.
Если на коже появляются гнойники или развивается бактериальная пневмония, назначают антибиотики. При тяжелом течении ветрянки ребенка могут госпитализировать в стационар.
Ребенка с ветрянкой нельзя купать
Так считалось раньше. Давая рекомендации родителям, доктора предписывали отказ купаний до тех пор, пока высыпания не закончатся.
На самом деле ежедневные ванны помогают содержать ранки на местах вскрывшихся пузырьков в чистоте. А еще они отлично помогают против зуда, особенно, если добавить в воду овес или пищевую соду (посоветуйтесь со своим врачом). Только после водных процедур нужно соблюдать аккуратность: не трите кожу ребенка полотенцем, иначе сковырнете корочки.
Ветрянкой болеют только раз в жизни
В большинстве случаев так оно и происходит. После перенесенной ветряной оспы формируется иммунитет. Однако, вирус не спешит покинуть организм хозяина. Инфекция продолжается, только теперь она латентная, то есть бессимптомная. В принципе, никакой проблемы в этом нет, если не считать случаев, когда возбудитель “оживает” и снова вызывает заболевание, но на сей раз немного другое — опоясывающий лишай. Чаще всего это происходит после 60 лет, когда организм ослаблен возрастом и хроническими болезнями.
Возможно, когда-нибудь ветрянка станет такой же экзотикой, как полиомиелит или дифтерия. Пока этого не произошло, не верьте мифам, не полагайтесь только на зеленку и не посещайте “ветряночные вечеринки”.








Почти любые высыпания на коже ребёнка заставляют родителей нервничать. Действительно сложно понять, что это такое вообще появилось — ветрянка, крапивница или ребёнок где-то обжёгся. Врач-педиатр Ольга Евсейчик объясняет, как отличить один вид сыпи от другого, оказать первую помощь и оценить, срочно ли нужен врач (он, кстати, в любом случае нужен).

Ветряной оспой болеют вне зависимости от сезона. Заразиться можно только при прямом контакте с заболевшим человеком. Носитель вируса становится заразен за два дня до появления сыпи и остаётся заразным ещё 10 дней с момента начала высыпаний. Первые признаки болезни приходят не сразу — в промежутке с 10 по 21 день от контакта с больным.
Сначала появляются пятна и папулы (выпуклые пятна, которые возвышаются над кожей и прощупываются). Довольно быстро они превращаются в пузырьки с прозрачным содержимым. Когда пузырёк лопается, образуется мокнутие, со временем оно покрывается корочкой. Корочки могут держаться до нескольких недель.
Высыпания могут сопровождаться высокой температурой и слабостью. Сыпь зудит, поражает все участки кожи, включая волосистую часть головы, слизистые оболочки полости рта, глаз, области ануса и вульвы.
Все сыпи можно разделить на пятнисто-папулезные и пузырьковые. Ветряная оспа (или ветрянка) — самое распространённое заболевание среди пузырьковых сыпей. Она поражает практически 100% детей, у которых нет к ней иммунитета. Ежегодно по всему миру регистрируется 80-90 миллионов случаев, в основном — среди детей до шести лет. Сильные головные боли, высокая температура, которую не удаётся сбить, нарастающие вялость и сонливость, рвота, нарушения координации, нагноение элементов сыпи — эти симптомы требуют срочного врачебного осмотра.
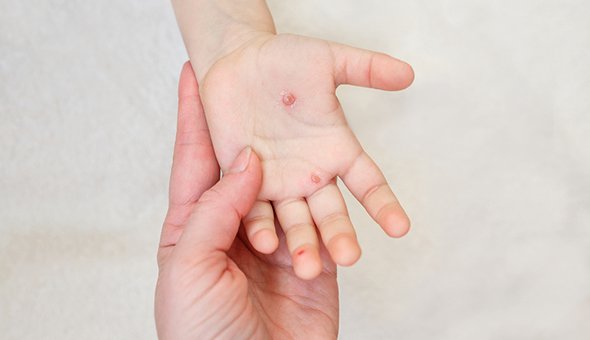
Многие люди уверены, что болели ветрянкой дважды, хотя переболевшие приобретают стойкий пожизненный иммунитет. Есть предположение, что несколько десятилетий назад за ветрянку принимали всем известную ныне энтеровирусную инфекцию, вызываемую вирусом Коксаки.
Заболевание регистрируется в течение всего года с максимальным подъёмом в конце лета и осенью. Источник инфекции — больной человек, который заразен 7-10 дней от начала болезни.
Пузырьки, в отличие от ветрянки, имеют плотную поверхность и легко не вскрываются, а ссыхаются со временем
Они могут быть болезненными, при расположении на стопах мешают ходить. Высыпания во рту, как правило, резко болезненны, поэтому ребёнок отказывается от еды и питья. На фоне характерной лихорадки это может приводить к обезвоживанию.
Как помочь ребёнку. Обеспечить его достаточным количеством прохладной жидкости и по мере необходимости сбивать температуру. Можно предлагать пить молочные коктейли, сладкие кисели, йогурты, лучше из чашки или трубочки, а не из бутылки, чтобы не травмировать сыпь во рту. Специфического лечения от этой болезни нет, она проходит сама за 7-10 дней.
В некоторых случаях может понадобиться повторный осмотр врача. Это касается любых признаков осложнений:
- обезвоживание (ребёнок не мочится больше восьми часов, не пьёт или не усваивает жидкость, плачет без слёз, у него сухие растрескавшихся губы);
- бактериальное инфицирование сыпи (нагноение элементов, кожа в области элементов становится горячей, болезненной на ощупь);
- асептический менингит (головные боли, при которых не помогают обезболивающие, рвота, высокая температура, вялость, сонливость и апатия).
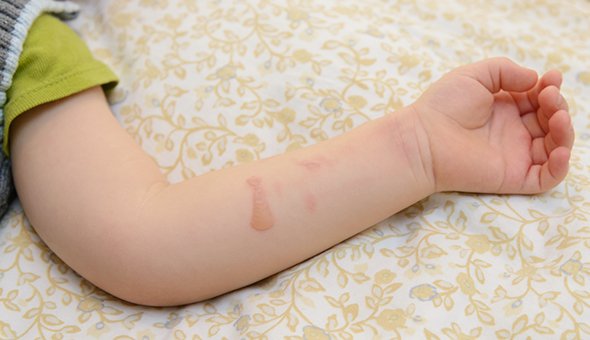
Не каждый пузырь — это вирус Коксаки или ветрянка. Особенно летом. Их часто путают с термическими ожогами второй степени.
Получить такие ожоги ребёнок может, скатившись в жаркий день с горячей горки или забежав босиком на горячий помост у бассейна. Маленькие дети не успевают вовремя среагировать на боль и не покидают горячее место, за это время на коже стоп могут образоваться пузыри. В отличие от ветрянки, при ожогах первой-второй степени у ребёнка не поднимается температура и нет воспалений во рту.
Похожую картину даёт ожог борщевиком. Это растение часто встречается в средней полосе России. Сок этого растения при попадании на кожу не проявляет себя никак, но резко повышает чувствительность кожи к солнечным лучам. В результате обычный солнечный свет вызывает пигментацию, а в течение нескольких суток образуются болезненные вялые пузыри, которые потом покрываются корками. Пигментация от них может держаться месяцами. Главная профилактика таких ожогов — показать детям опасное растение и объяснить, что при попадании сока на кожу нужно избегать солнечного света.
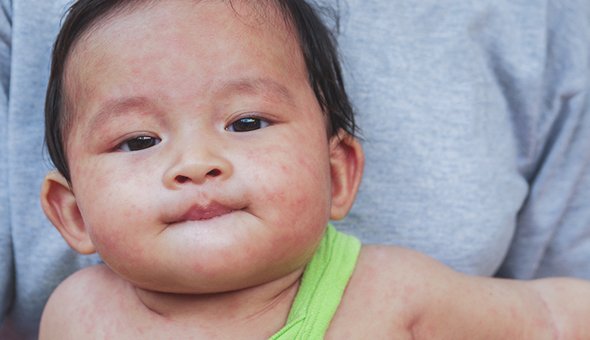
Второй вид сыпей — пятнистые и папулёзные сыпи. Заболеваний с такими проявлениями намного больше: скарлатина, краснуха, детская розеола, инфекционная эритема и другие. Но на первое место по актуальности педиатры ставят корь. В последнее время её стало намного больше из-за отказов от вакцинации.
До 1968 года, пока от кори не начали прививать, ею болели более 90% населения, смертность достигала 2-2,5%. Введение Глобальной стратегии иммунизации против кори ВОЗ в 2000 году позволило снизить смертность от кори по всему миру с 544 тысяч в 2000 году до 146 тысяч в 2013.
Вирус кори попадает в организм воздушно-капельными путём. Больной становится заразен через неделю после контакта с заразившим его и продолжает оставаться опасен вплоть до пятого дня от начала сыпи.
В первые два-три дня на внутренней поверхности щёк появляются мелкие белые точки, которые сравнивают с манной крупой или кристаллами соли. Это пятна Бельского-Филатова-Коплика. В следующие три-пять дней порциями появляется сыпь: в первый день пятна появляются на лице, потом на туловище и руках и, наконец, на ногах. Пятна крупные, склонны к слиянию, могут возвышаться над поверхностью кожи (папулы). Другие симптомы кори — высокая температура, насморк, кашель, конъюнктивит, общее недомогание.
Любое подозрение на корь — повод срочно обратиться к врачу. От кори не существует специфического лечения, но в некоторых случаях она протекает с серьёзными осложнениями. Поэтому наблюдение врача — обязательно.
Как помочь ребёнку. Все, что вы можете сделать для защиты себя и близких, — вакцинация против кори. Национальный календарь прививок предусматривает двукратную вакцинацию в возрасте одного года и шести лет. Люди старше шести лет могут быть привиты двукратно с минимальным интервалом в шесть месяцев. Если человек не привит, но произошёл контакт с больным корью, нужно срочно провести вакцинацию (в течение 72 часов). Детям до одного года, беременным женщинам, пациентам с иммунодефицитом проводится введение сывороточного иммуноглобулина в первые шесть суток после контакта.
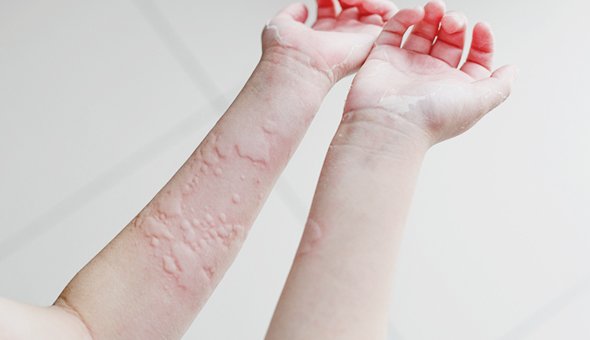
Примерно 20% людей хоть раз в жизни сталкиваются с крапивницей. Чаще всего это аллергическое состояние, при котором на коже возникают сначала пятна, а потом возвышающиеся волдыри неправильной формы. Всё это похоже на ожог крапивой (отсюда и название). Важный симптом крапивницы — интенсивный зуд.
На ощупь волдыри могут быть горячими, а если надавить на волдырь, он бледнеет в центре. Элементы крапивницы могут сливаться, бледнеть, изменять форму, исчезать, появляться при этом в другом месте. Продолжаться так может неделями и даже месяцами.
Пусковых факторов крапивницы — их ещё называют триггерами — очень много. К самым распространённым относят пищевые (орехи, особенно арахис, яйца, морепродукты), лекарственные (аспирин, препараты пенициллина), укусы насекомых. Крапивница может возникать в ответ на развитие бактериальных и вирусных заболеваний, на воздействие физических факторов (холод, жара, трение, солнечное излучение), на пыльцу растений.
Как помочь ребёнку. Все случаи крапивницы у детей нуждаются во врачебном осмотре. Если вы не знаете причину возникновения крапивницы, а она беспокоит более месяца, обязательно нужен осмотр врача. Врач постарается выявить триггер, потому что основа профилактики — избегать встречи с ним. Врач может назначить гипоаллергенную диету, ведение пищевого дневника, антигистаминные препараты. Если же появление крапивницы сопровождается развитием отёка Квинке, это уже неотложная ситуация. Нужно вызвать скорую помощь, а потом обратиться к аллергологу.
Фото: Shutterstock (CokaPoka, Tatyana Abramovich, Karen Grigoryan, phichet chaiyabin, MH-Lee)
Читайте также:


