У ребенка понос с корью



Корь является одной из основных причин смерти среди детей раннего возраста. В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час.
Основными причинами смерти детей в возрасте до пяти лет являются осложнения, связанные с преждевременными родами, пневмония, асфиксия ребенка при рождении, диарея и малярия.
За период с 2000 по 2013 год противокоревая вакцинация привела к снижению глобальной смертности от кори на 75%. В 2000-2013 гг. вакцинация от кори предотвратила, по оценкам, 15,6 миллионов случаев смерти, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения. В 2013 году около 84% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни.

Общие сведения
Корь является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %).
Вирус передается воздушно капельным путем при кашле и чихании и при тесных личных контактах. Вирус остается активным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком приблизительно за 4 дня до появления у него сыпи и в течение 4 дней после ее появления. С 5-го дня высыпаний больной считается незаразным.
Вспышки кори могут принимать форму эпидемий, которые приводят к смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания.
Вероятность заболеть
Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость.
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску.
Симптомы и характер протекания заболевания
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 (редко до 17 дней) дней после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью.
В 30% случаев корь приводит к осложнениям. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (воспалительные изменения вследствие коревой инфекции, приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию, отит, первичная коревая, вторичная бактериальная пневмония.
Риску развития тяжелых осложнений подвергаются также инфицированные женщины во время беременности, сама беременность может заканчиваться самопроизвольным абортом или преждевременными родами.
Смертность
По оценкам, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час. В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом.
Особенности лечения
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Специфических противовирусных препаратов для лечения кори не существует!
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Симптоматическое лечение включает отхаркивающие средства, муколитики, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей. В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Детям, болеющим корью, не рекомендуется принимать аспирин, аспирин может привести к развитию синдрома Рея (печеночная энцефалопатия вплоть до развития глубокой комы вследствие приема ацетилсалициловой кислоты на фоне вирусной инфекции). Для борьбы с лихорадкой и болью можно использовать ибупрофен и парацетамол.

Эффективность вакцинации
По оценкам ВОЗ, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори. В 2014 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 73% в 2000 году.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75% — с 544 200 случаев смерти в 2000 году до 114 900 случаев в 2014 году, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения.
Вакцины
Вакцина против кори впервые была создана в 1966 году. Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата.
Последние эпидемии
Исторические сведения и интересные факты
Заболевание известно на протяжении двух тысячелетий. Первое описание болезни сделал арабский врач Разес. В XVII веке - англичанин Сиденгам и француз Мортон, однако только в XVIII веке корь выделили как самостоятельное заболевание. Впервые вирус был выделен в 1967 году, а в 1969 году удалось доказать, что именно корь является причиной склерозирующего панэнцефалита. В 1919 году впервые была произведена сыворотка для лечения кори.
Корь – инфекционная болезнь, поражающая как детей, так и взрослых, не имеющих иммунитета против этого заболевания. Корь зафиксировали в нескольких регионах Украины, в частности, в Одесской, Львовской области и Киеве.
Корь – опасное вирусное заболевание. Именно эта инфекция является одной из основных причин детской смертности в Мире.
Как можно заразиться корью
Вирус очень быстро распространяется – он передается при разговоре, кашле, чихании или любом тесном контакте с больным. Как только у человека появляются первые признаки вируса – он уже распространяет инфекцию. Инкубационный период продолжается от 7 до 17 дней.
При этом инфекция очень быстро распространяется, поэтому с потоком воздуха вирус может даже проникать в соседние помещения, например через окна, вентиляцию и тому подобное.
Симптомы кори у детей и взрослых
Чаще всего корью болеют дети и подростки, однако, если прививки не было, то заразиться может и взрослый.
Первые тревожные признаки опасного вируса – человек становится вялым, у него нарушается сон, снижается аппетит. Позже появляется насморк и кашель, а также повышается температура.
Однако, уже через несколько дней температура снижается, а вот кашель и насморк не проходят и наоборот усиливаются. В этот период у человека становятся чувствительными глаза, трудно смотреть на свет, иногда доходит до воспаления глаза (конъюнктивит). Часто эти симптомы можно спутать с обычной простудой или гриппом. При этом на внутренней стороне щек, а иногда и губ, уже появляются мелкие пятнышки. Это уже один из основных признаков, что у больного корь.
Уже на 4-5 день после первых симптомов температура вновь повышается до 39-40 градусов, а на коже появляется очень заметная сыпь красных пятнышек. В этот момент усиливается насморк, отекают веки и все лицо.
К симптомам может добавиться еще и понос. Также может усилиться головная боль, иногда больные даже теряют сознание.
Если болезнь проходит без осложнений, то уже до недели времени больному должно стать лучше. Тогда у человека нормализуется температура, проходят кашель и насморк, а верхний слой кожи, на которой была сыпь, начинает отшелушиваться.
Осложнения
Этот вирус опасен еще и тем, что осложнения после болезни могут быть не менее опасными, чем сама болезнь. Инфекция сильно понижает иммунитет, и организм становится чувствительным к любой бактериальной инфекции.
Осложнения могут коснуться и дыхательной системы — пневмония, бронхит. Также после переноса вируса может возникнуть воспаление среднего уха, часто это случается у маленьких детей.
Корь наносит отпечаток и на нервную систему, в некоторых случаях может привести к энцефалиту (воспаление головного мозга).
Профилактика
Как убеждают медики, наиболее действенной защитой от кори является вакцинация. Ее колят ребенку в 12 месяцев и 6 лет.
"В странах, где вакцинация от кори охватывает большинство населения, люди перестают болеть корью. И неприемлемой является ситуация, когда во время доказательной медицины врачи или другой медицинский персонал отказывает молодым родителям в прививке детей. Считаю, что это своеобразное медицинское преступление", – заявила экс-заместитель министра здравоохранения Оксана Сивак.
Она также заверила, что вакцина против кори "безопасная, надежная и эффективная". Ведь эту вакцину используют не только в Украине, но и во многих других европейских странах.
Симптоми болезни и как уберечься от кори смотрите в видео:
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многого другого – читайте в разделе Здоровье.

В статье представлены современные сведения о кори — эпидемиология заболевания, краткие данные о патогенезе, клинике и тактике ведения больного. Представлен клинический пример кори с осложнением у взрослого из семейного очага. В статье отражены современны
The article presents a modern understanding of measles — the epidemiology of the disease, brief data on the tactics of treatment of pathogenesis, clinic and patient management. A clinical example of measles in an adult is presented. The article reflects the modern approaches to the diagnosis and prevention of this highly contagious infection.
Специалисты ВОЗ считают, что заболеваемость корью в Европе достигла исторического максимума за последние десять лет. Ситуация по кори в мире, в том числе в странах Европы, уже третий год остается неблагополучной. За первые шесть месяцев 2018 г. в регионе было зарегистрировано более 41 тыс. случаев заболевания корью у детей и взрослых, из которых 37 эпизодов закончились летальным исходом. В Европейском центре профилактики и контроля заболеваний связывают такую пугающую тенденцию со снижением общемирового уровня вакцинации до 78% вместо требуемых 90–95% [1]. Сегодня корь продолжает распространяться и по России. По данным Роспотребнадзора РФ за первое полугодие 2018 г. заболеваемость корью выросла в 13,5 раз по сравнению с аналогичным периодом 2017 г. и составила 1,17 на 100 тысяч человек, число заболевших — 1717 [2]. ВОЗ призывает все страны принять решительные меры, чтобы остановить эпидемию, главным образом — путем контроля вакцинации населения, и все регионы в очередной раз поставили цель ликвидировать корь к 2020 г. [1, 2].
Корь — высококонтагиозная антропонозная вирусная инфекция с аспирационным механизмом передачи возбудителя. Характеризуется лихорадочным, интоксикационным и экзантемным синдромами, наличием катаральных явлений, энантемы и нередко протекает с первичными и/или вторичными осложнениями. Возбудителем кори является РНК-геномный вирус, относящийся к семейству парамиксовирусов. Возбудитель нестойкий в окружающей среде, но он может сохраняться живым в течение нескольких часов в аэрозолях. По своей эпидемиологии корь является типичной капельной инфекцией. Источником инфекции служат больные люди. Наибольшую опасность в плане передачи инфекции представляют пациенты в катаральном периоде (в среднем за 4 дня до появления высыпаний и до 5-го дня от появления сыпи). Инкубационный период при кори составляет чаще всего 10–14 дней.
Одной из самых опасных вирусных инфекций для взрослых является корь, индекс контагиозности (заболеваемость после контакта с возбудителем) которой равен 90–95%, и заболевание переносится взрослыми значительно тяжелее, чем детьми. В начале кори доминирует поражение клеток эпителия дыхательных путей с развитием соответствующих клинических проявлений. Вирус кори, находясь в слизистой оболочке верхних дыхательных путей и в носоглоточной слизи, выделяется из организма при кашле, чихании, разговоре и даже дыхании в форме мельчайших капелек аэрозоля. Симптомы кори проявляются не сразу после заражения. Классическое клиническое течение кори разделяется на периоды: инкубационный (от 7 до 21 дня), катаральный (появляются первые симптомы кори: повышается температура тела, кашель, насморк) и периоды высыпаний, пигментации и выздоровления (реконвалесценции) [3].
Первыми проявлениями кори (продромальная стадия) являются неспецифические симптомы: лихорадка, кашель, насморк, конъюнктивит. В конце продромального периода на слизистой щек появляются пятна Бельского–Филатова–Коплика, являющиеся специфичными для кори. Они имеют вид серо-белых крупинок, окруженных гиперемией, расположенных на уровне вторых моляров. Эти элементы сыпи сохраняются в течение нескольких дней, они начинают исчезать при появлении высыпаний на коже. Для высыпаний при кори характерна этапность: сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Морфологически высыпания имеют эритематозный, пятнисто-папулезный вид. Сыпь сохраняется до 5 дней, затем она угасает, оставляя после себя пигментации, исчезающие в течение 2–3 недель. Одновременно с пигментацией появляется отрубевидное шелушение, наиболее выраженное на лице и туловище.
Корь может иметь типичные или атипичные проявления. К атипичным относят:
- Стертую форму.В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму, когда заболевание сопровождается множественными кровоизлияниями на кожных покровах, примесью крови в моче и стуле. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую форму, которая возникает на фоне выраженной интоксикации организма и проявляется температурой до 40 °C и выше, симптомами менингоэнцефалита, сердечной и дыхательной недостаточности [3].
Атипичные проявления у взрослых встречаются чаще. Течение кори у взрослых имеет свои особенности: более выражен интоксикационный синдром (слабость, потливость, сонливость, заторможенность); из катаральных явлений (заложенность носа, явления конъюнктивита, кашель, першение и дискомфорт в горле) преобладает чаще сухой кашель и имеет место нарушение этапности высыпаний.
Корь у взрослых диагностируется на основании характерной симптоматики и результатов лабораторных исследований. По клиническим рекомендациям для лабораторной диагностики инфекции используются серологический и молекулярно-биологический методы. Исследование крови проводится иммуноферментным анализом (ИФА), и для определения антител (IgM, IgG) к вирусу кори кровь берется на 5-й день от начала высыпаний [4]. Для идентификации и определения типа вируса используется метод полимеразной цепной реакции (ПЦР). Для проведения исследования забор материала (носоглоточные смывы, моча, ликвор) производится на 1–3 день с момента высыпаний. В некоторых случаях используют особые вирусологические диагностические методы (микроскопия вируса, реакция иммунофлуоресценции).
Общий анализ крови при кори характеризуется уменьшением количества лейкоцитов, повышением показателя скорости оседания эритроцитов. Если присоединяется вторичная бактериальная инфекция, то в результатах исследования отмечают нейтрофильный лейкоцитоз. Рекомендуется выполнить также биохимический анализ крови и общий анализ мочи: они помогут определить наличие и степень тяжести поражения печени и мочевыделительной системы. При ведении пациента с корью обязателен контроль клинических и биохимических анализов крови в динамике. По необходимости проводится дополнительная диагностика — анализ спинномозговой жидкости, рентгенография и компьютерная томография органов грудной клетки, электрокардиография (ЭКГ), консультации ЛОР-врача, невролога и других специалистов по показаниям.
Особенностью взаимодействия вируса кори и иммунной системы организма человека является развитие транзиторного вторичного иммунодефицита [5], что предполагает высокий риск возникновения тяжелых осложнений (бактериальной и/или вирусной этиологии), которые могут носить деструктивный характер. Чаще возникают острые и хронические заболевания ЛОР-органов, наиболее частым из которых является средний отит, встречающийся у 7–9% заболевших; поражения пищеварительной системы (энтероколит, диарея, гепатит, панкреатит) и мочевыделительной системы (пиелонефрит, цистит, гломерулонефрит), а также заболевания центральной нервной системы, чаще протекающие в виде острых инфекционных и постинфекционных энцефалитов с частотой 0,01–0,02%. Наблюдаются осложнения в виде инфекционной патологии нижних дыхательных путей, где пневмонии имеют место у 1–6% пациентов и могут быть как вирусной, так и бактериальной этиологии. Такие симптомы, как постоянная немотивированная слабость, головные боли, наличие сухого кашля, изменения аускультативной картины, длительная лихорадка и повторное повышение температуры позволяют насторожиться в отношении наличия воспаления легких. Объективную картину дает компьютерная томография органов грудной клетки, также следует проводить бактериологическое исследование мокроты (при наличии влажного кашля, с правильным и корректным сбором биоматериала), ПЦР-исследование на респираторные вирусы и бактерии для уточнения этиологии.
Специфического лечения кори не существует, поэтому терапия этого инфекционного заболевания направлена на облегчение состояния больного и борьбу с вторичными инфекциями, осложнениями. Пациенту назначают жаропонижающие лекарственные препараты для снижения температуры, устранения симптомов интоксикации и воспаления. Для этиотропной терапии рекомендуется применять интерфероны (интерферон-альфа) и иммуноглобулин человека нормальный при тяжелых формах инфекции. Для дезинтоксикационной терапии при среднетяжелых и тяжелых формах показаны растворы электролитов, для легкого течения используется оральная регидратация. Симптоматическая терапия направлена на купирование симптомов (деконгестанты, противокашлевые и отхаркивающие средства, жаропонижающие средства, антигистаминная терапия). При развитии осложнений проводится терапия, направленная на их предотвращение, в т. ч. антибактериальная терапия [6]. Такие группы антимикробных препаратов, как макролиды и фторхинолоны III и IV поколений, являются предпочтительными в отношении пневмоний, вызванных микоплазменной и хламидийной инфекциями, в то время как бактериальные пневмонии (стрептококковая, стафилококковая и др.) при кори успешно поддаются лечению бета-лактамными антибиотиками [6, 7].
Больной заболел 16.01.18, когда началось повышение температуры тела до 40 °С. Больной отрицал катаральные симптомы. Принимал жаропонижающие препараты, проводил симптоматическую терапию, название препаратов не помнил. В течение двух дней лихорадка сохранялась, эффекта от приема лекарств не было. 18.10.18 вызвал бригаду СМП, госпитализирован в ГБУЗ ИКБ № 2.
При поступлении пациент в состоянии средней тяжести, лихорадил до 40 °С, по данным объективного осмотра кожные покровы физиологической окраски, влажные, на ощупь горячие, чистые, сыпь отсутствовала. Склеры не инъецированы. Слизистая оболочка ротовой полости не гиперемирована. Миндалины не гиперемированы, не увеличены, без наложений. Язык чистый, влажный. Пальпировались мелкие шейные лимфатические узлы, до 1 см, эластичные, безболезненные при пальпации. Носовое дыхание свободное. В легких дыхание жесткое, проводится во все отделы, хрипы не выслушивались. Тоны сердца ясные, ритмичные, частота сердечных сокращений и пульс составляли 78 ударов в минуту. Артериальное давление 100/60 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах, печень и селезенка не увеличены. Симптом Щеткина–Блюмберга отрицательный. Мочеиспускание свободное, безболезненное, цвет мочи желтый, диурез достаточный. Стул регулярный, оформленный, без патологических примесей. Грубая менингеальная и очаговая симптоматика не выявлена.
Проведено лабораторное и инструментальное обследование в виде общего анализа крови — лейкоциты 5,7, нейтрофилы 68 (палочкоядерные — 1, сегментоядерные — 67), лимфоциты 19, моноциты 13, эритроциты — 5,25, гемоглобин 157; СОЭ — 5 мм/ч; биохимического анализа крови — общий белок 69,1 г/л, АЛТ 31 Ед/л, АСТ 49 Ед/л, мочевина 3 ммоль/л, креатинин 107 мкмоль/л, глюкоза 5,9 ммоль/л; исследование на ВИЧ и маркеры вирусных гепатитов В и С отрицательное; ИФА с антигенами кори в ГОРСЭС — положительно, рентгенография органов грудной клетки — легочный рисунок усилен, в проекции верхних отделов левого легкого визуализируется небольшая зона перибронховаскулярной инфильтрации легочных тканей без четких контуров, низкой интенсивности. Проведено лечение: внутривенная дезинтоксикационная терапия растворами кристаллоидов, десенсибилизирующая, витаминная, противокашлевая терапии, антибиотикотерапия цефотаксимом и азитромицином. На фоне проводимого лечения на 3-й день госпитализации температура тела нормализовалась, больной отмечал улучшение самочувствия. На 8-й день госпитализации больному повторно выполнен рентгенографический контроль органов грудной клетки, наблюдалась положительная динамика. Больной с улучшением выписан под амбулаторное наблюдение врача.
Приведенный клинический пример подтверждает, что зачастую у непривитых лиц корь может протекать тяжелее и с осложнениями.
По данным О. В. Цвиркуна [8], очаги кори преимущественно формировались в стационарах (59%), в семьях (40%), реже (1%) по месту жительства или в детских домах, что свидетельствует о необходимости более тщательного соблюдения правил эпидемического надзора, своевременного выявления и изоляции больного, а также тщательного наблюдения за контактными, своевременная иммунопрофилактика [9].
При изоляции больного на дому обязательна ежедневная влажная уборка, по возможности, максимальное ограничение контакта больного с членами семьи, запрет на посещение больного родственниками или знакомыми. Все контактные подлежат медицинскому наблюдению до 21 дня с момента выявления больного [10].
Госпитализация больных проводится в случае тяжелого течения заболевания и по эпидемическим показаниям (лица, проживающие в общежитиях, гостиницах, хостелах и др., декретированные группы лиц). Больные госпитализируются в отдельный бокс и подлежат строгому постельному режиму. Лица, госпитализированные в стационар, подлежат выписке не ранее чем через 5 дней с момента появления сыпи. Медперсонал, контактирующий с больным корью, обязан перед посещением бокса соблюдать все меры безопасности: быть привитыми либо иметь высокий защитный титр антител, обязательно ношение шапочки, перчаток, масок и специальной медицинской одежды.
После выписки из стационара либо лечения в условиях изоляции дома, больные подлежат обязательному диспансерному учету по месту прикрепления к поликлинике сроком на 1 месяц. Кратность обязательных контрольных обследований врачом составляет 1 раз в две недели. Проводятся анализы крови и мочи через 2 и 4 недели соответственно, ЭКГ и другие лабораторные и инструментальные методы исследования по показаниям, как и консультации узких специалистов [10]. Через 1 месяц врачебного контроля при наличии хороших лабораторных показателей, отсутствии осложнений, пациент подлежит снятию с диспансерного учета.
Общеизвестно, что самым важным и эффективным способом профилактики кори является прививка. Главным и единственно правильным методом профилактики заболевания является активная иммунизация. Качественная вакцинация, проведенная по срокам Национального календаря прививок с соблюдением всех норм, и регулярная ревакцинация, нарастание защитных титров антител приводят к невозможности заражения инфекцией, а лица, привитые однократно, как правило, переносят легкую или атипичную форму заболевания [11, 12].
Вакцину прививают детям, не болевшим корью, с 12-месячного возраста. Ревакцинацию проводят однократно в 6 лет, перед поступлением в школу. Иммунизации против кори подлежат также подростки и взрослые до 35 лет, не болевшие, не привитые и привитые однократно, не имеющие сведений о профилактических прививках против кори. Продолжительность поствакцинального иммунитета до 8–10 лет [13]. Рекомендуется проводить каждые 10 лет ревакцинацию пациентам с низким титром защитных антител.
В качестве неспецифических мер профилактики рекомендуется ношение медицинской маски в общественных местах (метро, магазины и торговые центры, префектуры, поликлиники), особенно в эпидемический сезон, ведение здорового образа жизни, сбалансированное питание с высоким содержанием белков и витаминов, соблюдение режима труда и отдыха, закаливание, избегание переохлаждений и сквозняков. Необходимо своевременное лечение хронических заболеваний, которые способствуют ухудшению работы иммунной системы и повышенной восприимчивости к патогенным бактериям и вирусам.
Своевременное выявление и изоляция больных, правильная госпитализация по клиническим и эпидпоказаниям, грамотная тактика ведения пациента и контактных лиц позволят остановить рост заболеваемости и передачи инфекции, предупредить риск развития осложнений и летальных исходов, а активная вакцинопрофилактика населения с широким охватом иммунизации приведет к полной элиминации и ликвидации кори.
Литература
И. А. Иванова* , 1
Ж. Б. Понежева*, доктор медицинских наук
М. С. Козлова**
Е. Т. Вдовина**, кандидат медицинских наук
Н. А. Цветкова**, доктор медицинских наук, профессор
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** ГБУЗ ИКБ № 2 ДЗМ, Москва
Особенности течения кори у взрослых/ И. А. Иванова, Ж. Б. Понежева, М. С. Козлова, Е. Т. Вдовина, Н. А. Цветкова
Для цитирования: Лечащий врач № 11/2018; Номера страниц в выпуске: 36-39
Теги: вирусная инфекция, заражение, взрослые, клинический пример
Вспышка кори в Украине продолжает наращивать неутешительную статистику – за прошлую неделю заболеваемость выросла еще на 3,9%, причем больше всего среди младенцев. В десяти областях превышен средний уровень заболеваемости, а больше всего – в Ривненской, Хмельницкой, Волынской и Тернопольской. Умерло 30 человек. На этой неделе первая смерть была зафиксирована также в столице. Ирония судьбы – в феврале корью заразились даже несколько сотрудников Министерства здравоохранения. Болезнь сейчас активно разгулялась по всей Европе (в 2018-м корью заболели 83 тысяч человек – наибольший показатель десятилетия), и наиболее уязвимой оказалась именно Украина. У нас больных корью зафиксировано больше, чем в остальных странах Европы вместе взятых. В ВОЗ объясняют украинскую ситуацию провалами в охвате вакцинацией.
Назад в прошлое: заболеваемость почти такая, как в “довакцинальные” времена
С началом нового года заболеваемость корью в Украине набирает все больших масштабов. Если в 2018 году ежедневно регистрировалось 50 больных корью, то уже за 18 дней 2019 года количество больных в день превышает 300-400 человек. Эпидемиологи объясняют: такая сложная ситуация – следствие антивакцинальной информационной кампании, которая охватила Украину более 10 лет назад. В частности, после смерти подростка из Краматорска в 2008 году из-за неблагоприятного стечения обстоятельств. С тех пор вакцинация от кори в нашей стране была прервана. Тогда же международные организации прогнозировали будущую вспышку инфекции в Украине и рекомендовали массовую вакцинацию украинцев, которая бы укрепила иммунный статус страны. За счет этих организаций было приобретено около 11 млн доз вакцин против кори. Планировалось привить от кори детей и взрослых до 29 лет, но, к сожалению, эти планы не были выполнены – украинцы массово отказывались вакцинировать своих детей, и в течение последних 10 лет происходило накопление критического количества невакцинированных. Когда же антивакцинальные настроения начали стихать, возникла другая проблема – дефицит иммунологических препаратов в Украине. Их или не было вообще, или завозили со значительным опозданием. Это нарушало график прививок, о котором родители иногда просто забывали.
По словам завлабораторией Института эпидемиологии и инфекционных заболеваний им. Л.В.Громашевского НАМН Украины Игоря Маричева, масштабы распространения кори в Украине сегодня почти такие же, как фиксировались в довакцинальний период 1968 года, когда в Украине еще вообще не проводили вакцинацию. Он подчеркивает, что Украине сейчас необходимо принимать экстренные меры в борьбе с эпидемией кори, в первую очередь, для вакцинации детей. “Мы приближаемся к тому, что значительная часть населения Украины будет охвачена эпидемией кори. Средства борьбы с корью известны – во-первых, это пропаганда и условия, исключающие сам факт отказа от прививок. Один из примеров – Венгрия, где с 2001 года 100% населения охвачено прививкой, поэтому там нет случаев кори. Такой показатель был достигнут за счет того, что к родителям непривитых детей применяли большие штрафы, а при повторном отказе рассматривали даже вопрос о лишении родительских прав. Бороться с эпидемиями нужно более действенными мерами”, – говорит Игорь Марычев.
Даже “привитая” Европа тоже страдает
Примечательно, что в 2018 году в Европе было зарегистрировано рекордное для нынешнего десятилетия количество людей, заразившихся вирусом кори. Показатели за 2018 год в три раза превышают показатели по 2017-й и в 15 раз - по 2016-й.
Всего в 2018 году корью в Европе заболели почти 83 тысячи человек в 47 из 53 стран европейского региона ВОЗ. На первом месте Украина, на которую приходится 64% всех европейских заболеваний. На втором месте в этом печальном лидерстве – Сербия (5 тыс. человек). Кстати, почти три тысячи случаев кори были зафиксированы в этом году в Израиле, который также входит в Европейское бюро ВОЗ.
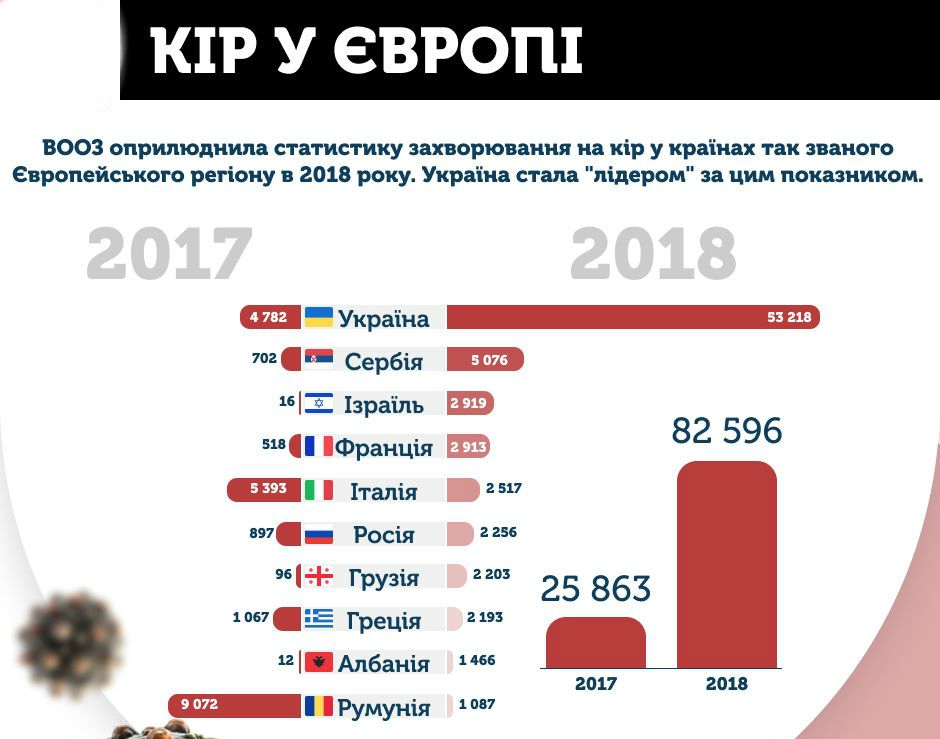
Источник: ТСН
Из-за низкого уровня охвата вакцинацией в 2017-м значительную вспышку кори фиксировали и в Италии – пять тысяч случаев по данным Европейского центра профилактики и контроля заболеваний (ECDC). Тогда на Италию пришлось 34% всех случаев кори, зарегистрированных в странах Европейской экономической зоны. И несмотря на это в августе 2018 года популистское правительство Италии все равно отменило обязательную вакцинацию для школьников (в частности против кори, паротита, краснухи, ветряной оспы, менингита и полиомиелита), о чем сообщает НВ.
Пока же разъяснительная кампания по вакцинации против кори продолжается, Укринформ обратился к эпидемиологам и инфекционистам, чтобы они рассказали то, что мы могли не знать о кори.
1. Мутирует ли вирус кори, вырабатывая устойчивость к вакцине?
Федор Лапий, доцент кафедры детских инфекционных болезней и детской иммунологии в НМАПО имени П.Л. Шупика объясняет:

Федор Лапий
“Есть несколько генотипов вируса кори, которые отличаются между собой. Они циркулируют на определенной территории, но могут периодически сменять друг друга. Но у человека в результате вакцинации вырабатывается перекрестный иммунитет от кори: то есть независимо от генотипа вируса, с которым человек столкнулся, он все равно будет защищен. Появление или обнаружение нового генотипа – это вполне естественный процесс. Например, в 2018 году мы тоже обнаружили новый генотип, идентифицированный только в Украине”.
2. Почему болеют вакцинированные?
Заведующая кафедрой инфекционных болезней НМУ им. Богомольца Ольга Голубовская объясняет:

Ольга Голубовская
“По календарю прививок нужно ввести две дозы вакцины от кори. После первой иммунитет вырабатывается у 85% привитых детей, а у 15% - нет. Со второй дозой иммунитет приобретают уже 97%. Правда есть дети, иммунитет которых не отвечает на вакцину. Если были нарушены правила вакцинации – привили больного ребенка, к примеру, то у него может не выработаться достаточное количество защитных антител, и ребенок может в дальнейшем заболеть. К сожалению, именно такие единичные случаи и подрывают доверие к вакцинации. Если вы не уверены, достаточный ли у вас иммунитет, это можно проверить, сдав в любом возрасте анализ крови на наличие антител к кори.
3. После перенесенной кори у ребенка ослабевает иммунитет
По словам Игоря Марычева, завлабораторией Института эпидемиологии и инфекционных заболеваний им. Л.В.Громашевского, в течение двух лет после перенесенного заболевания корью у ребенка наблюдается очень низкий иммунитет и сохраняется высокий риск заболеваемости от активации других вирусных инфекций.

Игорь Марычев
“Вирус кори снижает иммунологическую реактивность организма и вызывает аутоиммунный процесс в организме. Корь также опасна тем, что в одном случае на тысячу вызывает такие смертельно опасные последствия, как энцефалит. К тяжелым также относятся такие последствия как отит, пневмонии, которые в очень высоком проценте сопровождают заболевание. Ни в коем случае нельзя провоцировать контакт здорового ребенка с больным для того, чтобы “специально” переболел корью. Уберегает только вакцинация”.
Юлия Горбань, Наталья Максименко, Киев
Корь – инфекционное заболевание, которое считается одним из самых заразных в мире, поскольку быстро передается от больного человека к здоровому воздушно-капельным путем (при чихании, кашле или общении). Вирус кори может жить в воздухе и на поверхностях до двух часов после того, как больной человек покинул помещение. Коварство кори обусловлено ее возможными осложнениями. Инкубационный период кори (то есть период, когда симптомы еще не проявляются) составляет 6-21 дней. Далее начинается период заболевания с такими симптомами: высокая температура, головная боль, насморк, сухой кашель, увеличение лимфоузлов, воспаление слизистой оболочки глаз (слезотечение, светобоязнь, гнойные выделения), понос и рвота. На 4-5 день болезни появляется красная сыпь, которая начинается с кожи головы и лица, а затем распространяется на все тело. Болезнь с симптомами продолжается до 4 недель и более.
Важно понимать, что лекарств от кори не существует, ведь это вирусное заболевание. Чтобы убить вирус, нужно, по сути, убить живую клетку, в которой он “поселился”. На сегодня нет препаратов, которые бы действовали только на вирус. Больным или тем, кто с ними контактировал, назначают разве что иммуноглобулины – препараты, которые усиливают иммунитет, чтобы организм сам поборол вирус. Или вводят вакцину в первые часы после контакта с больным, чтобы предотвратить осложнения.
Читайте также:
- Как избавиться от кошачьих вшей и блох
- Иммунограмма при герпесе отзывы
- Санитарно-противоэпидемические комиссия по кори
- Черная точка после удаления папиллом
- Герпес 6 типа обнаружен в слюне а в крови нет
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

