С папилломы слазит кожа
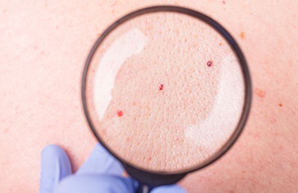
Папилломы — цилиндрические наросты кожи на тонких подвижных ножках, которые сигнализируют о наличии в организме ВПЧ — вируса папилломы человека.
Любимые зоны кожных наростов — сгибы локтей, подмышки, веки, подколенные ямки. Однако ими они не ограничиваются: папилломы могут успешно разрастись в любом месте.
Многие мужчины воспринимают это достаточно спокойно и не пытаются бороться с неприятными гостями. Больше озабочен папилломами прекрасный пол, ведь это косметический дефект. Давайте разберемся, так ли безобидны папилломы, и нужно ли с ними бороться.
Что такое вирус папилломы человека
ВПЧ — вирус, который вызывает доброкачественную опухоль в виде папилломы. Он относится к заболеваниям, передающимся половым путем (ЗППП) наряду с сифилисом, гонореей, трихомониазом и хламидиозом. Однако им можно заразиться и в быту — например, при тесном контакте с носителем вируса через прикосновения или при посещении общественных мест (проникает через царапины на коже). Существует еще один способ заражения — самозаражение при бритье или эпиляции.
Как проявляется ВПЧ
Существуют различные штаммы вируса папилломы. Например, остроконечные кондилломы — кожные сосочкообразные наросты на половых органах и промежности. В зависимости от интенсивности поражения эти образования могут выглядеть по-разному: и как единичные наросты, и как целое скопление, визуально похожее на кочан цветной капусты. Наросты вызывают множество неудобств: они зудят и даже кровоточат.
Папилломы и кондиломы аналогично герпесу периодически появляются и пропадают, поскольку являются лишь следствиями самого вируса. Обострение заболевания происходит в период снижения защитных сил.
Папилломы в горле
Вирус папилломы человека проявляется не только на веках и других видимых частях тела. Зачастую папилломатоз возникает в респираторном тракте: ткань носоглотки может разрастаться до самых легких. Эти доброкачественные образования захватывают гортань, принося человеку массу неприятных ощущений.
Кто может заразиться вирусом
Высокий риск заражения имеют любители табака и алкогольных напитков, а также люди, ведущие беспорядочную интимную жизнь. В зоне риска и женщины, долгое время использующие противозачаточные таблетки. При этом носителем ВПЧ может быть кто угодно — ребенок, молодой человек, старик.
ВПЧ и планирование беременности
Вирус папилломы у женщин может вызвать серьезные последствия. Если мать является его носителем, то малыш, проходящий через родовые пути, заразится им почти в 100% случаев. ВПЧ попадет младенцу в ротовую полость и глаза, а затем распространяется по организму. Вот почему так важно перед зачатием пройти обследование и исключить любые виды заболеваний, относящихся к ЗППП. Определение ВПЧ — важный этап подготовки к беременности.
Диагностика вируса папилломы человека
Учеными выявлено свыше сотни типов ВПЧ. Не все они безобидны: некоторые подвиды могут стать причиной онкологии шейки матки!
Неонкогенные папилломавирусы — HPV 1, 2, 3, 5.
Онкогенные папилломавирусы низкого онкогенного риска — HPV 6, 11, 42, 43, 44, 54, 61, 70, 72, 81.
Онкогенные папилломавирусы среднего онкогенного риска — HPV 26, 53, 66.
Онкогенные папилломавирусы высокого онкогенного риска — HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68.
Из-за бессимптомного течения заболевания многие носители вируса вовремя не обращаются к специалистам. Единственный способ защиты от ВПЧ — сделать прививку, лучше до начала половой жизни. Однако можно предотвратить развитие онкологии, даже если вы не прививались от вируса.
Чтобы избежать неприятностей, необходимо пару раз в год посещать гинеколога и проходить обследование. Так, предраковые изменения шейки матки выявляют посредством теста по Папаниколау (мазок на цитологию). ДНК вируса успешно определяют и по анализу крови по методу ПЦР.
Помните: мелкие образования на вашем теле свидетельствуют о неблагополучном состоянии здоровья. Возможно, стоит посетить врача и провериться на заболевания ЖКТБ или гинекологической сферы.
Кожные наросты не рекомендуется отрывать, чесать или перевязывать ниткой. Это не решит проблему, а лишь усугубит ее: вирус станет более агрессивным и начнет захватывать новые территории.
Если вы заметили на коже неприятные наросты, не затягивайте с диагностикой и лечением: запишитесь к опытному врачу по телефону +7 (4912) 77-67-51. Так вы сохраните здоровье и избежите негативных последствий.
Избавиться от вируса папилломы нельзя, но можно сделать его жизнь невыносимой
Об авторе: Владимир Николаевич Яшин – врач.
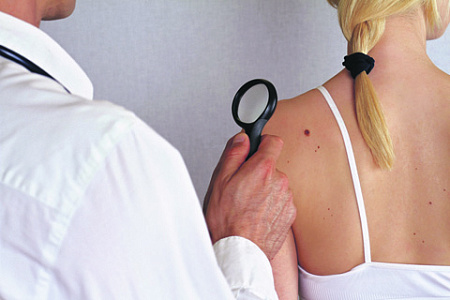
Определить степень опасности родинок и бородавок может только специалист. Фото Depositphotos/PhotoXPress.ru
По данным Всемирной организации здравоохранения, более 60% населения Земли заражены вирусом папилломы человека. Причем одни люди являются только его носителями, а у других на коже или слизистых оболочках имеются видимые признаки патологического процесса – папилломатоза.
Этот процесс характеризуется появлением на каком-либо участке кожи или слизистой оболочки папиллом, которых в обиходе еще называют бородавками. Локализуются они на теле в разных местах, в том числе и на лице. Таким образом, папиллома – это доброкачественная опухоль кожи, развивающаяся из поверхностного эпителия и выступающая над его поверхностью в виде сосочка. Виновник ее появления – весьма распространенный вирус или, как его обычно называют, вирус папилломы человека (ВПЧ).
Каков механизм образования папилломы? Попав в нижний слой кожного или слизистого эпителия, например, через трещины или мелкие ранки на коже вирус начинает усиленно размножаться. А затем, будучи, по сути, внутриклеточным паразитом, он приступает к своей разрушительной работе, результатом которой является изменение ДНК клетки. Таким образом, она из нормальной превращается в ненормальную или атипичную.
Вследствие активного размножения измененные клетки и приводят к образованию папиллом или остроконечных бородавок (кондилом). Внешне эти множественные образования телесного или близкого к нему цвета и величиной от 0,2 до 1 см. Расположены они на ножке или на широком основании. Папилломы, как правило, безболезненны, за исключением тех, которые располагаются на ладони и подошве и в силу этого подвергаются механическому раздражению.
У вируса папилломы человека много штаммов, которые отличаются друг от друга по степени контагиозности (свойстве инфекции передаваться от человека к человеку) и патогенности (способности вызывать патологические изменения на коже и слизистых оболочках).
Что касается заражения ВПЧ, то передача инфекции возможна как при половом контакте, так и бытовым путем. Велика также опасность передачи вируса новорожденному, если его мать инфицирована. Заражение возможно при несоблюдении правил гигиены, когда, например, полотенцем или другими личными вещами одного члена семьи – носителя ВПЧ пользуются несколько человек. Кроме того, заразиться ВПЧ можно в местах общественного пользования, в частности в бассейне или бане, и даже при обычном рукопожатии. Впрочем, здоровому человеку с нормальным иммунитетом вирус не страшен, так как его уничтожат защитные клетки иммунной системы.
Инкубационный (скрытый) период от инфицирования до появления папиллом и кондилом колеблется от нескольких недель до нескольких месяцев. Кондиломы представляют собой сосочковые разрастания слизистых оболочек в местах внедрения вируса. К таковым местам зачастую относятся влагалище и вульва у женщин и головка полового члена у мужчин. Бывают случаи и весьма продолжительного бессимптомного носительства ВПЧ. Кстати, у женщин ВПЧ встречается чаще, чем у мужчин, а его проявления у представительниц прекрасного пола обнаруживаются лишь на приеме у гинеколога.
Что способствует активизации вируса? Прежде всего ослабление иммунитета, которое происходит, например, под влиянием перенесенных простудных заболеваний, стрессов, обострения хронических недугов мочеполовой системы и желудочно-кишечного тракта, расстройств эндокринной системы, инфекций, передающихся половым путем, а также курения, злоупотребления алкоголем. Следует отметить, что рост патологических образований сопровождается порой кровотечением и воспалительным процессом.
Однако самая серьезная опасность заключается в том, что некоторые штаммы вируса папилломы человека обладают высокой онкогенностью – способностью вызывать развитие злокачественной опухоли. Так, например, установлена зависимость между наличием в женском организме определенных штаммов ВПЧ и раком шейки матки. Поэтому важно своевременно обратиться к врачу, который направит пациентку в лабораторию на специальное исследование, которое называется ВПЧ-тест. В случае обнаружения вируса врач назначит противовирусные и иммуномодулирующие препараты. Что же касается самих новообразований, то их, как правило, удаляют с помощью скальпеля, лазера или путем глубокого замораживания.
К сожалению, вакцинация пока не включена в Национальный календарь прививок. И еще: прививка не защищает от заболевания тех, кто уже заражен!
К сказанному добавим, что от заражения ВПЧ, к сожалению, никто не застрахован. При этом следует знать, что окончательно избавиться от ВПЧ нельзя. Заразившись, человек на всю жизнь остается носителем вируса. Поэтому трудно переоценить значение профилактики, лучшим средством которой является здоровый образ жизни. Он помогает укрепить иммунитет и тем самым предотвратить заражение.
Оставлять комментарии могут только авторизованные пользователи.
Рак полового члена лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Половой член (пенис) – наружный орган мочеполовой системы мужчин, предназначенный для выведения мочи, соития и семяизвержения.
Половой член состоит из двух пещеристых тел, окруженных плотной оболочкой из соединительной ткани, и губчатого тела из которого формируется головка полового члена, расположенного вокруг уретры (мочеиспускательного канала).
Складка кожи, которая покрывает головку полового члена, называется крайней плотью. У нее есть внутренняя и наружная поверхность. Пространство, которое ограничивает крайняя плоть, называется препуциальным мешком.
Какие бывают опухоли полового члена?
Наиболее часто встречаются доброкачественные опухоли (папилломы).
Злокачественные опухоли полового члена в большинстве случаев имеют эпителиальное происхождение и представляют собой плоскоклеточный рак.
При этом опухоль развивается из эпителия головки полового члена и крайней плоти.
Данные злокачественные опухоли полового члена встречаются редко и составляют 5% от всех случаев.
Существуют так называемые предраковые заболевания полового члена, которые могут привести к развитию рака полового члена, к которым относятся:
- Кожный рог. Представляет собой конусообразный вырост на головке полового члена размером до 1,5 см. Обычно появляется на месте травматического повреждения, невуса или папилломы и характеризуется избыточным образованием клеток эпителия и его кератинизацией. Лечение заключается в удалении образования с основанием в пределах неизмененных тканей.
- Бовеноидный папуллез полового члена. Проявляется единичными или множественными папулами диаметром от 0,2 до 3,3 см, цвета нормальной кожи или буровато-коричневой окраски, тестоватой консистенции с гладкой или бородавчатой поверхностью, иногда покрытыми корочкой.
- Облитерирующий ксерозный баланит. Проявляется в виде белых отечных бляшек, на головке полового члена и внутреннем листке крайней плоти. Бляшки могут срастаться с образованием рубцов и развитием фимоза. Чаще это заболевание встречается в пожилом возрасте у лиц, страдающих сахарным диабетом. Лечение заключается в местном применении противовоспалительных препаратов, круговом иссечении крайней плоти. При сужении наружного отверстия уретры возможна его пластика.
- Пенильная интраэпителиальная неоплазия (эритроплазия Кейра, болезнь Боуэна головки полового члена). Относится к предраковым заболеваниям, ассоциированным с высоким риском развития рака полового члена, при которых рак возникает в 1/3 случаев.
Рак полового члена встречается относительно редко. Заболеваемость в различных странах составляет от 0,1 до 8 случаев на 100 тыс. мужчин. Такая разбежка заболеваемости связана с социальными, культурными, а также религиозными обычаями в разных странах.
Наименьшая заболеваемость наблюдается в странах, где распространено обрезание новорожденных или детей до полового созревания. В Республике Беларусь в среднем выявляется 50 новых случаев рака полового члена в год, а заболеваемость в 2010 году составила 0,4 на 100 000 мужчин.
- Вирус папилломы человека (ВПЧ) – может вызывать образование на головке полового члена папиллом, которые иногда не видны глазу и протекают бессимптомно. В ряде случаев папилломы имеют вид бородавкообразных или ворсинчатых разрастаний на коже крайней плоти и/или головке полового члена.
- Фимоз и плохая гигиена половых органов. Фимоз – сужение крайней плоти, при котором невозможно открыть головку полового члена. Невозможность помыть головку полового члена приводит к скоплению смегмы (продукта выделяемого железами крайней плоти) и отшелушивающихся клеток эпителия в препуциальном мешке. Хотя смегма сама по себе не является канцерогеном, ее избыточное скопление может способствовать развитию хронического воспаления, образованию фиброзных спаек между кожей крайней плоти и головкой полового члена и в дальнейшем привести к развитию рака полового члена.
- Курение. Риск развития рака полового члена у курящих выше, чем у некурящих. Канцерогены, содержащиеся в табачном дыме, попадают в кровь и могут привести к развитию рака полового члена.
- Хроническое воспаление головки полового члена и крайней плоти. В частности доказано, что при наличии облитерирующего ксерозного баланита (balanitis xerotica obliterans) у 9% пациентов в последующем развивается рак полового члена.
В большинстве случаев первым симптомом рака мочевого пузыря являются изменения на коже полового члена. На головке полового члена может наблюдаться образование язвы или опухолевидного безболезненного образования.
В ряде случаев опухоль проявляется в виде красноватой сыпи, выступающей над поверхностью кожи, или плоского участка покраснения. Может наблюдаться выделение из-под крайней плоти мутной, с неприятным запахом жидкости.
Иногда, при распространении опухоли в паховые лимфатические узлы, первым признаком заболевания является наличие опухоли в паховой области.
Лечение рака полового члена
Хирургическое лечение рака полового члена
Микрохирургия – микрографическая операция (Moh`s Micrographic Surgery), при которой пораженный участок удаляется путем иссечения тканей тонкими слоями.
- Вначале удаляется опухоль, затем иссекается тонкий слой ткани, который исследуется под микроскопом для выявления опухолевых клеток.
- Дальнейшие слои тканей удаляются до отсутствия раковых клеток при микроскопии.
- Рана после такой операции не ушивается и заживает вторичным натяжением.
Лазерная хирургия – удаление опухоли с использованием лазера. Преимуществом данного вида лечения являются разрушение опухоли с сохранением нормальной структуры и функции органа.
Криодеструкция – удаление опухоли посредством воздействия на нее холодовогоагента (жидкий азот), температура кипения которого составляет °-196°С с помощью специальной криоустановки.
Сверхнизкая температура вызывает омертвение опухоли и замещение ее рубцовой тканью.
Циркумцизия – операция обрезания крайней плоти полового члена. Все эти операции относятся к так называемым органосохраняющим методам и применяются при небольших поверхностных опухолях полового члена.
* После органосохраняющих операций всегда существует опасность развития местного рецидива, поэтому необходимо тщательное наблюдение врача. Как правило, большинство рецидивов поверхностные и их своевременное выявление позволяет сохранить пенис.
При распространенном раке основным видом операции является удаление полового члена (пенэктомия), которая может быть частичной и полной.
Частичная пенэктомия – удаление части полового члена, отступив от края опухоли. После этой операции сохраняется естественное мочеиспускание. В ряде случаев, оставшейся культи полового члена бывает достаточно для проведения полового акта.
Полная пенэктомия – полное удаление полового члена. Мочеиспускательный канал при этом выводится на промежность и мочеиспускание осуществляется сидя. При распространении опухоли на окружающие ткани половой член может удаляться вместе с мошонкой и яичками (эмаскуляция).
Глансэктомия – при расположении опухоли на головке может удаляться только головка полового члена, такая операция называется глансэктомией.
При опухолях II стадии и выше, а также при наличии метастазов в паховых лимфоузлах требуется выполнение операции по удалению регионарных лимфоузлов – лимфаденэктомия (лимфодиссекция).
При этой операции удаляются паховые и в ряде случаев тазовые лимфоузлы. После удаления лимфоузлов нередко наблюдаются осложнения, такие как длительная лимфорея, лимфатический отек мошонки и нижних конечностей (лимфедема), некроз кожных лоскутов и раневая инфекция. Вероятность развития осложнений зависит от объема лимфодиссекции.
Лучевая терапия
Лучевая терапия может применяться как самостоятельный метод лечения рака полового члена на ранних стадиях.
Проведение лучевой терапии возможно только при опухолях размером не более 4 см. В этом случае лучевая терапия является альтернативой хирургическому вмешательству, и в 80 % случаев позволяет сохранить половой член.
Перед проведением лучевой терапии выполняют обрезание, так как облучение вызывает отек и может вызвать сужение крайней плоти.
Виды лучевой терапии при раке полового члена
Дистанционная лучевая терапия – метод, когда источник радиоактивного излучения находится на расстоянии от поверхности тела человека.
Сеанс облучения длится несколько минут, более длительное время занимает процесс настройки и подготовки к лучевой терапии.
Обычно лечение проводят 5 раз в неделю на протяжении 6 недель амбулаторно. Сам по себе процесс облучения безболезненный, симптомы могут возникать после облучения (в том числе и в отдаленные сроки), и связаны с осложнениями лечения.
Брахитерапия – вид лучевой терапии, когда радиоактивный источник помещают внутрь опухоли. Для этого лечения требуется госпитализация в стационар. В
половой член в условиях операционной вводятся полые иглы, через которые вводят радиоактивные зерна, которые оставляют на несколько дней, после чего удаляют.
Основным недостатком лучевой терапии является то, что наряду с опухолевыми клетками, в процессе облучения повреждаются и близлежащие здоровые ткани. Поэтому после облучения могут наблюдаться изменения в зоне облучения (отек, покраснение, онемение кожи), жжение при мочеиспускании.
Более серьезные осложнения, такие как некроз пениса, рубцовое сужение или свищи мочеиспускательного канала наблюдаются редко. В большинстве случаев в течение нескольких месяцев внешний вид и функция полового члена восстанавливается.
При распространении опухоли в лимфоузлы лучевая терапия может проводиться после хирургического лечения для предотвращения рецидива заболевания. Кроме этого лучевая терапия может применяться в запущенных случаях для замедления роста опухоли или лечения симптомов, вызванных опухолью.
Химиотерапия
Химиотерапией называется использование лекарств, убивающих раковые клетки. При раке полового члена используются два вида химиотерапии:
- Местная химиотерапия. При этом виде лечения химиопрепарат (5-фторурацил) наносится на поврежденный участок кожи полового члена в виде мази. Такой способ нанесения лекарственного препарата не позволяет ему воздействовать на клетки опухоли расположенные глубоко в коже. Поэтому этот вид лечения может применяться только при поверхностных формах рака (рак in situ, стадия 0).
- Системная химиотерапия. При этом виде лечения химиопрепарат вводят внутривенно или принимают внутрь в виде таблеток. Системная химиотерапия для лечения рака полового члена может применяться после паховой лимфаденэктомии. При массивном поражении паховых лимфоузлов химиотерапия может применяться до операции для того, чтобы уменьшить объем опухоли и в последующем провести операцию по удалению лимфоузлов.
После завершения лечения необходимо периодически проходить обследование для своевременного выявления рецидива или прогрессирования заболевания. Объем обследования определяет врач в зависимости от стадии заболевания и проведенного лечения.
Болезни кожи – это не изолированная патология, которая поражает защитный барьер, а системное проявление нарушения работы внутренних органов и иммунной системы. Они поражают взрослых и детей. Могут длиться годами и привести к инвалидности, или самостоятельно исчезнуть за 2 недели.
Знать распространенные проблемы с кожей – значит иметь возможность вылечить их на ранней стадии и предотвратить тяжелые болезни внутренних органов.
Как определить проблемы с кожей
У вас зудит кожа, она повреждена, покрывается сыпью или странными пятнами? Воспаление кожи, изменение ее рельефа или цвета, появление пятен может возникать из-за инфицирования, механического повреждения и контакта с аллергеном.
Если в последнее время вы заметили изменения кожи, проконсультируйтесь и пройдите осмотр у дерматолога. Большинство патологий кожи не опасны, однако некоторые из них могут сигнализировать о серьезных заболеваниях организма.
Опоясывающий лишай
Множество выступающих точек превращаются в болезненные волдыри, которые зудят, повышают температуру тела, покалывают и становятся чувствительными к прикосновениям. Опоясывающий герпес появляется в любой области тела, но чаще всего на туловище и ягодицах.
Обострение длится 2 недели, после чего наступает самостоятельное излечение болезни. Недуг уйдет, но некоторые симптомы могут остаться: онемение, боль и зуд. Они могут вас мучать от нескольких месяцев до нескольких лет, вплоть до конца жизни.
Опоясывающий лишай лечится противовирусными препаратами, мазями с глюкокортикоидами, нестероидными противовоспалительными средствами и антидепрессантами.
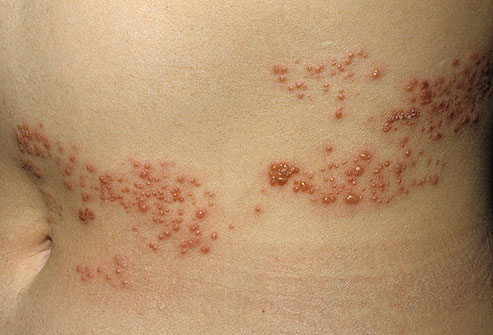
Крапивница
Крапивная сыпь сопровождается появлением приподнятых над кожей бледно-розовых волдырей. Они соединяются между собой, вызывают чувство жжения и сильно зудят. Внешне это похоже на ожог от крапивы. Крапивная сыпь появляется в любой части тела. Длится от нескольких минут, до нескольких дней.
Крапивница появляется в результате контакта организма и аллергенов: антибиотиков, рентген-контрастных веществ, пищи, продуктов жизнедеятельности насекомых или пищевых добавок. Для лечения крапивницы назначаются антигистаминные лекарства и глюкокортикоиды.
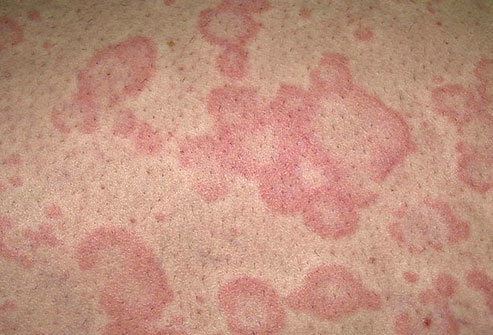
Псориаз
Плотные красные пятна на коже, которые покрываются серебристыми или белыми чешуйками – типичный признак псориаза. Недуг поражает всех людей, независимо от пола и возраста, однако чаще всего болезнь возникает в возрасте от 15 до 25 лет. Чешуйки появляются в результате неправильной работы иммунной системы. Псориатические папулы возникают на локтях, коленях, пояснице и коже головы.
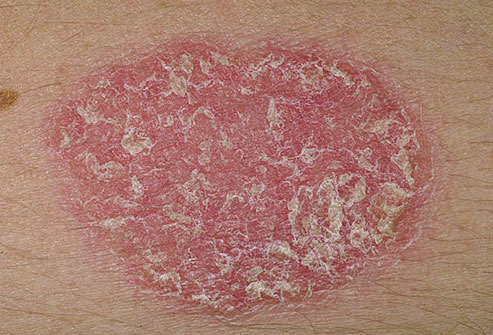
Болезнь лечится антипсориатическими средствами, иммунодепрессантами, фототерапией и психотерапией. Псориаз тяжело поддается терапии: со временем болезнь приобретает хроническое и медленно прогрессирующее течение. Современные лекарства устраняют только симптомы, но не причину. Запущенный псориаз может привести к инвалидности.
Экзема
Экзема – это собирательный термин для нескольких патологий, которые проявляются воспалением, покраснением, зудом и сухостью кожи. Болезнь вызывается раздражителями (например, мылом или кремом), аллергенами и заболеваниями внутренних органов. Экзема появляется на локтях, ладонях и в складках кожи.
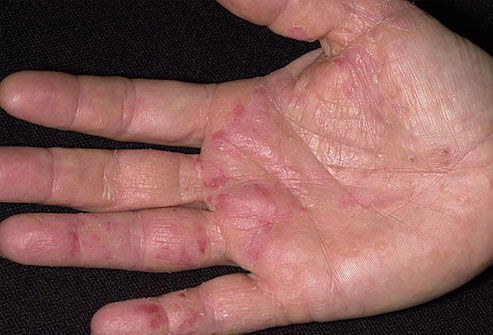
Для лечения экземы используются мази с глюкокортикоидами и антибиотиками, антигистаминные средства и транквилизаторы. Чтобы предотвратить экзему, следует закаливать организм и лечить болезни органов желудочно-кишечного тракта.
Розовые угри
Заболевание характеризуется покраснением и расширением поверхностных сосудов кожи лица, отеком и сыпью. Недуг провоцируется болезнями органов пищеварения, клещами, гормональными нарушениями, ослаблением иммунитета, чрезмерным солнечным облучением и алкоголем.
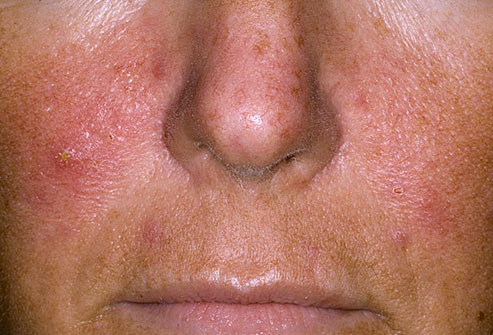
Розацеа располагается на лбу, щеках, носу и подбородке. С прогрессированием болезни утолщается кожа лица, возникают шишки и образуются гнойные прыщи. Розовые угри лечатся лазерной терапией, противомикробными лекарствами и антибиотиками.
Герпес
Вирус простого герпеса образует на губах или носу маленькие болезненные пузырьки с жидкостью. Перед появлением пузырьков возникает зуд, жжение кожи, озноб и общее недомогание. Герпес провоцируется:
- лихорадкой;
- избыточным солнечным облучением;
- психоэмоциональными стрессами;
- гормональными изменениями.
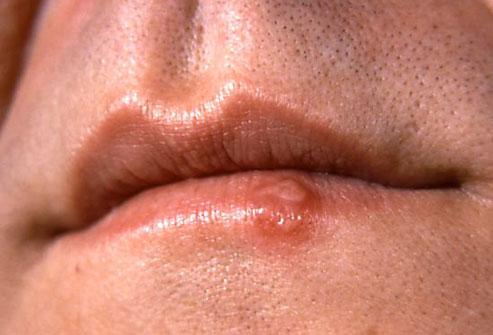
Пока не существует специфического лечения герпеса. Сейчас врачи применяют противовирусные препараты и генотерапию. Если на коже образуются язвы с гноем, которые быстро распространяются по лицу, поднимается температура тела или болят глаза, чувствуете недомогание и сильную головную боль, позвоните своему лечащему врачу. Так вы предупредите осложнения со стороны головного мозга.
Ожоги растений
Контакт с борщевиком, крапивой, пастернаком луговым или лютиком вызывает раздражение кожи, зуд, покраснение и сыпь. Через 12–72 часа после прикосновения возникают болезненные припухлости и волдыри. В среднем симптоматика длится от 1 до 2 недель.
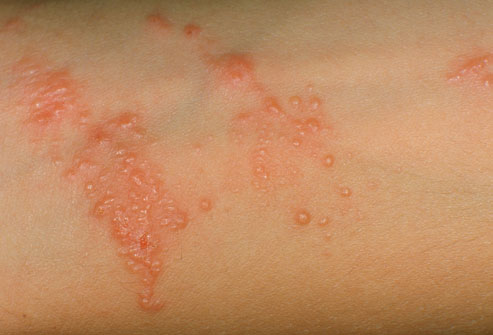
После контакта с предполагаемым опасным растением следует немедленно промыть кожу теплой водой с мылом. После этого закройте поврежденный участок одеждой или забинтуйте его. Это нужно для того, чтобы солнечные лучи не попали на кожу. Если вы обнаружили ожог через 1–2 дня после контакта, обработайте кожу антисептиком и наложите стерильную повязку. Если чувствуете недомогание, повышение температуры или сильную головную боль, обратитесь к своему лечащему врачу.
Раздражение после бритья
После бритья острый край волоска может скрутиться и врасти в кожу. Это вызывает боль, раздражение, прыщи и иногда шрамы. Чтобы не дать волосам врасти и повредить кожу, перед бритьем примите теплый или горячий душ. В процессе бриться ведите лезвие по направлению роста волос и не оттягивайте кожу, пока проводите бритву. Для более мягкого контакта лезвия и кожи используйте пену или крем для бритья. После окончания процедуры смойте пену холодной водой и нанесите увлажняющий крем.
Папилломы
Это маленькие сосочки телесного или слегка затемненного цвета, которые крепятся ножкой и свисают с кожи. Появляются на спине, под грудью и на груди, в области подмышечных впадин, в паху. Папилломы чаще всего возникают у женщин среднего и пожилого возраста.
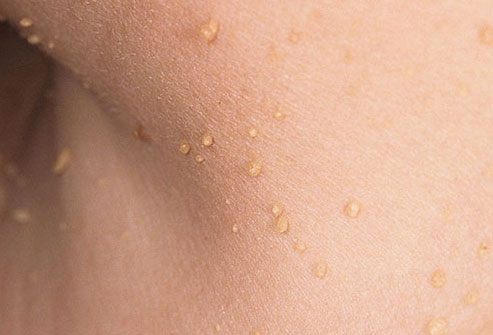
Образования на коже не опасны и несут только косметический дефект (в отличие от папиллом слизистой оболочки носа, глотки, гортани, мочевого пузыря). Они не болят и не воспаляются. Если вы хотите избавиться от папиллом, обратитесь к врачу. Он удалит сосочки при помощи малоинвазивных методов хирургии.
Прыщи
Когда кожа избыточно выделяет кожное сало, закупориваются поры. Участок кожи воспаляется и на его месте образуется прыщ. Акне провоцируются психоэмоциональными стрессами, повышенной влажностью, менструациями и болезнями органов пищеварения.
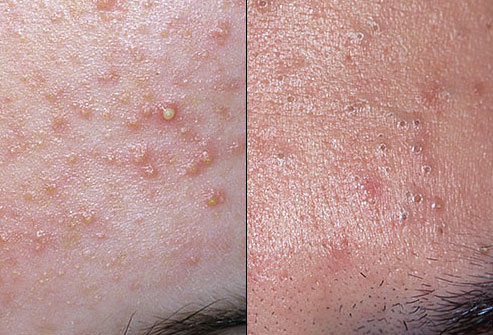
Прыщи могут образовываться на лице, груди и спине – в местах с наибольшим количеством сальных желез. Если давить прыщи, на их месте инфицируется кожа и могут образоваться шрамы. Чтобы предупредить акне, держите наиболее жирные участки кожи в чистоте при помощи мыла.
Грибок стопы
Грибковая инфекция стопы отслаивает верхние слои кожи, вызывает покраснение, зуд и чувство жжения. Патология осложняется волдырями и воспалением. Это заразная болезнь, которая передается через прямой контакт. Например, вы используете общие тапочки в бассейне или сауне. Чтобы предотвратить грибковую инфекцию, всегда берите свою обувь в общественные места.
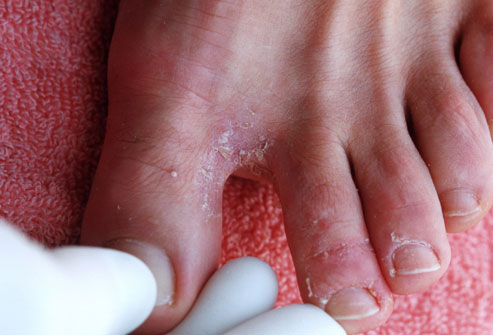
Грибок стопы лечится противогрибковыми средствами. Так как возникает зуд, частыми расчесами вы можете повредить кожу: на ней образуются микротрещины и ранки. Это может осложниться вторичной бактериальной инфекцией. В таком случае врач назначит антибиотики. В период лечения держите ноги в сухости и чистоте. Для этого используйте дезодоранты для стоп и мыло.
Родинки
Появляются до 20 лет жизни на любой части тела. Родинки (невусы) окрашены в черный или коричневый цвет. Возникают по одной или сливаются в группы. Со временем текстура родинок меняется: могут приподниматься над поверхностью кожи или меняться в цвете. Размеры родинок варьируют от 0.5 мм до 1 см в диаметре.
Причины развития родинок:
- наследственная предрасположенность;
- долгое пребывание под солнцем;
- гормональные сдвиги;
- высокая доза ионизирующего излучения.
Чтобы контролировать изменения родинок, раз в год проходите осмотр у врача. Если заметили, что у родинки неровные края или она часто меняет цвет, кровоточит или зудит, немедленно обратитесь к врачу. Так вы предупредите меланому – опасное злокачественное новообразование кожи.
Возрастные пятна
Хоть эти пятна и возникают с возрастом, они не вызваны старением. Они образуются, если слишком долго пребывать на солнце и не использовать защитные крема. Пигментные пятна появляются на руках, внешней стороне ладони и лице. Чтобы избавиться от них, используйте отбеливающие средства для кожи или пилинг. Возрастные пятна можно легко спутать с меланомой – раком кожи. Чтобы исключить рак, пройдите осмотр у врача.
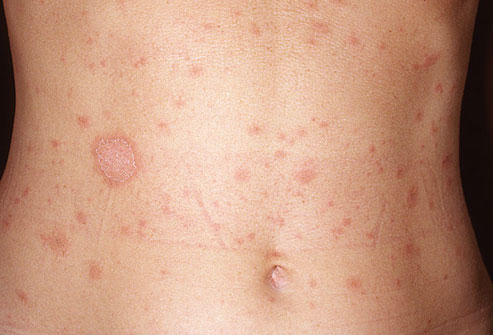
Розовый лишай
Чаще всего страдают люди от 10 до 35 лет. Недуг начинается безобидно: на теле возникает одна папула розового цвета диаметром 2 см. Это материнская бляшка, центральная часть которой приобретает желтый оттенок. Она сморщивается и шелушится. Спустя несколько дней после первой папулы на теле появляется множество зудящих овальных розовых пятен диаметром от 0.5 до 1 см. Это не заразная болезнь: она возникает из-за ослабления иммунитета. Через 2 месяца лишай излечивается самостоятельно.
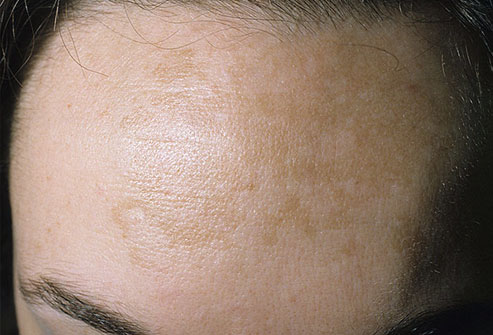
Мелазма
Бородавки
Это новообразования кожи, которые возникают из-за инфицирования вирусом папилломы после прямого контакта с больным. У здорового человека иммунитет сдерживает развитие вируса. Однако при его ослаблении инфекция активируется.
Бородавки возникают у людей всех возрастов. Они имеют вид сухих ограниченных возвышений с неровными краями. Их размеры варьируются от булавочной головки до вишни. Бородавки возникают по одной или сливаются в группы. Подошвенные бородавки появляются в местах трения стопы и обуви. Люди, которые страдают чрезмерной потливостью, имеют выше шанс развития бородавки.
Эти образования безвредны, но могут мешать ходить или выполнять ручную работу. Если они снижают качество жизни или трудоспособность, обратитесь к врачу. Он назначит препараты на основе салициловой и трихлоруксусной кислоты, или удалит новообразование малоинвазивными методами – электрокоагуляцией или криодеструкцией.
Себорейный кератоз
Это доброкачественная опухоль кожи. Себорейные кератомы возникают в любой части тела, кроме подошв и ладоней. 80% случаев болезни приходится на людей старше 50 лет. Себорейный кератоз проявляется желто-коричневыми пятнами, которые со временем темнеют и трансформируются в выпуклые бляшки. Диаметр кератом варьирует от 2–3 мм до нескольких см.
Недуг провоцируются чрезмерным солнечным облучением, наследственной предрасположенностью, вирусом папилломы человека и дефектами иммунной системы.
Себорейный кератоз лечится малоинвазивными методами: электрокоагуляцией, криодеструкцией, кюретажем или лазерным удалением.
Читайте также:


