![]()
|
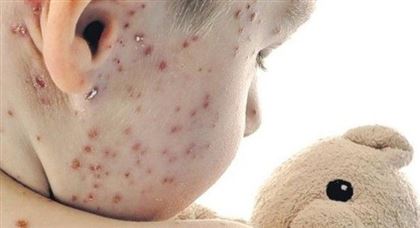
Заболеваемость корью резко выросла в Казахстане с конца 2018 года, только среди моих знакомых за зиму инфекцию подхватили трое. Хватает ли вакцинации на всю жизнь, какой вирус гуляет по стране?
Эти и другие актуальные вопросы о кори мы задали Лене КАСАБЕКОВОЙ, врачу-эпидемиологу Научно-практического центра санитарно-эпидемиологической экспертизы и мониторинга.
– Действительно ли, что сегодня заболеваемость корью повысилась многократно?
– В 2017 году было всего два случая кори и оба – завозных, из Таджикистана. С ноября 2018-го по конец того года было зарегистрировано уже около 500 случаев. На 2019 год пришелся пик заболеваемости – 13 326 случаев. Все вирусные инфекции поднимают голову в холодное время года. В основном корь регистрируется среди непривитых людей. По каким причинам они не были привиты, мы это отслеживаем. В основном заболевали дети, которые еще не подлежат вакцинации по возрасту – то есть до года. Согласно национальному календарю прививок, лица, проживающие в Казахстане, получают двукратную вакцинацию: первую в 12–15 месяцев, вторую перед школой – в 6–7 лет. Считается, что однократная вакцинация защищает от инфекции на 80 процентов, полный иммунитет вырабатывается именно после двукратной вакцины.
– То, что в прошлом году для малышей сдвинули календарь прививок, дало результаты?
– Существует рекомендация ВОЗ по передвижению срока прививки, когда идет большая вспышка. Поэтому было решено проводить дополнительную иммунизацию детей с 9 месяцев начиная с апреля 2019 года. В итоге около 82 процентов детей этого возраста охвачены вакцинацией, и, действительно, это дало положительный результат – заболеваемость среди детей от 9 до 12 месяцев снизилась. Но уровень заболеваемости малышей до 9 месяцев остается таким же.
– А раньше 9 месяцев ставить вакцину нельзя?
– При внедрении нового срока вакцинации или дозы мы всегда изучаем международный опыт, наше государство приняло решение начать прививать с 9 месяцев. Хотя, по стандартам ВОЗ, допускается с 6 месяцев. Но проблема в том, что дети заболевают и до полугода. Самому маленькому нашему пациенту было 2 месяца от роду, когда он заболел корью.
– Сильный рост начался в 2018 году, связано ли это с миграционными потоками?
– В течение 2016–2017 годов к нам поступала информация, что в Европе идет вспышка кори – сначала в Румынии, среди мигрантов. Далее болезнь начала распространяться по всему континенту, в Украине и России. В это время мы начали активно предупреждать, будьте осторожны, проверяйте иммунный статус детей. Несмотря на это, произошел завоз. Как мы это можем утверждать? При нашем центре имеется референс-лаборатория по контролю за вирусными инфекциями, в которой проводятся молекулярно-генетические исследования. Мы выявили генетическое происхождение вируса по образцам от больных корью. Найденные на нашей территории вирусы были идентичны тем, которые ранее циркулировали в Европе. Выявлены две генетические линии вируса кори “Dublin” и “Kabul”. Внутренняя миграция и наличие у нас неиммунной прослойки среди населения способствовали дальнейшему распространению вируса кори внутри нашей страны.
– И теперь ВОЗ включил Казахстан в десятку мировых стран по крупным вспышкам кори…
– К сожалению, да, в прошлом году мы вошли в число стран, где идет высокая заболеваемость кори. В 2019 году у нас был зарегистрирован 21 летальный исход, из них – 19 детей.
Дети, которые умерли от кори, не были привиты по состоянию здоровья – серьезные гематологические, онкологические заболевания, иммунодефицит, пороки развития.
Они очень тяжело переносят болезнь, так как у них еще есть основная патология. Есть дети, которым вакцинация вообще противопоказана из-за иммунодефицитных состояний. Мы об этом говорим постоянно, что непривитый ребенок может быть источником инфекции для других детей, которые не могут привиться по состоянию здоровья. Но некоторые родители считают, что у них есть право отказаться, и, пользуясь этим, они отнимают право на здоровье не только у своего ребенка. А кто защитит права детей, которые хотели бы, но не могут привиться?
– Жители каких городов Казахстана болеют корью больше всего?
– Большой удельный вес заболевания корью за прошлый год зарегистрирован в Мангистауской (1 422 случая), Туркестанской (1 090) областях, городах: Шымкенте (3 091), Нур-Султане (2 772), Алматы (604). Это объясняется в первую очередь скученностью населения, проживающего в этих местах.
– Правда ли, что после 25 лет вакцина от кори, сделанная в детстве, теряет свою силу?
– Иммунитет снижается однозначно, но не у всех. Если была двукратная вакцинация, можно сказать, что она защищает на всю жизнь. Но каждый организм индивидуален, уникален, например, мне действия вакцины хватит до конца жизни, а кому-то – на 30 лет. Мы как раз недавно изучали “напряженность иммунитета” (уровень невосприимчивости организма к вирусу) среди мам, чтобы понять, почему дети до года болеют чаще других. В идеале, если у мамы есть антитела к этой инфекции, то через грудное молоко они должны передаваться ребенку и защищать его до 6 месяцев. И выяснилось, что где-то 20–30 процентов мам не имеют иммунитет. Почему? Если посмотреть, это люди 20–29 лет, рожденные в 90-е. А это фаза становления нашего государства, когда были и перебои с вакцинами, и их дефицит.
– Почему считается, что в детском возрасте вакцина от кори лучше переносится, чем во взрослом?
– Не совсем так. Не скажу, что взрослые ее плохо переносят. Каждый организм, как мы говорили, уникален, у одного может развиться реакция – и об этом обязательно расскажут, а у других 100 человек не будет никакой реакции, но об этом никто не узнает. Мы всегда реагируем на негативную информацию, а позитивная для нас – норма.
Само течение заболевания – это тоже индивидуальный вопрос. Могут возникать такие грозные осложнения, как пневмония, слепота и постинфекционный энцефалит – воспаление мозга, которое разовьется через 20 лет и приведет к 100-процентной смерти.
К тому времени сами родители могут забыть, что ребенок болел корью, и ломать голову, откуда такое заболевание. Я недавно выезжала в регион, была в инфекционном стационаре, у 95 процентов больных течение заболевания средней степени . Они лежат 2–5 дней, вылечиваются, уходят, у 1–2 процентов возникает осложнение в виде пневмонии.
– То есть и привитые могут заболеть?
– Да, не исключено. Любая вакцина защищает где-то на 95–98 процентов. При этом привитые больные испытывают легкое течение болезни, даже не обращаются к врачу, у них заболевание может проявляться как банальное ОРВИ и проходит без медикаментозного лечения.
– Слышала мнение, что люди не доверяют индийской вакцине от кори, которую ставят в государственных поликлиниках…
– Индийская вакцина против кори, паротита и краснухи (КПК) у нас используется уже более 20 лет. Я сама мониторю неблагоприятные последствия после иммунизации, так вот, на эту вакцину не было зарегистрировано ни одного случая поствакцинальных осложнений! Мы не покупаем, не привозим и не прививаем детей вакцинами, не прошедшими экспертизу ВОЗ, которая основывается на трех факторах: качество, безопасность и эффективность. Дополнительно, уже в Казахстане, вакцина проходит регистрацию через “Национальный центр экспертизы лекарственных средств и медицинских изделий”, где есть своя лаборатория. "Я рисковала" : минздрав вернул вакцину БЦЖ, изъятую японским производителем
– Во всех больницах Казахстана – государственных и частных, используется одна и та же вакцина от кори?
– Да, у нас централизованный закуп, все вакцины от кори – одного производителя. До 90-х годов мы использовали российскую однокомпонентную (включающую только корь) вакцину, на сегодняшний день – только индийскую, трехкомпонентную. Качество вакцины за деньги и бесплатно – не отличается, это одна и та же вакцина.
– Люди, которые отказываются от вакцинации, мотивируют это тем, что “врачи толком не смотрят детей перед прививкой, не берут анализы, нормально не рассказывают о последствиях”. Существует ли пробел в коммуникациях между врачами и пациентами?
– Врачом должны проводиться тщательный осмотр ребенка перед вакцинацией, опрос родителей о недавно перенесенных инфекционных заболеваниях, измерение температуры тела. После каких-то заболеваний интервал должен быть 2 недели – месяц.
Если есть признаки заболевания, вакцинация отменяется. Также врач должен объяснить, какая вакцина, от каких инфекций она защищает, что будет, если ребенок ее получит или не получит.
Да, это коммуникационный вопрос, он важен, врач должен внушать доверие пациенту, нужна грамотная и честная информация от специалистов. Ведь в Интернете не вся информация правдивая. Мы в этом плане ежегодно проводим конференцию по иммунопрофилактике, собираем здесь областных специалистов, затем они приезжают к себе и далее в каскадном порядке обучают медицинских работников. Потом медсестры, врачи, которые проводят вакцинацию на местах, ежегодно проходят аттестацию на знание приказов, регламентирующих проведение профилактических прививок и на технику введения прививок.
– В советское время так же ставилась двукратная вакцина от кори?
– Вакцинация против кори проводилось так же 2 раза.
– Например, если человек не знает точно, был ли он привит в детстве от кори, и поставит вакцину, будучи взрослым, не будет ли передозировки, на случай, если все же окажется что его прививали?
– Если человек не знает свой прививочный статус по кори, он может пройти серологическое обследование на напряженность иммунитета, и если по результатам данного анализа титры антител низкие или их вообще нет, то может привиться.
– Давайте проведем ликбез. Известно, что вирус передается воздушно-капельным путем, значит ли это, что он способен покрывать большие расстояния, например, больной корью и непривитый человек пришли в один торговый центр…
– Вирус очень контагиозен (то есть заразен), и если непривитый человек находится в одном помещении с больным корью в течение 10 минут, то это почти 100-процентная вероятность заражения.
Вирус выделятся от больных в продромальный период, когда начинаются первые признаки, идентичные ОРВИ, гриппа: повышение температуры, недомогание, чих, кашель, боль в горле.
Признаки довольно общие, в это время больной не может знать, что он болен корью, и спокойно ходит в общественные места, ездит в транспорте. Плюс наши зимние праздники – Новый год, утренники, походы по гостям, в ТРЦ с грудными детьми. Зима – опасный период для тех, кто не привит. Конечно, возможно, вы этот вирус не поймаете, но если будете находиться рядом с больным человеком, например, в одной очереди в больнице, в зале кинотеатра, в группе в садике, в школьном классе, то риск заражения невероятно высок.
– Маски, оксолинка или какие-то другие подручные средства от кори спасают?
– Маски, конечно, защищают, но нужно их менять каждые два часа, не всякий взрослый будет это соблюдать. Оксолинка – хороша только для ОРВИ, гриппа. Еще маски нужно носить тем людям, которые болеют, вы же видите, у нас сплошь и рядом чихают, кашляют, плюются. Подручных средств не существует, только вакцинация, нет даже специфического лечения от кори.
С ноября 2018 г. по сегодняшний день в Казахстане зарегистрировано 13 902 случая заболевания корью. Из них – 7 802 (больше половины) – непривитые дети. С 1 января 2020-го – 1 480 случаев, из них 1 078 – дети до 14 лет, летальных исходов – 1 (в Актюбинской области). Получают лечение 157 больных, 1 322 – завершили лечение.
Казахстан занимает третью строчку в мире среди стран, где корь в 2019 году распространяется намного быстрее чем год назад. Хуже ситуация с контролем заболевания только на Мадагаскаре и в Украине. FactCheck.kz уже писал о том, чем грозит отказ от вакцинации против кори, и на этот раз разбирает самые распространенные мифы, связанные с этой смертельно опасной инфекцией.
До появления на рынке первой вакцины от кори в 1963 году смертность от этого заболевания действительно уже начала снижаться — в США за 40 лет упала в 2 раза (График 1). Причиной тому стали два обстоятельства: во-первых, с начала 20-го века улучшился рацион питания, его витаминная составляющая, а также условия гигиены; во-вторых, выживаемость людей увеличилась с появлением антибиотиков и противовоспалительной терапии. Начиная с 50-х годов кривая смертности выравнивается, 400-700 людей в год продолжают умирать от осложнений, связанных с корью (чаще всего из-за бактериальной инфекции) — косвенные факторы достигли предела в возможном влиянии на ситуацию.
При помощи математических расчетов команда доказательных медиков показала, что если бы в 1963 году вакцина от кори не была введена в календарь прививок, человечество лишь к 2004 году добилось бы двукратного снижения смертности от этого заболевания. Однако после того, как вакцина была выпущена, такого снижения удалось достичь всего за 10 лет, и оно продолжается по сей день — хоть и не с такой же заметной динамикой. По данным ВОЗ, с 2000 по 2017 года вакцинация против кори предотвратила 21,1 млн смертей по всему миру (смертность за эти годы упала на 80%).
И если график смертности не слишком отчетливо демонстрирует эффективность вакцинации от кори, представленный ниже график заболеваемости (График 2) в полной мере раскрывает ее результативность (США). Статистически достоверного снижения заболеваемости корью не происходило вплоть до введения вакцины.
![]()
График 2
Таким образом, медицинские успехи постепенно улучшили выживаемость заболевших, но на распространение самой болезни до введения вакцины никак не повлияли. До внедрения всеобщей вакцинации против кори более 90% людей заражались этой инфекцией до 10-летнего возраста.
Согласно позиционному документу ВОЗ в отношении коревой вакцины, средняя эффективность только одной дозы вакцины, введенной в возрасте 9-11 месяцев, достигает 84%. Введенная в возрасте старше 12 месяцев вакцина эффективна в среднем на 92,5%.
Медики напоминают, что вакцины — это не про гарантии. Прививки повышают вероятность благоприятных и снижают риск нежелательных событий. В случае с корью в 6-8% случаев могут развиваться такие осложнения как диарея, отит или пневмония. И в данном случае вакцина, чья эффективность стремится к 100%, является лучшим вариантом для минимизации рисков. Таким образом, сравнение рисков заболеть корью вакцинированного ребенка и невакцинированного является манипулятивным по своей сути.
Показано, что так называемая иммуносупрессия может сохраняться на протяжении 2-3 лет после перенесенной кори. Имунное подавление, связанное с вирусом, может приводить к оппортунистическим инфекциям. Такие инфекции вызваны возбудителями, которые не вызывают заболевания у человека с нормальным иммунитетом. Кроме этого, исследователями зафиксированы случаи отсроченной смертности после заражения корью.
Вакцинный вирус кори является ослабленным, поэтому не может вызывать массовую — как в случае с дикой корью — гибель Т-лимфоцитов. ВОЗ (со ссылкой на соответствующее научное исследование) официально опроверг информацию о том, что вакцина от кори способна подавлять иммунитет: она НЕ повышает риск инвазивной бактериальной или вирусной инфекции в течение 3-х месяцев после вакцинации.
На сегодняшний день науке известен лишь один успешный случай излечения от рака крови с помощью так называемой онколитической виротерапии, когда был использован генетически модифицированный штамм кори.
В ходе дальнейших клинических испытаний модифицированный штамм кори не показал свою эффективность. Более того, вместе со Стейси в испытании в 2013 году участвовала ещё одна женщина, к которой рак вернулся спустя два месяца в более запущенной форме. Успех Стейси пока повторить не удалось. Заметим, что американка не смогла бы излечиться, если бы химиотерапия ранее не уничтожила у неё все антитела к кори.
Наличие антител после перенесённой кори или вакцинации является препятствием к описанной выше терапии, и учёные активно размышляют над тем, как его обойти. Вместе с тем, наука пока не располагает никакими свидетельствами эффективности дикого вируса кори или вакцинированного штамма в лечении или профилактике любых видов рака, поэтому медики настоятельно рекомендуют не избегать вакцинирования в детстве.
Предыдущее масштабное исследование, приведшее к тем же результатам, было проведено в Дании в период с 1991 по 1998 годы и включило наблюдение за 573,3 тыс детей. Американские ученые также опровергли наличие связи между вакцинацией от кори и развитием аутизма на почти стотысячной выборке в 2015 году.
За время новейшего датского исследования аутизм был диагностирован у 6517 детей. При этом ученые не обнаружили достоверной разницы между частотой развития аутизма у привитых и непривитых детей: скорректированное отношение рисков составило 0,93. Для детей, чьи братья или сестры болели аутизмом, отношение рисков составило 1,15. В обоих случаях показатели рисков свидетельствуют о том, что наличие связи объясняется простой случайностью.
В составе вакцин антибиотики могут присутствовать по двум причинам: во-первых, их добавляют во флакон, если он рассчитан на несколько доз, для предотвращения порчи после вскрытия; во-вторых, антибиотики могут попадать в состав препарата, если используются на промежуточных стадиях производства вакцины в качестве консерванта.
В лечебных целях человек может безопасно принимать неомицин по 1 г каждые 4 часа на протяжении трех суток, безопасная доза для детей 6-12 лет — 250-500 мг каждые 4 часа. Антибиотик токсичен, и лишь в результате чересчур длительного и избыточного употребления неомицина могут развиться сыпь, тошнота и диарея, глухота и проблемы с органами пищеварения.
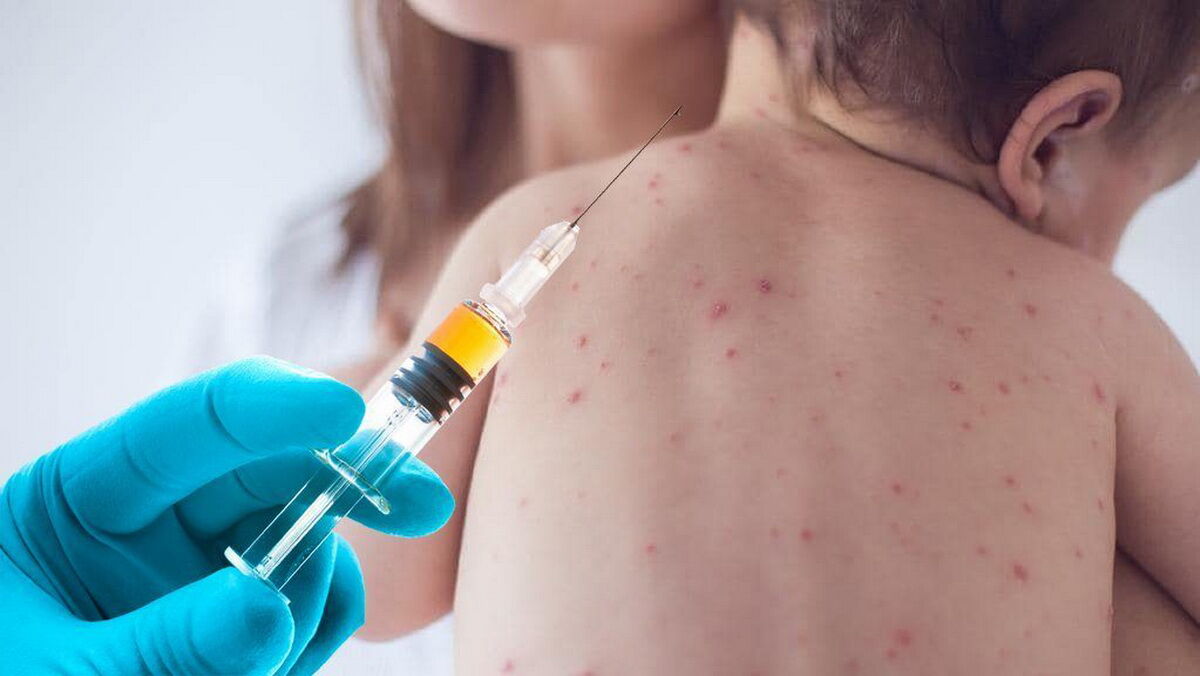
Корь: почти две тысячи заболевших за три месяца и риск заразиться, от которого не застрахованы даже те, кто получил вакцину
![]()
Рост заболеваемости корью начался в Казахстане в ноябре 2018 года. На 5 февраля 2019 года в республике зарегистрировано 1955 случаев. В этом году помимо обычных были зафиксированы штаммы кори, которые ранее в нашей стране не циркулировали - их выявляли в Европе. Скорее всего, оттуда их и завезли. Причем в Старом Свете наблюдается самая большая вспышка этого вируса за последнее время, в частности на Украине, через которую часто летают за рубеж казахстанцы.
Может ли заразиться вакцинированный человек?
- Когда человек получает прививку, в его организме вырабатываются антитела против конкретного вируса, - объясняет руководитель управления эпидемиологического надзора комитета охраны общественного здоровья Министерства здравоохранения РК Роза КОЖАПОВА. - Чтобы было понятно, приведу пример. Эпидемический паротит в первую очередь представляет опасность для мальчиков, одно из осложнений этого заболевания - необратимое бесплодие, его нельзя вылечить. У девочек таких серьезных последствий нет. Тем не менее мы прививаем от паротита всех. Почему? Допустим, в семье растут сын и дочь. Мальчика привили, а девочку нет. И если она заболеет, то может заразить брата, несмотря на то что он получил вакцину, ведь она дает защиту не на сто процентов, а на 90-95. И всегда остается риск заразиться, особенно если ребенок приболел. Тогда у него будет недостаточно хорошая иммунная реакция на вирус. Поэтому важно вакцинировать всех.
- А если говорить о больших группах людей: класс в школе, группа в детском саду…
- Если в группе, допустим, 30 человек и один или двое из них не привиты, то они не будут представлять большой опасности для остальных. А вот если непривитых будет десять, тогда заразиться могут и другие дети. Мы бьем тревогу, потому что родителей, отказывающихся прививать своих детей, становится все больше. Плюс есть те, кто не получил вакцину из-за медотвода, дети до года, которых не привили от кори, потому что не подошел возраст. Если непривитых в силу разных причин станет много, неизбежно будут возникать вспышки заболевания.
- Сегодняшний рост заболевания корью мы получили в том числе и из-за того, что сейчас становятся мамами те женщины, которые, будучи детьми, в 90-х годах не были привиты. Они не передают антитела, которые могли бы содержаться в их организме, своим новорожденным детям. А так как первую прививку против кори делают в год, получается, малыши не защищены и могут заразиться. Что, к сожалению, и происходит. Если бы их мамы в свое время получили вакцину, вероятность того, что дети заболеют, была бы гораздо меньше.
- Нужно ли женщинам, которые планируют беременность или уже ждут ребенка, делать прививку?
- Беременным делать этого не стоит, а что касается всех остальных - сейчас мы рассматриваем вопрос о приобретении дополнительной вакцины от кори для того, чтобы вакцинировать всех женщин в возрасте от 20 до 29 лет и детей. Но не ждать, пока им исполнится год, а начинать делать это с девяти месяцев (такая практика применяется в мире). Малыши будут получать не привычную вакцину ККП от трех вирусов (корь, краснуха, паротит), а моновакцину только против кори. Надеюсь, что мы сможем делать ее уже весной.
Симптомы и осложнения
Корь - наиболее заразное из известных сегодня заболеваний, вирус передается воздушно-капельным путем в шесть раз легче, чем вирус гриппа. Сначала проявляется как обычная ОРВИ, а потом переходит в более острую фазу, во время которой на теле заболевшего появляется сыпь. Осложнения - тяжелые формы пневмонии и ларингита, стоматит, некроз десен, энцефалит и менингит - могут привести к летальному исходу.
Наши цифры
С ноября 2018 года в Казахстане заболели корью:
- 707 детей до года.
- 774 ребенка от года до 18 лет.
- 514 взрослых.
Летальных исходов нет.
Из заболевших:
- 122 человека были привиты (переболели в легкой форме).
- 603 человека не знали, делали ли им в детстве прививку.
- 1229 человек не привиты (707 детей до года, 372 ребенка из-за медотвода, 150 отказников).
С начала 2014 года по февраль 2019-го в Казахстане зарегистрировано 14 815 случаев отказа от вакцинации.
Какую вакцину закупает Казахстан?
Вакцину ККП (корь, краснуха, паротит) ставят бесплатно в поликлиниках. Закупают ее в Индии. Прививку делают два раза: в год и шесть лет. Часто отказы от вакцины как раз и связаны со страной-производителем (причем необязательно с Индией, хотя и она не у всех вызывает доверие) и скандалами, которые периодически возникают вокруг прививок. Хотя специалисты всегда подчеркивают, что вакцина ККП, которую закупает Казахстан, имеет сертификат ВОЗ и соответствует всем требованиям качества и безопасности. Для полноты картины я позвонила в две частные клиники вакцинации. Как выяснилось, там используют ту же индийскую вакцину. Стоимость прививки в частных центрах от 7500 до 9000 тенге. Выбирать, где ее делать, право каждого. В одной из клиник предупредили, что сначала у ребенка возьмут анализ крови, а уже потом, если все хорошо, сделают прививку, и посоветовали пройти тщательный осмотр у врача.
Комментарий в тему
Светлана ШТЕФАНЕЦ, региональный специалист в области иммунизации офиса ЮНИСЕФ в Европе и Центральной Азии:
- Если говорить о европейских странах, то случаи кори регистрируются там каждый год, но, конечно, не в таких масштабах, как сейчас, - констатирует региональный специалист в области иммунизации офиса ЮНИСЕФ в Европе и Центральной Азии Светлана ШТЕФАНЕЦ. - Самая большая вспышка, которая еще продолжается в некоторых странах, началась в 2016 году в Румынии (позже к ней присоединились Италия, Германия, Франция, Греция, Сербия, Албания, Грузия, Украина). По сравнению с 2017 годом в 2018-м заболеваемость корью увеличилась практически в два раза (порядка 25 и 59 тысяч случаев соответственно).
За последние 10 лет это самый большой рост. Мы не думаем, что он продолжится в таких масштабах: во-первых, потому, что внедряются мероприятия по устранению вспышек, и, во-вторых, жители этих стран испугались и видят, что дети и даже взрослые умирают от кори (в Румынии за весь период умерли 60 человек, в Сербии только в прошлом году - 19, на Украине - 20), и стали активно делать прививки.
- С чем связан такой рост заболеваемости?
- В каждой стране свои причины, и всегда есть несколько факторов, которые на это влияют: недостаточная политическая воля, системные проблемы, плохое планирование закупок вакцин и сбои с их поставками, проблемы с эпидемиологическим надзором, отказы от вакцинации и т. д. Я бы сказала так: вакцины стали жертвой собственного успеха. Когда их не было, люди боялись заболеваний, осложнений, связанных с ними. Потом появились вакцины, постепенно образовалась большая иммунная прослойка, такие болезни практически не регистрировались, и о них стали забывать - родители попросту расслабились. Зачем делать прививку от болезни, которой нет? Но специфика программы иммунизации в том, что она не любит перерывов. Как только мы даем слабину, получаем тот сценарий, который видим сейчас.
- Нужно четко понимать: если 95 процентов населения привито двумя дозами вакцины, этого достаточно, чтобы иметь коллективный иммунитет, способный предотвратить вспышки заболевания, - продолжает Светлана. - Но я хочу вам сказать, что половина региона Европы и Центральной Азии не имеет такого показателя - 425 тысяч детей не вакцинированы против кори, и у них есть большой риск заболеть.
В нашем регионе много случаев, когда детям дают необоснованные медотводы. Например, мы проводили исследования в Кыргызстане и выяснили, что 33 процента детей не получали вакцину из-за противопоказаний, большинство из которых были ложными. По Казахстану нет подобных цифр, но наверняка таких случаев тоже немало. Врачи боятся взять на себя ответственность, думая, что вакцина может навредить. Поэтому в первую очередь нужно обучать медицинских работников, они должны предоставлять родителям правильную информацию. Доносить до людей простую мысль: вакцина спасает жизни, но так же, как и любой другой медицинский препарат, может дать реакцию - в этом нет ничего страшного. На количество тех, кто настроен против прививок, влияют и неинформированность людей, и сами врачи, и религиозные убеждения (я родом из Молдовы, у нас есть баптисты, которые отказываются от вакцинации. В минувшем году как раз среди них было несколько случаев заболевания корью). По сравнению с другими регионами в странах Европы и Центральной Азии самый большой уровень отказов и самое масштабное движение против вакцинации. К сожалению, бороться с этим трудно. Самый эффективный метод - давать людям правдивую информацию о необходимости вакцинации, о том, от каких болезней она защищает, как изготавливается вакцина, о возможной реакции на препарат. Но, увы, это происходит далеко не всегда. Мы разработали специальные модули для обучения медицинских работников по этим проблемам. Их могут использовать все страны.
- Многие люди отказываются как раз потому, что не верят в качественность вакцины.
- Так и есть. Я слышала даже от медработников: “Эта вакцина из Индии, она плохая”. Это неправда: стандарты по производству вакцин, которые преквалифицирует ВОЗ, везде одинаковы и всегда высокого качества. Советский Союз тоже использовал вакцины из Индии, и я своим детям делала эти прививки. Хочу особенно подчеркнуть, что: вакцинация - это наша общая работа: государства, родителей, медицинских работников, общественности. Каждый должен вносить в это свой вклад, добиться чего-то одной из сторон очень сложно. Это самый дешевый и эффективный метод борьбы с заболеваниями, которые мы знаем, и вакцина помогла спасти миллионы детей во всем мире.
Мнения наших читателей
Из чего обычно состоит ваше общение со своими детьми-подростками?
Решаем бытовые и учебные вопросы. 20%
Помимо бытовых вопросов обсуждаем фильмы, новости и события из жизни. 38%
Разговариваем по душам, у нас нет запрещенных тем. 27%
Хотим общаться, но не успеваем. 15%
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции