Прививка от оспы когда делают в беларуси
Заболеваемость ветряной оспой населения г. Минска за период 2002-2011 годы имела выраженную тенденцию к росту. В 2012г. заболеваемость снизилась на 25% по сравнению с 2011 г., однако январе текущего года ветряной оспой уже переболело более 800 человек. Наибольший вклад в структуру заболеваемости вносили дети 3-6 лет, на долю которых приходилось более половины заболевших, в основном дети, посещающие детские дошкольные учреждения.
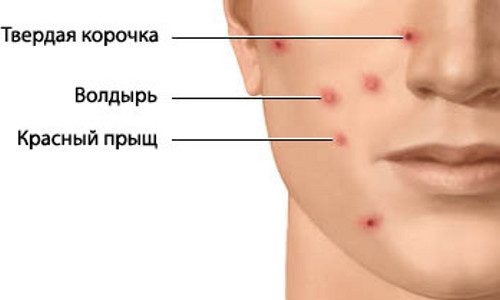
Ветряная оспа это вирусное заболевание. Клинические проявления характеризуются острым началом, повышения температуры, толчкообразным появлением на коже и слизистой своеобразной пятнисто - везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров, который относится к группе вирусов герпеса. Этот вирус в большом количестве содержится в ветряночных пузырьках впервые 3-4 дня болезни.
К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает от нагревания, от солнечных лучей и ультрафиолетового излучения.
Источник инфекции – больные ветряной оспой, иногда больные опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (который составляет от 10 до 21 дня) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Передается заболевание воздушно-капельным путем, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Восприимчивость людей к ветряной оспе зависит от возраста. Дети до 6 месяцев практически не болеют, что связано с наличием пассивного иммунитета, переданного от матери. В дальнейшем восприимчивость резко возрастает и практически первая встреча ребенка с источником возбудителя инфекции приводит к заражению.
Перенесенное заболевание оставляет стойкий пожизненный иммунитет к повторному заражению.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного 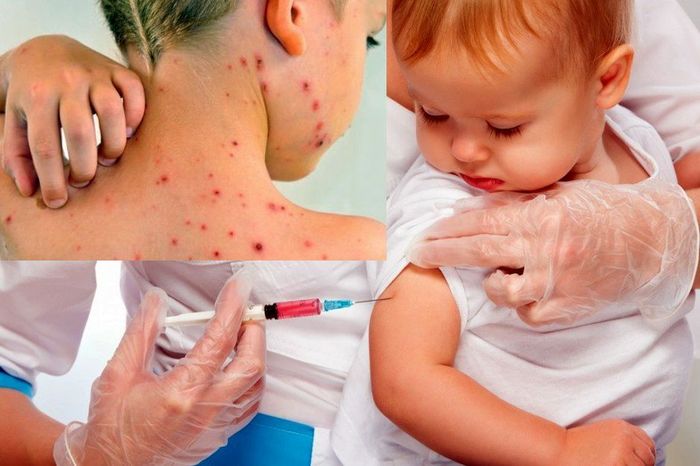
периода попадает в кровь. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и на слизистых оболочках, где размножаясь, приводит к появлению сыпи. Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже – на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Больной изолируется чаще на дому. Госпитализация в инфекционный стационар осуществляется по клиническим показаниям. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, бывшие в контакте с больными ветряной оспой, не болевшие и посещающие и посещающие детские учреждения, разобщаются на 21 день с момента контакта. При точном установлении времени контакта дети допускаются в детские учреждения в течение первых 10 дней инкубационного периода и разобщаться с 11-го по 21-ый день периода инкубации.
В период высыпания и лихорадки необходимо соблюдение постельного режима. Питание больного должно быть полноценным. Назначается жидкая или полужидкая пища. Белье должно быть чистым, хорошо проглаженным, руки чистыми, ногти коротко остриженными. С целью предупреждения расчесов и повреждения везикул детям младшего возраста на руки рекомендуется надевать специальные манжеты. Хороший эффект оказывают общие гигиенические ванны со слабым раствором марганцовокислого калия, которые способствуют быстрому подсыханию везикул.
Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водными или спиртовыми растворами бриллиантового зеленого, метиленового синего. Очень хорошо элементы сыпи смазывать водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки.
Антибиотики на течение ветряной оспы влияния не оказывают, однако при появлении гнойных осложнений применяются антибиотики и сульфаниламиды по указанию лечащего врача.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения, иногда очень тяжелые. Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи–абсцессы, фурункулы, флегмоны. У взрослых и подростков инфекция протекает более тяжело и может сопровождаться осложнениями (пневмония, энцефалит, гепатит и др.), вероятность возникновения, которых увеличивается с возрастом. Острая первичная инфекция, как правило, переходит в латентную (скрытую) форму, вирус сохраняется в ганглиях задних корешков спинного мозга.
У пожилых людей (чаще всего – после 50 – 60 лет), а так же у пациентов с нарушениями иммунитета или у ослабленных детей может происходить реактивация латентного вируса, вследствие чего возникает заболевание – Herpes zoster – опоясывающий герпес. Заболевание характеризуется везикулярной сыпью на коже по ходу периферических нервов - постгерпетическая невралгия, продолжительный болевой синдром в поясничной области, местным воспалением по ходу нервов, а так же с возможным поражения лицевых нервов, глаз со снижением зрения вплоть до слепоты.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, способное привесит к летальному исходу.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения, облучением воздуха бактерицидными лампами. Обязательно соблюдение воздушно-теплового режима в помещениях, где находится заболевший или контактные.
Если кто-нибудь в семье заболел, то обязательно нужно вызвать врача.Родители должны всегда помнить об этом и знать, что главное – вовремя распознать эту болезнь и не допустить осложнений.
Иммунизация может существенно повлиять на уровень заболеваемости среди населения.
Опыт использования вакцин для предупреждения ветряной оспы насчитывает более 30 лет. В настоящее время в ряде стран мира проводится вакцинация против ветряной оспы среди лиц, относящихся к группе риска (Австрия, Бельгия, Финляндия, Польша, и др.). В других странах (США, Канада, Германия, и др.) вакцинация против ветряной оспы в рамках Национальных календарей прививок (т.е. массовая вакцинация).
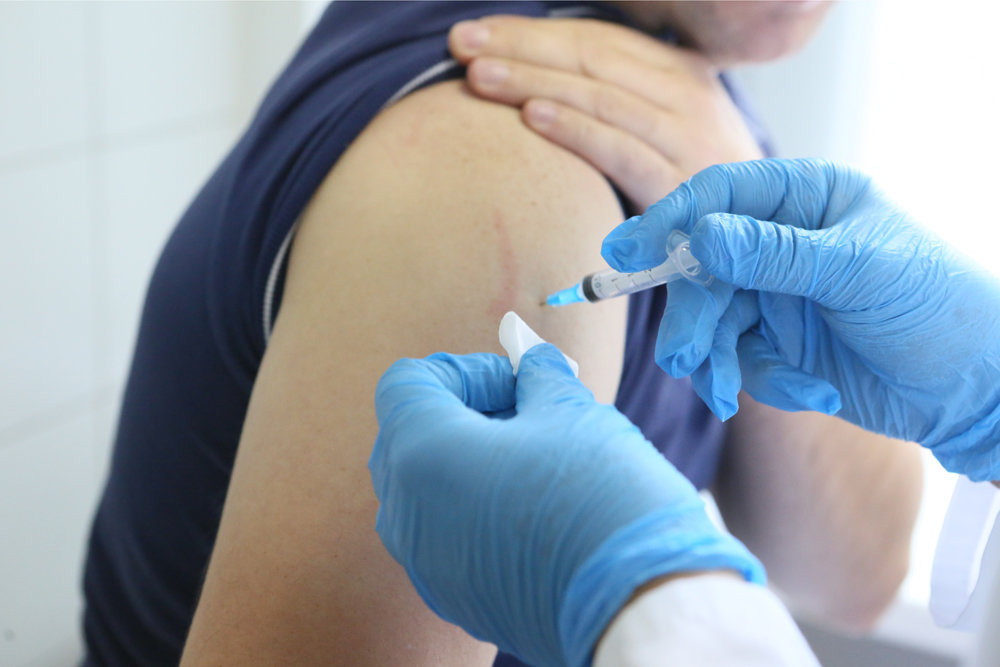
В рамках стратегии развития вакцинопрофилактики среди населения города Минска с 2011 года введена вакцинопрофилактика ветряной оспы среди контактных пациентов в детских стационарах города и вакцинация среди отдельных контингентов риска (лиц, страдающих онкогематологическими и аутоиммунными заболеваниям и, женщин, планирующих беременность).
В 2013 году контингенты вакцинируемых против ветряной оспы на бесплатной основе расширены, проводится вакцинация групп риска тяжелого течения заболевания не болевших ветряной оспой, в очагах ветряной оспы контактным лицам не привитых ранее и не имеющих медицинских противопоказаний к введению вакцины:
- детей возрастной группы от 10 до 18 лет;
- детей, страдающих онкогематологическими и аутоиммунными заболеваниями, коллагеновой болезнью, хронической почечной недостаточностью, тяжелой бронхиальной астмой;
- женщин, планирующих беременность.
Вакцинация детей и подростков возрастной группы от 10 до 18 лет проводится по месту учебы, детей из группы риска - в поликлиниках по месту жительства, женщин, планирующих беременность – в городском центре вакцинопрофилактики (ул. Якубовского, 53).
В Республике Беларусь в настоящее время используется живая аттенуированная (ослабленная) вакцина против ветряной оспы - Varilrix (производитель-Glaxo SmithKline Beecham, Бельгия), предназначенная для подкожного введения, начиная с 12-ти месячного возраста. Вакцина удовлетворяет требованиям ВОЗ к биологическим препаратам и вакцинам, не содержит консервантов, низкореактогенна для всех возрастных групп.
Одна прививочная доза – 0,5 мл, вводится подкожно в область плеча двукратно с интервалом между введениями 6 недель.
Контактным лицам в очагах ветряной оспы вакцинопрофилактика проводится в течение первых 96 часов после контакта с больным ветряной оспой, женщины, планирующие беременность вакцинируются за 3 месяца до планируемой беременности.
Противопоказания к введению вакцины против ветряной оспы, как и для других вакцин, могут быть временными, т.е. когда введение вакцины откладывается до исчезновения симптомов любого острого заболевания, или во время ремиссии при хронических заболеваниях. Наличие первичного или вторичного иммунодефицита при уровне лейкоцитов менее 1200 кл/мкл (например, острый миелолейкоз, Т-клеточный лейкоз или злокачественная лимфома) также является временным противопоказанием. Вакцины против ветряной оспы не вводятся при беременности.
После введения вакцины у 4-5 человек из 100 привитых могут развиваться общие поствакцинальные реакции в виде повышения температуры до 38 0 С и недомогания. В исключительных случаях могут появиться отдельные элементы сыпи как при ветряной оспе. У 10-20 привитых могут возникнуть местные поствакцинальные реакции в виде уплотнения и покраснения в месте введения вакцины. Эти реакции проходят в течение 1-3 суток с момента введения вакцины.
Длительные наблюдения за привитыми показали, что из 100 привитых 88-94 человека не заболеют ветряной оспой. При этом снижается риск возникновения в последующем опоясывающего лишая. У 6-12 человек из 100 привитых может в случае контакта развиться ветряная оспа, но протекать она будет в легкой форме. Длительность защиты составляет 10-20 лет и более.
ГОРОДСКОЙ ЦЕНТР ВАКЦИНОПРОФИЛАКТИКИ

. С 01.02.2020 Городской центр вакцинопрофилактики возобновляет запись на консультации по вопросам вакцинопрофилактики:
- составление индивидуального календаря профилактических прививок;
- определение наличия факторов риска развития серьезных побочных реакций на профилактические прививки;
- рекомендации выезжающим лицам за пределы республики Беларусь по вопросам вакцинации.
На бесплатной основе консультация осуществляется только при наличии направления в Центр иммунологической комиссии поликлиники по месту жительства детям, имеющим:
- хронические заболевания и медицинские противопоказания к проведению прививок (длительные и постоянные) для последующего решения вопроса дальнейшей иммунизации, в том числе по индивидуальному графику (календарю),
- наличие факторов риска развития серьезных побочных реакций,
- ранее зарегистрированные необычные или серьезные побочные реакции на профилактические прививки,
- показания для проведения вакцинации в условиях стационара.
В остальных случаях консультация осуществляется на платной основе.
Важно! Родители ребенка должны предоставить направление (ф1 мед/у-10) и выписку из истории развития ребенка (ф112/у) с указанием сведений о состоянии здоровья пациента, прививочного статуса.
Вакцинопрофилактика является наиболее эффективной и безопасной с медицинской точки зрения стратегией предупреждения инфекционных заболеваний. Основной целью создания Центра явились снижение заболеваемости и минимизация риска смертности от инфекций, управляемых средствами специфической профилактики, путем внедрения современных тактик вакцинопрофилактики.
Центр в своей работе руководствуется действующим законодательством Республики Беларусь, нормативными правовыми актами Министерства Здравоохранения Республики Беларусь, комитета по здравоохранению Мингорисполкома.
Центр обеспечивает:
1. Консультативную и профилактическую помощь, проведение лечебно-диагностических мероприятий пациентам по вопросам проведения вакцинации:
услуги по иммунопрофилактике в рамках "Национального календаря профилактических прививок" и "Календаря прививок по эпидемическим показаниям РБ" как частным лицам, так и организациям вакцинами, ведущих фармацевтических компаний (Sanofi Pasteur, GlaxoSmithKline, MSD, ФГУП "НПО "Микроген" МЗ РФ и др.), разрешенные к применению на территории Республики Беларусь;
- проведение консультаций по вопросам вакцинопрофилактики детей с хроническими заболеваниями и нарушениями календаря профилактических (плановых) прививок, а также имеющих риск развития серьезных побочных реакций;
- составление индивидуальных графиков (календарей) иммунизации, рекомендаций для предотвращения в дальнейшем возникновения побочных реакций;
- определение перечня необходимых обследований пациентов, имеющих медицинские противопоказания к проведению прививок (длительные и постоянные), для решения вопроса дальнейшей иммунизации, в том числе по индивидуальному графику (календарю);
- осуществление госпитализации детей, нуждающихся в проведении вакцинации в условиях стационара;
- проведение процедуры вакцинации.
2. Наличие иммунобиологических лекарственных средств в учреждениях здравоохранения г. Минска, занимающихся вакцинопрофилактикой;
3. Планирование, анализ проведения вакцинопрофилактики в г. Минске;
4. Оказание организационно-методической помощи медицинским работникам других учреждений г. Минска по вопросам вакцинопрофилактики, планирования, учета и отчетности по использованию иммунобиологических лекарственных средств;
5. Организацию и проведение мероприятий по повышению уровня знаний медицинских работников по вопросам вакцинопрофилактики;
6. Проведение санитарно-просветительской работы с населением по вопросам вакцинопрофилактики с использованием всех доступных форм и средств.
Центр осуществляет взаимодействие:
Сотрудники Центра постоянно участвуют в конференциях, лекциях, посвященных вопросам иммунопрофилактики; их статьи опубликованы.
Специалисты Центра гарантируют соблюдение всех требований безопасности как в отношении пациентов, проходящих профилактическую иммунизацию, так и медицинского персонала, сотрудников Центра.
Прейскурант для иностранных граждан
Иммунопрофилактика
Прейскурант для иностранных граждан имеющих вид на жительство
Иммунопрофилактика

Борьба с такими детскими вирусными инфекциями, как корь, краснуха и эпидпаротит требует обеспечение полноты охвата соответствующими прививками.
Мировой опыт свидетельствует о том, что современное общество стало вакцинозависимом и для поддержания эпидемиологического благополучия необходима вакцинация 95% детей даже тогда, когда предупреждаемая инфекция не регистрируется или регистрируется в единичных случаях. Возврат полиомиелита наблюдали на Гаити, в Нидерландах, Югославии, Азербайджане и других странах, кори – в Колумбии и Венесуэле.
Отказываться от прививки ребенку в советские времена никому не приходило в голову. В положенный день появлялись “люди в белых халатах”, и стены садиков и школ оглашались хоровым ревом обреченных на “укол”. Родители узнавали об этом событии обычно из рассказов своих уколотых чад, т. е. постфактум. Также никому не приходило в голову, что поголовная вакцинация детей — удовольствие для государства далеко не бесплатное.
И лишь с приходом перестройки мы узнали, что проведение прививок не является законом и принудить к ним никто не вправе. От прививок стали поголовно отказываться.
Но все проходит. Вернулись не только доверие и нормальное отношение к плановой государственной вакцинации, но и чувство благодарности за бесплатные услуги, вакцинация детей по-прежнему оплачивается государством. А нам, родителям, остается только создать все необходимые условия для того, чтобы эти расходы и усилия не пропали даром для наших детей.
В РБ используются только те вакцины, которые прошли полную процедуру регистрации. Для того, чтобы препарат был зарегистрирован, необходимо проведение ряд длительных исследований.
Первые прививки новорожденному малышу делают прямо в роддоме. Уже на 3-5 день жизни малыша “страхуют” от туберкулеза. Ведь встречать нового члена семьи наверняка явится вся семья. И трогательных объятий и поцелуев со всеми дедами-бабами, тетями-дядями ребенку не избежать. А далеко не все могут похвастаться сегодня крепким здоровьем.
В течение первого полугодия малыш только и делает, что вырабатывает иммунитет: против коклюша, дифтерии, столбняка, полиомиелита, вирусного гепатита В. А затем до года делается перерыв. Ведь к шести месяцам жизни в организме ребенка практически кончается запас антител, переданных ему матерью. А собственный механизм их производства наладится только ближе к году.
Годовалому ребенку делают прививки против кори и эпидемического паротита (свинки) и краснухи, а в полтора года повторяют вакцинации коклюша, дифтерии, столбняка. Одни и те же вакцины приходится вводить неоднократно не потому, что они “слабые”, просто активный иммунитет на различные болезни сохраняется в организме человека не на всю жизнь, а лишь на несколько лет, а то и месяцев. В 6 лет — перед школой повторяют вакцинации против дифтерии, столбняка, кори, краснухи и эпидпаротита. В четвертый раз страховку от полиомиелита делают в 7 лет.
Цифры (возраст ребенка) в календаре прививок — величина непостоянная. Они обозначают лишь приблизительный возраст, с которого можно начинать вакцинацию. Но родителям всегда стоит помнить, что нужный момент подбирается индивидуально. Если у малыша есть отклонения в развитии (не только отставание, но и опережение) или противопоказания (аллергия и т. д.) лечащий врач может отойти от строгого графика.
Раньше срока делаются прививки в случаях, когда это позволяет развитие ребенка и наблюдается серьезная эпидемиологическая ситуация. Проще говоря, если в группе детского сада или в семье кто-то заболел заразной болезнью, лучше сделать прививку, не дожидаясь календарного срока, например прививку против кори, краснухи и эпидемического паротита можно сделать в 9 месяцев.
Отложить прививку необходимо, если ребенок только что перенес какое-либо инфекционное или вирусное заболевание. Нужно хорошенько долечить его и только тогда отправляться на прививку. Минимальный интервал между проведением прививки и предшествующим острым или обострением хронического заболевания должен быть не менее месяца. Однако, при легко протекающих острых заболеваниях (например насморке), интервал может быть сокращен до 1 недели.
В этих случаях, по желанию родителей, в поликлинике проводят подготовку к прививке, саму прививку и нейтрализацию осложнений, если понадобится.
В течение школьных лет количество плановых прививок уменьшается. В 11 лет повторяют прививку от дифтерии, в 16 лет – против дифтерии, столбняка. Кроме того. Количество плановых прививок рассчитано на самый слабый иммунитет, чей организм не способен выработать необходимые антитела, однако, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
Тем более что вакцины не оказывают на организм ребенка по-настоящему вредного воздействия. Реакция на проведенную прививку часто пугает родителей повышением температуры, краснотой, припухлостью и болезненность в месте прививки, но она неизмеримо легче самой инфекции, против которой делается прививка.
Прививки проводятся бесплатно в поликлиниках по месту жительства после осмотра ребенка врачом – педиатром. На платной основе прививки проводятся в медицинских центрах.
Справка по будням:
+375 17 390 13 09
+375 17 256 80 59
многоканальный
Ежедневно с 7.00 до 20.00
Справка по выходным дням
+375 17 390 13 06
По выходным с 08.30 до 15.00
Вызов врача на дом
+375 17 390 13 06
Платные услуги
+375 17 390 13 21
E-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Если хочешь быть здоров — прививайся



Елена Зубович: Когда у нас будут делать прививку от вируса папилломы человека? Это очень важно для подрастающего поколения. В России ее делают не только девочкам, но и мальчикам, дочка и невестка у меня привиты. Когда такое будет у нас? Ведь эту вакцину даже купить нельзя! А если и будет, то цена на нее очень высокая.
- Это не совсем так. В Беларуси зарегистрированы две вакцины, которые можно сделать на платной основе, - церварикс и гардасил. Обе защищают от высокоонкогенных штаммов папилломавирусов, которые могут вызывать рак шейки матки. Вакцина гардасил дополнительно защищает еще и от двух штаммов, которые не вызывают рак, но могут стать причиной бородавок на половых путях - папиллом и кондилом. Обе вакцины имеются в стране. Для курса вакцинации девочке от 9 до 13 лет нужны две прививки с интервалом 6 месяцев, если девушка старше - то 3 прививки. Оптимально начать курс вакцинации до начала половой жизни. Папилломавирусы очень распространены, их известно более 100 разновидностей. И первый половой контакт для девочки - это уже 70-80% вероятности, что какой-либо из вирусов попадет в организм. Конечно, это необязательно высокоонкогенный штамм, но иногда могут быть серьезные последствия. Если девушка старше 26 лет, то перед началом вакцинации лучше сдать мазок и методом ПЦР проверить, не имеется ли уже опасных штаммов, и только после этого делать прививку. Кстати, вакцина гардасил подходит и для мальчиков от 9 лет. Им тоже важно прививаться, потому что папилломавирусы могут вызывать и другие виды рака: полового члена, анальной области, гортани. В России вакцина от папилломавируса в национальный календарь прививок не входит, там также прививаются на платной основе. Вакцина не самая дешевая: стоить одна такая доза будет около 130 - 190 рублей, но это надежная защита и от предраковых изменений, которые вызывает ВПЧ, и от рака шейки матки.
- Доктор, а какие прививки сейчас можно сделать пенсионерам бесплатно? Говорят, прививают даже от воспаления легких.
- В Беларуси для взрослых в национальном календаре обозначены две бесплатные прививки. Первая - комбинированная - от дифтерии и столбняка (АДС-М). Она делается раз в 10 лет до 66-летнего возраста включительно и обеспечивает длительный иммунитет. Вторая прививка - от гриппа, ее также можно сделать бесплатно. Особенно она важна людям старше 65 лет, ведь у пожилых грипп может обострять течение любых сопутствующих заболеваний и вызывать массу осложнений. Что касается прививки от воспаления легких, вероятно, вы имеете в виду вакцину от пневмококка? Эта инфекция - основная причина пневмоний, синуситов (например, гайморитов), отитов, гнойных менингитов. В некоторых странах такая прививка для пожилых входит в национальный календарь, у нас пока только для некоторых групп детей. Для профилактики можно привиться от гриппа, ведь он примерено в 100 раз увеличивает риск заболеть пневмонией.
Светлана Ярославовна, Новополоцк: Можно ли у нас сделать прививку от клещевого энцефалита и Лайм-боррелиоза? Хотела привиться платно, заказала вакцину на 4 человек, каждому по 3 дозы. Врач объяснил, что иммунитет вырабатывается на 3 - 5 лет. Но наша заявка не выполнена, потому что их по всей Беларуси, как мне объяснили, лишь около 1000, а поставщику из России это невыгодно. И что теперь делать?
- Прививки есть не от всех клещевых инфекций, например, от Лайм-боррелиоза ее нет. Вакцинация от клещевого энцефалита в Беларуси проводится, она включена в перечень прививок по эпидемиологическим показаниям. И государство бесплатно вакцинирует работников лесных хозяйств. Для остальных граждан есть возможность привиться на платной основе. Вы говорите о проблеме с доступностью прививок на платной основе. Действительно, государство берет на себя обязанность обеспечить всех теми вакцинами, которые есть в национальном календаре. А вот для прививок на платной основе необходимы заявки от населения. Увы, если их набирается мало, поставщик из экономических соображений может отказать. Точно знаю, что сейчас такая вакцина есть в Минске, в городском центре вакцинопрофилактики на базе детской инфекционной больницы - стоимость около 20 рублей за одну дозу, курс - три дозы.
Елена, Минск: Есть ли смысл делать ребенку прививку от ветрянки? Или все же пусть он переболеет и приобретет иммунитет естественным путем?
- Чем неприятна ветрянка? Мы обычно воспринимаем ее как легкую инфекцию, которой лучше поскорее переболеть. Но иногда она может иметь осложнения. Самые частые - поражения нервной системы, например, постветряночный энцефалит. Другая опасность - гнойные поражения кожи, серьезные подкожные абсцессы, фасцииты, которые иногда требуют даже хирургического вмешательства. Еще одни неприятный момент: ветрянка - это вирус, который остается в организме навсегда. И позже, во взрослом возрасте, если у человека появится какое-либо иммунодефицитное состояние (рак, сахарный диабет), вирус может реактивироваться и вызвать опоясывающий герпес. А прививка - простой способ предотвратить заболевание и его осложнение. Ветряночная вакцина сейчас доступна для детей, готовящихся к трансплантации, имеющих некоторые гематологические заболевания, но возможность привиться на платной основе надо уточнять у себя в поликлинике.
Ольга: Скажите, с чем связано решение о переносе ревакцинации от полиомиелита с 7 лет на 6? Сейчас активно прививают детей 2012 и 2013 годов рождения. Получается, что ранее сделанная прививка на них не действует? Ведь ВОЗ не рекомендует сокращать интервалы между этапами ревакцинации.
- Изменения в тактике вакцинации от полиомиелита за последнее время происходили несколько раз. Европейский регион сейчас и вовсе считается свободным от полиомиелита, заболевание встречается только в двух странах - Пакистане и Афганистане, не так давно был еще и в Нигерии, но последние несколько лет уже и там не наблюдался. Поэтому мы одними из первых в регионе перестали использовать живую оральную вакцину, которая вводилась в капельках в рот. Сейчас мы перешли только на инактвированную, в виде внутримышечного укола, она является более безопасной. Еще из прививки убрали полиомиелит второго типа (который уже не циркулирует нигде в мире), остались вирусы только первого и третьего. Также снижено число прививок… Что касается изменения возраста, то это не строгая планка: вторую прививку можно делать в интервале от 5 до 7 лет. Такой интервал, кстати, закреплен во многих странах. У нас же в календаре хоть и прописано четко - в 7 лет, но нет ничего страшного в том, чтобы сделать ее на год-два раньше.
Анастасия, 25 лет, Солигорск: Я на 12-й неделе беременности, нужно ехать в Украину. Не уверена, что мне делали прививку от кори (слышала, что ее нужно повторять раз в 10 лет). Стоит ли мне прививаться? Не опасно ли это в период беременности? И можно ли вообще делать прививки маме с расчетом на то, что этот иммунитет передастся и малышу?

Мария Счастная: Какие вакцины, не входящие в Национальный календарь, вы как врач посоветуете сделать?
- Начну с той, которая входит в календарь, но пока предоставляется не всем, - это прививка от пневмококковой инфекции. Ее делают на бесплатной основе часто болеющим детям, которые перенесли в течение года, например, три отита или повторную пневмонию, детям с некоторыми хроническими заболеваниями. Пневмококк и гемофильная палочка - два самых частых возбудителя синуситов, отитов, гнойных менингитов, пневмонии. Конечно же, стоит подумать и о прививки от вируса папилломы человека. В Беларуси, как и во всей Европе, смертность от рака шейки матки выше, чем от большинства инфекционных заболеваний вместе взятых. Некоторым старшим детям и взрослым может быть полезна прививка от коклюша. Например, тем, кто имеет хроническую легочную патологию - для них очень опасно заболеть.
Игорь, Минск: Мы с семьей сейчас активно готовимся к сезону отпусков. Подскажите, как можно узнать о прививках, которые лучше всего сделать перед приездом в другую страну?
Екатерина, Борисовский район: Я хоть и против антипрививочников, но всякий раз перед очередной плановой вакцинацией своего малыша переживаю: а вдруг что-то пойдет не так? Подскажите, когда родителям стоит бить тревогу из-за неправильной реакции на прививку, чтобы это все не дошло до анафилактического шока?
- Есть реакции, а есть осложнения. Реакции на прививку – это частые, но не опасные состояния. Вполне нормально, что организм отреагировал на прививку повышением температуры, покраснением или уплотнением в месте укола. Реакции проходят самостоятельно и достаточно быстро. Когда мы говорим об осложнениях (а любые медицинские вмешательства могут быть сопряжены с осложнениями, редко, но такое случается), надо понимать: любой антиген, введенный внутримышечно или подкожно, может вызвать тяжелую аллергию – анафилаксию, вплоть до анафилактического шока. Причем прививки здесь не лидируют. К примеру, антибиотики и укусы ос даже с большей долей вероятности могут приводить к такому осложнению. Развитие анафилактического шока происходит из-за индивидуальной реактивности конкретного человека к конкретному антигену. И, к сожалению, мы никак не можем это спрогнозировать или предотвратить. Единственное, что можно сделать – своевременно оказать помощь. Анафилактический шок обычно случается в течение получаса после введения препарата. Не зря же в медицинских инструкциях прописано: привитый ребенок должен находиться под наблюдением доктора в течение этого времени. Родители часто к этой норме относятся несерьезно. Если случится анафилактический шок, в каждом прививочном кабинете есть укладка медикаментов для экстренной помощи, которая будет оказана на месте и незамедлительно.
Читайте также:


