Презентация на тему что такое корь
Презентация была опубликована 5 лет назад пользователемМарина Чернышева
Презентация на тему: " Корь. Корь – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно- капельным путем, характеризующееся лихорадкой, нарастающим." — Транскрипт:
2 Корь – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно- капельным путем, характеризующееся лихорадкой, нарастающим симптомом интоксикации, выраженным катаральным синдромом, поражением слизистых оболочек полости рта, наличием пятнисто- папулезной сыпи с переходом в пигментацию. Корь – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно- капельным путем, характеризующееся лихорадкой, нарастающим симптомом интоксикации, выраженным катаральным синдромом, поражением слизистых оболочек полости рта, наличием пятнисто- папулезной сыпи с переходом в пигментацию.
3 Этиология Этиология Возбудитель –Polinosa morbillarum
4 Эпидемиология Эпидемиология Источник инфекции: только больной человек. Больной заразен с последних дней инкубац.периода (2 сут), в течении всего катарального периода (3-4 сут), и период высыпания (3-4 сут). Механизм передачи: аэрозольный. Путь передачи: воздушно-капельный.
5 Клиническая картина Клиническая картина Инкубационный период от 9 до 17 суток Катаральный период 3-4 суток -Синдром лихорадки постепенное повышение до 39,0 -Синдром интоксикации -Первые симптомы -сухой кашель, заложенность носа, иногда с необильным выделениями серозного характера.
6 Объективно : Объективно : - Умеренная гиперемия и разрыхленность задней стенки глотки. - Слизистые оболочки щек гиперемированные, разрыхленные, пятнистые - на 2-3 сут состояние больного ухудшается, кашель усиливается, гиперемия конъюнктивы, - на 2-3 сут состояние больного ухудшается, кашель усиливается, гиперемия конъюнктивы, На мягком небе энантема
7 На 2-3 сут появляются пятна Бельского- Филатова-Коплика На 2-3 сут появляются пятна Бельского- Филатова-Коплика Это мелкие серовато- беловатые точки, окруженные венчиком гиперемии, локализуются у корневых зубов на слизистой оболочек щек, губ, десен.
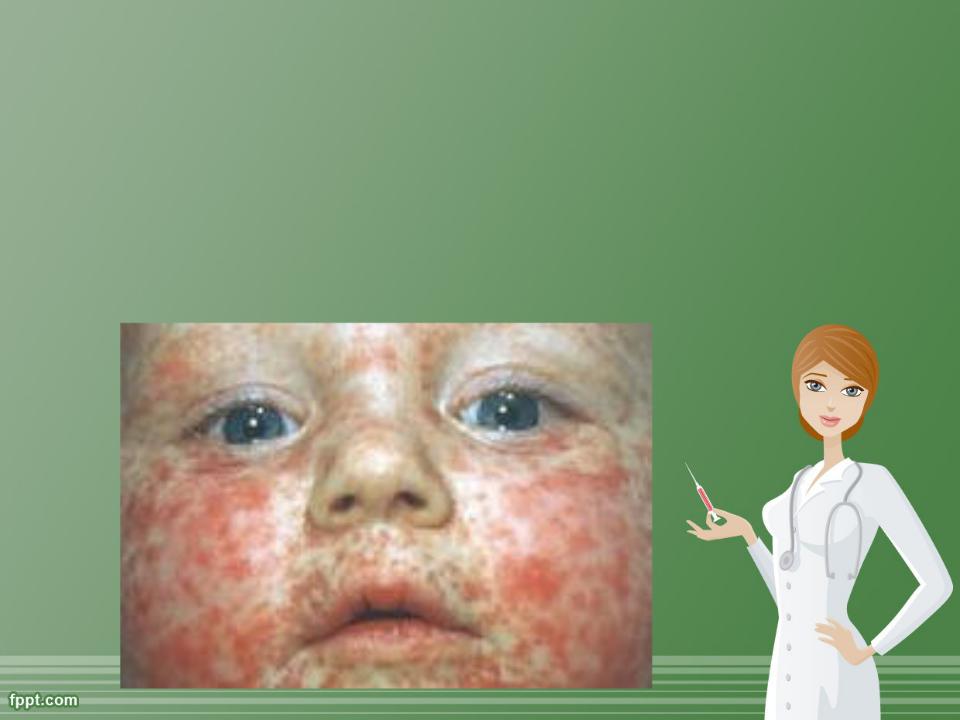
8 Период высыпания на 4-5 сутки и продолжаеться 3-4 суток. Первые элементы сыпи появляються за ушами, на переносице. В теч. 1- х суток на лице, шее, верхняя часть груди. В теч. 2-х сыпь полностью покрывает туловище. На 3-4 сут -дистальные части рук и нижние конечности. Период высыпания на 4-5 сутки и продолжаеться 3-4 суток. Первые элементы сыпи появляються за ушами, на переносице. В теч. 1- х суток на лице, шее, верхняя часть груди. В теч. 2-х сыпь полностью покрывает туловище. На 3-4 сут -дистальные части рук и нижние конечности.
9 Сыпь пятнисто- папулезная. Вначале мелкая, насыщенного розового цвета. Элементы сыпи через неск.часов увеличиваються в размерах, сливаються: неправильной формы, крупные,ярко- красные Сыпь пятнисто- папулезная. Вначале мелкая, насыщенного розового цвета. Элементы сыпи через неск.часов увеличиваються в размерах, сливаються: неправильной формы, крупные,ярко- красные
11 Период пигментации 7-14 сут. Начинает темнеть, буреть, что свидетельствует о переходе ее пигментацию вследствие образования гемосидерина. Пигментация начинаеться уже с 3 х суток и происходит этапно. Не исчезает при надавливании и растягивании кожи. Период пигментации 7-14 сут. Начинает темнеть, буреть, что свидетельствует о переходе ее пигментацию вследствие образования гемосидерина. Пигментация начинаеться уже с 3 х суток и происходит этапно. Не исчезает при надавливании и растягивании кожи.
12 Диагностика Диагностика 1. Вирусологический метод 2. Серологический метод: РН, РСК, РТГА, РНГА. Проводят дважды - в начале заболевания и через дней. Диагностическим признаком являеться нарастание титра антител в 4 раза. 3. ОАК: в катаральном периоде- лейкопения, нейтропения, лимфоцитоз. В период высыпаний : лейкопения, эозинофилия, СОЭ не изменено.
13 Лечение Лечение 1. Постельный режим 2. Диета 3. Медикаментозная терапия -Этиотропное лечение:РНКазы, рекомбинантные интерфероны - Симптоматическое лечение: жаропонижающие(ибупрофен,парацетамол), отхаркивающие, противокашлевые. - Поливитамины
14 Диспансерное наблюдение. Не менее 2 лет(невропатолог, педиатор- инфекционист) Диспансерное наблюдение. Не менее 2 лет(невропатолог, педиатор- инфекционист) Профилактика : Профилактика : -неспецифическая ( изоляция до 5 сут от начала сыпи, дезинфекцию не проводят, карантин 17 сут с момента контакта. -специфическая Экстренная пассивная иммунизация Экстренная активная иммунизация
15 Спасибо за внимание Спасибо за внимание
стадии пролежней уход
Скачать:
| Вложение | Размер |
|---|---|
| 565878.ppt | 1.1 МБ |
Подписи к слайдам:
Корь (лат. Morbilli ) вызывает острое инфекционное высококонтагиозное заболевание(индекс контагиозности 98%) поражающее главным образом детей, характеризующееся лихорадкой (до 40,5 °C), катаральными явлениями и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией. Вирус кори выделен в 1954 г.
-Вирус малоустойчив , во внешней среде быстро погибает от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами), поэтому дезинфекцию при кори не производят. -Несмотря на нестойкость к воздей- ствию внешней среды известны случаи распространения вируса на значительные расстояния с током воздуха по вентиляционной систе- ме — в холодное время года в одном отдельно взятом здании.
Распространение. Передача воздушно-капельным путём(аэрогенным), вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д. Источник инфекции . - больной корью в любой форме, заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. Корью болеют преимущественно дети в возрасте 2—5 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
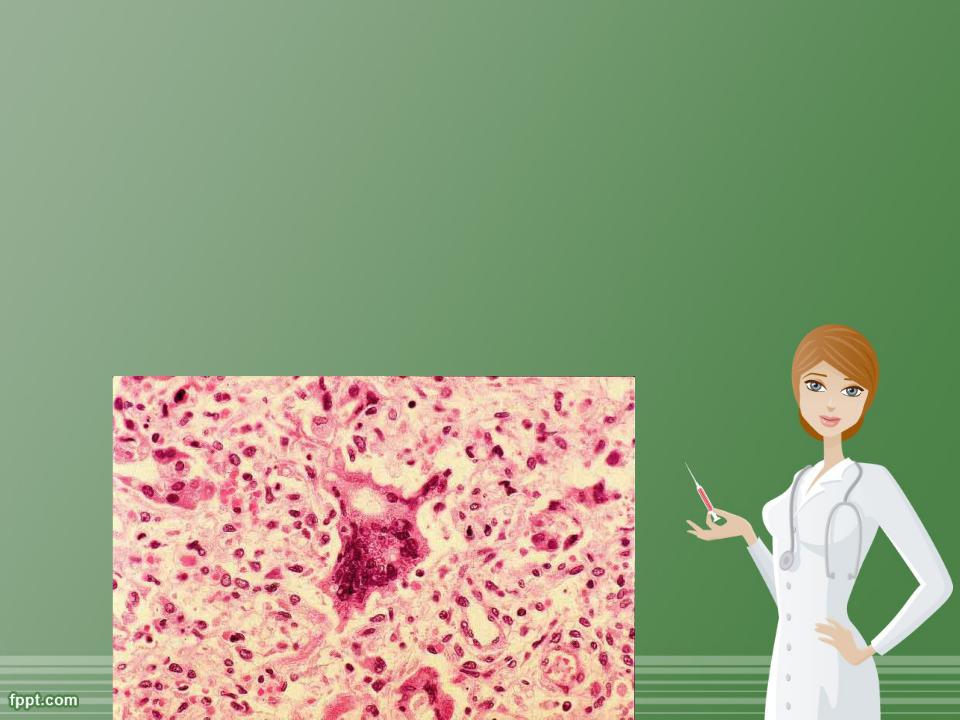
Патогенез. Вирус проникает через слизистую оболочку верхних дыхательных путей , где происходит его репродукция и далее с током крови попадает в лимфатические узлы и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезенке можно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная виремия , с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно поражение Т-лимфоцитов), происходит снижение иммунитета и как следствие развитие тяжелых вторичных, бактериальных осложнений с преимуществен-ной локализацией процессов в органах дыхания.
Осложнениями кори являются пневмония , ларингит, круп (стеноз гортани), трахеобранхит, отит, в редких случаях - острый энцефалит и подострый склерозирующий панэнцефалит. Последнее заболевание характеризуется поражением ЦНС, развивается постепенно, чаще у детей 5-7 лет, перенесших корь, и заканчивае- тся смертью. В ра- звитии осложне- ний большое значе- ние имеет способ- ность вируса кори подавлять активно- сть Т-лимфоцитов и вызывать ослабле- ние иммунных реа- кций организма.
Клиническая картина типичной кори. Инкубационный период 8—14 дней (редко до 17 дней). Острое начало — подъём температуры до 38—40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отек век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек у корен- ных зубов появляются ме- лкие белесые пятнышки, окруженные узкой красной каймой - пятна Бельского - Филатова - Коплика - патогномоничные для кори.
Коревая сыпь (экзантема) появляется на 4—5-й день бо- лезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день вы- сыпания покрывают разгибате- льные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул окруженных пятном и склонных к слиянию. Обратное развитие элементов сыпи начинается с 4-го дня высыпаний — температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Культивирование. При размно- жении вируса в клеточных куль турах наблюдаются характерный цитопатический эффект (образо- вание гигантских многоядерных клеток — симпластов), появление цитоплазматических и внутрияде- рных включений, феномен гема- дсорбции и бляшкообразование под агаровым покрытием. Восприимчивость животных. Типичную картину коревой инфекции удается воспроизвести только на обезьянах, другие лабораторные животные маловосприимчивы.
Эпидемиология. Заболевание возникает в виде эпидемий , преимущественно в детских коллективах. Распространение инфекции связано с состоянием коллективного иммунитета. Эпидемические вспышки регистрируются чаще в конце зимы и весной Иммунитет. После заболевания вырабатывается пожизненный иммунитет. Пассивный естественный иммунитет сохраняется до 6 мес.
Специфическая профилактика и лечение. Для специфической профилактики применяют живую аттенуированную коревую вакцину, полученную А. А. Смородинцевым и М. П. Чумаковым. Вакцинацию против кори принято осуществлять дважды: в первый раз прививка от кори проводится в возрасте 12-15 месяцев, во второй – в 6 лет. У 95% вакцинированных формируется длительный иммунитет. В очагах кори ослабленным детям вводят проти - вокоревой иммуно - глобулин. Продолжительность пассивного иммуни - тета 1 мес. Лечение симптоматическое.
По теме: методические разработки, презентации и конспекты
Материал был использован на городском семинаре по теме "Деятельностный подход на уроке русского языка".
В данной работе рассматривается методическая система использования метода коммуникативного обучения в процессе изучения иностранного языка.
Проектная технология характеризуется высокой коммуникативностью и предполагает выражение своих собственных мнений.
Презентация к разделу "Конфликтология" может использоваться на уроке или для самостоятельной работы студентов по дисциплинам "Психология", "Педагогика", "Социология", "Этика и психология професси.
Презентация предназначена для преподавателей специальных дисциплин и студентов, обучающихся по спецальности 111801 Ветеринария" В презентации изложены вопросы: 1.Различие яловости от бесплодия; 2. Пок.
Презентация предназначена для использования при изучении курса компьютерных дисциплин для студентов 1 и 2 курсов. Презентация описывает понятие мультимедиа, компьютерной презентации, программного обес.
Выполнила: Назарчук Ю.Е. Группа: ЛД2-С12Б

История
• Вероятно, корь была широко распространена везде, где жил человек. Первое дошедшее до нас классическое описание кори было сделано иранским ученым Рази в 915 году н.э. Описаны эпидемии кори в Европе в 15 и 16 веках. В 17 веке идет активное изучение этого заболевания. Приходят к выводу, что корь
и скарлатина — это разные заболевания. В 1898 г. Коплик описал на слизистой оболочке рта пятна, которые встречаются только у больных
корью. В настоящее время эти пятна носят его имя. В 1911 году ученые открыли вирусную природу кори, а в 1940 году искусственно выделили возбудителя в пробирке. Реальная возможность снижения заболеваемости этой инфекцией появилась только в 1954 г., благодаря исследованиям J. Enders и Т. Peebles, выделившим от больного вирус кори и продемонстрировавшим его размножение в культуре клеток. Эти исследования явились в дальнейшем основой создания коревых вакцин, применение которых привело к существенному снижению заболеваемости корью, смертности и летальности от этой инфекции во многих странах мира.
Морфология и антигенные
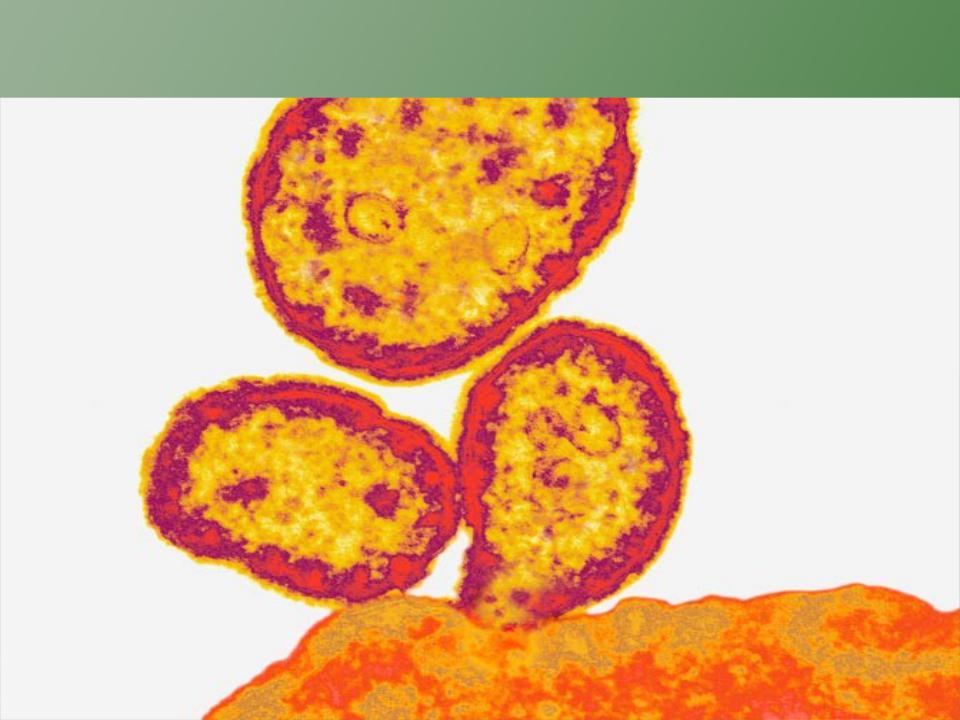
• Вирус кори относится к роду Morbillivirus семейства Paramyxoviridae и очень близок к вирусам чумы собак и чумы крупного рогатого скота. Вирус кори — сферический, однонитевой РНК-содержащий вирус, диаметром - 150-250 нм. Из шести идентифицированных структурных белков три связаны с вирусной РНК, а три находятся в вирусной оболочке. Размер генома 16-20 тысяч нуклеотидов, имеют внешнюю оболочку, спиральный тип симметрии капсида. Минус-цепь РНК.

• Основные антигены вируса кори — гемагглютинин, белок F и нуклеокапсидный белок NP. AT к гемагглютинину и F-протеину проявляют цитотоксическое действие, направленное против инфицированных клеток.
В клеточных культурах вирус кори вызывает отчетливый цитопатический эффект (ЦПЭ): формирование многоядерного синцития (т.н. гигантских клеток), содержащего ядра разрушенных клеток. Это явление связано с гемолитическими свойствами вируса. ЦПЭ аналогичен патологическим проявлениям, наблюдаемым в инфицированных тканях, включая кожную сыпь и пятна Коплика.

Культивирование
Вирус кори хорошо адаптируется к росту во многих первичных и перевиваемых культурах тканей человека и животных, однако для выделения вируса от больных наиболее пригодны два типа первичных культур: ткани почек человека и ткани почек обезьян. Основа такой избирательности неизвестна, однако ее существование, впервые отмеченное Enders иPeebles, подтверждено наблюдениями во многих лабораториях. Для культивирования коревого вируса использовали также лейкоциты человека и обезьян. Размножение клеток вируса кори сопровождается образованием гигантских многоядерных клеток – симпластов, а также появлением цитоплазматических и внутриядерных включений. Вирус кори размножается медленно; требуется 2—4 дня в культуре перевиваемых клеток и 6—10 дней в первичной культуре, чтобы он достиг наивысшего титра. После этого титр вируса в культуральной жидкости остается постоянным в течение 1—3 недель, пока не разрушатся все клетки.
Резистентность
Вирус кори является лабильным и быстро инактивируется многими физическими илихимическ ими агентами.
В температурном интервале 0-25° он наиболее устойчив при рН 7,0-8,0, однако изменения рН от 5,0 до 10,5 не ведут к заметному снижению титра.
При большей степени кислотности (рН 2,0-4,0) или щелочности (рН 11,0) инфекционность быстро падает. В средах, содержаших белок, вирус может долгое время храниться на холоде.
После хранения от года до 5 с половиной лет при —70° инфекционность или не изменялась, или снижалась в небольших пределах. В среде с сывороткой при 4— 6° титр вируса сохраняется 5 месяцев, однако при отсутствии белка инфекционность утрачивается в течение 2 недель.
При отсутствии белкового стабилизатора вирус быстро инактивируется под влиянием света.
Различные виды излучений (ультрафиолетовые, бета- и гамма-лучи, альфа- частицы, дейтроны) оказывают на вирус кори быстрое инактивируюшее действие. Как и все миксовирусы, возбудитель кори чувствителен к действию эфира и ацетона и полностью утрачивает инфекционность при взаимодействии с 20% эфиром (за 10 минут) и с 50% ацетоном (за 30 минут) при комнатной температуре. Если обработка эфиром следует за обработкой детергентом типа Твин 80, гемагглютинационные свойства вируса сохраняются, и можно получить антиген более высокого титра. Воздействие при 37° формалином (1:4000) или бета-пропиолактоном (0,01%) подавляет инфекционность вируса, сохраняя антигенность.

Эпидемиология
Путь передачи инфекции — воздушно-капельный, вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д. Вирус кори по отношению к другим вирусам обладает высокой летучестью.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.

Корью болеют преимущественно дети в возрасте 2—5 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека, без сопутствующей патологии иммунной системы, сомнительно, хотя и такие случаи описаны. Большинство случаев кори наблюдаются в зимне-весенний (декабрь-май) период с подъёмом заболеваемости каждые 2—4 года.
В настоящее время в странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-эпидемий.
Презентация была опубликована 5 лет назад пользователемАлиса Монахова
Презентация на тему: " Внимание - корь!. Корь острое инфекционное заболевание, вызываемое фильтрующимся вирусом." — Транскрипт:
2 Корь острое инфекционное заболевание, вызываемое фильтрующимся вирусом
3 Как происходит заражение корью? Источником инфекции является больной человек. Больной заразен за 4-6 дней до появления сыпи и в первые 4 дня высыпаний. Инфекция передается воздушно-капельным путем при кашле, чихании, разговоре и даже при дыхании. Вирус попадает в организм через слизистые оболочки верхних дыхательных путей и глаз от больного корью человека. Возможен также вертикальный путь передачи кори от беременной женщины плоду.
4 Как протекает заболевание корь? ИНКУБАЦИОННЫЙ ПЕРИОД - с момента заражения до начала высыпания - продолжается 14 дней. Симптомы кори. На второй неделе скрытого периода появляются лихорадка (высокая температура до 40ºC), сильная головная боль, слабость, отсутствие аппетита, насморк, кашель, конъюнктивит - воспаление слизистой оболочки глаз: глаза краснеют, появляется слезотечение, светобоязнь, впоследствии появляется гнойное отделяемое.
5 Симптомы кори Характерный признак кори: на гиперемированной слизистой оболочке щек против малых коренных зубов видны крошечные белесоватые пятнышки, величиной с булавочную головку, окруженные красной каймой (пятна Бельского–Филатова– Коплика).
6 Симптомы кори На второй-третий день болезни на слизистой оболочке твердого и мягкого нёба появляются розовые точечные высыпания (энантема). Язык обложен, на губах имеются трещины, шейные лимфатические узлы умеренно увеличены.
7 Симптомы кори На 4-5 день болезни, через часов после пятен Бельского- Филатова - Коплика появляется экзантема (кожная сыпь). Коревая сыпь представляет собой обилие мелких красноватых пятнышек и пузырьков, которые имеют тенденцию к слиянию и образованию более крупных пятен. Сначала появляется сыпь за ушами, на лице, шее, волосистой части головы
8 Симптомы кори На следующий день сыпь распространяется на туловище и верхнюю часть рук. Через день - на нижнюю часть рук и ноги
9 Симптомы кори Если нет осложнений, то с четвертого дня от начала высыпаний наступает улучшение состояния. Сыпь либо исчезает совсем, либо сменяется пигментацией (потемнение кожи) и участками шелушения кожи. Угасание сыпи происходит в той же последовательности, в какой происходило высыпание. Одновременно с угасанием сыпи начинается мелко-отрубевидное шелушение кожи. У ребенка нормализуется температура, проходят катаральные явления - он постепенно выздоравливает.
10 Осложнения кори: Наиболее частое осложнение кори пневмония (воспаление легких), ларингит (воспаление гортани), круп (стеноз гортани), отит (воспаления уха), первичная коревая (вирусная) пневмония, вторичная бактериальная пневмония, стоматит (воспаление слизистой оболочки рта), гепатит, лимфаденит, мезентериальный лимфаденит. Самые тяжелые осложнения кори, которые, к счастью, встречаются крайне редко, затрагивают головной мозг - коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки).
11 Лечение и уход Неосложненную корь лечат дома, обязательно под наблюдением врача. При тяжелом течении болезни, развитии осложнений, возможна госпитализация. Необходимо соблюдать постельный режим в течение недели и до двух недель домашний режим. Проветривания должны быть как можно чаще. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней. Врач назначает больному лечение, которое помогает справиться с симптомами болезни и поддержать иммунитет: витамины А и С, жаропонижающие средства; успокаивающие кашель средства; антигистаминные средства; сосудосуживающие капли в нос; капли и мази для глаз, полоскание рта раствором соды. Антибиотики назначаются только при присоединении вторичной инфекции и развитии осложнений (отит, бронхит, пневмония и др.). Рекомендуется обильное питье (вода, компоты, морс).
12 Прогноз Исход заболевания зависит от возраста больного, его физического развития, от сочетания кори с другими возможными заболеваниями. При развитии осложнений ребенка госпитализируют. Прогноз в большинстве случаев благоприятный. В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты. После перенесенного заболевания возникает пожизненный иммунитет.
13 Сроки карантина Срок изоляции коревого больного 8-10 дней, считая от начала высыпания. Изоляция при неосложненной кори производится на дому, а в случае возникновения эпидемиологических или клинических показаний больных госпитализируют. В детских дошкольных учреждениях карантин устанавливается для ранее не болевших корью и не привитых детей на 17 дней от начала контакта.
14 Профилактика кори в детских садах и школах Доказано, что единственной эффективной мерой профилактики и борьбы с корью является плановая иммунизация живой коревой вакциной всех детей, не болевших корью. 96% детей, однократно привитых живой коревой вакциной, оказались защищенными от кори, несмотря на неоднократные контакты с источниками возбудителя инфекции. В соответствии с Национальным календарем профилактических прививок плановая вакцинация детей против кори проводится в возрасте 12 месяцев и повторно - в 6 лет. Возможно введение как моновакцины (только против кори), так и тривакцины (против кори, паротита и краснухи). Иммунизация против кори также проводится ранее не привитым и не болевшим корью подросткам в возрасте лет и взрослым в возрасте до 35 лет. Вакцины создают надежный иммунитет, сохраняющийся более 20 лет. Лица, контактировавшие с больным корью, не привитые ранее, не имеющих сведений о прививке против кори, не болевшие корью и привитые однократно подлежат иммунизации по эпидемическим показаниям без ограничений по возрасту - возможно проведение пассивной иммунизации.
Корь Приготовил: Мамедов М. Группа: 409 ОМПриняла:
острое вирусное заболевание, характеризующееся: общей интоксикацией, лихорадкой, катаральным воспалением слизистой оболочки верхних дыхательных путей, а также пятнисто – папуллёзной сыпью на коже.
ЭТИОЛОГИЯ Возбудитель кори был выделен в 1954 году Д.Эндерсом и Т.Пиблесом. Относится к РНК-содержащим вирусам семейства Paramyxoviridae рода Morbillivirus Диаметр вириона 150-250 нм геном вируса – однонитевая нефрагментированная минус-РНК. Имеются следующие основные белки – белки нуклеокапсида NP, P, L ( белки полимеразного комплекса, содержащего транскриптазу),
М – матриксный и два гликозилированных белка, входящих в состав суперкапсида – Н (гемагглютинин) и F (белок слияния, гемолизин). Вирус кори обладает гемагглютинирующей, гемолитической и симпластообразующей активностью. Нейраминидаза отсутствует. Имеет общие антигены с вирусом чумы собак и крупного рогатого скота.
Культивирование Вирус кори культивируют на первично-трипсинизированных культурах клуток почек обезьян и эмбрионов человека, перевиваемых культурах клеток Hela, Vero. Вирус размножаясь, вызывает характерный цитопатический эффект – образование гигиантских многоядерных клеток (симпластов) и зернистых включений в ядре и цитоплазме (синцитев). Белок F вызывает слияние клеток, кроме того, вирус оказывает мутагенное действие на хромосомы клеток. Лабораторные животные к вирусу кори маловосприимчивы, только у обезьян вирус вызывает болезнь с характерными клиническими проявлениями
Резистентность В окружающей среде вирус кори нестоек. При комнатной температуре инактивируется через 3-4 часа. Снижает свою активность при 37С, в кислой среде. При 56С погибает через 30 мин. Легко разрушается жирорастворителями, детергентами, Чувствителен к солнечному свету и УФ-лучаам. Устойчив к низким температурам (-70С)
Эпидемиология Корь – антропонозная инфекция, распространена повсеместно.Восприимчивость человека высока. Болеют люди разного возраста, но чаще дети 4-5 лет. Источник – больной человек. Основной путь инфицирования – воздушно-капельный, реже контактный. Больной заразен для окружающих с конца продромального периода и до 4-5ого дна после появления сыпи.
Патогенез 1.Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз, 2.размножается в эпителиальных клетках; 3.попадает в подслизистую оболочку, лимфатические узлы. После репродукции вирус поступает в кровь (вирусемия) и поражает эндотелий кровеносных капилляров, обуславливая появление сыпи. Развиваются отёк и некротические изменения тканей.
клиника Инкубационный период составляет около 10 дней.В продромальном периоде – явления ОРЗ (ринит, фарингит, коньюктивит), температура 38-39С
Дифференциально-диагностическое значение имеет появление пятен Коплика-Филатова, которые появляются за суткиза сутки до сыпи и представляют собой мелкие беловатые пятна, окруженные красным ореолом.Затем на слизистой оболочке и коже появляются пятнисто-папулёзная сыпь, распространяющаяся сверху вниз: сначало на лице, за ушами, затем на туловище и конечностях.
Заболевание длится 9-10 дней, сыпь исчезает, не оставляет следов. Найболее частое осложнение – пневмония, отит, круп. Редко – энцефалит, ПСПЭ. ПСПЭ (подострый склерозирующий панэнцефалит) – медленная прогрессирующая вирусная инфекция со смертельным исходом, в результате поражения нервной системы и гибелью нейронов и развитием двигательных и психических нарушений.
Развивается в возрасте 2-30 лет и обусловлено персистенцией вируса в клетках нейроглии без образования полноценных вирионов (нарушается образование оболочки, изменяется белок F, отсутствует белок М). В крови и ликворе больных обнаруживаются высокие титры антител (1:16000), а в клетках мозга – вирусные нуклеокапсиды.Основную роль в развитии инфекции играет снижает клеточного иммунитета.
Иммунитет После перенесенного заболевания развивается стойкий, пожизненный иммунитет, обусловленный вируснейтрализующими антителами, Т-цитотоксическими лимфоцитами и клетками иммунной памяти.
Лабораторная диагностика Методом быстром диагностики является обнаружение специфического вирусного антигена в пораженных клетках с помощью РИФ.Для выделения вируса заражают исследуемым материалом (слизь из носоглотки, кровь в период до первых суток появления сыпи) культуры клеток. О размножении вируса судят по ЦПД и положительной реакции гемагглютинации. Идентифицируют вирус с помощью РИФ, РТГА и РН в культурах клеток.Для серодиагностики используют РСК, РТГА и РН а культуре клеток.
Лечение кори симптоматическое. Необходимо соблюдать постельный режим в течение недели и до двух недель домашний режим. Из-за светобоязни ребенок лучше чувствует себя в полутьме. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней. При необходимости назначают жаропонижающие и успокаивающие кашель средства. При осложнениях применяют антибиотики. В случаях токсикоза вводят гаммаглобулин или сыворотку реконвалесцентов. Для улучшения кровообращения назначают строфантин.
специфическая профилактика Основу профилактики кори составляет вакцинация детей.С этой целью применяют коревую вакцину из аттенуированных штаммов (Л-16) или ассоциированные вакцины (против кори, краснухи и паротита) – MMRII, приорикс.Вакцинацию проводят подкожно в возрасте 12 месяцев, ревакцинацию в 6 лет перед школой.
В очаге инфекции проводят пассивную профилактику нормальным человеческим иммуноглобулином. Прпарат эффективен при введении не позднее 7-го дня инкубационного периода.
Слайды и текст этой презентации

Выполнили студентки 8 группы: Савосина В.В., 12 группы Картамышева Н.В.

Корь — острая инфекционная вирусная антропонозная болезнь с воздушно-капельным путем передачи возбудителя. Характеризуется цикличностью течения, лихорадкой, интоксикацией, катарально-респираторным синдромом, наличием пятен Филатова—Коплика и пятнисто-папулезной сыпью.

Корь известна со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960).

Вирус кори относится к роду Morbillivirus семейства парамиксовирусов. Вирион имеет сферическую форму, диаметр 120—250нм, однонитевую РНК. Вирион окружен двухслойной липопротеиновой оболочкой. Вирус имеет 3 основных антигена — гемагглютинин, протеин F и нуклеопсидный белок, причем антитела к гемагглютинину и протеину F проявляют цитотоксическое действие в отношении инфицированных вирусом клеток. Вирус кори является индуктором интерферона, антигенно однороден.

Единственным источником возбудителя является больной человек с последних дней инкубационного периода. Механизм передачи аэрогенный. Особенно заразны больные в катаральном периоде болезни, значительно меньше — в первые 4 дня периода высыпания.
В настоящее время заболеваемость очень низкая, болеют лица любых возрастных групп, не охваченные вакцинацией, сезонность и периодичность четко не выражены.


Выделяют следующие периоды болезни:
1) инкубационный (скрытый) – 9—17 дней. Если производились переливания крови до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня;
2) катаральный (начальный, продромальный) период – 3—4 дня;
3) период высыпания – 3—4 дня;
4) период пигментации – 7—14 дней.

Характеризуется повышением температуры до фебрильных цифр, общей интоксикацией, слабостью, головной болью, выраженным катаром верхних дыхательных путей, конъюнктивы. Выделения из носа серозного характера, сухой кашель.


Патогномоничный симптом, возникающий за 1-2 дня до высыпаний – пятна Бельского-Филатова-Коплика - на слизистой оболочке щек у малых коренных зубов появляются мелкие серовато-беловатые точки, окруженные красным венчиком, величиной с маковое зерно. Они не сливаются, их нельзя снять шпателем, так как они представляют собой мелкие учачтки некротизированного эпителия. Этот симптом держится 2-3 дня.

На 4-5 дне болезни начинаются высыпания, которые продолжаются 3 дня и характеризуются этапностью. Вначале сыпь появляется на лице, шее, верхней части груди, затем на туловище, и на третий день на конечностях. Элементы сыпи– крупные, яркие пятнисто-папулезные, не зудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах.

ПИГМЕНТАЦИЯ И ШЕЛУШЕНИЕ СЫПИ
Сыпь угасает в том порядке в каком появлялась. На месте где были папулы активно вырабатывается пигмент меланин, что приводит к появлению светло-пятен. Отмирание клеток верхнего слоя приводит к шелушению. Кожа покрывается мелкими белыми чешуйками, похожими на муку. Кожа приобретает здоровый вид через 7-10 дней.

ЛАБОРАТОРНАЯ ДИАГНОСТИКА КОРИ
Проводится на основании анамнеза, клинических и лабораторных данных. В анализе крови – лейкопения, эозинопения, моноцитопения. Точному распознаванию помогает серологическое исследование (РТГА). Для ранней диагностики применяется метод иммуноферментного анализа, с помощью которого в крови больного в остром периоде заболевания обнаруживают противокоревые антитела класса IG М, что указывает на острую коревую инфекцию, а антитела класса. IG G свидетельствуют о ранее перенесенном заболевании (вакцинации).

Специфическое лечение не разработано. В основе терапии – соблюдение постельного режима до нормализации температуры и соблюдение гигиены тела. Больные госпитализируются в случаях тяжелых форм заболевания, наличия осложнений, также госпитализируются дети до 1 года. Проводится посиндромная симптоматическая медикаментозная терапия. При осложнениях бактериальной природы – антибиотикотерапия.

Необходима вакцинация всех детей с 15—18-месячного возраста. Для этой цели используется живая коревая вакцина Ленинград-16. Разведенную вакцину вводят однократно подкожно ослабленным детям без возрастных ограничений, а также не достигшим 3-летнего возраста. Детям до 3-летнего возраста, имевшим контакт с больными корью, с профилактической целью вводится иммуноглобулин в количестве 3 мл. Заболевшие корью подвергаются изоляции не менее чем до 5-го дня с появления сыпи. Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.

Краснуха – острое вирусное заболевание с воздушно-капельным путем передачи, характеризуется кратковременным лихорадочным состоянием, пятнистой сыпью и увеличением заднешейных и затылочных лимфатических узлов.

КРАТКИЕ ИСТОРИЧЕСКИЕ СВЕДЕНИЯ
Клинические отличия краснухи от скарлатины и кори впервые описаны И. Вагнером (1829); с 1881 г. краснуху считают самостоятельной нозологией. Вирусная природа инфекции доказана Хиро и Тасака (1938). Возбудитель выделен П.Д. Паркманом, Е.Х. Уэллером и Ф.А. Невой (1961). Тератогенное действие установили Н.М. Грегг (1941), Р.А. Канторович с соавт. (1973), О.Г. Анджапаридзе и Т.И. Червонский.

Вирус содержит РНК, имеет сферическую форму, неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения и эфира, длительно сохраняет активность при замораживании.

Путь распространения – воздушно – капельный с преимущественным поражением детей от 1 до 9 лет. Отмечается зимне – весенний пик заболеваемости. Источник инфекции – больной человек. Заразным больной бывает за 7 дней до появления сыпи и 5-7 дней после ее появления. После перенесенной краснухи вырабатывается стойкий, пожизненный иммунитет.


ВИРУС КРАСНУХИ И БЕРЕМЕННОСТЬ
Вирус краснухи обладает тропизмом к эмбриональной ткани, значительно нарушает развитие плода. Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3-4-й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9-12-й неделе — в 15% и на 13-16-й неделе — в 7% случаев. При заболевании беременных краснухой во время вирусемии вирус попадает в плаценту, там размножается и инфицирует плод. Инфекция вызывает нарушения митотической активности, хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. При врожденной краснухе, несмотря на наличие в сыворотке крови антител к вирусу краснухи, возбудитель длительное время (до 31 мес) сохраняется в организме ребенка. Ребенок в течение всего этого времени может быть источником инфекции для других детей.

Инкубационный период - 11-21 день. Продромальный период характеризуется появлением энантемы в виде мелких пятен на слизистой мягкого и твердого неба. В этот период появляется увеличение заднешейных, затылочных и других лимфатических узлов.
Интоксикационный синдром. Больные отмечают слабость, недомогание, головную боль, боль в мышцах и суставах. Температура чаще поднимается до субфебрильных цифр.
Синдром высыпаний. Характерная черта высыпаний в том, что они одновременно появляются по всему кожному покрову. Продолжительность высыпаний 2-4 дня. Высыпания вначале появляются на лице и в первые сутки распространяется на все кожные покровы. Сыпь мелкопятнистого характера, неяркая, розовая, обильная, с ровными очертаниями, не зудит, преимущественно локализуется на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. Элементы сыпи не имеют склонности к слиянию и исчезают через 2-3 дня, не оставляя пигментации.



Течение болезни при внутриутробном заражении значительно отличается от обычной краснухи. К синдрому врожденной краснухи принято относить
пороки развития сердца — незаращение артериального протока, дефекты межжелудочковой перегородки, стеноз легочного ствола;
поражение глаз — помутнение роговицы, катаракты, хориоретинит
микрофтальмия
микроцефалия, умственная отсталость, глухота

В последующие годы проявлениями врожденной краснухи дополнительно стали считать тромбоцитопеническую пурпуру, увеличение печени и селезенки, задержку внутриутробного развития, интерстициальную пневмонию, миокардит или некроз миокарда и поражение костей в области метафиза. Перечень этих проявлений стали именовать расширенным синдромом врожденной краснухи. У некоторых детей выявлялись признаки гуморального и клеточного иммунодефицита, в дальнейшем у лиц с врожденной краснухой развивался сахарный диабет или прогрессирующий подострый панэнцефалит. Следует отметить, что врожденная краснуха может развиться и после бессимптомной (инаппарантной) краснухи у матери.



Диагностика производится на основании жалоб, анамнеза, клинических и лабораторных данных. Для ранней диагностики применяется метод ИФА, где имеет место обнаружение в крови больного в остром периоде заболевания противокоревых антител класса IG М, что указывает на острую краснушную инфекцию, а антитела класса IG G свидетельствуют о ранее перенесенном заболевании (вакцинации). Диагноз врожденной краснухи может быть подтвержден выявлением вирусных антигенов в биоптатах тканей, крови, ликворе.

Изоляция больного – не менее 7 дней от начала заболевания (появления сыпи). Изоляция контактных – на период с 11-го по 21-й день от момента контакта. Необходимо оберегать беременных женщин, не болевших краснухой, от общения с больными на срок не менее 3 недель. В случае контакта беременной женщины с больным краснухой рекомендуется ввести гипериммунный гамма-глобулин (до 20 мл). Заболевание женщины краснухой в первые 3 месяца беременности считают показанием для прерывания. Разработан метод активной иммунизации живой краснушной вакциной детей в возрасте 12—15 лет, а ревакцинацию проводят в возрасте 6 лет и девочкам в 13 лет.

Лечение краснухи ограничивается патогенетическими и симптоматическими средствами. В остром периоде больной должен находиться на постельном режиме. Детям со склонностью к аллергическим реакциям и при зудящей сыпи назначают антигистаминные средства. При наличии симптомов поражения суставов используют анальгетики и местное тепло. Поражение центральной нервной системы требует немедленной госпитализации больного и экстренного комплексного лечения: дезинтоксикационной, дегидратационной, противосудорожной и противовоспалительной терапии. Специфического лечения при краснухе в настоящее время нет.
Читайте также:


