Когда начинают вырабатываться антитела при ветрянке
Кстати, заразиться можно единожды, так как в процессе лечения организм вырабатывает постоянный иммунитет к возбудителю болезни – варицелла-зостер. А сколько по времени придется находиться дома до полного выздоровления? Сколько, в среднем, организму потребуется, чтобы справиться с ветрянкой?
Этиология ветрянки
Вирус ветряной оспы не устойчив к негативному воздействию окружающей среды. Легко передается тактильным контактом. Восприимчивость к возбудителю (варицелла-зостер) составляет 100 процентов. То есть, достаточно будет и нескольких клеток вируса для заражения здорового человека. Но произойдет это только в том случае, если у последнего нет иммунитета к вирусу. Если же он раньше болел, то устойчивость к вирусу сохраняется на всю жизнь. Может ли он повторно заболеть? Исключительно в случаях дефицита иммунной системы (например, после лучевой терапии или при диагностировании ВИЧ).
С момента попадания вируса в человеческий организм до выявления первых клинических признаков ветряной оспы проходит, в среднем, 21-25 часов. На 2-3 дни в каждом оспенном пузырьке обнаруживается возбудитель болезни.
Как долго зараженный человек может выступать в качестве носителя вируса? Согласно комментариям Всемирной Организации Здравоохранения – до момента полного исчезновения оспенной сыпи. И к этому периоду ещё следует добавить 5 дней. В среднем же, вирус прогрессирует в человеческом организме в течение 21-30 дней. Итого, сколько дней нужно быть дома на карантине при ветрянке? В среднем – от 26 до 40 дней (на усмотрение врача). Скорость течения болезни, а также симптоматика полностью зависит от скорости реакции иммунной системы на присутствие вируса. Как правило, у детей ветряная оспа проходит гораздо быстрее, нежели у взрослых, но последние крайне редко болеют. Практика показывает, что примерно 87% всех детей в возрасте до 15 лет болели ветрянкой.
Обязательно ли оставаться дома?
Многие ошибочно воспринимают ветрянку как безобидное заболевание. Мол, никакого вреда здоровью она не принесет. И чем раньше ребенок переболеет этой болезнью – тем и лучше. А вот врачи такого мнения не разделяют. Во-первых, при ветряной оспе в организм попадает огромная доза токсинов, что вырабатываются вирусом. Во-вторых, есть высокая вероятность присоединения другой инфекции, так как организм в этот момент ослаблен, а иммунная система по большей части пытается справиться именно с оспой. Поэтому врачебный контроль – обязательный!

Как можно ускорить лечение? Можно воспользоваться следующими советами:
- каждый пузырек смазывать точечно зеленкой (негативно действует на сам вирус);
- по указанию врача, может назначаться прием витаминных комплексов;
- по возможности – избегать прогулок на свежем воздухе и стараться избегать прямых солнечных лучей.
В большинстве случаев – этих рекомендаций будет достаточно. Но если у ребенка температура поднимется свыше 39 градусов или у него возникнет приступ тошноты, рвота, то следует незамедлительно отправляться в больницу. Вероятней всего, на фоне интоксикации организма возникло расстройство ЖКТ, а также в моче повышен уровень ацетона. Это усложнит течение заболевания, а также замедлит процесс синтеза антител, поэтому на карантине придется находиться дольше.
Также следует учесть, что человек заразным при ветряной оспе становится за 2-3 дня до появления прыщиков. Соответственно, следует об этом предупредить всех тех, с кем больной ранее контактировал. Тем, в свою очередь, рекомендуется пройти обследование у дерматолога или терапевта.

Необходимо ли медикаментозное лечение?
Медикаментозное лечение ветрянки как таковое не проводится. Ведь источником заражения является вирус. Он не восприимчив ни к антибиотикам, ни к каким-нибудь противовирусным препаратам (ингибируется белками). Единственное, что могут назначить врачи – это витамины, а также жаропонижающие таблетки. Последние используются лишь тогда, когда температура тела превышает отметку в 39 градусов.
От вируса организм может избавиться единственным способом – синтезом антител, которые выборочно уничтожат болезнетворные микроорганизмы в крови. По уверениям врачей, антитела вырабатываться начинают уже на 3-4 день заражения, а их пиковая концентрация наблюдается на 9-12 дни. После этого периода организм активно избавляется от токсинов, а также самого вируса, но все равно человек остается заразным.
Итого, при ветряной оспе госпитализация не обязательна, но изоляция больного должна проводиться. Средний период лечения составляет 3-4 недели. После полного исчезновения сыпи человек ещё считается заразным в течение 4-6 дней. Госпитализация больного ветрянкой проводится только в тех случаях, если состояние пациента резко ухудшилось, или же к основному заболеванию добавились симптомы пищеварительного расстройства. Заключительное решение по окончании карантина принимает лечащий врач.
Специальной подготовки не требуется
Исследуемый материал: Взятие крови
Varicella Zoster Virus или вирус ветряной оспы является возбудителем двух заболеваний: ветряной оспы и опоясывающего лишая.
Ветряная оспа развивается при первом попадании вируса в организм человека. Обычно это случается в детстве, потому ветрянку традиционно считают детской болезнью. У взрослых заболевание, как правило, протекает тяжелее, чем у детей.
Вирус передается воздушно-капельным путем, инкубационный период длится 2-3 недели. Первые признаки заболевания: общее недомогание и повышение температуры. Через 1-2 дня появляется кожная сыпь – мелкие пузырьки, которые вскоре подсыхают, покрываются корочками и бесследно исчезают через 2 недели.
После перенесенного заболевания у человека остаётся стойкий пожизненный иммунитет, ветряной оспой во второй раз не болеют.
Ветряная оспа представляет определённую опасность для беременных женщин – в первую очередь она опасна для самой женщины, так как протекает у беременных в тяжелой форме, часто осложняясь пневмонией. Кроме того, болезнь представляет угрозу для плода, вирус может вызвать различные внутриутробные нарушения его развития. Если же мать заразилась ветряной оспой в самом конце беременности, есть серьёзный риск того, что новорожденный заболеет ветрянкой в самые первые дни жизни.
Вероятность развития осложнений относительно невысока, но всё-таки, планируя беременность, лучше предварительно пройти обследование иммунитет к возбудителю ветряной оспы. Разумеется, если женщина ранее болела ветрянкой, такой анализ не нужен.
Если обнаружены антитела IgG
- значит, выработан иммунитет, и ветряной оспы можно не опасаться.
Если же антитела IgG в крови отсутствуют, то существует вероятность заболеть в течении беременности. В таком случае желательно заблаговременно привиться от ветрянки.
После выздоровления вирус ветряной оспы не погибает, а сохраняется в нейронах в скрытом состоянии, никак себя не проявляя. Под влиянием стресса, в случае понижения иммунитета может произойти активизация вируса – человек заболевает опоясывающим лишаем. Чаще этому подвержены пожилые люди.
В первые дни заболевание проявляется общим недомоганием, повышением температуры. На ограниченных участках туловища, реже лица возникает сильная боль (невралгия), зуд, покалывание. Через 1-3 дня в этих местах, появляется сыпь, причем, характерным признаком является то, что высыпания локализуются с одной стороны тела. Болевые ощущения сохраняются до месяца после ее исчезновения.
В отличие от ветряной оспы, опоясывающий лишай во время беременности не представляет опасности.
Когда вирус попадает в организм человека, тот начинает вырабатывать в ответ антитела – особые белки, иммуноглобулины. Есть несколько их типов: IgG, IgM, IgA и др.
IgG при заражении вирусом ветряной оспы появляются позднее, чем IgM, но их уровень остается высоким в течении долгого времени, в частности, при заражении Varicella Zoster Virus антитела IgG сохраняются в течении всей жизни.
Для диагностики острой инфекции, клинически похожей на опоясывающий лишай или ветряную оспу, тест на IgG не несёт достаточной информации. Следует помнить, что антитела будут определяться на протяжении всей жизни, если человек ранее болел ветрянкой. Кроме того, возможен ложноотрицательный результат, если анализ сделан до появления в крови специфических IgG.
Однако при планировании беременности тест на IgG обеспечивает всю необходимую информацию, позволяя точно определить, имеется ли у планирующей беременность женщины иммунитет против ветряной оспы.
Метод
Иммуноферментный анализ (ИФА) — лабораторный иммунологический метод качественного или количественного определения различных соединений, макромолекул, вирусов и пр., в основе которого лежит специфическая реакция антиген-антитело. Образовавшийся комплекс выявляют с использованием фермента в качестве метки для регистрации сигнала. За счёт несомненных преимуществ - удобства в работе, быстроты, объективного автоматизированного учёта результатов, возможности исследования иммуноглобулинов различных классов (что играет роль в ранней диагностике заболеваний, их прогноза) в настоящее время ИФА является одним из основных методов лабораторной диагностики.
Референсные значения - норма
(Varicella-Zoster virus (VZV, вирус ветряной оспы), IgG антитела, качественный, кровь)
Информация, касающаяся референсных значений показателей, а также сам состав входящих в анализ показателей может несколько отличаться в зависимости от лаборатории!
Исследование качественное, результат обозначается как "обнаружено"/"положительно" или "не обнаружено"/"отрицательно"
Антитела как показатель состояния иммунной системы
В организме человека присутствует пять классов иммуноглобулинов: IgA, IgD, IgG, IgE, IgM. Они отличаются по массе, по составу, и, что самое главное, по свойствам.
IgE и IgD содержатся в сыворотке крови в малом количестве и не имеют диагностической ценности. Наиболее значимыми для анализа состояния иммунной системы и постановки диагноза являются IgM, IgA и IgG.
IgM — первый иммуноглобулин, который начинает вырабатывать организм в ответ на инфекцию. Он обладает высокой активностью, стимулирует различные звенья иммунитета. Составляет 10% от всех фракций иммуноглобулинов.
Примерно через пять суток после попадания антигена в организм начинает вырабатываться IgG (70–75% от всех иммуноглобулинов). Он обеспечивает основной иммунный ответ. Более половины всех выделяемых во время болезни иммуноглобулинов относятся именно к этому классу.
IgA в основном локализуется в слизистых оболочках дыхательных путей, желудка, кишечника и мочеполовой системы. То есть там, где болезнетворные микроорганизмы чаще всего проникают в наш организм. Этот класс иммуноглобулинов как бы связывает чужеродные вещества и не дает им прикрепиться к поверхности слизистых оболочек. Доля IgA 15–20% от всего числа присутствующих в организме иммуноглобулинов.
Концентрация антител к определенной инфекции помогает поставить диагноз, определить уровень иммунитета после вакцинации, выявить скрытые заболевания. Чаще всего анализы на антитела назначают при подозрении на такие заболевания (или для контроля их лечения), как:
- корь;
- гепатит;
- ветрянка (ветряная оспа);
- краснуха;
- гельминтоз;
- хеликобактер пилори;
- лямблиоз;
- вирус Эпштейна — Барр;
- полиомиелит;
- герпес.
Анализ на иммуноглобулины определенного класса могут также назначить также при:
- сепсисе;
- ревматоидном артрите;
- циррозе печени;
- онкологии;
- хронических гнойных отитах, менингитах, пневмониях, синуситах;
- нарушении работы иммунной системы;
- миеломной болезни;
- ВИЧ-инфекции.
При выявлении причин бесплодия могут назначить анализ на антитела к ХГЧ или на антиспермальные антитела. При беременности проводится исследование на антитела к резус-фактору.
Анализы на антитела к вирусам и другим инфекционным агентам проводятся исключительно по назначению врача.
Кровь на анализы на антитела сдается натощак. Забор биоматериала осуществляется из вены. Перед проведением исследования пациенту желательно избегать эмоциональных перегрузок, не заниматься тяжелой физической работой, не посещать спортзал и не принимать алкоголь.
Метод ИФА чувствителен даже к небольшому количеству иммуноглобулинов и обладает высокой специфичностью. Это значит, что результаты исследования будут достоверными и точными.
Обычно исследование занимает 1–2 рабочих дня. Некоторые лаборатории готовы выдать срочный результат уже через 2–3 часа, но стоимость будет примерно вдвое выше.
Правильно интерпретировать результаты анализа на иммуноглобулины может только врач. Он учитывает не только показатели в бланке исследования, но и состояние пациента, симптомы заболевания или их отсутствие, данные других исследований.
Каждая лаборатория использует свои тест-системы, потому результаты анализов, проведенных в разных диагностических центрах, могут отличаться. Указанные в статье границы являются ориентировочными.
Нормы общего IgA для детей:
- до 3 месяцев — от 0,01 до 0,34 г/л;
- от 3 месяцев до 1 года – от 0,08 до 0,91 г/л;
- от 1 года до 12 лет:
- девочки: от 0,21 до 2,82 г/л;
- мальчики: от 0,21 до 2,91 г/л;
- 12–60 лет — от 0,65 до 4,21 г/л;
- После 60 лет — от 0,69 до 5,17 г/л.
- 12–60 лет — от 0,63 до 4,84 г/л;
- после 60 лет — от 1,01 до 6,45 г/л.
Иммуноглобулин класса А повышается при хронических инфекциях, при муковисцидозе, при поражении печени. Также антитела этого типа могут активно вырабатываться при аутоиммунных болезнях. Снижение титра антител происходит при атопическом дерматите, некоторых заболеваниях крови и лимфатической системы. А также при нарушении синтеза белковых молекул и приеме некоторых лекарств.
Содержание IgM в сыворотке крови у новорожденных должно быть в пределах 0,06-0,21 г/л.
- старше 3 месяцев и до 1 года:
- девочки: от 0,17 до 1,50 г/л;
- мальчики: от 0,17 до 1,43 г/л;
- от 1 года до 12 лет:
- девочки: от 0,47 до 2,40 г/л;
- мальчики: от 0,41 до 1,83 г/л;
Для женщин: от 0,33 до 2,93 г/л.
Для мужчин: от 0,22 до 2,40 г/л.
IgM повышается при остром воспалении, пневмонии, синуситах, бронхите, болезнях кишечника и желудка. Выход концентрации за верхнюю границу нормы может говорить о поражении печени, паразитарных заболеваниях, а также о миеломной болезни. Понижение уровня IgM наблюдается при нарушениях синтеза белка или поражениях иммунной системы. Это может происходить после удаления селезенки, при большой потере белка, при лечении цитостатиками и другими препаратами, которые подавляют иммунитет, при лимфоме, а также при некоторых врожденных состояниях.
В отличие от предыдущих иммуноглобулинов, уровень IgG отличается у мужчин и женщин с самого рождения.
У представительниц женского пола его нормы составляют:
- до 1 месяца — от 3,91 до 17,37 г/л;
- от 1 месяца до 1 года — от 2,03 до 9,34 г/л;
- в 1–2 года — от 4,83 до 12,26 г/л;
- старше 2 лет — от 5,52 до 16,31 г/л.
У сильной половины человечества:
- до 1 месяца — от 3,97 до 17,65 г/л;
- от 1 месяца до 1 года — от 2,05 до 9,48 г/л;
- 1–2 года — от 4,75 до 12,10 г/л;
- старше 2 лет — от 5,40 до 16,31 г/л.
IgG может повыситься при хронических инфекциях, при аутоиммунных заболеваниях, при паразитарных заболеваниях, саркоидозе, муковисцидозе, при поражении печени, миеломе и гранулематозе.
Понижение уровня IgG может наблюдаться при онкологии кроветворной и лимфатической системы, при мышечной дистрофии и некоторых других заболеваниях.
При ВИЧ-инфекции уровень IgG может быть как крайне высоким, так и крайне низким, в зависимости от стадии заболевания и состояния иммунной системы.
С антителами к резус-фактору все немного проще. В норме их не должно быть. Если антитела обнаружены, значит, произошла иммунизация во время предыдущей беременности или при переливании донорской крови.
Аутоантитела в норме также должны отсутствовать. Их наличие говорит о развитии аутоиммунных заболеваний.
Существует огромное количество видов исследований на обнаружение антител. Например, комплексный анализ на TORCH-инфекции (токсоплазма, краснуха, цитомегаловирус, герпес), который необходимо сдавать при планировании беременности, будет стоить 2000–3000 рублей. Анализ на антитела к резус-фактору обойдется примерно в 450–600 рублей.
Анализ на антитела к определенным инфекциям стоит от 350 до 550 рублей. При этом стоит учитывать, что определение, например, IgG и IgM — это два разных исследования, каждое из которых нужно будет оплачивать отдельно.
Определение антиядерных (антинуклеарных) антител обойдется примерно в 500–750 рублей, антиспермальных — 700–1250 рублей, анализ на антитела к тиреоглобулину и тиреопероксидазе стоит примерно 400–550 рублей.
Нужно также заложить в расходы около 120–180 рублей за взятие крови.
Анализ крови для определения уровня иммуноглобулинов проводят многие лаборатории. Но как выбрать ту, где его проведут одновременно быстро, качественно и недорого?
Выбирая лабораторию, обратите внимание на перечень анализов. Чем больше этот список, тем более широкими возможностями для диагностики обладает лаборатория.
Еще один фактор — время, через которое вам обещают результат. Большинство лабораторий отводят на это исследование 2–3 дня, некоторые предоставляют услуги срочного анализа — 1 день.
При заборе крови обратите внимание на процедурный кабинет, его оснащение, используемые расходные материалы. Все должно быть стерильным: обычно прямо при вас медсестра протирает стол, подушечку и т.д. дезинфицирующим средством. Это гарантия вашей безопасности.
Еще один фактор — удобство. Не стоит ехать через весь город, чтобы сдать анализ на антитела на 20–30 рублей дешевле. За время дороги вы можете испытать физические или эмоциональные перегрузки, из-за которых результаты будут искажены.
Итак, выбирайте лабораторию или медицинский центр с современным медицинским оснащением, широким перечнем анализов, находящийся недалеко от вашего дома либо по пути на работу или учебу. Если эта лаборатория работает много лет и успела набрать определенный авторитет среди врачей и пациентов — это дополнительный плюс.
Анализ крови на выявление антител — высокоточный и информативный метод исследования. Его используют как для уточнения диагноза при определенных инфекциях, так и для определения общего состояния иммунной системы или выявления некоторых соматических заболеваний. Но интерпретировать результаты анализа должен врач с учетом всех клинических данных, возраста, пола и состояния пациента.
Подготовка к анализу на антитела не отличается сложностью, но все же некоторые правила соблюдать стоит: во-первых, исключите физические нагрузки, в том числе и физиотерапию, за пару дней до исследования, во-вторых, воздержитесь от жирной, соленой и острой пищи, алкоголя и кофе. Если вы принимаете какие-либо препараты или недавно перенесли какое-либо заболевание — сообщите об этом врачу.
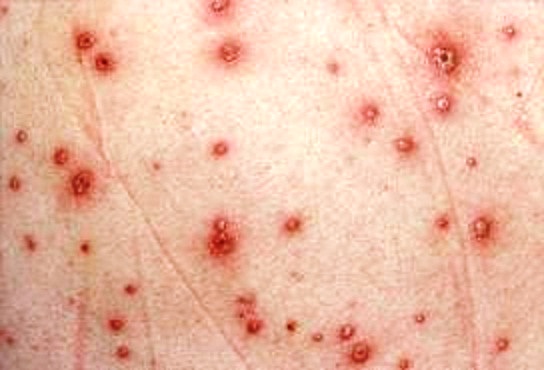
Ветряная оспа, ветрянка (лат. Varicella, греч. Ανεμοβλογι?) - острое вирусное заболевание с воздушно-капельным путём передачи. Обычно характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением. Ветряная оспа проявляется в виде генерализованной розеолезно-везикулезной сыпи; опоясывающий герпес - высыпаниями сливного характера на одном или нескольких расположенных рядом дерматомах. Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно,однако если сыпь расчесывать (повреждать ростковый слой),то на месте везикулы остается атрофический рубец. Если ветряная оспа является первичной инфекцией вируса варицелла-зостер, то опоясывающий герпес, в подавляющем большинстве случаев, - это результат активизации латентного вируса варицелла-зостер.
Источник инфекции - больной человек, представляющий эпидемическую опасность с конца инкубационного периода и до отпадения корочек. Возбудитель распространяется воздушно-капельным путём. Заболевают в основном дети в возрасте от 6 месяцев до 7 лет. Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.
Ветряная оспа вызывается вирусом семейства Herpesviridae - варицелла-зостер (Varicella Zoster). Вирус варицелла-зостер является причиной двух клинически несходных заболеваний: ветряной оспы, возникающей преимущественно в детском возрасте, и опоясывающего герпеса, или опоясывающего лишая, клинические проявления которого наблюдаются, как правило, у людей зрелого возраста.
Вирус ветряной оспы нестоек во внешней среде - он быстро погибает при воздействии солнечного света, нагревании, ультрафиолетовом облучении. Вне организма, на открытом воздухе выживаемость вируса примерно 10 минут. Возбудитель ветряной оспы относится к вирусам группы герпеса третьего типа.
Восприимчивость к ветряной оспе уникальна - она составляет 100 %. Заразными больные ветряной оспой становятся за 20-24 ч до появления сыпи и остаются ими до 5-го дня с момента регистрации последнего элемента сыпи. Передаётся ветряная оспа воздушно-капельным путём от больного при разговоре, кашле, чихании. Считается возможным заражение плода от матери во время беременности, что может приводить к врождённым уродствам.
Вирус проникает в организм через слизистые оболочки верхних дыхательных путей и внедряется в эпителиальные клетки слизистой оболочки. Затем вирус проникает в кровь и фиксируется в коже, вызывая в её поверхностном слое патологический процесс: ограниченное расширение капилляров (пятно), серозный отёк (папула), отслоение эпидермиса (везикула). Из-за размножения вируса и аллергического ответа организма возникают лихорадка и другие общие неспецифические проявления инфекции.
После болезни возникает стойкий иммунитет. Возбудитель может персистировать в организме; в результате различных провоцирующих факторов он активируется и вызывает локальные кожные высыпания - опоясывающий лишай.
В течение ветряной оспы выделяют следующие периоды: инкубационный, продромальный, периоды высыпания и образования корочек.
- Инкубационный период составляет при ветряной оспе 11-21 день, по другим данным 13-17 дней (в среднем 14).
- Продромальный период наступает в течение 1-2 суток до начала высыпания (в некоторых случаях продромальный период отсутствует и заболевание манифестирует появлением сыпи).
Надо особо отметить, что продромальные явления у детей могут быть не выражены. У взрослых продромальные явления проявляются чаще и протекают тяжелее (головная боль, пояснично-крестцовые боли, лихорадка).
- Период высыпания у большинства детей протекает без особых нарушений общего состояния, лихорадочное состояние совпадает с периодом массового появления сыпи, высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке кожи: животе, бедрах, плечах, груди, а также на лице и голове. В отличие от натуральной оспы, лицо поражается позже туловища и конечностей и сыпь здесь менее выражена.
Элементы сыпи появляются у больных ветряной оспой как бы отдельными толчками с интервалом в 24-48 ч. Новые элементы появляются между старыми и общее число их увеличивается. Толчкообразность высыпания объясняет и полиморфизм экзантемы. Отдельные элементы проделывают следующую динамику развития. Вначале появляется пятно округлой или овальной формы диаметром от 5 до 10 мм, затем чаще в центре пятна появляется папула, которая превращается в везикулу, заполненную прозрачным содержимым. Образовавшиеся пузырьки имеют различную форму (округлую, куполообразные, продолговатые). Размеры пузырьков от булавочной головки до 8-10 мм в диаметре. Пузырьки довольно мягки на ощупь. В течение последующих 1-2 сут везикула переходит в стадию подсыхания. Иногда содержимое везикулы подсыхает и образуется поверхностная корочка, которая быстро отпадает. В других случаях содержимое пузырька мутнеет; образуется пустула, формируется и понемногу сморщивается светло-коричневая корочка, которая к 6-8-му дню отпадает, не оставляя после себя рубцов. Но иногда остаются небольшие рубцы, которые чаше исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи.
Конечно, бывают случаи, когда на всем протяжении болезни появляется лишь один элемент или даже абортивные формы без сыпи, но такие заболевания остаются нераспознанными. Время, которое проходит от появления первых элементов сыпи и до отпадения корочек, обычно равно 2-3 нед.
Одновременно с кожными высыпаниями, на слизистых оболочках появляется энантема. Это пузырьки, которые быстро мацерируются, превращаясь в язвочку с желтовато-серым дном, окружённую красным ободком. Чаще энантема ограничивается 1-3 элементами. Заживает энантема в течение 1-2 дней.
Лихорадочный период длится 2-5 дней, иногда - до 8-10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7-9 дней. Обычно ветряная оспа протекает доброкачественно, но при развитии буллёзной, геморрагической или гангренозной формы заболевания возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты.
Осложнения. Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые. Чаще отмечаются различные осложнения со стороны кожи (нагноения, абсцессы, геморрагические и даже гангренозные формы болезни). В результате наслоения вторичной инфекции может развиться сепсис. Тяжело протекает и не поддается антибиотикотерапии так называемая ветряночная (вирусная) пневмония. К другим осложнениям относится энцефалит, миокардит, кератит, нефрит, артрит, гепатит, но наблюдаются они редко.
Врожденная ветряная оспа развивается при заболевании беременной женщины за 4-5 дней до родов. При этом вероятность заболевания детей равняется 17% и вероятность гибели детей - 31% от числа заболевших. Нередко врожденная ветряная оспа протекает тяжело, сопровождается развитием обширной бронхопневмонии, поносом, перфорацией тонкой кишки, а также поражением внутренних органов. Заболевание развивается чаще в период с 6-го по 11-й день после рождения. Может иногда протекать и в форме средней тяжести.
Тяжёлые формы болезни - буллёзная, геморрагическая и гангренозная.
- Буллёзная форма развивается у взрослых с тяжёлыми сопутствующими заболеваниями. На коже образуются крупные дряблые пузыри, а затем вяло заживающие язвы.
- Геморрагическая форма развивается у больных с проявлениями геморрагического диатеза. Отличается появлением везикул с кровянистым содержимым, кровоизлияний на коже, носовых кровотечений, гематурии.
- Гангренозная форма развивается у ослабленных больных, может протекать с быстрым увеличением везикул в размерах и геморрагической трансформацией их содержимого, а после подсыхания везикул - с образованием корок чёрного цвета с воспалительным ободком.
Распознавание ветряной оспы в настоящее время существенно облегчается тем, что отпала необходимость дифференцировать заболевание с натуральной оспой, уже давно ликвидированной. Дифференцировать необходимо от везикулезного риккетсиоза, который встречается редко и лишь в определенных районах. Характерно появление первичного аффекта в месте ворот инфекции, генерализованной лимфаденопатии, что не характерно для ветряной оспы. С герпетической сыпью и высыпаниями при опоясывающем лишае дифференцирование также не представляет трудностей по характеру сыпи (группа тесно расположенных мелких пузырьков на общем воспалительном основании). Иногда сходные элементы появляются в результате укусов блох и других насекомых, но в этих случаях нет общих проявлений, сыпь однотипная, кроме сыпи на коже при ветряной оспе появляется и энантема. К специфическим лабораторным методам прибегать обычно нет необходимости. Из специфических методов наиболее надежным подтверждением диагноза является выделение вируса в культуре тканей, а также по 4-кратному нарастанию титра специфических антител.
Лабораторная диагностика. Диагноз ветряной оспы и опоясывающего лишая обычно ставят по клинической картине. При нетипичных случаях используют лабораторные методы подтверждения диагноза – серологические тесты– определение специфических антител классов IgG и IgM. Специфические антитела к вирусу Varicella-Zoster появляются в течение 4 - 5 сут. от начала сыпи при ветряной оспе. Выявление специфических IgM антител свидетельствует о первичной инфекции. Но в некоторых случаях IgM антитела могут персистировать в крови вплоть до 12 месяцев после перенесенной инфекции. Первичная инфекция подтверждается также сероконверсией (появлением специфических антител в динамике наблюдения при их первоначальном отсутствии).
Показания к назначению анализа:
- В нетипичных случаях в комплексе для диагностики ветряной оспы.
- Положительно:
- Текущая или недавняя инфекция вирусом Varicella-Zoster.
- Персистенция IgM антител (редко).
- Отрицательно:
- Инкубационный период и ранние сроки заболевания (первые 4 дня от появления сыпи).
- Отсутствие инфекции.
Читайте также:


