Одиннадцать взрослых спортсменов одновременно заболели корью
Корь — очень заразная болезнь, неболевший и непривитый человек при контакте с инфекцией заболеет почти стопроцентно. При этом передаётся она воздушно-капельным путём. Болезнь начинается как обычное ОРВИ. Но если в случае с обычным респираторным вирусом через 5—7 дней больной выздоравливает, то при кори — наоборот, на 5-й день усиливается кашель, может появиться осиплость голоса, участиться стул, состояние ухудшается. Одновременно с этим появляется сыпь — сначала на лице, на следующий день — на туловище, ещё через день — на конечностях. Коревая сыпь выглядит как красные пятна с неровными краями. Потом в том же порядке сыпь приобретает коричневый оттенок.
Первые сигналы тревоги поступили из Железногорска. Клинический случай проявления кори был зарегистрирован в Железногорске 31 декабря у девушки (студентки одного из московских вузов), в семье которой не были сделаны прививки. 9 января диагноз был лабораторно подтверждён в Московском региональном центре по надзору за корью и краснухой.
Как пояснил Алексей Филатов, главврач горбольницы № 2, 11 и 12 января инфекционное отделение этого медучреждения перепрофилировали в отделение по приёму только больных корью. Пациентов с другими заболеваниями выписали из отделения домой для долечивания под наблюдением врачей в условиях домашнего стационара или поместили в областную инфекционную больницу им. Семашко. В перепрофилированном отделении — 40 койко-мест.
Однако, по словам Алексея Алексеевича, этого количества может и не хватить, и тогда под приём больных корью перепрофилируют один корпус областной инфекционной больницы. Больных с другими инфекционными заболеваниями (в среднем или тяжёлом состоянии) будут либо сразу направлять в Курск, либо сперва помещать в боксированную палату реанимационного отделения горбольницы № 2, а потом перевозить в Курск.
По словам Любови Билибиной, во время карантина принимать больных в стационары городских больниц для планового лечения или операций будут только при наличии сведений о том, что пациенты привиты от кори, непривитых плановых больных принимать не будут. Также откажут в пребывании в стационаре не привитым от кори родственникам тяжелобольных, которым нужен уход.
Вероятность заболеть корью у непривитого человека 95%. Вирус заболевания передаётся воздушно-капельным путём (в том числе по вентиляционной системе в многоквартирных домах). По словам врачей, первые проявления кори похожи на ОРВИ и ОРЗ: насморк, конъюнктивит, воспаление слизистой носоглотки, высокая (порой выше 40 градусов) температура тела. Болезнь развивается стремительно, особенно у детей. Появляется характерная красноватая сыпь на теле, распространяющаяся сверху вниз. От кори прививают живой вакциной, однако она содержит ослабленный вирус.
Корь опасна своими осложнениями, в их числе:
— воспаления головного мозга или его оболочек;
— поражения всех слизистых, в том числе глаз, желудка;
— полная слепота или частичная потеря зрения;
— поражения центральной нервной системы.
Корь является крайне контагиозным вирусным заболеванием, которое обычно заражает детей 2—5 лет. У заболевших поднимается температура (часто выше 40 градусов), воспаляются слизистые оболочки, возникает сыпь на коже.
Лекарств от кори, как и от других ОРВИ, не существует — лечение симптоматическое. Только вакцина. Люди, родившиеся после 1968 г. (массовая вакцинация от кори в СССР началась в 1967 г.), вероятнее всего, были привиты в детстве, однако не имеют достаточного иммунитета, потому что раньше от кори вакцинировали один раз. Для формирования пожизненного иммунитета прививку нужно делать дважды. Если вы не знаете, болели ли в детстве, выяснить это можно, сдав анализ крови на антитела (IgG) к вирусу кори.
По данным Любови Билибиной, число железногорцев, контактировавших с первой заболевшей корью, — около 300 человек. Число проживающих в подъездах домов, где есть больные корью, около 400 человек. Большинство из них дети. Их родители по различным причинам отказались от вакцинации. Списки непривитых детей направлены во все детсады, учебные заведения, учреждения дополнительного образования, культуры и спорта. Доступ непривитых детей в эти учреждения на период карантина против кори запрещён.
«. 2. Отсутствие профилактических прививок влечёт:
— запрет для граждан на выезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами либо международными договорами Российской Федерации требует конкретных профилактических прививок;
— временный отказ в приёме граждан в образовательные организации и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или при угрозе возникновения эпидемий;
Во Владимире болеют корью уже 8 человек. Случаи заболевания корью также выявлены многих городах России. Тревожные сообщения приходят из Тюменской, Астраханской, Ярославской, Амурской областей.
Несмотря на опасность заболевания, вспышки кори до сих пор периодически фиксируются даже там, где вакцинация включена в государственные планы. Недавно подобный случай произошёл в религиозной общине в Техасе, где уровень вакцинации достигает 98% (в среднем по штату). Источником эпидемии стала мегацерковь Eagle Mountain, пастор и телеевангелист которой убеждал сторонников в опасности вакцин.
В 2010 г. стала расти заболеваемость корью в Европе. К апрелю 2011 г. Всемирная организация здравоохранения насчитала уже больше 6500 случаев в 33 европейских странах — главным образом во Франции и Бельгии.
За лето 2013 г. в Нидерландах было выявлено 1226 случаев кори, при этом 82 заболевшим понадобилась госпитализация. В 14% случаев корь осложнилась другими заболеваниями, в том числе энцефалитом и пневмонией. Вспышка возникла в одной из протестантских школ (первые два случая были зафиксированы 27 мая), а затем распространилась по всей стране.
Как указывают медики, распространению эпидемии не помешал тот факт, что, по сравнению с мировым, в Нидерландах очень высокий уровень вакцинации против кори — 95% населения не восприимчивы к болезни. Дело в том, что 92% заболевших являются глубоко религиозными протестантами и не прививают своих детей, ссылаясь на концепцию божественного предопределения. Эти голландцы, около 250 000 человек, живут преимущественно в так называемом Библейском поясе страны, и именно там зафиксировано наибольшее число заболеваний и наибольшая доля непривитых.
Первая вакцинация от кори может проводиться в 12 месяцев. Если ребёнок младше или по каким-то причинам провести вакцинацию невозможно, педиатры рекомендуют не посещать с ним общественные места и избегать общения с другими детьми, особенно если у тех симптомы ОРВИ.
Если за весь 2010 г. в столице было зафиксировано всего 16 случаев, то за 2011 г. — уже 138. В январе нынешнего года ситуация осложнилась настолько, что главный санитарный врач Москвы уже подписал постановление об усилении мер профилактики кори, а в поликлиниках и детских садах появились объявления о необходимости вакцинации детей и о том, что для непривитых приём в детсады будет временно закрыт. Быстро растёт заболеваемость и в Петербурге, который только в прошлом году получил статус территории, свободной от эндемичной кори.
По данным московского отделения Роспотребнадзора, большинство заболевших — дети младше двух лет, отмечаются внутрибольничные случаи заражения. Первое — классика жанра, при этом дети первых двух лет жизни и подростки старше 11 лет из-за особенностей иммунной системы переносят корь тяжелее всего, тяжело болеют и взрослые. Что касается внутрибольничного заражения, то это связано с тем, что врачи давно не сталкивались с корью в реальной жизни.
Обычные меры профилактики ОРВИ надёжно защитить от кори не могут, но соблюдать их — часто мыть руки, проветривать помещение, промывать нос — всё-таки небесполезно.
Взрослых в плановом порядке (по Национальному календарю) прививают против дифтерии, столбняка, гепатита В, кори, краснухи, гриппа, а также по эпидемическим показаниям (в рамках региональных программ иммунизации) — против пневмококковой инфекции, гепатита А, дизентерии, клещевого энцефалита и других инфекций.
Против дифтерии и столбняка. Для иммунизации взрослых, так же, как и детей старшего возраста, применяется ослабленный дифтерийно-столбнячный анатоксин — АДС-м. Чтобы сохранить иммунитет, прививки взрослым должны проводиться каждые десять лет (без ограничения возраста).
Прививки против гепатита В проводят непривитым взрослым до 55 лет. Массовая иммунизация населения (детей и взрослых) против гепатита В началась с 2006 года, и многие взрослые до сих пор остаются непривитыми. Особенно актуальны прививки против гепатита В для лиц отдельных профессий, прежде всего медицинских работников, имеющих контакт с кровью.
Прививки против кори. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.). После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции. Иммунизация по эпидемическим показаниям проводится лицам, имевшим контакт с больным корью (или при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно, без ограничения возраста. Иммунизация против кори по эпидемическим показаниям проводится как можно быстрее — в первые 72 часа с момента контакта с больным.
Прививки против краснухи. Взрослых (только девушек или женщин до 25 лет включительно), не болевших краснухой ранее, не привитых или привитых однократно, иммунизируют против краснухи двукратно.
Прививки против пневмококковой инфекции. Они показаны взрослым, особенно пожилым (после 65 лет), имеющим любые хронические заболевания, особенно угнетающие иммунитет (сахарный диабет, заболевания крови, болезни печени, ВИЧ-инфекция и др.). Для лиц более молодого возраста эта прививка также актуальна, особенно для лиц определенных профессий (медицинских работников, работников образования, торговли, транспорта), то есть тех, чья профессия связана с широким кругом общения.
Прививки против гепатита А. Рекомендованы лицам, проживающим в регионах, неблагополучных по заболеваемости гепатитом А, а также лицам, подверженным профессиональному риску заражения (медицинским работникам, работникам сферы обслуживания населения, занятым на предприятиях пищевой промышленности, а также обслуживающим водопроводные и канализационные сооружения), путешественникам, отбывающим в страны с высокой заболеваемостью и низким уровнем гигиены, военнослужащим, беженцам. Прививки проводятся двукратно с интервалом 6–12 месяцев.
Прививки против шигеллезов (дизентерии). Проводят лицам, занятым в сфере общественного питания и коммунального благоустройства, работникам медицинских организаций инфекционного профиля. Массовую иммунизацию населения проводят при угрозе возникновения эпидемии или вспышки (при стихийных бедствиях).
Прививки против клещевого энцефалита. Проводят населению, проживающему на эндемичных по этому заболеванию территориях. Прививки проводят в соответствии с инструкцией по применению препарата (как правило, требуется введение не менее двух доз вакцины с последующей ревакцинацией).
В очагах инфекции взрослым проводят прививки против менингококковой инфекции, эпидемического паротита, ветряной оспы, брюшного тифа, холеры. На эндемичных территориях населению или отдельным группам риска также могут проводиться прививки против: туляремии, лептоспироза, чумы, бруцеллеза, бешенства, сибирской язвы, лихорадки Ку, желтой лихорадки (при выезде в страны, где эта инфекция регистрируется).

Фото: Из личного архива
— Люди, рожденные до 1990-х годов, обычно еще не вакцинированы от гепатита B. Соответственно, всем им надо пройти полную вакцинацию. Нужно также раз в десять лет ревакцинироваться от дифтерии и столбняка. Это основа основ, а остальное по необходимости. Я привит дополнительно против гепатита А (вакцина вводится двукратно и защищает на 20 лет, затем требуется однократный бустер). Схема: перед первой весной две прививки, перед второй — одна и дальше раз в три года по одной дозе вакцины. Что касается кори, то люди после 1990 года рождения, скорее всего, привиты двукратно, но тем, кто рожден раньше, я бы рекомендовал привиться, потому что раньше считалось, что одной дозы хватает на всю жизнь, а потом это опровергли и включили в рекомендации вторую.

Фото: Из личного архива
Валерий Иванов, член Союза педиатров России и Американской академии педиатрии, медицинский блогер:
Характерными свойствами вируса кори являются его высокая контагиозность даже при мимолетном контакте с источником инфекции и летучесть - способность переноситься с потоком воздуха на большие расстояния, в том числе по системам вентиляции, что способствует его попаданию в другие помещения на различные этажи зданий. Вирус кори погибает при 60*С мгновенно. Во внешней среде вирус хорошо сохраняется при низких температурах.
Источник коревой инфекции - больной человек с конца инкубации до периода высыпаний. Механизм передачи аэрогенный, путь инфицирования - воздушно-капельный. Контагиозность - почти 100%.
Течение кори имеет несколько периодов. Инкубационный период продолжается 9-21(в среднем 14) день. Продромальный период длится 3-5 дней и характеризуется высокой лихорадкой, выраженной интоксикацией гиперемией зева, конъюнктивитом, отечностью век, ринитом, одутловатостью лица за счет увеличения передне - и заднешейных лимфоузлов, сухим кашлем. Обязательный симптом кори - серо-белые пятна (Бельского- Коплика- Филатова) на слизистой оболочке полости рта
Период высыпаний при кори длится 3 суток и характеризуется этапностью: в 1-е сутки поражается лицо, шея, верхняя часть туловища; на 2-е сутки-нижняя часть туловища; на 3-и сутки-конечности, включая ладони и стопы. Период пигментации начинается на 4-5 день после появления сыпи.
Корь у привитых протекает типично, преобладают легкие и среднетяжелые формы, осложнения развиваются редко, летальные случаи отсутствуют.
Наиболее частыми осложнениями кори являются ларинготрахеит, отит, пневмония, стоматит, импетиго, фурункулез, кератоконъюнктивит, который может привести к слепоте. При пневмонии может развиться абсцесс легкого. Осложнением кори является также энцефалит, менингоэнцефалит, коревое поражение слухового и зрительного нервов.
Этиотропное лечение кори до настоящего времени не разработано.
Лечение больных корью может проводиться в домашних условиях при нетяжелом течении заболевания. Показаниями к госпитализации при кори являются: тяжелое или осложненное течение; заболевание корью детей до года, из закрытых коллективов, асоциальных семей, проживающих в неблагоприятных материально-бытовых условиях. Госпитализированные лица должны находиться в стационаре не менее 5 дней с момента появления сыпи. Допуск в коллектив после клинического выздоровления
При выявлении очага инфекции в детских садах, школах, а также в организациях с круглосуточным пребыванием детей и взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью и не привитые против нее. За лицами, общавшимися с больным корью, устанавливается медицинское наблюдение 21 день с момента последнего случая заболевания в очаге.
Методом специфической профилактики и защиты населения от кори является вакцинопрофилактика. Иммунизация населения против кори проводится в рамках Национального календаря профилактических прививок и Календаря профилактических прививок по эпидемическим показаниям. Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской федерации согласно инструкциям по их применению. Планово вакцинацию против кори проводят детям в возрасте 1года и 6 лет. При нарушении графика вакцинации иммунизация против кори может быть проведена одновременно с любыми другими прививками, кроме БЦЖ. Дети, привитые любой противокоревой моновакциной, могут быть иммунизированы повторно другой моновакциной, а также ди- или любой тривакциной и наоборот. Все противокоревые вакцины, в том числе комбинированные, взаимозаменяемы. Дети, не привитые в декретированные возраста, могут быть привиты до 18лет (включительно).
Защитный титр противокоревых антител у привитых определяется уже на второй неделе после иммунизации. Длительность поствакцинального иммунитета составляет 25 лет.
На коревые моновакцины у 5-15 % привитых на 5-15-е сутки после введения первой дозы вакцины возможно развитие специфической реакции, заключающейся в появлении субфебрильной лихорадки, легких катаральных явлений со стороны верхних дыхательных путей, необильной бледно-розовой сыпи. Медикаментозной коррекции такая реакция не требует. На вторую дозу вакцины подобные реакции наблюдаются крайне редко.
Многие женщины к моменту беременности, будучи вакцинированы в детском возрасте, утратили свой поствакцинальный иммунитет. Родившиеся от них дети неимунны в отношении кори и при контакте с взрослыми больными могут заболеть этой инфекцией. Привитым женщинам следует избегать беременности в течение 3 месяцев после прививки. Лактация не является противопоказанием для прививки.
Таким образом, вакцинация против кори безопасна. Вакцинация против кори эффективна. Вакцинация против кори спасает жизнь.
Что такое корь
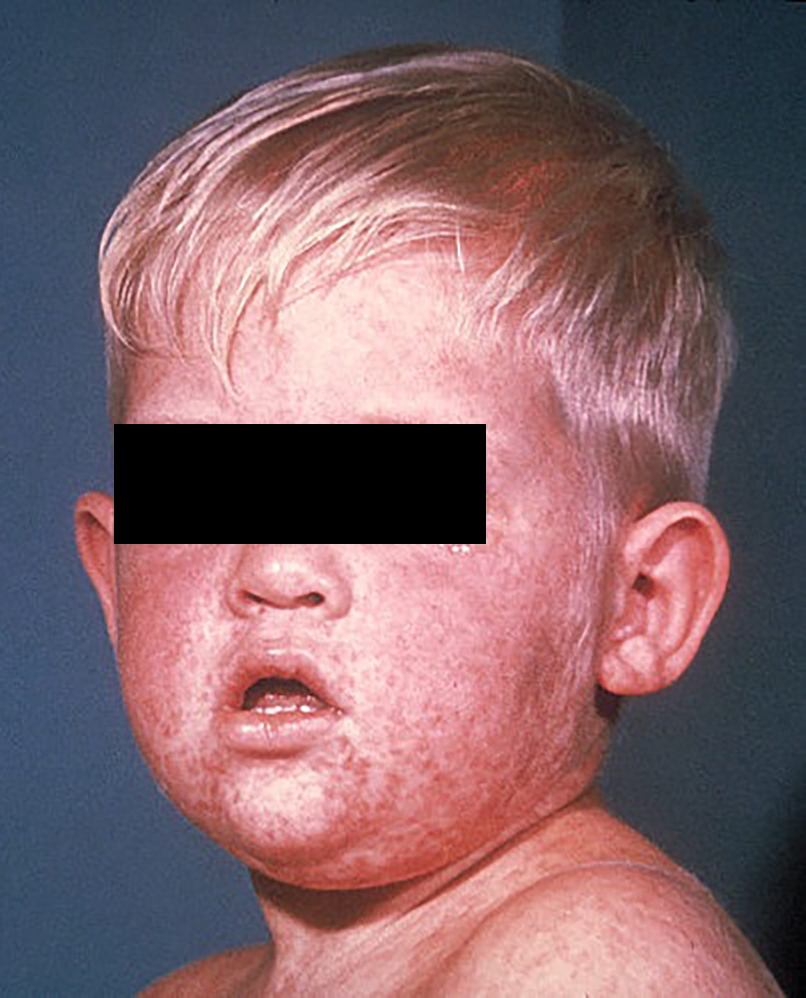
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли. Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 – 777 000 человек - т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
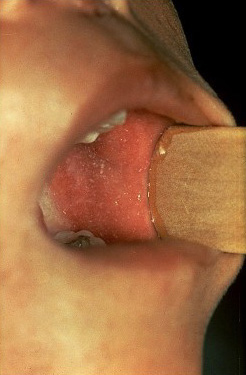
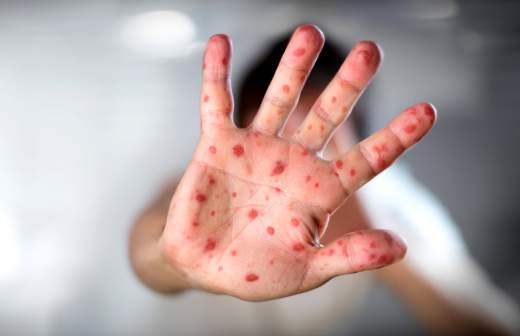
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.

- Заражение и инкубационный период: В первые 10 - 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.
- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:
Общая частота осложнений - 22,7%
Диарея - 9,4%
Средний отит - 6,6%
Пневмония - 6,5%
Энцефалит - 0,1%
Смерть - 0,3%
Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.

Регионы пошли пятнами
В Якутии по состоянию на 19 декабря зафиксировано уже 33 случая заболевания корью (среди них пятеро — это дети), и опять вердикт: заболевшие не имели прививок от кори.
Прогноз пока неблагоприятный, учитывая предстоящие массовые гулянья на новогодних каникулах. Владельцам торговых, развлекательных центров, предпринимателям в сфере питания, торговли и транспорта предписано обеспечить срочную вакцинацию сотрудников. Прививать будут и в выходные — региональный минздрав закупил дополнительно 15 тыс. доз живой кори.
К слову, первая вспышка заболевания была зафиксирована еще в марте. Тогда заболел трехлетний ребенок, приехавший с родителями из Киргизии. От него заразились соседи по дому.

Та еще зараза
Корь — это крайне заразное вирусное заболевание, которое передается воздушно-капельным путем. Симптомы не заставят себя долго ждать: сыпь на коже, высокая температура, кашель, конъюнктивит. Впрочем, это всё само по себе не так страшно, как осложнения, которые может дать болезнь: пневмония, энцефалит, менингит. Возможен летальный исход, особенно у детей до пяти лет.
Уже привитый человек может заболеть повторно — нет вакцины, которая на 100% исключит риск заболевания, но течение болезни в этом случае будет легкое, без осложнений. По данным Роспотребнадзора, в 2019 году от кори привились 1,1 млн человек (из них 181,2 тыс. — это мигранты). При этом за 10 месяцев было зафиксировано 4126 случаев кори — и это, увы, почти в 2 раза больше, чем в прошлом году. 74 случая завоза кори зафиксированы в Москве, в Московской области — 25, в Санкт-Петербурге — 15, в Крыму — 9.
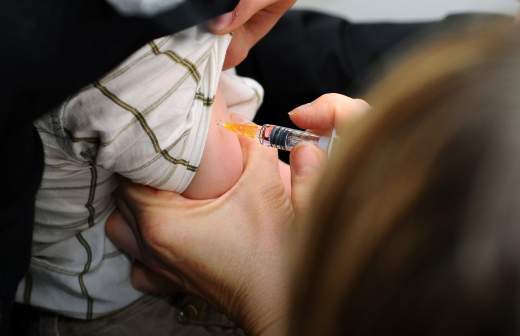
Кстати, ВОЗ поместила сознательный отказ от вакцинации в десятку глобальных угроз здоровью человечеству — в соседстве с загрязнением воздуха, изменением климата, раком и другими.

Давно ходят слухи о таком лайфхаке: не привитого от кори ребенка специально приводят к больному, уповая на то, что переболеть инфекцией лучше всего в детстве.
Шприц с вакциной от кори
— Намеренное заражение детей опасно тем, что ребенок может быть не подготовлен. Допустим, он пришел из садика или школы с уже имеющимся вирусом из числа ОРЗ, организм уже борется с ним, родители же могут не заметить температуру в пределах 37 градусов. И вот тут к этому вирусу присоединяется еще и другой: корь, ветрянка, краснуха и так далее. Организму будет достаточно тяжело бороться с двумя инфекциями одновременно, — предостерегает врач-педиатр, иммунолог Анна Шуляева. Кроме того, хронические заболевания тоже ослабляют иммунитет. — Смертельными такие детские инфекции будут для детей со сниженным иммунитетом и патологиями каких-либо систем, например, бронхо-легочной. Потому что вирусы обычно садятся именно на слабое место в броне иммунитета.

Из обычной детской болезни корь в Украине превращается в угрозу национального масштаба. Болезнь зафиксирована уже в армии, Нацполиции, СИЗО и среди чиновников. Смертность растет, но в Минздраве лишь уверяют: надо прививаться.
В инфекционное отделение Воеводской больницы польского города Ополе попали три гражданина Украины с подозрением на корь. По данным врачей, в регионе впервые зафиксировано сразу несколько случаев кори одновременно. И они это связывают с украинскими трудовыми мигрантами. В ноябре Министерство здравоохранения Польши уже заявило, что готовят законопроект, согласно которому въезд в страну без справки о прививках будет запрещен. Причиной послужила аналогичная история — у украинцев обнаружили корь.
В Украине же ситуация только усугубляется. По оперативным данным Центра общественного здоровья Минздрава Украины, на прошлой неделе корью заболели еще 3450 человек, трое умерли. Всего же с начала года от осложнений после кори скончалось пять человек, а заболели 8498 человек! Для сравнения: за весь прошлый год болезнь унесла 16 жизней.
Корь, которая передается воздушно-капельным путем, уже давно вышла за пределы детских учреждений. Вспышку кори, например, зафиксировали в Лукьяновском СИЗО. Там заболели семь человек, которых тут же изолировали в отдельное помещение, и наблюдают еще за 71 заключенным. Проблема и в Нацгвардии: более 20 человек слегли с корью перед Новым годом в воинской части 3008 в Винницкой области. Кстати, в этом же регионе катастрофически не хватает следователей. "У нас несколько человек слегли с корью. Охраняли общественный порядок во время гуляний, и вот результат. Еще не факт, что другие не заболеют", — рассказали нам в местной полиции.
Как подметили врачи-инфекционисты, СИЗО сегодня единственное учреждение, которое все сделало по правилам, чтобы подавить очаг инфекции. Другим же повезло меньше. Как поделилась своей историей адвокат Инна Рафальская, 22 декабря она самостоятельно выяснила, что болеет корью. "Выяснила сама после бесчисленных визитов докторов лучших клиник Киева и их удивления нетипичным симптомам гриппа. Выяснила просто, сегодня утром проснувшись и посмотрев в зеркало, а также проверив лимфоузлы. Google помог", — рассказала адвокат.
А сотрудница Минрегиона Ирина Гнутова уверяет, что в инфекционной больнице место ей нашли фактически "по блату". "Два дня я горела. Терапевт не нашел у меня гриппа и диагностировал ОРЗ. К слову, там все было уже очевидно — стоило повнимательнее посмотреть в рот. На третий день температура упала. Я выдохнула. Потом взлетела и практически уже не сбивалась. Горло болело так, что мне с хроническим тонзиллитом такого даже не снилось. Терапевт диагностировал в этот раз ангину. Начала пить антибиотик. 1 января я первый раз в жизни вызвала скорую. Врач с порога поставил мне диагноз. Сделали капельницу, успокоили, что инфекция детская, и сказали лежать. Дексаметазон с дексалгином сбили мне температуру на 15 часов. Когда она поднялась, я решила, что счет уже реально пошел на часы. Как полоумная обзванивала все больницы и везде отвечали, что нет мест. Все переполнено. Скорые не приезжали. Всеми правдами и неправдами меня таки забрали в инфекционное отделение. К тому времени у меня уже была не просто сыпь. Я была бордового цвета и просто горела", — говорит Ирина. С большим трудом ей удалось выкарабкаться, и теперь она всем советует беречь себя и делать прививки.
В Винницкой области в детской инфекционной больнице от кори умер восьмимесячный ребенок. Во Львове умерла 36-летняя местная жительница. Инфекция вызвала у нее пневмонию. По словам родственников, первые симптомы заболевания корью появились 11 января, 12 января — сыпь. Пациентку сразу положили в реанимацию, но спасти ее не удалось: 15 января она скончалась. В Дубровицком районе Ровненской области от кори умер 27-летний мужчина. Он заболел еще 2 января, однако за помощью обратился лишь 11 января. Лечение не дало результатов — болезнь перешла в острый менингоэнцефалит.
В Киеве ситуация не лучше. С нового года в больницы попали 673 человека, почти половина из них — дети. А в селе Одесской области ситуация просто катастрофическая — там одновременно заболели 58 детей!
Как говорят инфекционисты, хуже всего то, что корь передается воздушно-капельным путем — люди, не зная о болезни, ездят в транспорте, и таким образом ситуация только усугубляется. "В инфекционное отделение ежедневно поступают больные с корью и гриппом. Отделение, рассчитанное на 150 мест, приняло уже 180 больных. В больнице санэпидрежим, медперсонал работает с перегрузкой. Уже есть дефицит некоторых препаратов", — рассказывает один из врачей Винницкой городской больницы.
Сегодня Центр общественного здоровья Минздрава предлагает всем сделать прививки. Как уверяют в ведомстве, на 17 января в Украине было 933 352 дозы вакцин против кори, паротита и краснухи производства Бельгии и США. Но, как отмечает врач-иммунолог Андрей Волянский, чтобы подавить эпидемию кори, нужно 2–3 млн вакцин.
По данным Минздрава, чаще всего болеют дети, не получившие вторую дозу вакцины вовремя. А риск заболеть увеличивается также из-за пребывания детей в школах и детских садах. К слову, в Одесской области, где сразу заболели 58 детей, большинство из них были не привиты. Об этом сообщил председатель Килийской объединенной территориальной общины Павел Бойченко. Большинство из заболевших — из семей верующих, которые не делали прививки.
Как сказал "Вестям" врач-инфекционист Сергей Крамарев, в Украине эта уже четвертая вспышка кори с 2000 года. Каждая длилась два года, но эта, по его словам, сильно отличается от предыдущих — раньше болели в основном взрослые, поскольку большинство детей были привиты, то сейчас болеют непривитые дети. "Пока не поздно, нужно применять меры, жестко проводить плановую вакцинацию. Взрослым тоже стоит подумать о прививке, поскольку данные о том, что в детстве вы переболели корью, могут быть ошибочны. Есть много похожих по симптомам болезней, и врачи могли поставить ошибочный диагноз", — говорит Сергей Крамарев. Кстати, Минздрав уже запланировал во Львовской области спецоперацию по повышению уровня иммунизации детей от 6 до 18 лет, пропустивших плановые прививки. Опыт собираются распространять и на другие регионы.
Впрочем, кроме кори нас может поджидать еще одна напасть — скарлатина и дифтерия. Сегодня врачи уже заметили распространение скарлатины, которая одно время полностью исчезла. "Но самое страшное — это дифтерия, без сыворотки летальность от которой составляет 50%. То есть каждый второй пациент может умереть! При этом распространение болезни также связано с привитостью: при необходимых 90–95% у нас уровень вакцинированности составляет всего 54%", — подчеркивает Сергей Крамарев.
Врачи предупреждают: клиника кори особенная. По словам врача-инфекциониста Ольги Голубовской, болезнь непросто распознать. К примеру, привычного конъюнктивита и кашля может не быть, а пятна на момент поступления в стационар отсутствуют почти у трети больных. "Более чем у 15% больных имеется боль в животе, причем обусловлена она не только реактивным панкреатитом, но и развитием острого процесса в брюшной полости — нескольких наших больных пришлось оперировать в разгар заболевания от острого аппендицита. У половины больных наблюдается поражение печени. Очень опасная особенность — интенсивность сыпи, ее характер далеко не всегда коррелирует с тяжестью течения, у нас были пациенты с тяжелейшим энцефалитом, неделями находящиеся в глубокой коме без выраженных высыпаний на коже", — рассказывает "Вестям" Голубовская. Она призывает коллег быть бдительными.
"Дорогие доктора, сейчас при любом повышении температуры помните о росте заболеваемости корью. Не назначайте с ходу без показаний антибиотики, снижающие и так угнетенный иммунитет, кстати, это касается и стационарных больных. Больных с прогнозируемым тяжелым течением заболевания лучше госпитализировать", — подчеркивает врач-инфекционист.
Читайте также:



