Мальчик который умер от ветрянки
Трагедия произошла в семье Александра и Анны Михалкиных.

Фото: открытые источники
Трагедия произошла в семье Александра и Анны Михалкиных. Супруги рассказали, что их сын Ваня заболел ветрянкой 5 декабря, а уже 12 декабря мальчика не стало.
Родители погибшего ребенка рассказали, что сначала вирусной инфекцией переболела их старшая дочь. Однако у девочки не было никаких осложнений, и вскоре она поправилась.
Через 4 дня после того как она выздоровела, признаки болезни обнаружили у нее младшего брата.
Александр вспоминает, что все время проводил с сыном, потому что работает из дома. Жена в это время была на работе, в городе. Живут супруги недалеко от Алматы, поэтому получение медпомощи для них не представляет собой проблему.
Также родители рассказали, что ребенок ходил в детский сад, но вечером 5 декабря у него поднялась температура. Утром отец вызвал бригаду скорой помощи, чтобы не идти с малышом в больницу, когда у него повышенная температура.
По словам отца, все было нормально. Все покраснения обрабатывали зеленкой. Но потом малыш пожаловался мужчине на боль в левой ноге. Тогда решили обратиться за помощью в Жамбылскую районную амбулаторию. Медики назначили курс лечения, который начал давать положительные результаты.
Однако спустя время мальчик пожаловался отцу на боли в левой ручке. Произошло это 11 декабря. Когда отец узнал, что сына что-то снова беспокоит, то повторно поехал к врачам. На следующий день ребенок умер.
Мужчина вспоминает, что произошло это после полудня. Когда он взял сына на руки, то увидел, что у него больная ручка опухла. Отец сразу же вызвал медиков и сообщил жене.
По словам Александра, больница находится от их дома в 10 минутах езды. Однако врачей не было настолько долго, что мужчина решил сам отвезти ребенка на осмотр, но его не приняли.
По словам отца Вани, медики приехали около половины шестого. Сказали, что все бригады заняты, поэтому так долго.
После этого Александра с сыном снова повезли в клинику. Там ребенку поставили обезболивающий укол. Пытались взять анализ крови из вены, но не смогли.
После этого, мужчине сообщили, что их повезут в детскую клинику, до которой, чтобы доехать, нужно было пересечь весь Алматы.
Когда же все-таки отца с сыном довезли до больницы, рука ребенка, по словам родителя, начала чернеть, а лицо приобрело нездоровый желтый оттенок. Врачи собрали консилиум.
Затем отцу сообщили, что в больнице нет нужного лекарства — левомицетина 0,1 процентного в ампулах.
Мужчина готов был сразу же выехать за медикаментами, но медики его остановили — попросили подписать документы. В этот момент в клинику приехала Анна, мать мальчика. Бумажную волокиту переложили на нее.
Затем супруги вместе поехали по аптекам, но отыскать нужный препарат так и не смогли. Пришлось купить аналог.
Затем раздался звонок. Супругов попросили вернуться в клинику, где с ними хотел поговорить главный врач реанимации. Когда же они вернулись в больницу, то узнали страшную новость.
Позже врачи рассказали, что причиной смерти ребенка стал ветряночный энцефалит. Оказалось, это осложнение может произойти во время заражения вирусом. Однако спасти жизнь мальчика можно было, если бы врачи сразу же отреагировали на жалобы отца.
Родители решили через СМИ привлечь внимание к своей истории, чтобы гибель их сына была не напрасной. Они считают, что в настоящее время многие относятся к ветрянке как к незначительному заболеванию. Однако его последствия могут быть трагическими.
Супруги готовы через суд добиваться правды.
После того, как известие о смерти 3-летнего Вани появилось в прессе, его прокомментировала председатель Комитета контроля качества и безопасности товаров и услуг МЗ РК Людмила Бюрабекова.
По ее словам, глава Минздрава дал поручение начать проверку по данному факту.
НУР-СУЛТАН, 9 янв — Sputnik. Министр здравоохранения Казахстана Елжан Биртанов поручил провести проверку для выяснения причин смерти мальчика от ветрянки в Алматинской области.
Глава ведомства также поручил привлечь к данному делу независимых экспертов, сообщила на своей странице в Facebook председатель комитета контроля качества и безопасности товаров и услуг Людмила Бюрабекова.
"Будет проведена оценка адекватности оказания медицинской помощи ребенку с диагнозом "ветрянка". Кроме того, в рамках работы выездных региональных штабов по координации ОСМС вице-министр Лязат Мейрашевна Актаева также проведет разбор по данному факту при проведении (заседания, примечание - Sputhik) штаба в Алматинской области", - написала Людмила Бюрабекова.
Накануне в СМИ появилась информация о смерти трехлетнего Вани Михалкина от ветрянки. Мальчик заболел 5 декабря прошлого года. Через неделю его не стало.
По словам родителей, ребенок был веселым и активным, но затем его состояние резко ухудшилось.
Врачи Алматинской региональной детской клинической больницы поместили Ваню в реанимацию, где он скончался в конце прошлого года.
По предварительной версии, у мальчика развился ветряночный энцефалит - осложнение, которое может возникнуть во время ветрянки.
НУР-СУЛТАН, 17 апр – Sputnik. В Казахстане коронавирусом заболели 423 медицинских сотрудника. Об этом заявила главный санитарный врач Казахстана Айжан Есмагамбетова.
Наибольший процент случаев заражения зарегистрирован в Алматы – 53%.
"В Нур-Султане – 33%, в Шымкенте - 23%. В случае недостачи сотрудников был создан резерв, медицинских работников достаточно", - заявила Есмагамбетова на брифинге.
Отметим, накануне, 15 апреля, сообщалось, что коронавирусом в Казахстане заразились 370 медицинских сотрудников в 13 регионах. Тогда лидером по числу зараженных так же являлся Алматы.
При этом тяжелых пациентов среди них нет, заявили в Минздраве.
В Центральной городской клинической больнице за один день зафиксировали свыше 100 случаев заражения среди медицинских сотрудников.
Главный санитарный врач Алматы Айзат Молдагасимова заявляла, что одной из возможных причин массового заражения могла стать несоблюдение самими медиками необходимых мер безопасности.
В свою очередь, сотрудники больницы обвинили Молдагасимову в клевете и написали письмо на имя президента Казахстана Касым-Жомарта Токаева.
Врачи утверждают, что они полностью обеспечены средствами индивидуальной защиты.
При этом сотрудники больницы заявили, что их "как контактных лиц, никто не обследовал, противоэпидемические мероприятия не проводились".
Сейчас больница закрыта на карантин. Случай с распространением коронавируса в Центральной клинической больнице стала самой массовой вспышкой в Казахстане среди медработников. Этот антирекорд вывел Алматы в лидеры по количеству заболевших.
НУР-СУЛТАН, 17 апр – Sputnik. Объединенная комиссия по качеству медицинских услуг одобрила новый клинический протокол диагностики и лечения эпилепсии у детей.
Документ соответствует последним рекомендациям международной противоэпилептической лиги, сообщает министерство здравоохранения Казахстана.
Расширен список противосудорожных средств. Включены новые противоэпилептические препараты, которые доказали эффективность при эпилепсии.
Речь о незарегистрированных в Казахстане лекарствах: вигабатрин, зонисамид, этосуксимид, клобазам, мидазолам, тиагабин, руфинамид, фенитоин, стирипентол, сультиам, перампанел, АКТГ (тетракосактид), прегабалин, лакосамид.
Они применяются в 36 странах мира, в том числе США и Японии, подчеркнули в министерстве.
Местные исполнительные органы обеспечат детей с эпилепсией этими лекарственными средствами наряду с препаратами в рамках перечня бесплатного амбулаторного лекарственного обеспечения.
Детализированы показания к назначению лекарственных средств, правила отмены, перехода с одной формы выпуска в другую, особенности применения в зависимости от пола и возраста ребенка, добавили в Минздраве.
Ранее родители детей с эпилепсией просили Минздрав рассмотреть возможность получить ряд противосудорожных препаратов, которые не зарегистрированы в Казахстане.
В ведомстве инициировали пересмотр клинического протокола по эпилепсии у детей.
Это последние слова, которые произнес трехлетний Ваня МИХАЛКИН. 5 декабря мальчик заболел обычной ветрянкой. Через неделю его не стало. Как такое могло произойти в XXI веке и не где-нибудь в глуши, а близ крупнейшего мегаполиса страны, где сосредоточено множество медицинских учреждений?

С Александром и Анной МИХАЛКИНЫМИ я встретилась, когда еще и девяти дней не прошло с того момента, как они потеряли ребенка. Я старалась не перебивать. Понимала: им нужно выговориться, хотя это и непросто. Даже слушать непросто. Не дай бог пережить…
- Нашего сына звали Ваня. Ему было три с половиной годика, - с этих слов начинает разговор Александр.
- В апреле исполнилось бы четыре, - едва слышно добавляет Анна. - У старшей дочери была ветрянка, через четыре дня, после того как она выздоровела, заболел Ваня.
- Все это время я был рядом с ним, - восстанавливает те события Александр. - Я на себя работаю, поэтому оставался дома, а жена в город на работу уезжала. Ваня был в детском саду, а вечером пятого числа у него поднялась температура, и мы заметили первые признаки ветрянки. Утром я вызвал “скорую”, чтобы не таскать его в больницу. Нормально все было. Как всегда, болячки зеленкой помазали. Ваня активным был, я его даже на видео снимал. А потом… Сначала у сына заболела левая ножка. Я вместе с ним поехал в Жамбылскую районную амбулаторию, в которой мы обслуживаемся - мы живем в Алматинской области, недалеко от Алматы. Лечение назначили. Ребенок вроде начал поправляться: болячки у него стали заживать. И тут Ваня мне говорит: “Пап, у меня ручка болит”. И тоже левая. Было это 11 декабря. Я “скорую” вызвал. А на следующий день, 12 декабря.
- Это день смерти нашего сыночка, - произносит Анна.
- Я снова поехал с Ванюшкой в поликлинику, - рассказывает Александр. - Говорю: “Вот, посмотрите. Рука болит. Ребенок плачет, ему больно”. Врач выписала ибуфен - и все. Домой отправила. Я понимал, что что-то не так. А Ванюшка… Он ходил и не мог места себе найти. То на диван ляжет, то на кровать. Попросит: “Папа, отнеси меня… чай налей”. А потом… Где-то в обед это было. Я на руки его беру, а у него левая ручка опухла. Жене позвонил. “Скорую” вызвал. Это было днем, без четверти четыре. От нас до Карасайской районной больницы десять минут езды.
- Муж сам туда поехал, его развернули… - добавляет Аня.
- Полчаса проходит - “скорой” нет. Я снова звоню. Где-то в половине шестого машина приехала. Я уже на взводе был: “Почему так долго?” А они: “Свободных бригад нет”. Не знаю, может, у них зафиксировано, что они третий раз за неделю ко мне едут, поэтому и не торопились. Приехали в больницу. Левая ручка у Ванюшки сильно опухла - трогаешь ее, аж кожа натянута. Укол обезболивающий ему поставили. Пытались кровь из вены взять. Тыкали-тыкали: “Ой, вен не видно”. А сын кричит. Он еще разговаривал, но места себе не находил: то в одну сторону повернется, то в другую. Потом к нам подошел какой-то молодой врач и говорит: “Мы вызвали “скорую”, вас повезут в больницу на ГРЭСе (речь об Алматинской региональной детской клинической больнице в поселке Отеген Батыра. - О. А.). В тот момент в больнице не было детского врача.
“Скорую” мы ждали минут тридцать-сорок. Уже ближе к восьми вечера было. Ехали медленно - машина ползла через весь Алматы. Чтобы попасть из Каскелена в
Отеген Батыр, нужно проехать через весь город. Ванюшка лег на животик, попросил: “Папа, дай руку” - и уснул… Когда приехали, Ваню положили на кушетку. Я заметил, что рука у него уже начала чернеть. И лицо его как будто пожелтело. Я еще произнес: “У вас здесь свет какой-то странный…” У сына уже сил не было. Консилиум собрали. Ванюшка мне говорит: “Папа, алло. Алло, папа. Я тебя любу…” Врачи потом сказали, что он бредил. Я подошел к нему. Поцеловал. Его в реанимацию забрали.
В больнице лекарств не оказалось. У нас сохранился листок, на котором нам название написали. Неразборчиво, конечно, но понять можно: левомицетин 0,1 процента в ампулах. Я хотел сразу поехать его покупать, но мне говорят: “Сначала бумаги подпишите, если хотите, чтобы ребенку операцию сделали”. Стою пишу, а у меня руки трясутся. Не знаю, что там было написано. Не читал ничего. В этот момент Аня приехала. Она стала подписывать, - говорит Александр.
- У меня тоже трясучка. Где ребенок? Что с ним? - вспоминает мама Вани.
- Мы вместе давай мотаться по аптекам, нигде этого лекарства нет - купили какой-то аналог, - добавляет отец. - В этот момент звонок с незнакомого номера… Мужской голос: “С вами хотел поговорить главный врач реанимации”. Вернулись в больницу. Побежали к палате. Врачи начали с нами знакомиться…
- “Мы сделали все возможное”, - повторяет услышанное в тот момент Анна. - Мужа как подкосило. А я стала требовать: “Где мой ребенок?” Нас завели в реанимацию… Это был не мой Ваня. Он лежал синюшне-черный, в уголке рта, на губах, в носу кровь запекшаяся. Утром я видела своего сыночка живым и бодрым, а вечером получила его мертвым. Как такое может быть.
- Вот смотрите, - Александр достает мобильный телефон. - Это видео я снимал на второй день после того, как у Ванюши началась ветрянка. Он был активный, веселый. Вот кто скажет, что пройдет три-четыре дня и ребенок умрет. А вот видео за шесть часов до смерти. Обычный ребенок, который приболел. Просил же врачей: “Сделайте что-нибудь”. Как же так? Как нам потом сказали, в Карасайской больнице думали, что у Вани менингококковая инфекция. Но, как потом выяснилось, это был ветряночный энцефалит - осложнение, которое может возникнуть во время ветрянки.
Мы спрашивали врачей больницы, в которой умер Ванюшка, можно ли было его спасти. Они отвечали: “Да, надо было вскрыть руку, откачать гной”. Тогда бы гной не попал в мозг, как случилось, и наш сын был бы жив. Время сработало против нас. К врачу поликлиники я пришел с утра. Днем вызвал “скорую”. Потом около двух часов провел в больнице в Каскелене. И все это потерянное время…
- Ветряночный энцефалит, - повторяет Анна. - Нынешнее поколение врачей даже не знает, что несет за собой простейшая, как кажется многим, ветрянка. Родители ветряночные вечеринки устраивают, не думая, какими могут быть последствия. Во многом поэтому мы решили рассказать о нашем горе. Чтобы люди знали и были осторожны, чтобы врачи были внимательнее, чтобы подобное никогда не повторялось. Я юрист и хочу, чтобы провели проверку в отношении смерти моего мальчика. Буду подавать иск в суд, в прокуратуру обращаться.
Нужно говорить еще и о совершенно дикой ситуации, когда ребенка везут из одной больницы в другую через весь город. А ведь рядом с нами находится седьмая городская больница Алматы, сравнительно недалеко - детская городская больница. Но нам говорят: “Вы же в области прописаны. Там вас принять не могут”. Представьте, где Каскелен, а где поселок Отеген Батыра? Какое это расстояние! Разве жизнь ребенка измеряется пропиской? Это стыд для государства. Ребенок! Гражданин! Как вы к нему относитесь!
- “Папа, я тебя любу”, - снова произносит Александр.
- Это последнее, что сказал наш сын. Ванюша будто прощался с отцом. А я не успела с ним попрощаться. Увидела уже мертвого ребенка, который утром провожал меня на работу. Эта боль внутри сидит. Уже и слез нет. И только хуже становится. Самое ужасное - возвращаться в эту тишину. Где нет нашего мальчика. Нашего единственного сына…
От редакции Мы очень близко восприняли горе семьи Михалкиных: Ваня - внук нашей сотрудницы. Соболезнуя родным, мы просим министра здравоохранения Елжана БИРТАНОВА провести служебное расследование и выявить меру ответственности медиков амбулатории поселка Жамбыл, Карасайской районной больницы и Алматинской региональной детской клинической больницы. Почему при неоднократном обращении к врачам маленький пациент не получил своевременной и адекватной помощи? Почему медики не проявили бдительности и внимания? Является ли это следствием недостаточной квалификации, отсутствия педиатрической подготовки или плохой организации врачебной помощи?
Оксана АКУЛОВА, фото предоставлено семьей МИХАЛКИНЫХ, Алматы

Хирург детской республиканской клинической больницы в Чебоксарах посчитал, что у 5-летнeго Артема Александрова, которого привезли на "скорой", проблемы с желудком. Через четыре дня мальчик умер от воспалительных процессов в организме. В настоящее время Следственный комитет устанавливает виновных лиц, причастных к смерти Артема. Его мать Кристина Александрова уверенно заявляет, что сына можно было спасти, и обвиняет в смерти ребенка детского врача-хирурга Кирилла Данилова. Спустя три месяца после случившегося женщина решила рассказать свою трагическую историю корреспонденту "Idel.Реалии".
Пишите или посылайте нам голосовые сообщения в WhatsApp.
— Я хотела, чтобы врач Кирилл Данилов раскаялся и попросил прощения, извинился хотя бы. Даже написала ему такое сообщение в одной из социальных сетей: "Меня не бойся, зла на тебя не держу, ответь, почему не помог моему ребенку? Что остановило?". Он мне не ответил, — говорит женщина.
За четыре дня до трагедии, 23 октября, Артем Александров попал в больницу. "Сын хорошо себя чувствовал весь день, пришел из садика активным и радостным, а вечером резко поднялась температура, заболел живот и началась рвота", — вспоминает мать мальчика. Вызвали скорую помощь. Осмотр Артема проводил хирург Кирилл Данилов. Мама погибшего ребенка рассказывает, что врач пощупал живот у сына и сказал, мол, ничего страшного, просто "воспален желудок" и отправил с медсестрой на клизму. Впоследствии оказалось, что хирург не оценил тяжести состояния ребенка. После того как сыну Кристины Александровой сделали клизму, его отпустили домой. Но уже на утро следующего дня ребенку стало еще хуже и маму с мальчиком снова увезли на "скорой" в больницу. Врачи уже ставили неутешительные прогнозы. Утром 27 октября у сына Кристины Александровой отказали все органы, а вечером он умер.
— Какой диагноз изначально поставил врач вашему сыну?
— После того, как 23 октября нас доставили на "скорой" в больницу, врач сказал, что у нас просто проблемы с желудком. Я запомнила его слова. Он сказал, что с моим сыном "ничего страшного". Артему сделали клизму и отправили домой. Утром на следующий день мой ребенок уже был весь в темно-красных пятнах, как позже я узнала — у нас начался процесс заражения крови. Мы снова вызвали "скорую", и нас привезли в ту же больницу. Там, после осмотра другим доктором, нам поставили тяжелый диагноз менингоэнцефалит (воспаление вещества головного мозга — "Idel.Реалии"). Артема положили в реанимацию, но уже в другую больницу — в "Городскую детскую больницу № 2" МЗ Чувашской Республики.
— Что говорили врачи в детской больнице?
— Дежурный врач-реаниматолог сказал мне, что у сына "состояние тяжелое, мало шансов на спасение — молитесь". Дальше становилось только хуже. Эти дни я проводила на лестничной площадке в больнице, у реанимации. Внутрь запрещали заходить. Только утром и вечером, два раза в день разрешали посмотреть в окошко реанимационной палаты через стекло. Это было очень страшно. Я слышала, как от боли стонет мой ребенок. 26 октября Артема ввели в кому, чтобы облегчить страдания, а на следующий день из реанимации вышел врач и сказал "отказали все внутренние органы, через 3-4 часа ваш сын умрет, готовьтесь". Мне даже не дали проститься с ним, пока мой мальчик был еще жив. Артем умер вечером 27 октября. Только тогда меня впустили в палату. Он так беспомощно там лежал, кожа была вся синего цвета. Забрала сына уже из морга, который находится около роддома, в котором он и родился. Вся жизнь тогда перевернулась, превратилась в какой-то ад.
— Вы считаете, что вашего сына можно было спасти?
— Виновным в смерти сына я считаю врача-хирурга Кирилла Данилова. По-моему мнению, он неопытный и совсем молодой специалист (мне известно, что он 1993 года рождения). Город у нас небольшой и все друг друга знают. Со слов моего знакомого медика, хирург должен был произвести тщательный осмотр, проверить показатели крови, так как в нашем случае была рвота — направить в инфекционное отделение. Когда я рассказала подробно свою историю в социальных сетях, мне приходили такие сообщения про врача: "неопытный", "с опухшей и покрасневшей ногой от ветрянки, высокой температурой отправил домой, а другой врач сразу госпитализировал", "при острых болях в животе сказал, что это просто отравление, а это был аппендицит". В первое время, переживая свое горе, я и не думала судиться. Моего мальчика уже не вернуть. Мой сын умер и он продолжает лечить других детей. Мне кажется, что в этой связи здоровье и жизнь других детей находятся под угрозой. Поэтому я решила предать свою историю огласке, чтобы люди были осторожны. Неизвестно сколько еще малышей этот врач "просмотрит".
В справке о смерти Артема Александрова вписан диагноз: синдром Уотерхауса-Фридериксена и менингококкемия. Сейчас Следственный комитет РФ по Чувашской Республике устанавливает виновных в смерти пятилетнего Артема. В январе было возбуждено уголовное дело по части 2 статьи 109 УК РФ ("Причинение смерти по неосторожности вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей") по факту ненадлежащего исполнения профессиональных обязанностей медицинскими работниками БУ "Республиканская детская клиническая больница" МЗ Чувашской Республики и "Городская детская больница № 2" МЗ Чувашской Республики, повлекшие смерть Александрова А.А.
В таких случаях дело заводят по статье 293 УК "халатность", по которой даются более суровые наказания, но Кристина Александрова, мать погибшего мальчика, опасается, что дело могут вообще завести в тупик, виновных не наказать, поэтому она решила провести судебно-медицинскую экспертизу в Ульяновской области. Экспертиза должна установить, была ли возможность вылечить ребенка при первичном обращении в случае правильно поставленного диагноза.
— Артем был спокойным, добрым и светлым мальчиком-ангелочком, — держа в руках фотографию старшего сына, рассказывает Кристина Александрова. — Ходил в логопедический садик. Мы неправильно проговаривали некоторые слова. Помогал мне с младшим сыном 4-летним Павлом. Это просто невыносимо осознавать, что был шанс спасти… Я знаю, что врачи могли переписать историю болезни, поэтому судмедэкспертизу тоже могут подделать. Делать экспертизу в другом регионе считаю, что надежнее.
Бойтесь равнодушия — оно убивает. Хотите сообщить новость или связаться нами? Пишите нам в WhatsApp. А еще подписывайтесь на наш канал в Telegram.
3-летний мальчик умер от ветрянки в больнице под Алматы, сообщает tengrinews.kz. В селе под Алматы трехлетний мальчик умер от ветряночного энцефалита - осложнения, вызванного ветряной оспой. В Управлении здравоохранения Карагандинской области рассказали о том, как распознать симптомы ветрянки и что приводит к осложнению.
Ветряная оспа – острая системная, обычно детская инфекция, вызываемая вирусом ветряной оспы – вирусом опоясывающего лишая (герпесвирус человека тип 3). Обычно начинается с умеренных общеинтоксикационных симптомов, которые вскоре начинают сопровождаться поражениями кожи: появляются пятна, папулы, пузырьки с последующим образованием корочек.
Среди пациентов группы риска в связи с опасностью тяжелых неврологических или других системных осложнений (например, пневмония) можно назвать взрослых, новорожденных и пациентов с ослабленным иммунитетом или имеющих определенные сопутствующие заболевания. Диагноз устанавливается клинически.
- Если вы или ваш ребенок заболели ветрянкой, необходима домашняя изоляция в течение 9 дней с начала болезни. В детских дошкольных учреждениях устанавливается карантин продолжительностью 21 день. В организм человека вирус ветряной оспы попадает через слизистые оболочки носа, рта и глотки. Затем вирус разносится по организму лимфой и кровью, проникает в кожу и слизистые оболочки, где происходит его размножение. Мишенями для вируса являются клетки шиповидного слоя кожи и эпителий слизистых оболочек. Иммунитет при ветряной оспе является нестерильным т.е. обусловливает невосприимчивость к новому заражению и не обеспечивает удаление вируса из организма. Непрямой путь передачи (через 3-и лица, имеющих защитный титр антител) не встречается. Как правило, подъем заболеваемости приходится на зимний период и начало весны. Заболеваемость имеет цикличность, рост числа заболевших каждые 3–4 года, - пояснили в облздраве.
У детей с нормальным иммунитетом ветрянка редко бывает тяжелым заболеванием. У некоторых малышей может быть частичный иммунитет, вероятно, приобретаемый трансплацентарно от матери до 6-месячного возраста.
У взрослых и детей с ослабленным иммунитетом инфекция может протекать в тяжелой форме. Умеренная головная боль, температура, недомогание могут появиться спустя 10–20 дней после заражения приблизительно за 24–36 часов до того, как возникают поражения кожи.
Симптомы
Первые высыпания в виде пятнистой сыпи могут сопровождаться непродолжительным покраснением кожи. В течение нескольких часов поражения прогрессируют до папул, а затем пузырьков, часто сильно зудящих. Эти элементы преобразуются в пустулы, а затем покрываются коркой. Поражения первоначально возникают на лице и теле и появляются в виде скоплений; некоторые пятна обнаруживаются даже тогда, когда ранее появившиеся элементы уже начинают покрываться коркой. Высыпание может быть генерализованным (в тяжелых случаях) или более ограниченным, но почти всегда поражает верхнюю часть туловища. Язвенные поражения могут быть обнаружены на слизистых оболочках. В ротовой полости пузырьки немедленно лопаются, развивается стоматит. что вызывает боли во время глотания. Поражения на волосистой части головы могут привести к болезненному увеличению затылочных лимфоузлов.
Осложнения
Ветряная оспа у детей редко бывает тяжелой. Тяжелое или смертельное заболевание более вероятно у взрослых, пациентов с подавленным T-клеточным иммунитетом (например, лимфоретикулярный рак) и тех, кто получает кортикостероиды или химиотерапию.
Возможно развитие вторичной бактериальной инфекции (обычно стрептококковой или стафилококковой), которая может привести к развитию флегмоны, в редких случаях - некротического фасциита или стрептококкового токсического шока.
У взрослых, новорожденных и пациентов с ослабленным иммунитетом всех возрастов, заболевание может осложниться пневмонией. Но обычно этого не происходит среди иммунокомпетентных маленьких детей. Также могут встречаться миокардит, гепатит и геморрагические осложнения.
Одно из наиболее распространенных неврологических осложнений – поражение ЦНС, которое развивается в 1/4000 случаев у детей. Также может возникнуть поперечный миелит. Синдром Рейе (Рея) - редкое, но серьезное осложнение в детском возрасте, может развиться спустя 3–8 дней после появления сыпи; аспирин увеличивает риск развития этого состояния. У взрослых энцефалит, который может быть опасным для жизни, встречается в 1–2/1 000 случаев ветряной оспы.
Именно поэтому необходимо обращаться за медпомощью. При наличии температуры и высыпаний необходимо вызывать врача на дом. В случае резкого ухудшения самочувствия-вызывать скорую. Не отказываться от госпитализации при наличии показаний лечения в стационаре.
Лечение, как правило, симптоматическое-снижение температуры, лечение осложненных форм ветряной оспы (стоматита, пневмонии, поражения ЦНС), применение противовирусных препаратов для лечения пациентов с ослабленным иммунитетом и другим пациентам, подверженным риску развития тяжелого заболевания.
Пациенты не должны приступать к занятиям в школе или возвращаться на работу, пока последние поражения не покроются корочкой. Инфекция обеспечивает пожизненный иммунитет.
Потенциально восприимчивые люди должны тщательно предотвращать контакты с людьми, способными к передаче инфекции.
Вакцинация
Вакцина в достаточной степени предохраняет от ветрянки и ее осложнений. Ее рекомендуют проводить детям в возрасте 12 месяцев и старше, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию. Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме.
Прививка против ветряной оспы не входит в Национальный календарь профилактических прививок Республики Казахстан. Вследствие чего самостоятельно закупается и ввозится на территорию РК фирмами –поставщиками в зависимости от спроса.
Независимо от производителя и фирмы-поставщика, все вакцины, ввозимая на территорию Республики, подвергаются проверке в Национальном центре экспертизы лекарственных средств и медицинских изделий Комитета контроля качества и безопасности товаров и услуг Министерства здравоохранения Республики Казахстан.
В настоящее время для профилактики ветряной оспы в мире применяется живая ослабленная вакцина Варилрикс™, является торговой маркой группы компаний ГлаксоСмитКляйн. Хотя вакцина может вызвать ветрянку, болезнь является обычно легкой (10 папул или пузырьков) и непродолжительной и вызывает небольшое число системных признаков. Имеется ряд противопоказаний.
В связи с отсутствием спроса у населения, ввоз вакцины в РК, в том числе в Карагандинскую область в 2019 году отсутствовал.
Заболеваемость по области
За 11 месяцев 2019 года заболеваемость ветряной оспой в Карагандинской области в сравнении с аналогичным периодом прошлого года снизилась на 6,52% (-375 случаев), в том числе среди детей до 14 лет –на 6,5%, среди подростков –на 20,5%.

Почти любые высыпания на коже ребёнка заставляют родителей нервничать. Действительно сложно понять, что это такое вообще появилось — ветрянка, крапивница или ребёнок где-то обжёгся. Врач-педиатр Ольга Евсейчик объясняет, как отличить один вид сыпи от другого, оказать первую помощь и оценить, срочно ли нужен врач (он, кстати, в любом случае нужен).

Ветряной оспой болеют вне зависимости от сезона. Заразиться можно только при прямом контакте с заболевшим человеком. Носитель вируса становится заразен за два дня до появления сыпи и остаётся заразным ещё 10 дней с момента начала высыпаний. Первые признаки болезни приходят не сразу — в промежутке с 10 по 21 день от контакта с больным.
Сначала появляются пятна и папулы (выпуклые пятна, которые возвышаются над кожей и прощупываются). Довольно быстро они превращаются в пузырьки с прозрачным содержимым. Когда пузырёк лопается, образуется мокнутие, со временем оно покрывается корочкой. Корочки могут держаться до нескольких недель.
Высыпания могут сопровождаться высокой температурой и слабостью. Сыпь зудит, поражает все участки кожи, включая волосистую часть головы, слизистые оболочки полости рта, глаз, области ануса и вульвы.
Все сыпи можно разделить на пятнисто-папулезные и пузырьковые. Ветряная оспа (или ветрянка) — самое распространённое заболевание среди пузырьковых сыпей. Она поражает практически 100% детей, у которых нет к ней иммунитета. Ежегодно по всему миру регистрируется 80-90 миллионов случаев, в основном — среди детей до шести лет. Сильные головные боли, высокая температура, которую не удаётся сбить, нарастающие вялость и сонливость, рвота, нарушения координации, нагноение элементов сыпи — эти симптомы требуют срочного врачебного осмотра.
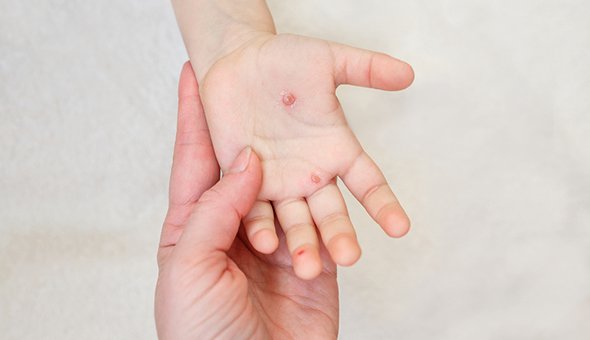
Многие люди уверены, что болели ветрянкой дважды, хотя переболевшие приобретают стойкий пожизненный иммунитет. Есть предположение, что несколько десятилетий назад за ветрянку принимали всем известную ныне энтеровирусную инфекцию, вызываемую вирусом Коксаки.
Заболевание регистрируется в течение всего года с максимальным подъёмом в конце лета и осенью. Источник инфекции — больной человек, который заразен 7-10 дней от начала болезни.
Пузырьки, в отличие от ветрянки, имеют плотную поверхность и легко не вскрываются, а ссыхаются со временем
Они могут быть болезненными, при расположении на стопах мешают ходить. Высыпания во рту, как правило, резко болезненны, поэтому ребёнок отказывается от еды и питья. На фоне характерной лихорадки это может приводить к обезвоживанию.
Как помочь ребёнку. Обеспечить его достаточным количеством прохладной жидкости и по мере необходимости сбивать температуру. Можно предлагать пить молочные коктейли, сладкие кисели, йогурты, лучше из чашки или трубочки, а не из бутылки, чтобы не травмировать сыпь во рту. Специфического лечения от этой болезни нет, она проходит сама за 7-10 дней.
В некоторых случаях может понадобиться повторный осмотр врача. Это касается любых признаков осложнений:
- обезвоживание (ребёнок не мочится больше восьми часов, не пьёт или не усваивает жидкость, плачет без слёз, у него сухие растрескавшихся губы);
- бактериальное инфицирование сыпи (нагноение элементов, кожа в области элементов становится горячей, болезненной на ощупь);
- асептический менингит (головные боли, при которых не помогают обезболивающие, рвота, высокая температура, вялость, сонливость и апатия).
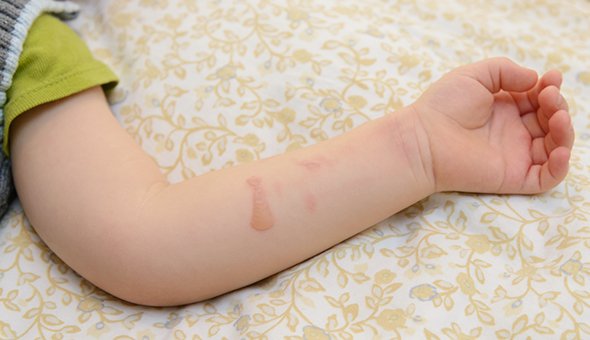
Не каждый пузырь — это вирус Коксаки или ветрянка. Особенно летом. Их часто путают с термическими ожогами второй степени.
Получить такие ожоги ребёнок может, скатившись в жаркий день с горячей горки или забежав босиком на горячий помост у бассейна. Маленькие дети не успевают вовремя среагировать на боль и не покидают горячее место, за это время на коже стоп могут образоваться пузыри. В отличие от ветрянки, при ожогах первой-второй степени у ребёнка не поднимается температура и нет воспалений во рту.
Похожую картину даёт ожог борщевиком. Это растение часто встречается в средней полосе России. Сок этого растения при попадании на кожу не проявляет себя никак, но резко повышает чувствительность кожи к солнечным лучам. В результате обычный солнечный свет вызывает пигментацию, а в течение нескольких суток образуются болезненные вялые пузыри, которые потом покрываются корками. Пигментация от них может держаться месяцами. Главная профилактика таких ожогов — показать детям опасное растение и объяснить, что при попадании сока на кожу нужно избегать солнечного света.
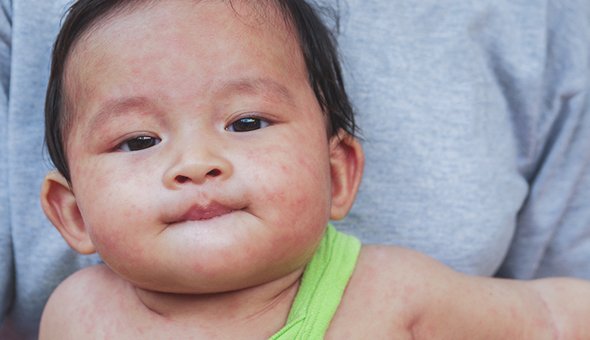
Второй вид сыпей — пятнистые и папулёзные сыпи. Заболеваний с такими проявлениями намного больше: скарлатина, краснуха, детская розеола, инфекционная эритема и другие. Но на первое место по актуальности педиатры ставят корь. В последнее время её стало намного больше из-за отказов от вакцинации.
До 1968 года, пока от кори не начали прививать, ею болели более 90% населения, смертность достигала 2-2,5%. Введение Глобальной стратегии иммунизации против кори ВОЗ в 2000 году позволило снизить смертность от кори по всему миру с 544 тысяч в 2000 году до 146 тысяч в 2013.
Вирус кори попадает в организм воздушно-капельными путём. Больной становится заразен через неделю после контакта с заразившим его и продолжает оставаться опасен вплоть до пятого дня от начала сыпи.
В первые два-три дня на внутренней поверхности щёк появляются мелкие белые точки, которые сравнивают с манной крупой или кристаллами соли. Это пятна Бельского-Филатова-Коплика. В следующие три-пять дней порциями появляется сыпь: в первый день пятна появляются на лице, потом на туловище и руках и, наконец, на ногах. Пятна крупные, склонны к слиянию, могут возвышаться над поверхностью кожи (папулы). Другие симптомы кори — высокая температура, насморк, кашель, конъюнктивит, общее недомогание.
Любое подозрение на корь — повод срочно обратиться к врачу. От кори не существует специфического лечения, но в некоторых случаях она протекает с серьёзными осложнениями. Поэтому наблюдение врача — обязательно.
Как помочь ребёнку. Все, что вы можете сделать для защиты себя и близких, — вакцинация против кори. Национальный календарь прививок предусматривает двукратную вакцинацию в возрасте одного года и шести лет. Люди старше шести лет могут быть привиты двукратно с минимальным интервалом в шесть месяцев. Если человек не привит, но произошёл контакт с больным корью, нужно срочно провести вакцинацию (в течение 72 часов). Детям до одного года, беременным женщинам, пациентам с иммунодефицитом проводится введение сывороточного иммуноглобулина в первые шесть суток после контакта.
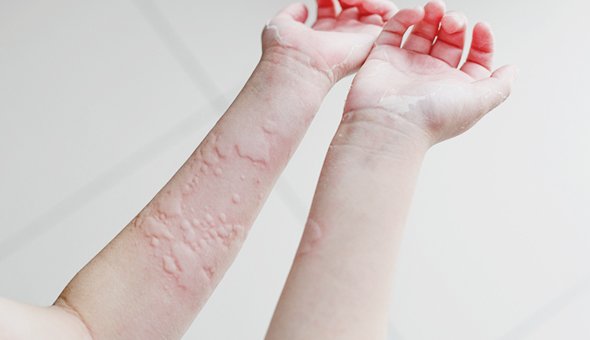
Примерно 20% людей хоть раз в жизни сталкиваются с крапивницей. Чаще всего это аллергическое состояние, при котором на коже возникают сначала пятна, а потом возвышающиеся волдыри неправильной формы. Всё это похоже на ожог крапивой (отсюда и название). Важный симптом крапивницы — интенсивный зуд.
На ощупь волдыри могут быть горячими, а если надавить на волдырь, он бледнеет в центре. Элементы крапивницы могут сливаться, бледнеть, изменять форму, исчезать, появляться при этом в другом месте. Продолжаться так может неделями и даже месяцами.
Пусковых факторов крапивницы — их ещё называют триггерами — очень много. К самым распространённым относят пищевые (орехи, особенно арахис, яйца, морепродукты), лекарственные (аспирин, препараты пенициллина), укусы насекомых. Крапивница может возникать в ответ на развитие бактериальных и вирусных заболеваний, на воздействие физических факторов (холод, жара, трение, солнечное излучение), на пыльцу растений.
Как помочь ребёнку. Все случаи крапивницы у детей нуждаются во врачебном осмотре. Если вы не знаете причину возникновения крапивницы, а она беспокоит более месяца, обязательно нужен осмотр врача. Врач постарается выявить триггер, потому что основа профилактики — избегать встречи с ним. Врач может назначить гипоаллергенную диету, ведение пищевого дневника, антигистаминные препараты. Если же появление крапивницы сопровождается развитием отёка Квинке, это уже неотложная ситуация. Нужно вызвать скорую помощь, а потом обратиться к аллергологу.
Фото: Shutterstock (CokaPoka, Tatyana Abramovich, Karen Grigoryan, phichet chaiyabin, MH-Lee)
Читайте также:


