Лечебное питание при пиодермии
Пиодермии -- группа острых и хронических, поверхностных и глубоких воспалительных заболеваний кожи, вызываемых гноеродными макроорганизмами.
На коже здорового человека обитает огромное количество гноеродных микробов, однако заболевание они вызывают только при определенных условиях.
Развитию пиодермий способствуют поверхностные травмы кожи, потертости, загрязнение кожи, несоблюдение гигиенических правил, а также переохлаждение и перегревание.
Часто пиодермии развиваются при сахарном диабете, функциональных расстройствах нервной системы, нарушениях питания, гипоавитаминозах А и С, хронических заболеваниях желудочно-кишечного тракта, гипофункции половых желез и многих других причинах.
По глубине расположения процесса пиодермии делятся на поверхностные и глубокие.
К поверхностным пиодермиям относятся остеофолликулит, импетиго, сикоз, угри.
Глубокие пиодермии -- это фурункул и другие заболевания.
Остеофолликулит -- воспалительное поражение волосяного мешочка, характеризуется образованием обычно множественных небольших, величиной 1--2 мм гнойничков, пронизанных в центре волосом и окруженных узкой розовой каймой. На 3--4--й день их содержимое подсыхает, появляются желтые корочки, после отпадения которых на коже не остается следов.
Остеофолликулиты могут быть единичными и множественными. Они локализуются на любом участке кожи, где имеются длинные или хорошо развитые пушковые волосы.
Отдельные гнойнички, разрастаясь периферически, могут достигать 5 мм в диаметре -- так называемое импетиго.
Сикоз -- множественные, гнездорасположенные на синюшно-красной или инфильтрированной коже остеофолликулиты и фолликулиты, находящиеся на различных стадиях развития и склонные к длительному, порой многолетнему рецидивирующему течению. Сикоз чаще наблюдается у мужчин, локализуется преимущественно в области усов и бороды, реже -- бровей, еще реже -- в области волосистой части головы, а также лобка и подмышечных впадин.
Угри -- воспаление сальных желез. Они чаще развиваются у юношей и девушек в период полового созревания и постепенно исчезают к 25--30 годам. Локализуются обыкновенные, или юношеские, угри на коже лица, верхней части спины и груди, где расположены наиболее крупные сальные железы.
Отдельный элемент угревой сыпи представляет собой воспалительный узелок ярко-розового цвета, полушаровидной или конической формы, величиной до 5 мм в диаметре. Нередко в центре угря в устье волосяного фолликула или выводного протока сальной железы располагается черная точка -- комедон. При выраженном воспалении на вершине узелка образуется пустула, которая вскрывается или подсыхает с образованием гнойной корочки. На месте угря при заживлении может остаться точечный рубчик.
Фурункул (чирей, веред) обычно развивается из фолликулита. В этом случае гнойный процесс распространяется в глубину по ходу волоса и захватывает весь волосяной мешочек и окружающую клетчатку. Образуются крупный, до 2-х см в диаметре, болезненный узел с гнойным содержанием. Через 2--3 дня в центре его появляется участок размягчения -- гнойная "головка", затем фурункул прорывается с выделением гноя. В месте прорыва видна омертвевшая ткань -- это верхушка так называемого некротического стержня. В последующие дни с гноем и кровью стержень отторгается. Через 2--3 дня дефект ткани заживает с образованием рубчика, слегка втянутого внутрь. Если происходит генерализованное образование фурункулов, говорят о фурункулезе.
Для лечения пиодермий врачи используют различные виды лечения: иммунотерапия (стафилококковый анатоксин, аутоваукцину), антибиотики -- с предварительным определением чувствительности к ним микроорганизмов, вызвавших данное заболевание у каждого конкретного пациента, аутогемотерапию, витамины А, группы В, С и другие общеукрепляющие средства.
Назначается диета с ограничением углеводов.
Местное лечение зависит от формы пиодермии. Кожу протирают дезинфицирующими лосьонами. При остеофолликулите кожу протирать 2%-ным салициловым или камфорным спиртом. Иногда вскрывают стерильной иглой и обрабатывают анилиновыми красками.
На невскрывшиеся фурункулы накладываются "лепешки" из чистого ихтиола, при вскрытии их показаны повязки с гипертоническим раствором, а после очищения язв -- повязка с мазями, содержащими антибиотики.
Очаги импетиго смазывают анилиновыми красками, мазями с антибиотиками или комбинированными мазями, содержащими кортикостероиды и антибиотики.
1. листья шалфея -- 1 часть;
листья мяты -- 1 часть;
цветки ромашки -- 1 часть.
3 ст. л. смеси залить 4 стаканами кипящей воды. Настаивать 30 минут. Процедить, траву отжать. Использовать для обработки при угревой сыпи и остеофолликулитах.
2. трава хвоща полевого -- 1 часть;
цветки липы обыкновенной -- 1 часть.
1 ст. л. смеси залить 1 стаканом кипящей воды. Настаивать 30 минут. Процедить, траву отжать. Ватным тампоном протирать лицо при жирной коже и угревой сыпи.
3. корень лопуха большого -- 3 части;
корень девясила высокого -- 3 части;
трава зверобоя продырявленного -- 4 части.
1 ст. л. смеси залить 1 стаканом кипящей воды, кипятить 30 минут, настаивать 1 час. Принимать по 3/4 стакана 2--3 раза в день при обыкновенных угрях.
4. цветки календулы лекарственной -- 3 части;
лист подорожника большого -- 3 части;
цветки ромашки аптечной -- 2 части;
трава шалфея лекарственного -- 3 части;
трава зверобоя продырявленного -- 4 части;
корень девясила высокого -- 3 части;
корень хвоща полевого -- 2 части.
Приготовить настой, см. рецепт № 2. Принимать по 1/2 стакана настоя или отвара 3 раза в день до еды при пиодермиях.
5. трава будры -- 1 часть;
трава вероники -- 1 часть.
2 ст. л. смеси залить кипятком, кипятить 10 минут в 0,5 л воды в закрытом сосуде, настаивать 4 часа, процедить.
Применять для обработки при гнойничковых заболеваниях кожи.
6. Взять в равных количествах:
цветочные корзинки ноготков;
трава хвоща полевого;
листья вербены;
лепестки цветков розы;
кора дуба;
листья ежевики.
6 ст. л. смеси залить 1 л кипятка и кипятить 15 минут. Процедить.
Принимать для обработки кожи при пиодермиях.
7. череда трехраздельная (трава) -- 1 часть;
хвощ полевой (трава) -- 1 часть;
шиповник (цветки) -- 1 часть;
календула (соцветия) -- 1 часть;
кора дуба -- 1 часть;
ежевика сизая (листья) -- 1 часть.
1 ст. л. смеси залить 1 стаканом кипятка, кипятить 10 минут, настаивать 2 часа, процедить. Применять в качестве примочек при угрях и кожных сыпях.
8. листья грецкого ореха -- 1 часть;
трава ясменника душистого -- 4 части;
цветки липы -- 5 частей.
1 ст. л. смеси заварить в 1,5 стаканах кипятка. Настаивать 4 часа. Процедить. Принимать по 1 стакану перед завтраком при остеофолликулите, импетиго и пр.
9. Спаржа лекарственная.
Измельчить корни, корневища, молодые побеги и траву. 3 ч. л. сырья залить 1 стаканом кипятка. Настаивать 2 часа, процедить.
Принимать по 1--2 ст. л. 3 раза в день.
10. Из корней одуванчика приготовить порошок (измельчить в кофемолке). Принимать по 1 щепотке 3 раза в день с водой за 0,5 часа до еды.
11. Корни и трава одуванчика 1 ч. л. Настаивать 1 час в 1 стакане кипятка. Процедить. Принимать по 1/4 стакана 4 раза в день за 0,5 часа до еды.
12. Подмаренник желтый, сухая трава и цветки.
1 ст. л. подмаренника залить 2 стаканами кипятка, настаивать 4 часа, процедить. Принимать по 0,5 стакана 3--4 раза в день до еды.
Более крепкий настой употреблять для обмываний кожи и для ванн.
14. Трава буковицы лекарственной.
2--3 ст. л. травы буковицы лекарственной залить 1 стаканом кипятка. Как остынет, процедить. Принимать по 1 ст. л. 3--4 раза в день.
15. Свежим соком дымянки аптечной смазывают пораженные места.
16. Купена лекарственная -- 2 ст. л. свежих, мелко порезанных корневищ залить 0,5 л кипятка, плотно укрыть, настоять 2--3 часа. Использовать для умывания при гнойничковых заболеваниях кожи. Осторожно! Растение ядовито, только для наружного применения.
17. Сваренную в молоке луковицу тигровой лилии прикладывать к фурункулам и другим поражениям кожи.
18. Пажитник сенной.
1 ст. л. семян пажитника варить в 1 стакане воды до получения кашицы, которую раскладывают тонким слоем на ткань и накладывают на больное место.
19. Рогоглавник пряморогий.
Смешать 5 г травы рогоглавника с:10 г вазелина; 10 г ланолина; 45 г свиного сала.
Полученной мазью смазывать угри, фурункулы и пр.
20. Лечение алоэ древовидным.
Алоэ, предназначенное для приготовления лекарства, последние 5 дней не поливать.
Измельчить на мясорубке 500 г алоэ трех-пятилетнего возраста, добавить 800 г майского меда и 200 г кагора или портвейна. Смесь тщательно перемешать, переложить в темную стеклянную банку. Банку плотно закрыть и убрать в темное место на неделю. После этого срока лекарство готово.
Первые 5 дней по 1 ч. л. за 1 час до еды один раз в день, начиная с 6-го дня -- по 1 ч. л. три раза в день. Курс лечения -- 2--3 месяца.
21. Крепкий отвар из корневища пырея ползучего (1:5) по 1 стакану 3 раза в день после еды. Лечит фурункулез.
22. Свежим соком одуванчика смазывать угри.
23. Отвар вербены лекарственной, применяемой наружно, лечит самые упорные фурункулы.
24. 4 ч. л. травы дубравника пурпурового залить 1 стаканом кипятка. Через два часа процедить. Выпить в течение дня в четыре приема.
Такой же настой можно применять наружно в виде примочек и добавлять в ванны.
25. Отвар корня окопника лекарственного использовать для обмываний кожи и примочек при фурункулезе.
26. Для смягчения кожи и ускорения созревания фурункулов делают горячие компрессы из порошка растертых семян льна, замоченного кипящей водой.
27. Свежим соком картофеля протирать кожу.
28. Натереть на мелкой терке обыкновенную свеклу, кашицу собрать в кусочек марли или бинта и прикладывать к прыщам и гнойникам.
29. Свежие измельченные листья сельдерея применять наружно для лечения гнойных заболеваний кожи.
30. Взять древесину, подточенную червями, приготовить порошок. Смешать порошок с чистым свиным жиром. Мазать тело после купания полученным кремом.
31. Зубчики чеснока, отваренные в молоке, прикладывать к фурункулам. Созревание фурункула ускорится.
32. Тибетский рецепт:
Гороховую или фасолевую муку в виде кашицы прикладывать к нарывам, фурункулам и т. п.
33. "Медовая лепешка".
Муку смешать с медом, сформировать лепешку, приложить к гнойнику. Зафиксировать пластырем или повязкой.
34. Для активации защитных сил организма рекомендуем один из следующих рецептов:
1. 100 г меда;
100 г сливочного масла;
100 г смальца или гусиного жира;
15 г сока алоэ (столетника);
100 г какао.
Все перемешать, предварительно поставив на водяную баню. Не кипятить.
Принимать по 1 ст. л. раствора, разведенного в 1 стакане горячего молока, два раза в день (утром и вечером).
2. Листья алоэ 3--5-летнего возраста выдержать в темноте (лучше в холодильнике) 12--14 дней, затем промыть, измельчить. Залить кипяченой водой в отношении 1:3. Оставить на 1--1,5 часа. Полученный сок отжать.
100 г сока алоэ;
500 г измельченных грецких орехов;
300 г меда.
Все перемешать. Принимать по 1 ст. л. 3 раза в день за 30 минут до еды.
3. шиповник коричный (плоды);
малина обыкновенная (плоды);
смородина черная (листья);
брусника обыкновенная (листья).
Из смеси приготовить настой следующим образом:
2 ст. л. смеси залить в термосе 2 стаканами кипятка. Через час слить, процедить, сырье отжать. Добавить 2 ч. л. меда. Перемешать. Принимать по 1/2 стакана 2 раза в день в качестве витаминного средства.
35. Для лечения пиодермий успешно применяются ванны. Применять только после разрешения острого процесса.
1. 300 г травы буковицы лекарственной заварить 3 л крутого кипятка. Настоять 1 час. Вылить в ванну с водой. Температура воды 36--38 о С, продолжительность процедуры -- 15 минут.
2. 250 г листьев грецкого ореха отварить в 1 л воды, настоять 45 минут. Использовать для лечебной ванны.
3. 2 ст. л. травы кирказона ломоносовидного кипятить 10 минут в 1 стакане воды. Употреблять для ванн и компрессов.
Профилактика пиодермий заключается в содержании кожи в чистоте (частое мытье, смена белья). Большое значение имеет также предохранение кожи от травматизации и мацерации, борьба с усиленной потливостью.
Укреплению организма способствуют занятия физкультурой, достаточное пребывание на свежем воздухе, полноценный сон, правильное питание.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Пиодермии (гнойничковые болезни кожи) являются наиболее распространенными кожными заболеваниями во всех возрастных группах. По-видимому, это обусловлено тем, что возбудители пиодермий – стафилококки и стрептококки – часто обнаруживаются в окружающей человека среде (в воздухе, пыли помещений, а также на одежде, коже человека).
Бактериальные инфекции кожи являются междисциплинарной проблемой, они встречаются в практике хирургов, терапевтов, педиатров, гинекологов.
Пиодермии (от греч. pyon – гной, derma – кожа) составляют обширную группу различных по клиническим формам, течению и прогнозу дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков и подкожной жировой клетчатки (рис. 1).
Заболевания кожи, связанные с деятельностью бактерий, как патогенных, так и условно-патогенных, характеризуются нозологическим многообразием. Инфекционный процесс при пиодермиях порой не ограничивается лишь локальным эффектом – развитием воспаления, но может нанести серьезный урон общему состоянию организма (например, синдромы стафилококкового и стрептококкового токсического шока), приводит к возникновению заболеваний, протекающих без воспалительных явлений (точечный кератолизис) [1, 2].
Возбудителями пиодермии являются в основном стафилококки и стрептококки, относящиеся к грамположительной микробной флоре. Возникновение нагноения кожи под влиянием стафилококков и стрептококков объясняется воздействием на нее различных продуктов метаболизма, выделяемых пиогенными кокками в процессе их жизнедеятельности (экзотоксины, энтеротоксины, ферменты и др.).
В российской дерматологии общепризнанной является классификация пиодермий, предложенная Jadasson (1949) в модификации А.А. Каламкаряна (1954) и С.Т. Павлова (1957), согласно которой пиодермии в зависимости от возбудителя традиционно разделяют по этиологическому принципу – стафилодермии и стрептодермии, а также смешанные – стрептостафилодермии. По протеканию заболевания выделяют острые и хронические формы; по глубине поражения – поверхностные и глубокие, а по механизму возникновения – первичные и вторичные.
Клинические проявления гнойничковых болезней кожи разнообразны. Наиболее распространенными являются фолликулиты, вульгарный сикоз, фурункул, карбункул, гидраденит, импетиго, хроническая язвенная пиодермия. У грудных детей может развиться эпидемическая пузырчатка новорожденных и др.
Пиодермия часто осложняет зудящие кожные заболевания (так называемая вторичная пиодермия), особенно чесотку, экзему, нейродермит, атопический дерматит. Нередко вторичная пиодермия наблюдается при пузырчатке, опоясывающем герпесе, микозах, язвенно-некротическом ангиите.
Лечение гнойничковых заболеваний кожи остается одним из актуальных вопросов терапии дерматозов [3].
Лечение пиодермий всегда должно быть комплексным и включать особый режим поведения и ухода за кожей, диету, местные и системные препараты, а также физиотерапевтические процедуры.
В лечении гнойничковых заболеваний кожи необходимо соблюдать основной принцип, а именно – проводить этиотропное лечение, т. е. воздействующее на возбудителя, и патогенетическое – для устранения способствующих пиодермии факторов и коррекции сопутствующей патологии.
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей, как в очаге поражения, так и вне его.
При локализованных формах заболевания не рекомендуется мыть кожу лишь в очаге поражения и вблизи него, а при диссеминированном процессе мытье запрещается вообще.
Волосы в области расположения пиодермических элементов необходимо состричь (не брить!).
Непораженную кожу обрабатывают, особенно тщательно в окружности очага поражения, дезинфицирующими растворами (1–2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия и др.).
С целью предотвращения распространения инфекции ногти должны быть коротко острижены, дважды в день их обрабатывают 2% спиртовым раствором йода.
При длительно текущих процессах, а также при множественных высыпаниях особое внимание следует уделить диете: питание должно быть регулярным, полноценным, богатым витаминами; резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Для местного лечения поверхностных форм пиодермий используют спиртовые растворы (салициловой кислоты, камфоры), анилиновые красители (фукорцин, 1% бриллиантовый зеленый, 0,1% калия перманганат), топические антисептические и антимикробные препараты. При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода (водорода пероксид) и смазыванием дезинфицирующими растворами: нитрофуралом 0,1%, йода раствором спиртовым 5%. В качестве антисептических средств широко применяют хлоргексидин (0,5% спиртовой или 1% водный раствор хлоргексидина биглюконата), диоксидин, эвкалипта листьев экстракт, микроцид, повидон-йод и др.; для наружного лечения также эффективны аэрозоли, т. к. они равномерно наносятся на поверхность, быстро проникают в кожу: триамцинолон, гидрокортизон + окситетрациклин, лифузоль, декспантенол. На распространенные множественные очаги наносят мази, содержащие антибиотики и сульфаниламиды: 2% мазь, крем фуцидина, 2% мазь мупироцина, сульфадиазин, бацитрацин + неомицин, сульфатиазол серебра, левомеколь, гелиомициновая мазь 4%, линкомициновая мазь 2%, гентамициновая мазь 0,1%. Курс лечения составляет 7–14 дней.
Топические комбинированные глюкокортикостероидные препараты с противовоспалительным и антибактериальным действием назначают при вторичной пиодермии основных дерматозов (атопического дерматита, чесотки, экземы и др.): фуцикорт, фузидовая кислота, гидрокортизон + окситетрациклин, лоринден С, целестодерм с гарамицином, травокорт и др. Курс лечения 7–14 дней.
При лечении поверхностных форм пиодермий (остиофолликулиты, фолликулиты, импетиго, эктима) хороший терапевтический эффект был получен при использовании сульфатиазола серебра – 2% крема аргосульфан [4].
После первичной обработки глубоких ограниченных очагов стафилококковой инфекции показаны также рассасывающие средства, ферменты, мази, ускоряющие репаративные процессы в коже, обеспечивающие глубокое проникновение лекарственного препарата и ограничивающие распространение гноя: ихтаммол, 0,25% раствор трипсина, химотрипсин, левосин, пиолизин, актовегин, солкосерил, цинка гиалуронат.
Для лечения язвенных поражений при пиодермии применяют эпителизирующие мази и повязки, для очищения от некротических масс – ируксол, трипсин, химотрипсин. В последнее время впечатляющий эффект при лечении язвенных дефектов при пиодермии получен от применения 2% крема аргосульфан. В качестве действующего начала содержит серебряную соль сульфатиазола, которая обладает мощным антибактериальным эффектом на грамотрицательные и грамположительные микроорганизмы (стафилококки, стрептококки, вульгарный протей, кишечная палочка, клостридии и др). и более чем на порядок превосходит аналогичное действие одних сульфаниламидов. Ионы серебра, содержащиеся в креме, ослабляют сенсибилизирующие свойства сульфаниламидов, а благодаря связыванию с РНК микробных клеток они обладают и бактериостатическим действием. Серебряная соль сульфатиазола обладает слабой растворимостью и всасываемостью с раневой поверхности, что позволяет длительно поддерживать более-менее постоянную концентрацию препарата в очаге воспаления. Сульфатиазол, как составная часть крема, подавляет размножение микроорганизмов. Гидрофильная основа крема, имеющая оптимальное значение рН и содержащая большое количество воды, обеспечивает местное анальгезирующее действие и увлажнение раны, способствуя репарации тканей. Препарат наносится на очаги поражения 2–3 р./сут.
Мы применяли аргосульфан при лечении гангренозной пиодермии. Его применение в составе комплексной терапии позволило добиться у всех больных полного или почти полного клинического излечения. Это выражалось в уменьшении или исчезновении болевых ощущений при перевязках и вне их, в очищении язвенного дефекта от некротических тканей и появлении зрелых грануляций и краевой эпителизации в области язв, а также в отсутствии или резком снижении роста микрофлоры. Использование аргосульфана у всех пациентов приводило к быстрому рубцеванию язв (в среднем в течение 20–22 дней в зависимости от глубины и обширности дефекта), при этом в процессе лечения больные не отмечали никаких побочных эффектов от проводимой местной терапии.
В целях санации всей кожи рекомендуют общее ультрафиолетовое облучение или обтирание визуально здоровой кожи дезинфицирующими средствами. При отсутствии эффекта от наружного лечения глубоких поражений на лице, шее (фурункул, карбункул), при пиодермиях, осложненных лимфангитом, лимфаденитом, показано этиотропное лечение антибиотиками широкого спектра действия (парентерально или внутрь).
Системные антибиотики при пиодермиях применяют при длительном хроническом течении процесса, большой его распространенности, наличии общих явлений (лихорадка, головная боль, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице, особенно в области носогубного треугольника.
Лечение больных хронической пиодермией системными антибактериальными препаратами должно быть основано на результатах бактериологического анализа с определением чувствительности к ним микрофлоры.
В последние годы препараты пенициллина практически не применяются в терапии пиодермии. В настоящее время наиболее эффективными и в то же время вызывающими наименьшее число побочных реакций являются антибиотики – макролиды (эритромицин, джозамицин, кларитромицин и др.), линкомицин, тетрациклины (тетрациклин, метациклин, доксициклин). Можно назначать также рифампицин, цепорин, цефазолин, цефалотин, цефотаксим, цефтриаксон и другие антибиотики, устойчивые к β-лактамазам и имеющие широкий спектр действия. Разовые и курсовые дозы антибиотиков, способ их введения подбирают индивидуально в зависимости от клинической картины и течения процесса.
Реже антибиотиков, обычно при их непереносимости, применяются сульфаниламидные препараты, которые менее эффективны и нередко вызывают токсидермии. Обычно используют препараты пролонгированного действия (сульфамонометоксин, ко-тримоксазол и др.).
В амбулаторной практике целесообразно применять только антибиотики для приема внутрь с высокой биодоступностью и длительным периодом полувыведения (что позволяет снизить количество приемов в течение суток), при этом воздействие на микрофлору кишечника должно быть минимальным.
При лечении в условиях стационара предпочтение отдают парентеральному введению антибактериальных препаратов. При ступенчатом лечении вначале антибиотик назначают парентерально, а при положительной динамике состояния больного (через 3–7 сут) переходят на его применение внутрь. При первичных инфекциях кожи выбирают антибиотики пенициллинового ряда, альтернативные препараты – цефалоспорины II и III поколения, линкозамиды и фторхинолоны. При легкой или средней форме протекания болезни назначают лекарственные формы для приема внутрь.
При остром течении болезни антибиотик назначается курсом не менее чем на 5–7 сут, при хроническом – на 7–10 сут.
Помимо антибактериальной терапии при хронических формах пиодермии широко применяется иммунотерапия. К средствам активной специфической иммунотерапии относятся стафилококковый анатоксин (нативный и адсорбированный) и стафилококковый антифагин, стафилопротектин, представляющий собой смесь цитоплазматического стафилококкового антигена и анатоксина (препарат вводят подкожно в область нижнего угла лопатки 2 р./нед.). Первая инъекция в дозе 0,3 г, последующие четыре – по 0,5 г. Больным с тяжелыми заболеваниями внутренних органов, что является противопоказанием для проведения активной иммунотерапии, назначают антистафилококковый γ-глобулин или антистафилококковую гипериммунную плазму.
С целью стимуляции неспецифических факторов иммунитета используют аутогемотерапию, пирогенал, продигиозан, диоксометилтетрагидропиримидин, спленин, настойку китайского лимонника, экстракт элеутерококка, гемотрансфузии.
В терапии рецидивирующих, упорно протекающих пиодермий широко применяются иммуностимуляторы, особенно в тех случаях, когда есть возможность подтвердить факт иммунных нарушений: препараты тимуса (тималин, тактивин и др.), препараты γ-глобулинов (γ–глобулин внутримышечный и др.), синтетические химические вещества (левамизол, диуцифон, изопринозин), стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицет (актинолизат), азоксимера бромид (полиоксидоний). Перспективны стимуляторы выработки интерферонов (оксодигидроакридинилацетат натрия, меглюмина акридонацетат и др.). При всех хронических, вялотекущих формах пиодермии показаны аскорбиновая кислота и витамины группы В и препараты, улучшающие микроциркуляцию (пентоксифиллин, ксантинола никотинат и др.).
При различных формах хронических глубоких пиодермий (язвенно-вегетирующая, гангренозная пиодермии) к антибиотикотерапии присоединяют системные глюкокортикоиды (преднизолон 30–60 мг/cут, метилпреднизолон, бетаметазон), цитостатики (азатиоприн 150 мг/сут, проспидия хлорид).
При лечении абсцедирующего и подрывающего фолликулита Гоффманна применяют изотретиноин из расчета 0,5–1 мг/кг массы тела в течение нескольких месяцев или комбинацию системных антибиотиков и глюкокортикоидов.
В комплексную терапию пиодермий входят физиотерапевтические процедуры: ультрафиолетовое облучение, сухое тепло, УВЧ, низкоэнергетическое лазерное излучение, wiRA-терапия – коротковолновое инфракрасное излучение, прошедшее фильтрацию через воду (780–1400 нм).
Профилактика пиодермий, как первичная (у лиц без гнойничковых заболеваний в анамнезе), так и вторичная, предусматривающая предупреждение рецидивов пиодермии, заключается в проведении определенных мероприятий на производстве и в быту.
На производстве необходимо устранение факторов, приводящих к нарушению санитарно-технических и санитарно-гигиенических норм, производственному травматизму и микротравмам.
Одним из средств борьбы с пиодермиями является своевременная обработка микротравм, для чего применяют растворы анилиновых красителей, спиртовой раствор йода, а также пленкообразующий аэрозоль нитрофурал.
Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, ЛОР-органов и др.).
Вторичная профилактика пиодермии включает периодические медицинские осмотры, учет и анализ заболеваемости, диспансеризацию больных, проведение противорецидивной терапии (стафилококковый анатоксин, витамины, общие УФО, уход за кожей, санация фокальной инфекции).
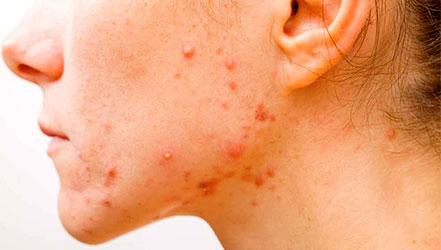
Представляет собой гнойно-воспалительный процесс кожных покровов. В отдельных случаях может поражаться и подкожная сетчатка. Провоцируют развитие этой кожной патологии патогенные бактерии – стафилококки, синегнойная палочка и стрептококки [3] . Пиодермии представляют собой не менее 1/3 всех заболеваний кожи.
В регионах с теплым климатом сезонности заболеваемости не прослеживается, в то время, как в странах с холодным климатом пик обострения пиодермий наблюдается именно в холодные месяцы – с октября по апрель.
Существует ряд профессий, при которых повышается риск заболевания пиодермией, к ним относятся:
- 1 работники сельского хозяйства;
- 2 водители, кондукторы, проводники;
- 3 шахтеры;
- 4 люди, работающие на деревообрабатывающем производстве.
Пиодермии, протекающие в легкой форме, не оставляют после себя следов, так как кожные покровы поражены неглубоко и полностью восстанавливаются. Хроническая форма затрагивает глубокие слои и оставляет после себя рубцы.
Пиодермия может возникнуть первично на здоровых кожных покровах и проявиться вторично, как осложнение после зудящих болезней кожи. Способствовать развитию данной патологии могут следующие факторы:
- аллергическая реакция кожных покровов, независимо от ее происхождения;
- мелкие травмы кожи: порезы, укусы, царапины, расчесы после укусов насекомых, микротравмы вследствие натирания обувью или тесной одеждой;
- иммунное поражение кожи;
- переохлаждение или перегревание кожных покровов;
- повышенная чувствительность к гнойным инфекциям;
- изменение pH кожи;
- патологии ЖКТ.
Благоприятным фоном для появления пиодермии могут быть:
- 1 злоупотребление курением и алкогольными напитками;
- 2 стрессы;
- 3 голодание и неполноценное питание;
- 4 нарушение работы ЦНС;
- 5 общее снижение иммунитета;
- 6 нарушения работы внутренних органов;
- 7 тонзиллит и кариес;
- 8 болезни крови;
- 9 аутоиммунные патологии;
- 10 сахарный диабет;
- 11 авитаминоз;
- 12 ожирение или истощение организма;
- 13 недостаточное соблюдение правил личной гигиены;
- 14 себорея.
Обычно причиной данного заболевания является стафилококк или стрептококк. Самые распространенные типы пиодермии:
Соответственно и симптомы болезни зависят от типа пиодермии. К общим симптомам можно отнести:
- 1 озноб и повышение температуры;
- 2 увеличение лимфоузлов;
- 3 сухость кожных покровов, шелушение;
- 4 слабость;
- 5 разные типы поражения тканей.
К примеру, при гидрадените в подмышечной впадине формируется фурункул, который беспокоит больного, вызывая острую боль при каждом движении. Фолликулит проявляется небольшими гнойничками с узелками синеватого цвета. При остиофолликулите в области гнойников наблюдается покраснение кожных покровов [4] . Карбункулы – это гнойники достаточно большого размера, с покраснением и отечностью.
Пиодермия чревата септическими осложнениями. При несвоевременной терапии болезнь может перейти в гангренозную форму, развиться гнойный лимфаденит и абсцесс.
К основным профилактическим мероприятиям для предотвращения развития пиодермии относят:
- неукоснительное соблюдение правил личной гигиены дома и на работе;
- регулярные медицинские осмотры;
- своевременное лечение заболеваний ЖКТ и ЛОР, кожных патологий, кариеса;
- пациентам с сахарным диабетом следует тщательно ухаживать за кожными покровами и по возможности не допускать микротравм;
- здоровый образ жизни;
- правильное сбалансированное питание;
- своевременно и тщательно обрабатывать порезы и царапины;
- занятия спортом и физкультурой.
После диагностики, которая включает анализы мочи и крови, микробиологический анализ соскоба с пораженных тканей, визуальный осмотр кожных покровов и определения культуры возбудителя болезни, врач дерматолог или инфекционист назначает лечение.
Терапию начинают с антибактериальных средств, причем антибиотик необходимо подбирать с учетом результатов бактериального посева. Затем подключают витаминные комплексы и иммуностимулирующие препараты.
Если болезнь стремительно прогрессируют, то назначают препараты, стимулирующие микроциркуляцию в тканях. При хронической форме пиодермии рекомендованы цитостатики. Из физиотерапевтических процедур показаны облучения лазером.
Антибиотики используют не только в виде таблеток или инъекций, а и в качестве мазей, как основу для компрессов или делают орошения язвочек. На карбункула и фурункулы накладывают повязки с димексином в сочетании с антибактериальными средствами, которые способствуют отторжения гноя из раны.
В отдельных случаях фурункула вскрывают хирургическим путем.
Полезные продукты при пиодермии
Рацион больного пиодермией должен включать нежирные и низко углеводные продукты с высоким содержанием витаминов и клетчатки:
- свежеотжатые фруктовые и овощные соки;
- нежирные кисломолочные продукты;
- свежую листовую зелень;
- кашенную капусту;
- постное мясо и рыбу;
- куриную и говяжью печень;
- отварные перепелиные и куриные яйца;
- макароны из пшеницы твердых сортов;
- масло и семена льна;
- соблюдать питьевой режим – ежедневно выпивать не менее 1,5 л воды;
- сухофрукты, как источник калия;
- кашу из гречневой крупы;
- хлеб с отрубями;
- первые блюда на основе овощных бульонов.
- 1 накладывать на раны повязки с запеченным репчатым луком дважды в день, держать в течение 20-30 минут [2] ;
- 2 замочить в горячем молоке листья лопуха и прикладывать их к ранам;
- 3 обрабатывать воспаленные участки свежим соком календулы;
- 4 для регенерации кожных покровов принимать 3р. в день по 0,5 чайной ложки пивных дрожжей;
- 5 развести 2 г мумие в чайной ложке теплой воды, пропитать ватный диск и прикладывать к ранам;
- 6 несколько раз в день смазывать нарывы коричневым хозяйственным мылом;
- 7 разрезать лист алое и прикладывать к нарыву срезом к ранам, это ускорит отторжение гноя;
- 8 стараться пить как можно чаще березовый сок;
- 9 накладывать на раны повязку с кашицей, приготовленной из свежих измельченных листьев подорожника [1] ;
- 10 прикладывать к нарывам кашицу из свежего картофеля. Держать 15-20 минут;
- 11 обрабатывать нарывы 2 раза в день яблочным уксусом;
- 12 смазывать воспаленные участки кожи маслом чайного дерева;
- 13 промывать вскрывшиеся нарывы отваром на основе цветов ромашки лекарственной;
- 14 для созревания карбункулов и фурункулов прикладывать к ним мякоть инжира.
При пиодермии следует исключить продукты, которые могут спровоцировать рецидив заболевания или замедлить процесс выздоровления. К ним относят:
- полуфабрикаты и фаст фуд;
- жирные сорта рыбы и мяса;
- алкогольные напитки;
- маринованные овощи;
- колбасные изделия и консервы;
- магазинные соусы и майонез;
- жирную молочную продукцию;
- сладкую газировку;
- сдобу и магазинные сладости;
- жиры животного происхождения;
- крепкий чай и кофе;
- жареную пищу.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Читайте также:


