Корь статистика заболеваемости в свердловской области
 | |




В Свердловской области начался рост заболеваемости корью среди населения. По состоянию на 29.11.2016 зарегистрировано 60 случаев кори, в том числе 39 детей, из них лабораторно подтверждены 30 случаев. Данная ситуация привела к формированию очагов заболевания в организованных коллективах и местах проживания.
Среди детей в подавляющем большинстве случаев заболели не привитые, родители которых оформили ранее официальный отказ от медицинских прививок и несколько детей, имеющих медицинский отвод в связи с серьезными заболеваниями.
Среди взрослых заболевших есть и не привитые, и есть те, которые в детстве были вакцинированы против кори. Вакцинальный иммунитет с годами снижается (пожизненный иммунитет формируется только после перенесенной кори), поэтому можно заболеть и перенести заболевание в легкой форме. При возникновении очагов кори по месту проживания и работы всем контактным необходимо сделать вакцинацию против кори, в том числе тем у кого последняя иммунизация была более 10 лет назад без ограничения возраста.
Корь - высоко контагиозное заболевание, которое передается от человека к человеку не только воздушным путем, но и через вентиляционные системы. Регистрируются случаи заболевания корью взрослых, проживающих в одном подъезде с больными корью, выявленными ранее.
Учитывая вышеизложенное, Министерство здравоохранения Свердловской области информирует:
Корь - острое инфекционное заболевание, характеризующееся подъемом температуры до 38-40° С, общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, поэтапным появлением сыпи.
Возбудитель кори – вирус, во внешней среде не устойчив: погибает при комнатной температуре в течение 5-6 часов, под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50˚ С.
Резервуар и источник инфекции – больной человек. Больной заражен в течение 8-10 дней.
Естественная восприимчивость людей очень высокая, после заболевания вырабатывается иммунитет на всю жизнь. Повторные заболевания корью крайне редки.
Распространение вируса происходит воздушно-капельным путем , с капельками слюны, при чихании, кашле, разговоре. С потоком воздуха вирус может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев.
Высокая и всеобщая восприимчивость к кори в сочетании с легкостью передачи возбудителя обуславливает её широкое распространение, в первую очередь среди детей.
В последнее время в связи с массовой противокоревой иммунизацией детей все чаще стали болеть корью взрослые, отличительной чертой заболевания у взрослых является выраженная интоксикация.
Клиническая картина – инкубационный (скрытый) период в среднем 9 дней, максимальный - 21 день. Выделяют три периода течения инфекции:
-катаральный период (период воспаления);
- период реконвалесценции (период выздоровления).
В целом катаральный период продолжается 3-5 дней, у взрослых иногда затягивается до 6-8 дней.
Для периода высыпания характерно появление сливающейся сыпи в виде пятен розового или красного цвета:
в первый день элементы сыпи появляются за ушами, на волосистой части головы, на лице и шее, верхней части груди;
на второй день высыпания сыпь покрывает туловище и верхнюю часть рук;
на третьи сутки элементы сыпи выступают на нижних конечностях, а на лице бледнеют.
Период высыпания сопровождает усиление катаральных явлений - насморка, кашля, слезотечения, светобоязни; температура тела высокая.
Период реконвалесценции (период выздоровления) проявляется улучшением общего состояния. Нормализуется температура, постепенно исчезают катаральные симптомы. Элементы сыпи бледнеют и исчезают. После её исчезновения можно наблюдать шелушение кожи, в основном на лице.
Осложнения при кори - воспаление легких, носоглотки, конъюнктивы, возможно развитие отита.
Если Вы или Ваш ребенок все же заболели, необходимо :
- срочно обратиться за медицинской помощью;
- не посещать поликлинику самостоятельно, а дождаться врача;
- до прихода врача свести контакты с родственниками, знакомыми и другими людьми до минимума;
- при кашле и чихании прикрывать рот и нос, используя носовой платок или салфетку, чаще мыть руки водой с мылом;
- использовать средства защиты органов дыхания (например, маску или марлевую повязку);
- не заниматься самолечением!
Профилактика кори . Решающим, доступным и эффективным методом борьбы с инфекцией является вакцинация.
В соответствии с Национальным календарем профилактических прививок плановая вакцинация детям против кори проводится в возрасте 12 месяцев и повторно - в 6 лет.Также должны прививаться взрослые в возрасте 18-55 лет, не болевшие корью, не привитые ранее или не имеющие сведений о вакцинации против кори (иммунизация проводится двукратно с интервалом 3-6 месяцев между прививками).
Вакцинация необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной прививке против кори или перенесенной в прошлом кори.
Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
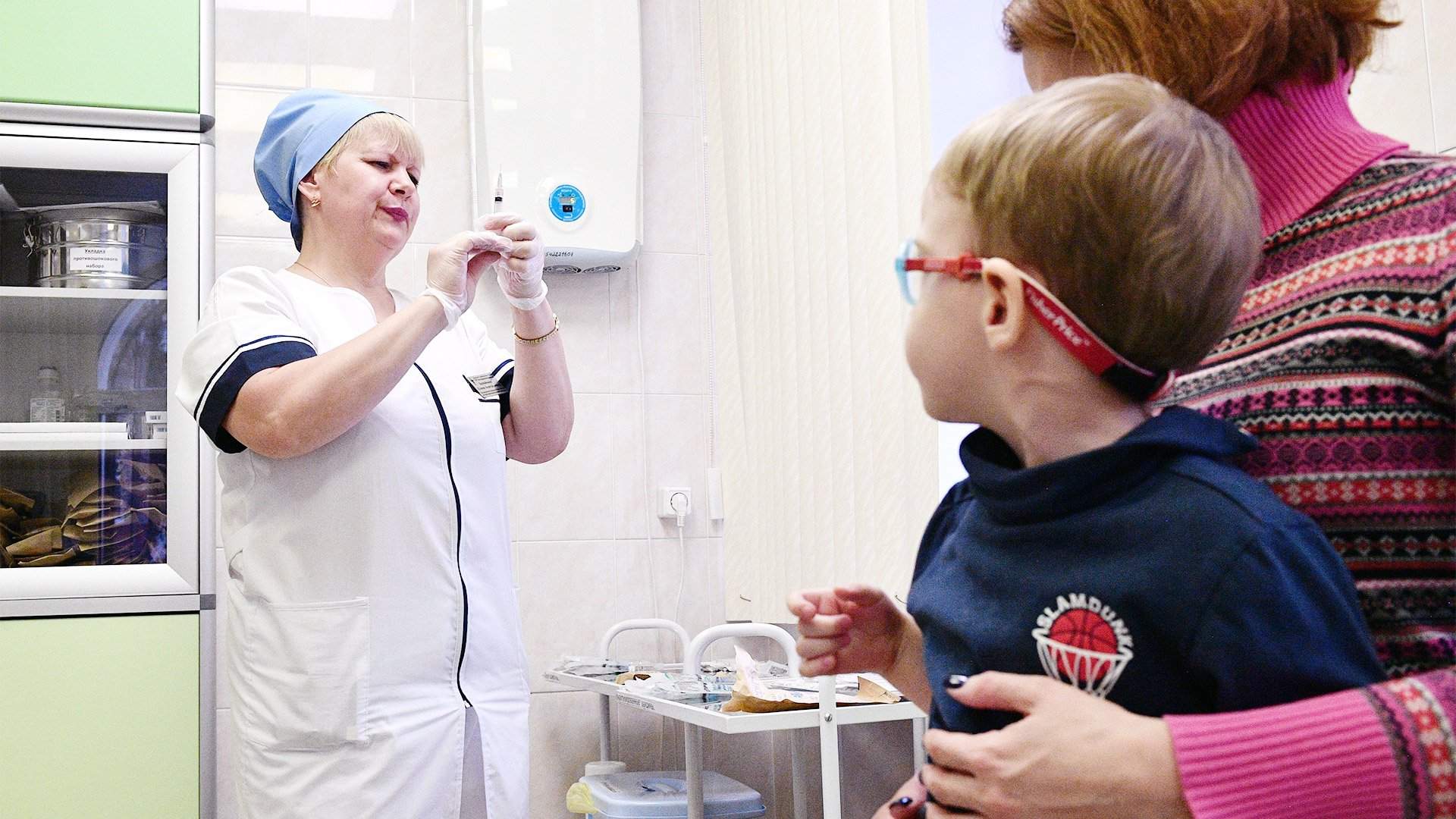
В России растет заболеваемость корью: с начала года вспышки зарегистрированы в Москве, Дагестане, Владимирской области, десятки случаев выявлены во многих регионах. Сводные данные за 2019 год ведомства не афишируют, предпочитая говорить о неблагополучии в этом отношении зарубежных государств. Но наши граждане продолжают активно путешествовать и привозить корь домой. А врачи говорят, что из-за активизации антипрививочников и недостаточной вакцинации в начале 1990-х сейчас много людей, не защищенных от опасных детских болезней. Спасти ситуацию можно, если изменить схему вакцинации детей и тщательно исследовать, сколько в стране непривитых жителей, считают эксперты.
Новая волна
По данным Минздрава, в России в последние годы наблюдается многократный рост заболеваемости корью. Своего пика (3,23 случая на 100 тыс. населения) она достигла в 2014 году, после чего к 2017 году снизилась до 0,5, а затем снова начала расти.
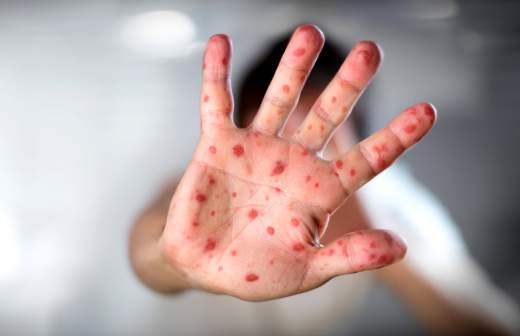
В 2018 году, по статистике Роспотребнадзора, заболеваемость корью увеличилась в 3,5 раза по сравнению с 2017-м. Было зафиксировано 2538 новых случаев, из них 1414 — у детей до 17 лет (1,73 на 100 тыс. населения).
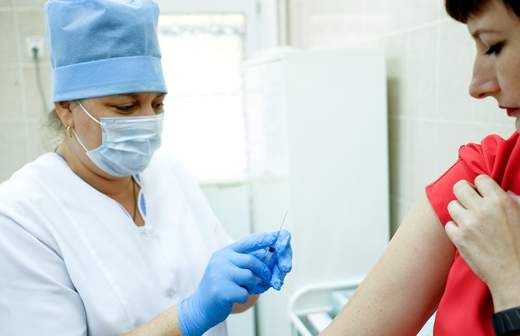
Ситуацию в России Елена Малинникова связывает в том числе со снижением процента привитых в период распада СССР.
Она подтвердила, что в России в 2019 году продолжился рост заболеваемости.
— В Новосибирске 39 человек заболели в начале года, в Свердловской области — 17–19 случаев, в Дагестане — 20 случаев заболевания корью, — отметила она.
По открытым данным региональных ведомств, на середину февраля в Рязанской области корью заболел 51 человек, в Екатеринбурге зарегистрировано 35 случаев кори, в Санкт-Петербурге — девять заболевших, в Севастополе — пять человек, столько же в Симферополе, а в Курской области корь подхватили четыре человека. По сообщениям СМИ, случаи заболевания выявлены в Челябинске, в Костромской и Нижегородской областях. Однако общей картины по стране нет.

Причиной роста заболеваемости все источники в один голос называют прежде всего отказ от вакцинации.
— Наибольшая доля заболевших корью приходится на лиц, не привитых или не имевших сведений о прививках (свыше 90%), — сообщили в пресс-службе Минздрава. — В возрастной структуре заболевших корью остается высокой доля детей — 55,4%, среди которых также 90% составляют дети, не имеющие прививок против кори.
Не всё так просто
Охват прививками россиян, по данным Минздрава, составляет более 97%. Но некоторые эксперты сомневаются в корректности этих цифр.
По национальному календарю прививок вакцинацию от кори проводят на втором году жизни ребенка, ревакцинацию — в шесть лет. Владимир Таточенко считает, что эта схема ошибочна, потому что при первой вакцинации у части детей не вырабатываются антитела. И получается, что они несколько лет остаются незащищенными.
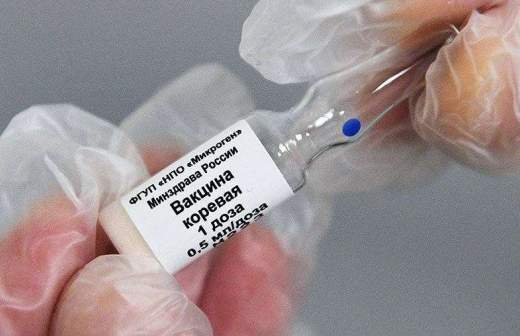
— Обратите внимание на структуру заболеваемости корью: там большое число детей. Хотя ничто не мешает сделать ревакцинацию в полтора года, и тогда они будут надежно защищены, — сказал врач. — Ряд стран — Германия, Швейцария и другие — уже перешли на эту схему.
— Сейчас дети более ослабленные, чем десятилетия назад. Стало много аллергиков. Получается, что, если ребенок болезненный, долго тянут с прививками, а потом вводят их почти одномоментно. И организм не выдерживает такого напора, — сказала она.
Возможно, это одна из причин возникновения побочных эффектов от прививок. Что дает дополнительный аргумент антипрививочникам.
Но, по свидетельству экспертов, действительно тяжелые реакции на вакцину встречаются крайне редко.
— Современные прививки более безопасны, чем их предшественники. Каждая побочная реакция после вакцинации, а тем более осложнение от прививки обязательно фиксируются, проводится расследование, — сказала Елена Малинникова. — Очень многие родители связывают вакцинацию с недомоганиями, появившимися у ребенка в этот же день. Но побочные реакции возникают только на пятые-десятые сутки после введения препарата. Небольшая температура, некоторые катаральные явления — это нормальная реакция организма. Тяжелые поражения возникают в одном случае на миллион.

Однако, по ее словам, протективный иммунитет, который создает двукратное вакцинирование, сохраняется на протяжении 15–25 лет. После этого часть привитых могут снова стать восприимчивы к заражению. Да, они перенесут корь легче, чем непривитые. Но всё же имеет смысл сдать анализ на антитела и, если их не окажется, пройти ревакцинацию. По ОМС ее можно сделать до 35-летнего возраста, а группы риска прививают до 55 лет.
Стопроцентный объем
В Минздраве говорят, что вакцин от кори закупается достаточно. В 2018 году ведомство обеспечило 100% объема от утвержденной потребности субъектов (1 489 263 дозы).
В 2019 году уже заключены госконтракты на поставку моновакцины от кори — 1 630 876 доз — и дивакцины (для профилактики кори и паротита) — 3 697 524 доз.
Пока в России не производится самая удобная — трехвалентная — вакцина, защищающая сразу от кори, паротита и краснухи. А она нужна, чтобы маленькому ребенку делать не две-три инъекции, а одну.
По ее словам, качество отечественных противокоревых вакцин не уступает зарубежным.
— Мы ориентируемся на рекомендации ВОЗ по производству и контролю качества вакцин против кори, паротита и краснухи, — сказала она.
Однако прямых сравнительных исследований препаратов сейчас в России никто не проводит.
Корь — высококонтагиозная (заразная) инфекция. Вирус передается воздушно-капельным путем и при прямом контакте. От его передачи не спасает даже медицинская маска. Инкубационный период — 10–14 дней с момента воздействия вируса до начала появления сыпи, а заболевшие становятся заразными приблизительно за четыре дня до появления сыпи и в течение четырех дней после высыпания. В зонах умеренного климата пик заболеваемости наблюдается в конце зимы и в начале весны. Вакцинация является единственным способом защиты от кори.

ЕКАТЕРИНБУРГ, 28 января. /Корр. ИТАР-ТАСС/. В Уральском федеральном округе впервые за последние 10-12 лет за один месяц зарегистрировано три очага заболевания корью: трое заболевших находятся в Свердловской области, один - в Ханты-Мансийском автономном округе, 19 человек госпитализированы в инфекционное отделение Нового Уренгоя Ямало-Ненецкого автономного округа.
По мнению заместителя руководителя управления Роспотребнадзора по Свердловской области Андрея Юровских, говорить об эпидемии на Урале пока рано, однако ситуация вызывает опасение врачей. "Около 100 человек, контактировавших только с одним больным, оказались в зоне риска. Мы пока не знаем, прививались ли они от кори, - сказал Юровских ИТАР-ТАСС. - Любая инфекция не прощает ослабления внимания к себе. В последние 10-12 лет за год мы фиксировали один-два случая заболевания корью. Многие посчитали, что опасность миновала. Люди перестали прививаться. Уровень коллективного иммунитета населения снизился. Появилась много людей, подверженных этому заболеванию. В результате в январе у нас зафиксировано несколько вспышек корью".
У медиков вопросы к статистикам
По данным областного минздрава, все заболевшие на Среднем Урале не были привиты.
"Согласно данным статистики, на Среднем Урале сложилась "замечательная" картина: люди интенсивно прививаются от кори, угроза возникновения вспышки заболевания минимальная. На практике оказалось все иначе. Возник вопрос: насколько данные государственной статистики соответствуют реальному положению дел?" - отметил Юровский.
Меры по локализации возможного очага кори Роспотребнадзор принимает и в Сургуте, где выявлен один заболевший корью. "Пациента с подозрением на корь госпитализировали в инфекционное отделение Сургутской окружной клинической больницы сразу после его возвращения из путешествия по Подмосковью, - сообщили в пресс-службе ведомства. - Это второй случай за последнее время. В декабре 2013 года был выявлен случай кори у вахтовика из Дагестана, прибывшего для работы в Ханты-Мансийский район. За последние пять лет в округ было завезено пять случаев кори, которые не получили распространения среди населения благодаря хорошему коллективному иммунитету".
Массовая вакцинация населения началась в селе Лимбяяха и районе Коротчаево Нового Уренгоя, где в январе было зарегистрировано более 30 случаев заболевания корью.
"За минувшие выходные в Коротчаеве привиты 1230 человек. Из Лимбяяхи сведения поступят к концу дня, - сказала корреспонденту ИТАР-ТАСС начальник территориального отделения Роспотребнадзора по Ямало-Ненецкому автономному округу в городе Новый Уренгой Наталья Лютая. - Всего по Коротчаеву прививки должны сделать более 5 тыс. человек".
На Южный Урал инфекция попала вместе с цыганами
В Челябинской области случаи кори не регистрировались в течение восьми лет до сентября прошлого года. По словам начальника отдела эпиднадзора регионального управления Роспотребнадзора Раисы Косаревой, болезнь попала на Южный Урал с территории Башкирии вместе с цыганами. Именно среди них отмечено наибольшее число заболевших - 61 человек, в основном дети. "Есть заболевшие и среди местного населения. На сегодня подтвержден 31 случай", - сказала Косарева.
Кроме Башкирии инфекция попадает в Челябинскую область из Киргизии, Якутии и Ростовской области. В регионе проводится обязательная иммунизация детей в возрасте до шести лет и взрослых до 35 лет, если они не переболели корью ранее и не имеют противопоказаний к вакцине. По распоряжению главного санитарного врача региона Анатолия Семенова непривитые дети не допускаются к посещению образовательных учреждений.
По словам Косаревой, многие родители отказываются прививать своих детей: из 2462 непривитых дошколят (0,6% общего числа), три четверти не привиты именно по этой причине.
Роспотребнадзор на минувшей неделе предупредил, что в России сложилась неблагополучная ситуация по заболеваемости корью. Родители, не прививающие своих детей против этой инфекции, подвергают опасности их жизнь и здоровье. Всего в стране в минувшем году случаи кори были зафиксированы в 58 субъектах РФ.
Инфекционная заболеваемость в Российской Федерации
за январь-апрель 2018 г.
В январе-апреле 2018 года, по сравнению с предшествующим периодом (январь-апрель в 2008-2017 гг.), тенденция к снижению заболеваемости наблюдается для следующих нозологических форм: сальмонеллезных инфекций (кроме брюшного тифа), бактериальной дизентерии (шигеллеза), острых вирусных гепатитов А, В, С, хронических вирусных гепатитов В и С, менингококковой инфекции, в том числе ее генерализованных форм, впервые выявленного бруцеллеза, псевдотуберкулеза, лептоспирозов, активных форм туберкулёза, сифилиса, гонококковой инфекции.
Тенденция к росту заболеваемости отмечена для энтеровирусных инфекций (ЭВИ), коклюша, эпидемического паротита, кори, геморрагической лихорадки с почечным синдромом (ГЛПС), болезни, вызванной вирусом иммунодефицита человека (ВИЧ) и бессимптомного инфекционного статуса, вызванного ВИЧ, внебольничным пневмониям, острым кишечным инфекциям (ОКИ), вызванным возбудителями установленной этиологии.
За истекший период зарегистрировано 6 случаев брюшного тифа (г. Москва – 4 случая, Свердловская и Новосибирская области – по 1 случаю), 16 случаев трихинеллеза, 1 случай сибирской язвы (Республика Дагестан).
Заболеваемость эпидемическим паротитом в период, охватывающий 2008-2016 гг., характеризовалась устойчивой тенденцией к снижению с СМП 0,1 на 100 тыс. населения, однако в 2017 году отмечено ухудшение эпидемиологической ситуации - заболеваемость возросла в 13,3 раза по сравнению со среднемноголетним показателем за 2008-2016 гг. (1,33 на 100 тыс. населения в январе-апреле 2017 года). Высокая заболеваемость зарегистрирована и за истекший период 2018 года (1274 случая, 0,87 на 100 тыс. населения, среди детей до 17 лет – 522 случая, 1,78), хотя по сравнению с показателями прошлого года заболеваемость снизилась на 34,9%. Наиболее высокая заболеваемость зарегистрирована в Республике Дагестан (29,91 на 100 тыс. населения, СМП - 0,06), Чеченской Республике (8,47, СМП – 0,83), причем в обоих субъектах, как в этом году, так и в прошлом, более половины заболевших составляет взрослое население.
В январе-апреле 2018 года зарегистрировано 687 случаев ЭВИ (0,47 на 100 тыс. населения, среди детей до 17 лет – 595 случаев и 2,03), что, по всей видимости, свидетельствует об очередном циклическом подъёме заболеваемости, характерном для эпидемического процесса этой группы инфекций. В январе-апреле 2017 года было выявлено 430 случаев, 0,29 на 100 тыс. населения (среди детей до 17 лет – 378 и 1,32 соответственно).
Наиболее высокая заболеваемость зарегистрирована в Мурманской области (6,05 на 100 тыс. населения, СМП – 1,13), республиках Саха (4,99, СМП – 0,98), Коми (4,69, СМП – 0,19), Кабардино-Балкарской Республике (3,71, СМП - 0), Республике Тыва (2,21, СМП – 0,58), Калининградской (1,94, СМП – 0,1), Пензенской областях (1,93, СМП – 0,48), Ханты-Мансийском автономном округе (1,53, СМП – 1,97).
В январе-апреле 2018 года вновь регистрируется подъем заболеваемости корью. За истекшие четыре месяца зарегистрировано 1149 случаев заболевания, показатель заболеваемости составил 0,78 на 100 тыс. населения. Наиболее высокая заболеваемость зарегистрирована в г. Москва (4,01 на 100 тыс. населения), Московской области (3,36). В Северо-Кавказском федеральном округе наиболее высокая заболеваемость наблюдается в Республике Дагестан (3,27 на 100 тыс. населения), Чеченской Республике (2,92) и приграничных к этим республикам субъектах (Республика Ингушетия - 2,73 на 100 тыс. населения, Северная Осетия-Алания – 1,99, Ставропольский край – 1,93).
В январе-апреле 2018 года вновь отмечается подъем заболеваемости коклюшем - зарегистрирован 3541 случай заболевания (2,41 на 100 тыс. населения), что выше показателя прошлого года в 2,2 раза и находится на уровне заболеваемости в январе-апреле 2016 года (3429 случаев, 2,35 на 100 тыс. населения). Среднемноголетний показатель заболеваемости 2008-2017 гг. составляет 1,17). Наиболее высокая заболеваемость регистрируется в гг. Санкт-Петербург (9,25, СМП – 5,85), Москва (6,5, СМП – 2,87), Мурманской (7,11, СМП – 2,52), Воронежской областях (6,3, СМП – 1,5), Республике Саха (4,58, СМП – 0,94), Иркутской области (4,27, СМП – 0,68), Свердловской области (3,97, СМП – 0,6), Краснодарском крае (3,34, СМП – 0,86).
Заболеваемость острым вирусным гепатитом А в многолетней динамике характеризуется тенденцией к снижению, а также циклическими колебаниями с подъемами заболеваемости в 2009, 2014 и 2017 гг. В январе-апреле 2018 года выявлено 1304 случая (0,89 на 100 тыс. населения), что ниже показателя прошлого года в 3 раза (3864 и 2,64) и отражает очередной циклический спад заболеваемости этой инфекцией. Высокие уровни заболеваемости отмечены в Удмуртской Республике (3,96 на 100 тыс. населения, СМП – 1,33), Пермском крае (2,28, СМП – 2,14), г. Санкт-Петербург (2,23, СМП – 2,82), Оренбургской (2,06, СМП – 1,27), Воронежской областях (2,01, СМП – 1,52), Республике Башкортостан (1,23, СМП – 2,12).
В результате увеличения объёмов и улучшения качества лабораторной диагностики отмечается рост числа выявленных случаев некоторых групп инфекций (например, ОКИ и пищевых токсикоинфекций (ПТ) установленной этиологии, внебольничных пневмоний).
За январь-апрель 2018 г. зарегистрирован 107661 случай ОКИ установленной этиологии (73,4 на 100 тыс. населения) – на уровне показателя прошлого года (73,05). Самые высокие показатели заболеваемости зарегистрированы в Ямало-Ненецком (239,97, СМП – 194,5), Ханты-Мансийском автономных округах (224,7, СМП – 233,31), Вологодской (216,57, СМП – 179,83), Амурской (210,15, СМП – 110,43), Свердловской (208,49, СМП – 161,27), Иркутской (188,56, СМП – 114,67), Тюменской (182,78, СМП – 134,62), Сахалинской (180,17, СМП – 213,1), Калининградской (167,52, СМП – 121,48), Магаданской областях (160,32, СМП – 135,6), Республике Алтай (153,64, СМП – 133,89).
За январь-апрель 2018 г. зарегистрирован 295281 случай внебольничных пневмоний (201,32 на 100 тыс. населения) – на 25,1% выше показателя прошлого года (160,88). Самые высокие показатели заболеваемости зарегистрированы в Ненецком (704,06, СМП – 266,38), Чукотском автономных округах (490,1, СМП – 304,79), Кировской (471,5, СМП – 325,26), Новгородской областях (457,74, СМП – 218,81), Удмуртской Республике (415,95, СМП – 214,79), Брянской (412,46, СМП – 170,95), Архангельской (379,74, СМП – 303,96), Ярославской областях (352,0, СМП – 214,56), Чувашской Республике (341,36, СМП –143,52), Республике Марий Эл (339,43, СМП – 154,57), Приморском крае (330,52, СМП – 260,01), Псковской области (314,46, СМП – 91,6), Республике Карелия (313,77, СМП – 199,46), Тульской (313,25, СМП – 165,73), Тверской областях (302,28, СМП – 193,98).
Характеризуется устойчивой тенденцией к снижению заболеваемость активными формами туберкулёза. В январе-апреле 2018 года выявлено 20819 случаев заболевания (14,19 на 100 тыс. населения), что ниже значений прошлого года на 8,7% (22752 и 15,54).
За истекший период 2018 г. в Российской Федерации зарегистрировано 23 случая впервые выявленной малярии (2017 г. – 24) и 75 случаев лихорадки денге (2017 г. – 76). Не зарегистрировано ни одного случая острого паралитического полиомиелита, ассоциированного с вакциной, дифтерии, краснухи, бешенства.





Журнал Sprout
Эпидемиологическая ситуация в мире
По данным ВОЗ и официальным данным стран, эндемичных по особо опасным инфекционным заболеваниям, эпидемиологическая ситуация в мире по инфекциям, которые имеют международное значение и могут представлять собой чрезвычайную ситуацию в области общественного здравоохранения, продолжает оставаться напряженной.
Ниже представлены данные стран по наиболее часто встречающимся и имеющим важное эпидемиологическое значение инфекционным заболеваниям.
Корь
В Украине продолжается самая крупная вспышка кори. Общее число случаев с начала года составляет 32 489 (13 013 взрослых и 19 476 детей). Кроме того, от осложнений кори умерло 14 человек: 4 взрослых и 10 детей. Заболеваемость корью среди детей остается высокой.
Так же продолжается вспышка в Сербии (5 741 случаев и 15 смертей). В период с 1 января по 10 июля 2018 г.
В Румынии всего с начала года зарегистрировано 4317 случаев заболевания корью, из них 22 случая заболевания закончились летальным исходом. В настоящее время вспышка продолжается. Всего с начала вспышки (октябрь 2016 года) зарегистрировано 14596 случаев заболевания и 59 смертей.
В Греции всего с начала года зарегистрировано 2238 случаев заболевания корью, из них 2 случая заболевания закончились летальным исходом. Всего, с момента начала вспышки (05.2017 г.) зарегистрировано 3206 случаев заболевания, из них 1852 подтверждены лабораторно, включая 4 смерти.
В Великобритании было зарегистрировано 1654 подозрительных и подтвержденных случаев кори.
Во Франции с начала вспышки в ноябре 2017 г. зарегистрировано 2646 случаев заболевания корью.
В Италии всего с начала года зарегистрировано 1716 случаев заболевания корью, из них 4 случая заболевания закончились летальным исходом. Из общего числа случаев 91,7% не были вакцинированы.68 случаев были зарегистрированы среди работников здравоохранения.
Министерство здравоохранения Бразилии сообщает, что по состоянию на 1 августа 2018 года, всего с 1 января в стране зарегистрировано 1053 случаев заболевания корью.
По данным ВОЗ от 20.07.2018 г., на 15.06.2018 г. на территории Либерии, с начала года всего зарегистрировано 3461 подозрительный на корь случай заболевания, из них 179 лабораторно подтвержденных. Количество летальных исходов – 15.
В Сирии сохраняется эпидемиологическое неблагополучие по кори. Значительный рост заболеваемости отмечен в апреле месяце, когда еженедельно сообщалось о 230-280 случаях заболевания. С конца июня наблюдается небольшое снижение числа подозрительных случаев. Всего с начала года в стране зарегистрировано 4019 случаев кори.
Высокопатогенный грипп
По данным Министерства здравоохранения всего с начала года в Бразилии зарегистрировано 3558 случаев гриппа и 608 смертельных исходов. Значительный рост заболеваемости произошел в июне 2018 г. Около 60 % от общего числа заболеваний вызваны подтипом вируса А(H1N1). 46 случаев смерти отмечено среди детей в возрасте до 5 лет.
На территории Колумбии всего с начала года, зарегистрировано 366 случаев заболевания высокопатогенным гриппом А(H1N1) среди населения, из них 44 случая заболевания – летальных.
По данным Министерства здравоохранения Намибии зарегистрировано 70 подтвержденных случаев заболевания гриппом А (H1N1).
Во Вьетнаме всего с начала года зарегистрировано 40 лабораторно подтвержденных случаев заболевания гриппом А (H1N1), из них 2 случая заболевания – летальных.
В Непале зарегистрирована вспышка высоко патогенного гриппа птиц H5N1 в фермерском хозяйстве. Начало падежа птиц зарегистрировано 20 мая 2018 года. Всего пострадало 1340 птиц (цыплята-бройлеры).
В Китае зарегистрирована вспышка гриппа птиц А (H7N9). Начало падежа птиц зарегистрировано 22 мая 2018 года. Всего пострадало 11 000 птиц.
Холера
Всего с начала года на территории Йемена зарегистрирован 108 458 случаев подозрительный на холеру, из них 609 подтверждены. 33 летальных случаев заболевания. Всего с начала вспышки зарегистрировано 1 115 378 подозрительных случаев заболевания, из них 2 310 случаев смерти.
В течение 2018 г. В Гаити по состоянию на 6 августа зарегистрировано 2 843 подозрительных на холеру случая заболевания, включая 34 случаев смерти.
В Индии в течение 2018 г. по состоянию на 6 августа зарегистрировано 104 подозрительных на холеру случая заболевания, включая 12 случаев смерти.
В течение 2018 г. В Сирии по состоянию зарегистрировано 10 подтвержденных случаев заболевания холерой. Все случаи заболевания – летальные.
Чума
С 19 августа 2018 года на территории Мадагаскара зарегистрировано 83 случаев чумы, в том числе 8 случаев смерти. Случаи заболевания отмечены в 19 округах страны.
По данным от 12.07.2018 г. В Перу регионе Ламбаеке зарегистрирован случай заболевания бубонно-септической формой чумы с летальным исходом.
12.06.2018 г. подтвержден случай бубонной чумы в штате Айдахо, США. Заболевший – ребенок из округа Элмор. Эпизоотии чумы постоянно регистрируются в штате Айдахо и штате Орегон.
Полиомиелит
13 февраля 2018 года, Министерство здравоохранения Конго объявило чрезвычайную ситуацию в области общественного здравоохранения в связи с регистрацией случаев заболевания полиомиелитом, вызванный вирусом вакцинного происхождения типа 2. Вспышки продолжаются с февраля 2017 г. По данным на 13 июля 2018 г. в общей сложности выявлено 29 случаев заболевания (в 2017 г. – 22 случая, в 2018 г. – 7 случаев).
Новый случай дикого полиомиелита зарегистрирован в Пакистане. В результате общее число случаев дикого полиомиелита в 2018 году достигло 4.
В Афганистане общее число случаев дикого полиомиелита в 2018 году достигло 13.
Малярия
В Бразилии зарегистрирован подъем заболеваемости малярией. Всего с начала года зарегистрировано 29 462 случаев заболевания.
По состоянию на конец июня 2018 г. в Сомали зарегистрировано 5965 случаев заболевания малярией.
В южной провинции Биньфыок (Вьетнам) зарегистрировано 973 случая заболевания малярией за первое полугодие 2018 г., что на 66 % больше, чем в прошлом году.
Дифтерия
По состоянию на 20 июня 2018 г., в Венесуэле (штат Боливар) продолжается вспышка дифтерии, которая началась в августе 2016 года. Всего, с момента начала вспышки зарегистрировано 1086 лабораторно подтвержденных случаев заболевания, из них 160 – с летальным исходом.
Брюшной тиф
Всего с начала года по состоянию на 15 июля 2018 г. зарегистрировано 1630 подозрительных на брюшной тиф случаев заболевания в Сирии. Количество подозрительных случаев брюшного тифа продолжает увеличиваться, за неделю с 9 по 15 июля выявлено 92 новых случая.
По данным Национального института здравоохранения в Исламабаде, за последние 6 месяцев более 2000 человек в Пакистане заболели брюшным тифом, вызванным штаммом Salmonellatyphiс множественной лекарственной устойчивостью. Наиболее крупная вспышка отмечена в Хайдарабаде, к востоку от Карачи (339 случаев). Известно, что данный штамм чувствителен только к одному пероральному антибиотику азитромицину.
Бешенство
В 2018 г. на территории Туниса сохраняется неблагополучная ситуация по бешенству животных. Всего, с начала года зарегистрировано 56 случаев бешенства среди диких собак.
18 июня 2018 года, зарегистрирован новый летальный случай заболевания бешенством вТайланде. Сообщается, что на территории страны с января 2018 года зарегистрировано 11 случаев заболевания. Все случаи заболевания закончились летальным исходом.
Гепатит А
С 2017 г. продолжается вспышка гепатита А в США, в ходе которой инфицировано около 4000 человек в 10 штатах. В штате Кентукки продолжается вспышка гепатита А. Всего с начала вспышки (1 августа 2017 г.) по состоянию на 07.07.2018 г. в штате зарегистрировано 1094 случая гепатита А и 8 летальных исходов.
Лихорадка Эбола
По состоянию на 20 октября 2018 г. в Демократической Республике Конго зарегистрировано 237 случаев заболевания вирусом Эбола (202 подтвержденных и 35 вероятных), включая 153 случаев. Министерство здравоохранения ДРК заявило, что нынешняя вспышка, вызвана особым штаммом Эболавируса (EBOV), отличным от того, который вызвал вспышку в экваториальной провинции в мае 2018 года. Это означает, что, хотя обе вспышки вызваны одним видом – Эбола Заир, но они не связаны друг с другом.
Читайте также:



