Как восстановить пигментацию кожи после лишая
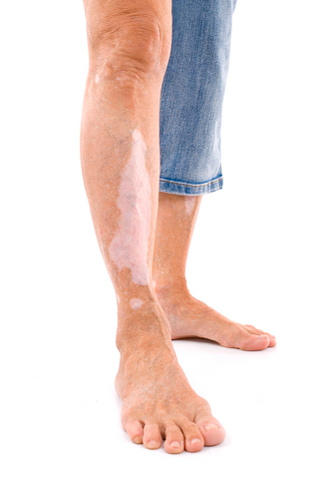
Витилиго представляет собой плохо изученное дерматологическое заболевание, которое доставляет массу эстетических и психологических неудобств его обладателю, живущему в современном малотерпимом и боязливом социуме. Однако в возможных причинах и существующих методах лечения этого заболевания можно попробовать разобраться.
Цвет кожи в нормальном состоянии человеческого организма определяется четырьмя пигментами:
- Меланин — отвечает за коричневый цвет.
- Каротин — обеспечивает желтый оттенок.
- Гемоглобин, насыщенный кислородом, — содержится в капиллярах и имеет красный цвет.
- Гемоглобин восстановленный — содержится в венулах и имеет синий цвет.
Чаще всего изменение пигментации кожи связано с переизбытком или недостатком меланина.
Это интересно!
Пока врачи ищут причины витилиго и средства борьбы с этим заболеванием, косметологический подход к проблеме предлагает решение в виде татуажа. В депигментированные участки кожи при помощи специального аппарата вбивается краска, позволяющая замаскировать белые пятна. Недостатков у этого подхода два: применимость только для небольших участков витилиго и отсутствие лечения как такового.
- Витилиго — не заразное заболевание.
- Витилиго не повышает вероятность возникновения рака кожи.
- Витилиго не вызывает зуда и болезненности, в целом оно безопасно для здоровья.
Волосы в очагах повреждения зачастую меняют цвет — обесцвечиваются, ослабляется сало- и потоотделение, сосудодвигательный и мышечно-волосковый рефлексы. При этом заболевании есть существенный риск развития так называемых солнечных дерматитов.
В давно образовавшихся очагах депигментации меланоциты не обнаруживаются, однако в недавних образованиях возможно найти их незначительное количество, но с явными признаками разрушения, плюс такое же число гранул меланина в базальном слое эпидермиса — то есть весьма небольшое.
Незначительное расширение капилляров и некритичное скопление вокруг них базофилов, гистиоцитов, фибробластов, некритичное отмирание некоторых волосяных фолликулов, торможение функций потовых и сальных желез являются типичным для очага витилиго.
Диагностика обычно не составляет труда, чего нельзя сказать о лечении этого типа дерматоза. Для уточнения диагноза его дифференциально сравнивают с отрубевидным лишаем, истинной, химической и поствоспалительной лейкодермой и некоторыми другими кожными заболеваниями: идиопатическим каплевидным гипомеланозом, туберозным склерозом, частичным альбинизмом, тем самым исключая их наличие.
С точки зрения локализации витилиго и характера его распространения и развития можно выделить несколько клинических форм, а именно:
Очаговая (локальная) форма, имеющая в своем составе 3 разновидности:
- Фокальная, когда в одном очаге присутствует одно или несколько пятен.
- Сегментарная, когда пятна расположены по направлению нервов или их сплетений.
- Слизистая, когда поражены исключительно слизистые оболочки.
Генерализованная форма, которая также включает в себя 3 разновидности:
- Акрофасциальная, когда поражаются дистальные части кистей, стоп и лица.
- Вульгарная, когда происходит беспорядочный разброс пятен по всему телу.
- Смешанная, когда акрофасциальная и вульгарная, или сегментарная и акрофасциальная и/или вульгарная разновидности смешиваются.
Универсальная форма, когда наблюдается практически полная депигментация всего кожного покрова.
Также дерматологи выделяют 2 типа витилиго:
- Тип А (несегментарный), который оставляет за собой все оставшиеся формы и разновидности витилиго, где не нарушена симпатическая нервная система. Витилиго такого типа зачастую связывают с аутоиммунными болезнями.
- Тип В (сегментарный) подразумевает депигментированные пятна, распределенные по направлению нервов или их сплетений, как в случае с опоясывающем лишаем, и связанных с нарушением функции симпатической нервной системы.
Причины и механизм возникновения витилиго до сих пор остаются в тайне от медицинской науки, как бы это ни было прискорбно, однако существует ряд научных гипотез, которые предлагают определенные способы лечения. Не исключено, что некоторые из них на самом деле будут успешными, после многочисленных клинических испытаний. Мы можем перечислить ряд научных гипотез о возникновении витилиго, при этом не следует забывать, что гипотеза — это недоказанная теория, а значит, вероятность ошибки и риска особенно велики. Но в отсутствии других действенных способов лечения остается пробовать на практике и гипотезы — только при наличии добровольцев и их справедливой осведомленности об эксперименте: в любом случае каждый, решившийся на лечение витилиго, уже является участником определенного эксперимента, поскольку заранее неизвестно, поможет ли ему назначенная схема терапии. Однажды научная гипотеза превратится в доказанную теорию и кто-то справедливо получит Нобелевскую премию за раскрытие механизма образования и лечения витилиго.
Различные исследователи предлагают свой вариант этиологии и патогенеза витилиго — пока все они достаточно расплывчаты с точки зрения доказательной медицины, но имеют право на существование, а потому перечислим основные предполагаемые причины:
- Нейроэндокринные нарушения, как например, дисфункция щитовидной железы, надпочечников, гипофиза, половых желез.
- Психическая травма.
- Нарушения вегетативной нервной системы с преобладанием симпатикотонии, при которой могут наблюдаться меланхолическая депрессия, мидриаз (расширение зрачков), тахикардия, артериальная гипертензия, сухость слизистых оболочек, бледность лица и кожи в целом, частые запоры.
- Аутоиммунные причины, когда происходит выработка антител и размножение Т-киллеров в отношение собственных здоровых клеток и тканей организма.
- Семейный анамнез, наследование заболевания и влияние триггер-факторов на развитие заболевания; примечательно, что изучение витилиго совместно с главными генами совместимости органов и тканей — гистосовместимости (HLA-система) — дало такие результаты как обнаружение гаплотипов HLA: DR4, Dw7, DR7, В13, Cw6, CD6, CD53 и А19. При этом все это пока убедительно не доказано.
- Ферментная недостаточность тирозиназы, фермента, который отвечает за окисление тирозинов и синтез меланина у человека.
В данной статье не рассматривается витилиго, причиной которого стало, например, химическое воздействие (третбутилфенолом, бутилпироксатехином, полиакрилатом), поскольку в этом случае дерматологическое заболевание следует относить ко вторичным и проходящим со временем лейкодермам.
Итак, что следует предпринять:
Предупредим, что ни в коем случае нельзя заниматься самолечением, тактику и стратегию терапии может составить и обосновать только врач. Главное — не затягивать с посещением дерматолога, чтобы вовремя предотвратить распространение заболевания на различные участки кожного покрова.
Хирургическое лечение, которое подразумевает трансплантацию участков кожи, мы не рассматриваем, поскольку считаем это контрпродуктивной мерой.

Розовый лишай (болезнь Жибера) – это достаточно распространенное заболевание кожи инфекционно-аллергической природы. Его характерным признаком считаются шелушащиеся розовые пятна. Встречается в любом возрасте, но чаще у женщин, которым 10-40 лет. Носит сезонный характер: обычно заболевание проявляется осенью или весной. Данное заболевание не является заразным.
Причины
Доподлинно причина возникновения розового лишая все еще неизвестна. Но большая часть медицинского сообщества склоняется к тому, что его возбудителем является вирус герпеса, но убедительных подтверждений этому факту нет.
Некоторые врачи считают, что иногда розовый лишай может вызывать прием лекарственных препаратов.
Факторами риска заболевания являются:
- пониженный иммунитет на фоне простуды или ОРВИ, ангины;
- наличие хронических заболеваний;
- сильный стресс;
- нарушение метаболизма;
- неправильный уход за кожей;
- аллергия;
- травмы кожи или любые повреждения (укусы блох, вшей, клещей и др.);
- гиповитаминоз.
Симптомы
Розовый лишай начинает проявляться с единичного крупного округлого пятна (материнской бляшки), диаметр которого составляет от 2 см и больше. Само пятно имеет розовый цвет, но его центральная часть со временем приобретает желтоватый оттенок, и затем начинает шелушиться. Кстати, у темнокожих пациентов не столь очевидным является розовый или желто-коричневый цвет сыпи.
Спустя 7–10 дней после образования первого пятна на коже появляются более мелкие (диаметром 0,5–1 см) множественные овальные пятна. Преимущественно сыпь затрагивает спину, плечи и боковые поверхности туловища. Для всех высыпаний характерно шелушение прямо в центре пятен. Кроме того, по периферии расположена красная кайма, поэтому пятна немного напоминают медальоны. Возможен небольшой зуд. Пятна между собой обычно не сливаются. Обычно высыпания располагаются вдоль линий натяжения кожи.
Встречаются атипичные проявления розового лишая – без материнской бляшки. Болезнь Жибера проявляется единовременным высыпанием на коже живота, конечностей.
У детей и беременных женщин чешуйки на поверхности высыпаний могут быть скудными или совсем отсутствовать. Может развиваться инверсивный розовый лишай, т. е. сыпь преобладает на коже подмышечных ямок или паховых складок с центробежным ростом.
Продолжительность заболевания в среднем составляет несколько недель, затем все высыпания самопроизвольно и бесследно исчезают. В исключительных случаях розовый лишай может длиться до 4–6 месяцев.
Также больной может жаловаться на:
- недомогание;
- слабость;
- сонливость;
- повышение температуры.
Диагностика
Диагноз ставит врач-дерматолог, который проводит тщательный осмотр пациента. Обычно исследования не требуются. Но порой доктор может направить пациента сдать анализ соскоба из области высыпаний, выполнить серологический тест, сдать общий анализ крови и мочи.
Лечение
Обычно розовый лишай проходит со временем самостоятельно, без какого-либо лечения.
Важно! Больным не рекомендуется принимать ванну, нельзя использовать агрессивные моющие средства. Мыться рекомендуется в душе с мягкой мочалкой.
Не стоит самостоятельно применять мази и пасты, иначе это может привести к еще большему распространению сыпи. Во время болезни Жибера не стоит пребывать на солнце, а также носить синтетическую либо шерстяную одежду. Желательно соблюдать гипоаллергенную диету, ограничить использование косметических средств.
В случае сильного зуда врач может назначить больному противоаллергические и противовоспалительные кремы и мази, или болтушки. Также при лечении могут использоваться мази и кремы на основе кортикостероидов. Иногда применяют антигистаминные препараты, а в отдельных случаях – даже антибиотики.
Осложнения
При неправильном лечении (слишком частом мытье, применении раздражающих кожу средств и др.), а также при повышенной потливости такие высыпания могут оставаться намного дольше.
Когда у пациента сильно снижен иммунитет, то возможно осложненное течение заболевания Жибера с повышением температуры.
Иногда возможна пигментация кожи, если не соблюдены рекомендации врача относительно пребывания на солнце.
У ВИЧ-инфицированных и больных онкологией, заболеваниями крови, а также у людей, перенесших химиотерапию, могут возникать повторные случаи возникновения розового лишая из-за ослабленного иммунитета.
Профилактика
Для предупреждения розового лишая и снижения риска заболевания важно придерживаться правил личной гигиены. Не стоит носить синтетику или шерстяную одежду, использовать без разбора косметические средства. Стоит скорректировать питание, не принимать алкоголь, продукты с добавками и красителями. Важно закаляться и поднимать иммунитет, принимать витамины и вовремя проходить вакцинирование от гриппа, тогда розовый лишай будет не страшен.
В данной статье мы попытаемся рассказать вам о том, как устранить белые пятна на коже. Они могут появляться по нескольким причинам. Белые пятна могут оказать сильное влияние на внешность, которое будет заметно больше, чем темные пигментные образования или прыщи.
Белые пятна на лице или других участках тела могут появляться при недостаточном количестве меланина в эпидермисе. Он отвечает за образование в клетках защиты от негативного воздействия солнечных лучей. Фрагменты эпителия белого цвета быстрее поглощают ультрафиолет, что может сказываться на здоровье человека. Если в организме полностью отсутствует меланин, то человек является альбиносом.
1 Причины возникновения пигментации белого цвета
Существуют несколько основным причин появления белых пятен. Все они связаны со скрытыми процессами в организме человека, которые крайне сложно проконтролировать. В первую очередь вы должны найти причину появления образований, что даст вам возможность быстро избавиться от них.
- Грибковые заболевания. При некоторых их видах клетки кожи могут терять пигмент. Данный недуг называется солнечным грибком. Из-за него на коже чаще всего появляются разводы белого цвета. Для того чтобы избежать распространения недуга, нужно обратиться к специалисту, который пропишет вам соответствующий курс лечения.
- Витилиго. В данном случае причиной появления пигментных пятен является нарушение баланса меланина. Оно может развиваться после сильного нервного срыва, гормонального сбоя, отравления вредоносными веществами или наследственности.
- Лишай Жибера. Недуг может передаваться при прикосновении к носителю. Он характеризуется наличием на коже островков розового или белого цвета, которые чаще всего появляются на руках, лице или шее.
Также белые следы на коже могут представлять собой шрамы от ожогов. С ними нужно бороться косметическими методами. В любом случае стоит проконсультироваться со специалистами перед началом принятия мер.
к меню ↑
- Повреждения кожи могут сильнее проявляться при длительном нахождении на солнце. Меланин под воздействием прямых солнечных лучей становится темнее, а участки без него остаются светлыми, что выделяет их сильнее.
- Кожа с повышенной чувствительностью может реагировать на синтетическую одежду. Людям, страдающим от данной проблемы, рекомендуется носить специальное нательное белье из натуральных материалов. Также не стоит часто надевать тесную одежду, которая приводит к постоянному трению о кожу.
- На пигментацию влияет и лечение сильными антибиотиками. После таких курсов терапии чувствительность к солнечному свету повышается, что стоит учитывать при планировании отпуска в жаркие дни.
- Если вы склонны к появлению белых пятен на коже, старайтесь как можно больше времени проводить в тени. Излишняя осторожность в данном случае не повредит. После купания в море обязательно примите душ, так как соль на теле может усилить эффект ультрафиолета.
- При загорании кожу надо постоянно смазывать специальным кремом, который блокирует воздействие ультрафиолета.
- Пересушивание кожного покрова также может обернуться проблемой. Если вы проводите много времени на сквозняке или под кондиционером, позаботьтесь об увлажняющих средствах.
2 Методы избавления от белых пятен
Выбирать метод лечения должен опытный врач или косметолог. В случае если вы начнете применять состав, в котором имеются аллергены или другие вредные для вас вещества, весь процесс может обернуться новыми проблемами.
- Салонные методы дадут более быстрый эффект, но они отличаются дороговизной. Медикаменты могут не подходить под ваш тип кожи, из-за чего нужно провести полную диагностику заболевания, ставшего причиной появления белых пятен. Традиционным методом является фототерапия, которая занимает от 2 до 3 месяцев.
- Еще одним распространенным методом является лазерная терапия. Она помогает надолго избавиться от проблем с кожей. Вам нужно будет следовать всем рекомендациям специалистов, так как их несоблюдение может обернуться появлением некрасивых следов и даже ожогов.
- Пересадка кожи является крайней мерой при появлении белых пятен на коже.
- Вы можете воспользоваться услугами искусственного отбеливания. Данная процедура может вызвать болезненные ощущения. Опасность в этом случае представляет то, что при помощи специального прибора вам искусственным путем полностью выжгут весь меланин в организме.
Данные методы будут действовать не так быстро, как салонные. Их отличительно особенностью является минимальный вред для организма.
Для избавления от пятен поможет анисовое масло. Его нужно залить вместе с теплым постным маслом в одну емкость и оставить в темном месте. Спустя 3 дня можете начинать применение смеси в качестве маски для лица.

Рекомендуется сменить рацион питания, чтобы устранить последствия витилиго и других недугов кожи. В ежедневный перечень продуктов должны входить те, которые содержат как можно больше меди, железа и цинка. Вам подойдет блюда из шпината, печени крупного рогатого ската, гречки, чечевицы.
к меню ↑
- Компрессы из отваров шалфея, ромашки, крапивы. После них кожа приобретет естественный окрас и вернется в нормальное состояние даже после длительного нахождения под ультрафиолетовыми лучами.
- Растительные препараты из пастернака, зверобоя и большой ряски. Их делают из нескольких трав для того, чтобы достигнуть максимального эффекта.
- Применение мазей Клотримазол, Ламизил, Мифунгар. В данном случае важно обработать все пятна на теле, так как в противном случае они могут начать распространяться.
- Можно использовать плаценту человека в растворе с хлоридом натрия.
- Мелатонин часто принимают внутрь в виде таблеток или капсул.
- Облучение ультрафиолетовыми лучами. Данная методика применяется в последнюю очередь, так как может нанести вред организму.
Одной из распространенных причин появления белых пятен на коже является отрубевидный лишай. От него остаются следы на коже, которая не может загорать из-за отсутствия мелатонина. Основным средством борьбы с недугом являются различные мази. Период лечения в данном случае может составлять примерно две недели.
к меню ↑
3 Как избежать появления белых пятен?
- Существует ряд правил, которые позволят избежать появления пятен на теле даже у здорового человека:
- Загорайте примерно 20 минут в день. Оптимальным временем для солнечных ванн является период с 11 часов дня до 4 вечера.
- Постоянно носите с собой солнцезащитные средства. Наносить их нужно не только на лицо, но и на другие участки тела.
- Перед загаром или включением кондиционера обязательно сотрите с себя пот, так как его наличие на коже может привести к пересыханию.
- Позаботьтесь о рационе питания. Также важно соблюдать гигиену. Особенно часто стоит принимать душ при повышенной потливости.
- При появлении первых признаков витилиго лучше сразу же обращаться к специалистам, так как самолечение может закончиться проблемами. Наиболее опасным данный недуг является в случае, если пятна появляются на тонких участках кожи. Из-за того, что в тканях отсутствует мелатонин, воздействие ультрафиолета может стать причиной даже образования опухолей.
к меню ↑
4 Мнение эксперта
К инфекционно-аллергическим заболеваниям относят розовый лишай Жибера, который характеризуется высыпаниями по коже овальной или круглой формы, пятна имеют розовую окраску. Заболевание может поражать людей со слабым иммунитетом или детей. Обычно розовым лишаем Жибера заболевают после перенесенных простудных заболеваний. Характерное время проявления: осень, весна. Может встречаться как у мужчин, так и у женщин. Возраст, входящий в группу риска: 20–40 лет.
Причины
Конкретных причин розового лишая, провоцирующих заболевание, не выявлено. Наиболее распространенной является вирусная теория, которая характеризует розовый лишай как герпес 7-го типа.
Предположительно, механизм распространения данной болезни основан на инфекционно-аллергическом процессе.
Снижение иммунитета человека и возможные факторы риска болезни Жибера:
- пик хронических болезней;
- долгое переохлаждение;
- заболевания инфекционной или бактериальной природы;
- нерациональная физическая и эмоциональная нагрузка.
Конкретных исследований в области того, заразен ли розовый лишай, не сделано, но некоторые исследования показали, что он не передается. Хотя есть и случаи, когда заболевание поражало всю семью или нескольких человек, живущих на одной территории. Розовый лишай Жибера не является заразным, но может поразить людей со слабым иммунитетом, которые проживают с больным.
Лишай Жибера отмечается чаще осенью и весной, что объясняется ослаблением иммунитета людей в эти периоды. Кроме того, розовый лишай характеризуется безрецидивностью и цикличностью, что, по мнению некоторых ученых, обусловлено развитием иммунитета.
Симптомы
После перенесенной простуды или стресса, переохлаждения могут наблюдаться симптомы розового лишая – сыпь. Но до этого может возникать еще и головная боль, суставная боль, незначительное повышение температуры.
Главный симптом розового лишая – пятно розоватой окраски, которое имеет примерные размеры 3–5 см или более. Его могут называть материнская бляшка – в первые дни – единичное пятно. Позже (через 7–10 дней) по коже распространяются подобные мелкие пятна розовой окраски, размером 0,5–2 см. По истечении нескольких дней еще центр пятна осветляется, а роговой слой сморщивается и постепенно трескается, образуя чешуйки. При этом центральная часть самого очага свободна от чешуек и похожа на валик слегка отечной формы.
Розовый лишай Жибера может свободно распространяться в области груди, бедер, спины, живота, на сгибательных поверхностях и прочем. Иногда высыпание сопровождается кожным зудом, усиливающемся при раздражении одеждой, косметическими средствами.
Обычно розовый лишай проявляется на коже две-три недели, за которые может случиться около 10-ти вспышек новых высыпаний, проходящих позже (через 7–8 недель). Там, где были бывшие очаги, слегка заметна пигментация – она обычно самопроизвольно проходит через некоторое время. Нерациональное лечение или какие-либо другие провоцирующие факторы могут осложнять заболевание различной бактериальной инфекцией.
Встречаются также и атипичные проявления розового лишая, не сопровождающиеся характерными симптомами. К примеру, может не быть материнской бляшки, но есть наличие мелких розовых пятен по всей поверхности кожи. Редко, но случается и длительное течение болезни – от двух до шести месяцев.
Диагностика
Прежде, чем заниматься лечением, необходимо установить факт наличия заболевания, а для этого нужно пройти консультацию у дерматолога. Диагностировать заболевание можно с помощью биопсии кожи, также сделать анализ крови на наличие сифилиса.
Лечение
Лечение розового лишая у человека не является четко разработанным врачами. Розовый лишай, лечение которого желательно все же производить, очень часто проходит сам. Как только начинаются вторичные высыпания, нужно следить, чтобы на пораженных участках кожи не происходило давление и трение (к примеру, одеждой), что может вызвать розовый лишай у человека раздраженной формы.
При сильном зуде, который вызывает розовый лишай Жибера, лечение основывается на следующих препаратах:
- низкосильных кортикостероидах (местно);
- антигистаминных препаратах;
- противозудных смесях (рецептурных).
При желании как можно быстрее устранить розовый лишай, лечение заболевания должно основываться на применении иммуномодулятора "Ликопид" (по 1 таблетке 10 мг на протяжении 10 дней).
По большому счету самый популярный вопрос больных "У меня розовый лишай, как лечить заболевание?" имеет довольно четкий ответ.
Розовый лишай Жибера покинет человека навсегда, если проводить следующие манипуляции:
- душ нужно принимать, отказавшись от мочалки;
- желательно посещать солярий (примерно 10 сеансов по 3-5 минут);
- кварцевание кожи;
- загар в умеренных дозах (может заменить солярий и кварцевание).
Были проведены исследования, согласно которым в первые дни появления заболевания прием ацикловира и эритромицина, а также ультрафиолетовое облучение приводят к более неосложненному и быстрому течению болезни.
После успешного лечения необходимо применять витамины ("Фенюльс", "Веторон-Е").
В целом же лечение розового лишая заключается в следующем:
- принятие антигистаминных средств, снимающих зуд;
- гипоалергенная диета;
- применение наружно противозудных средств (к примеру "Фенистил-гель") и кортикостероидных мазей по рекомендации врача;
- необходимо обязательно отказаться от употребления алкоголя, который может ухудшить состояние больного;
- количество косметических средств, наносимых на тело, нужно обязательно ограничить;
- применение иммуномодуляторов ("Ликопид");
- применение витаминов ("Фенюльс", "Веторон-Е");
- рекомендованы солнечные ванны, кварцевание или солярий.
На коже после болезни примерно на протяжении месяца заметны пигментные пятна, проходящие со временем сами по себе.
К тому же категорически запрещено расчесывать участки кожи, пораженные лишаем, носить одежду из синтетической и шерстяной ткани, а также допускать большие умственные и физические нагрузки.
Народные средства лечения розового лишая
Существует несколько народных средств, помогающих снять зуд и неприятные ощущения во время болезни:
- Мазь календулы снимает зуд. Чтобы сделать ее в домашних условиях, необходимо взять около 10 граммов цветков календулы (сухих), растереть их и смешать с 50 граммами вазелина. Данным средством нужно пользоваться 2-3 раза в день, нанося мазь на пораженные болезнью участки кожи;
- Зуд, вызванный розовым лишаем, можно снять с помощью листа капусты. Его необходимо намазать сметаной и приложить к коже, пока сметана полностью не высохнет, после чего заменить свежим;
- Лишай можно смазывать различными маслами (зверобойным, облепиховым, персиковым) и мазями с тальком, глицерином, оксид цинком, приобрести которые можно в любой аптеке.
Розовый лишай у детей
Розовый лишай у детей встречается довольно часто, ведь он поражает людей от 10 лет. Причем, он встречается у детей гораздо чаще, чем у взрослых, поэтому розовый лишай у детей, лечение которого также необходимо проводить, следует диагностировать у врача. Чаще бывает у девочек, а после перенесенной болезни, к ней вырабатывается иммунитет, не позволяющий заболеть повторно.
Родители обычно замечают розовый лишай у детей уже после появления характерного пятна, а предугадать появление болезни практически невозможно. У малыша может подняться температура, появиться недомогание, но лишь розовое пятно на теле ребенка говорит о том, что он заболел не простудным заболеванием, а именно розовым лишаем Жибера.
Слабый иммунитет – главная причина, почему появляется розовый лишай у детей. Если родители замечают сыпь розового цвета на теле ребенка, лучше показать его дерматологу, который поставит диагноз и расскажет о том, как правильно лечить розовый лишай у детей.
Лечение розового лишая у детей:
- витаминный препарат "Аскорутин", состоящий из витаминов Р и С – укрепляет стенки сосудов и улучшает сопротивляемость организма;
- антигистаминный препарат "Финистил", помогающий снять зуд;
- хлопчатобумажная одежда, а от синтетической необходимо отказаться на время болезни;
- гипоаллергенная диета;
- запрещено купать ребенка в ванне. Врачи рекомендуют мыть детей при розовом лишае в душе без мыла и как можно реже;
- лучше ограничить время, которое ребенок проводит на солнце.
Разноцветный или отрубевидный лишай – поверхностное поражение кожи, вызываемое дрожжеподобным грибком рода Malassezia.
Данные микроорганизмы являются представителями типичной кожной микрофлоры, встречаются у большинства людей и не вызывают развития заболевания. Но под воздействием внешних или внутренних факторов возбудитель может трансформироваться из непатогенной формы в патогенную: грибок проникает в верхние слои кожи и повреждает меланоциты – клеточные структуры, отвечающие за пигментацию кожных покровов.
В результате у больного появляются мелкие пятна разного цвета: от бледно-розового до красно-коричневого, с заметным шелушением в центре. При прикосновении, струпья легко отслаиваются и напоминают хлопья, что и дало название отрубевидному лишаю.
Что такое отрубевидный лишай?
Отрубевидный лишай – дерматологическое заболевание, чаще диагностируется у лиц в возрасте до 30 лет, тогда как у детей и пожилых людей встречается редко. Предрасполагающим фактором к появлению инфекции часто служит чрезмерная активность потовых желез, поэтому болезнь чаще развивается летом, на курортах и в странах с влажным жарким климатом.
Разноцветный лишай развивается на фоне:
Спровоцировать лишай может прием некоторых препаратов, например, иммунодепрессантов, глюкокортикостероидов. Бесконтрольная медикаментозная терапия также нередко вызывает лишай.
Снижение естественных защитных сил организма также может спровоцировать рост грибковых колоний.
К этому может привести:
- недавно перенесенные тяжелые заболевания, травмы или операции;
- сильный авитаминоз;
- переохлаждение организма;
- стрессы;
- длительное воздействие неблагоприятных факторов (например, работа на опасном производстве, контакт с химикатами и реагентами);
- пищевые отравления;
- период повышенных умственных и физических нагрузок;
- резкая смена климата;
- злоупотребление алкоголем.
Среди внешних факторов, вызывающих разноцветный лишай, выделяется ношение тесной синтетической одежды в жаркое время года. Искусственные материалы нарушают естественное кожное дыхание, усиливается потливость, раздражают верхние слои кожи. В результате колонии грибка проникают в эпидермис и начинают активно размножаться.
Как выглядит отрубевидный лишай?
Первым симптомом заболевания становится появление мелких пятен, локализованных чаще всего на туловище, руках, волосистой части головы или наружных половых органах. Сыпь может сопровождаться легким зудом или не причинять больному никакого ощутимого дискомфорта.
Высыпания не имеют резкого очертания, не воспалены и не отекают. Первоначально они отличаются розовым цветом, но постепенно меняют оттенок: от розово-желтого до коричневого и красно-бурого. Количество пятен увеличивается: грибок распространяется по коже, занимая все большую поверхность тела. Сыпь может появится на кистях, голени, лице, но никогда не затрагивает слизистые оболочки, ладони или ступни, что связано с особым строением эпителия на этих участках.
Высыпания могут увеличиваться в диаметре (до нескольких сантиметров), сливаться друг с другом. В центре появляются зоны шелушения – при прикосновении к пятну чешуйки легко отслаиваются. К атипичной форме отрубевидного лишая относят белый лишай, при котором пораженные участки полностью теряют пигмент (становятся белыми). При этом шелушения может не быть.
Отличительной чертой отрубевидного лишая является нарушение пигментации кожи. Колонии грибка повреждают меланоциты, отвечающие за выработку меланина - вещества, отвечающего за цвет кожных покровов. Особенно заметны участки гипопигментации при загаре: поврежденный дрожжами эпителий остается белым. Данный эффект может сохраняться на протяжении длительного времени даже после выздоровления.
Отрубевидный лишай склонен к хроническому течению и частым рецидивам.
Чтобы быстро вылечиться и избежать неприятных последствий инфекции, рекомендуется обратиться к дерматологу при первых симптомах заболевания:
- появлении розовой или красноватой сыпи;
- легкому зуду кожи;
- ощущению стянутости и шелушения на отдельных участках кожи туловища и рук.
Каким путем передается отрубевидный лишай?
Отрубевидный лишай передается контактно-бытовым путем, но это происходит редко: заболевание мало заразное. Возбудитель разноцветного лишая – грибок из рода Malassezia – присутствует на коже большинства людей, но не внедряется в эпителий и не приводит к появлению сыпи. Однако, под воздействием различных факторов, дрожжи трансформируются в патогенную форму и начинают разрушать кожные клетки. Этот процесс могут запустить различные факторы: от повышенной потливости до эндокринных нарушений.
Несмотря на невысокую заразность данного вида лишая, больным рекомендуется придерживаться некоторых рекомендаций:
- не использовать общее постельное белье или полотенца;
- не носить чужую одежду;
- не посещать бани, сауны, общественные бассейны.
Также следует особенно тщательно следить за дезинфекций нательного белья, одежды и головных уборов больного: стирать при высокой температуре (возможно кипячение), проглаживать горячим утюгом, использовать паровую обработку.
Можно ли вылечить отрубевидный лишай?
При правильно подобранной терапии отрубевидный лишай легко лечится и проходит в течение 2-3 недель. Для этого необходимо записаться на консультацию к дерматологу, который проведет осмотр и назначит дополнительные исследования.
Как правило, диагноз устанавливается при наличии типичной клинической картины, но для его подтверждения проводятся следующие анализы и тесты:
- осмотр в лучах лампы Вуда: грибковые колонии подсвечиваются;
- микроскопическое исследование соскоба: показывает наличие дрожжей;
- проба Бальцера с использованием йодсодержащих растворов.
Также дерматолог может назначить гистологические исследования, общие анализы крови и мочи. По результатам проведенных обследований вырабатывается тактика лечения.
В зависимости от тяжести и выраженности инфекции, симптоматики лишая, терапия включает в себя:
- применение наружных средств (спреев, лосьонов, мазей) с противогрибковыми компонентами. Если затронута волосистая часть головы, назначаются специальные шампуни;
- противогрибковые препараты для внутреннего применения. Выписываются пациентам, склонным к рецидивам отрубевидного лишая, либо больным с атипичным проявлением инфекции.
Если пациент страдает от сильного зуда (что встречается крайне редко), могут быть назначены антигистаминные средства.
Можно ли навсегда вылечить отрубевидный лишай?
При соблюдении врачебных рекомендаций, отрубевидный лишай хорошо поддается лечению: высыпания полностью проходят за 2-3 недели. Но инфекция склонна к переходу в хроническую стадию: в таком случае рецидивы случаются каждый раз при повышении потливости, например, в теплое время года, при поездках на отдых, или интенсивных физических нагрузках.
Чтобы избежать такого, необходимо:
В таком случае пациент может быстро вылечиться от отрубевидного лишая и избежать его рецидивов.
Можно ли загорать с отрубевидным лишаем?
Поскольку отрубевидный диагноз может настичь во время отдыха, пациентов часто интересует: можно ли принимать солнечные ванны с отрубевидным лишаем? Мнения на этот счет расходятся. Раньше для лечения разноцветного лишая назначали кварцевание: под направленным воздействием ультрафиолета колонии грибка погибали. Но сейчас многие дерматологи оспаривают подобный метод лечения.
УФ-излучение может быть опасно для организма, ослабленного инфекцией. Кроме того, возникновение отрубевидного лишая говорит о снижении иммунных сил. Поэтому специалисты не рекомендуют подвергать кожу дополнительным стрессам.
Если пациент сомневается, можно ли загорать при отрубевидном лишае, ему рекомендуется проконсультироваться с дерматологом. Врач даст рекомендации с учетом индивидуальных особенностей организма, степени выраженности болезни, ее формы и локализации. Если следовать врачебным назначениям, больной избежит осложнений лишая и сможет выздороветь в короткие сроки.
Также следует помнить, что, если пациент решит загорать с отрубевидным лишаем, участки кожи, пораженные колониями останутся светлыми: получить ровный и красивый загар не получится. Поэтому лучше сначала избавиться от заболевания, и только после этого возвращаться на пляж.
Можно ли вылечить отрубевидный лишай йодом?
Йодсодержащие средства используются при диагностике разноцветного лишая. Колонии дрожжеподобного грибка чувствительны к йоду, из-за чего они впитывают его в гораздо большей степени, чем окружающая здоровая кожа. Поэтому если нанести раствор йода на эпидермис, пораженные участки будут значительно темнее.
Но многие больные считают, что йод подходит не только для диагностики, но и для самостоятельного лечения отрубевидного вещества. Спиртовый раствор йода – популярное антисептическое средство, которое часто используется для обеззараживания кожи. Грибки из рода Malassezia, вызывающие разноцветный лишай, чувствительны к нему и частично погибают при контакте с данным веществом, но полностью уничтожить их йодом невозможно.
Кроме того, спиртовый раствор йода сильно сушит и без того поврежденную кожу, что может привести к различным осложнениям дерматоза.
В результате самолечения:
- болезнь затягивается – выздоровление не наступает, а высыпания распространяются на новые участки тела;
- повышается вероятность рецидива – после исчезновения сыпи она появляется снова при ослаблении иммунитета и носит хронический характер;
- к симптомам заболевания добавляются новые: стянутость и сухость кожи, обработанной йодом, возможно появление зуда.
Вылечить отрубевидный лишай можно с помощью противогрибковых препаратов, назначенных дерматологом. Специальные крема и мази воздействуют только на колонии возбудителя и не затрагивают здоровый эпителий. Также во многих средствах содержатся уходовые компоненты, дополнительно увлажняющие кожу, ускоряющие ее регенерацию и способствующие возобновлению синтеза меланина.
Почему не проходит отрубевидный лишай?
Разноцветный лишай хорошо поддается лечению и в большинстве случаев полностью проходит через 2-3 недели после начала терапии. Однако некоторые пациенты сталкиваются с тем, что заболевание длится месяцами, колонии грибка разрастаются, с ними сложно справиться. Либо сыпь возвращается спустя несколько недель после выздоровления. В чем может быть причина?
Вторая распространенная причина затянувшейся инфекции – несоблюдение врачебных рекомендаций, касающихся правил личной гигиены.
Больному человеку важно не просто использовать противогрибковые препараты, но и:
- отказаться от водных процедур: не принимать ванны (заменить их душем), не использовать жесткие мочалки, не посещать сауны, бани, бассейны;
- выбирать просторную одежду из натуральных тканей: тесные вещи дополнительно раздражают кожные покровы, нарушают работу потовых желез, что создает оптимальные условия для дальнейшего развития грибка;
- соблюдать правила личной гигиены: дезинфицировать постельное белье, обрабатывать паром одежду, головные уборы, полотенца и другой текстиль, соприкасающийся с кожей.
В некоторых случаях выздоровление затягивается даже при соблюдении всех врачебных предписаний. Подобные случаи диагностируются, если у больного нет специфического иммунитета к конкретному виду дрожжевых грибков, то есть его организм не способен эффективно бороться с возбудителем. В подобных ситуациях дерматологи назначают пероральный прием противогрибковых средств, благодаря чему удается быстро подавить дрожжи.
После выздоровления, во избежание рецидивов, рекомендуется придерживаться несложной профилактики:
- укреплять иммунитет с помощью регулярных физических нагрузок, прогулок на свежем воздухе, употреблении витаминных комплексов в осенне-весенние периоды;
- сбалансировать диету: отказаться от жирной и копченой пищи в пользу свежих и обработанных овощей, фруктов;
- не злоупотреблять алкоголем.
Также желательно избегать тесной синтетической одежды в жаркое время года или при отдыхе в теплых странах. Можно пропить курс иммуномодуляторов, но препарат должен быть одобрен наблюдающим дерматологом.
Читайте также:


