Как отличить герпес от укуса

Вместе со специалистами мы попытались ответить на пять самых важных вопросов об этом опасном заболевании.
Вопрос 1. Как распознать?

Среди герпес-вирусов выделяют несколько типов, самые известные первые три.
Вирус герпеса 3-го типа – варицелла зостер – возбудитель ветряной оспы. Той самой ветрянки, которой болеют раз в жизни. Но варицелла зостер вызывает также и другое заболевание – опоясывающий лишай, который чаще возникает у людей после 35 лет. Он поражает кожу и слизистые покровы и даёт осложнения на центральную нервную систему.
Вопрос 2. Откуда берётся?

Как только вирус попал к вам, он затаивается в нервных волокнах. Но в любое время может активизироваться и высыпать маленькими зудящими пузырьками на лице, на любых слизистых. Причем если герпесу приглянулась какая-то часть вашего тела, то именно там он и будет всё время высыпать. Появился один раз на губах, значит, он и дальше будет на губах. Появился на нёбе, значит, и дальше будет располагаться именно там.
Вопрос 3. Чем опасен?

Герпес – это самая распространённая вирусная инфекция. Около 99 процентов людей во всём мире инфицированы ею. Однако для человека безопасен только первый тип вируса (тот самый, с болячками на губах). А вот все последующие могут вызывать осложнения.
Герпес может стать причиной болезней пищеварительной системы – гепатита, воспаления подвздошной, толстой и прямой кишок). У мужчин вирус поражает уретру, простату и сами сперматозоиды. А для женщин страшна разновидность герпеса – вирус цитомегалия, из-за которого не удается выносить ребенка или он рождается, но со множеством патологий.
Герпеса может привести к воспалению головного мозга (энцефалиту), околопозвоночных нервных узлов (симпатоганглионевриту) и поражение нервных сплетений.
Кроме того, он способен вызывать депрессию, а у стариков – слабоумие и шизофрению.
Вопрос 4. Как правильно лечить?

Но если беленькие маленькие пузырьки уже всё-таки появились, то приступайте к их подсушиванию. Для этих целей подойдут мази с содержанием ацикловира, цинковая паста, жидкость Кастеллани, йод. Надежную быструю помощь приносит и натуральное масло чайного дерева – с помощью ватного тампона несколько раз в день наносите семь капель масла на проблемное место. Если же герпес высыпал во рту, то приостановить его распространение можно с помощью полосканий растворами фурациллина, риванола, настойкой календулы или настойкой цветков ромашки.
При генитальном герпесе женщине назначит лечение врач-гинеколог, а мужчине – уролог или андролог.
Вопрос 5. Что делать, если симптомов нет?
Часто инфекция протекает в скрытой форме, без ярких клинических проявлений, постепенно изматывая и ещё более истощая иммунную систему. Человек чувствует себя утомлённым, плохо справляется даже с умеренной физической нагрузкой, ухудшается настроение, сон, аппетит.
Чтобы выяснить, есть ли в организме вирус герпеса, надо сдать анализ крови на обнаружение антител к вирусу класса IgG. Узнать, с какой именно разновидностью вируса вы столкнулись, а также выяснить степень активности инфекции поможет анализ ПЦР (полимеразная цепная реакция) крови и содержимого пузырька.
В случае, если диагноз подтвердится, правильное лечение назначит врач.
ЗНАЕШЬ?
Если высыпания появляются не чаще 2-3 раз в год и только на губах, беспокоиться не о чем. Это неприятно, но системных сбоев в организме, скорее всего, нет. Важно лишь научиться быстро снимать обострения. Помогут в этом противовирусные мази и кремы, которые широко продаются.
Если обострения происходят чаще, высыпания появляются не только на губах, но и на других участках тела, обязательно пройдите иммунологическое обследование. У пожилых людей частые рецидивы герпеса могут указывать на развитие опухолевых процессов, сопровождающихся иммунодефицитом.

Почти любые высыпания на коже ребёнка заставляют родителей нервничать. Действительно сложно понять, что это такое вообще появилось — ветрянка, крапивница или ребёнок где-то обжёгся. Врач-педиатр Ольга Евсейчик объясняет, как отличить один вид сыпи от другого, оказать первую помощь и оценить, срочно ли нужен врач (он, кстати, в любом случае нужен).

Ветряной оспой болеют вне зависимости от сезона. Заразиться можно только при прямом контакте с заболевшим человеком. Носитель вируса становится заразен за два дня до появления сыпи и остаётся заразным ещё 10 дней с момента начала высыпаний. Первые признаки болезни приходят не сразу — в промежутке с 10 по 21 день от контакта с больным.
Сначала появляются пятна и папулы (выпуклые пятна, которые возвышаются над кожей и прощупываются). Довольно быстро они превращаются в пузырьки с прозрачным содержимым. Когда пузырёк лопается, образуется мокнутие, со временем оно покрывается корочкой. Корочки могут держаться до нескольких недель.
Высыпания могут сопровождаться высокой температурой и слабостью. Сыпь зудит, поражает все участки кожи, включая волосистую часть головы, слизистые оболочки полости рта, глаз, области ануса и вульвы.
Все сыпи можно разделить на пятнисто-папулезные и пузырьковые. Ветряная оспа (или ветрянка) — самое распространённое заболевание среди пузырьковых сыпей. Она поражает практически 100% детей, у которых нет к ней иммунитета. Ежегодно по всему миру регистрируется 80-90 миллионов случаев, в основном — среди детей до шести лет. Сильные головные боли, высокая температура, которую не удаётся сбить, нарастающие вялость и сонливость, рвота, нарушения координации, нагноение элементов сыпи — эти симптомы требуют срочного врачебного осмотра.
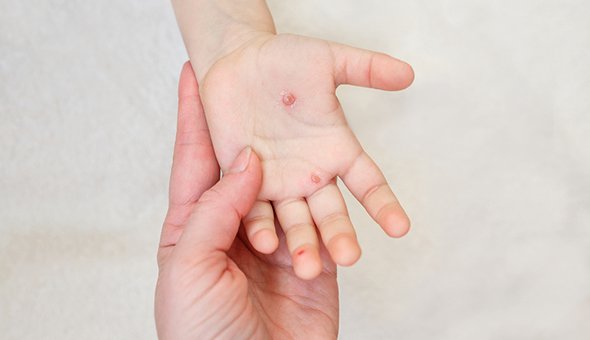
Многие люди уверены, что болели ветрянкой дважды, хотя переболевшие приобретают стойкий пожизненный иммунитет. Есть предположение, что несколько десятилетий назад за ветрянку принимали всем известную ныне энтеровирусную инфекцию, вызываемую вирусом Коксаки.
Заболевание регистрируется в течение всего года с максимальным подъёмом в конце лета и осенью. Источник инфекции — больной человек, который заразен 7-10 дней от начала болезни.
Пузырьки, в отличие от ветрянки, имеют плотную поверхность и легко не вскрываются, а ссыхаются со временем
Они могут быть болезненными, при расположении на стопах мешают ходить. Высыпания во рту, как правило, резко болезненны, поэтому ребёнок отказывается от еды и питья. На фоне характерной лихорадки это может приводить к обезвоживанию.
Как помочь ребёнку. Обеспечить его достаточным количеством прохладной жидкости и по мере необходимости сбивать температуру. Можно предлагать пить молочные коктейли, сладкие кисели, йогурты, лучше из чашки или трубочки, а не из бутылки, чтобы не травмировать сыпь во рту. Специфического лечения от этой болезни нет, она проходит сама за 7-10 дней.
В некоторых случаях может понадобиться повторный осмотр врача. Это касается любых признаков осложнений:
- обезвоживание (ребёнок не мочится больше восьми часов, не пьёт или не усваивает жидкость, плачет без слёз, у него сухие растрескавшихся губы);
- бактериальное инфицирование сыпи (нагноение элементов, кожа в области элементов становится горячей, болезненной на ощупь);
- асептический менингит (головные боли, при которых не помогают обезболивающие, рвота, высокая температура, вялость, сонливость и апатия).
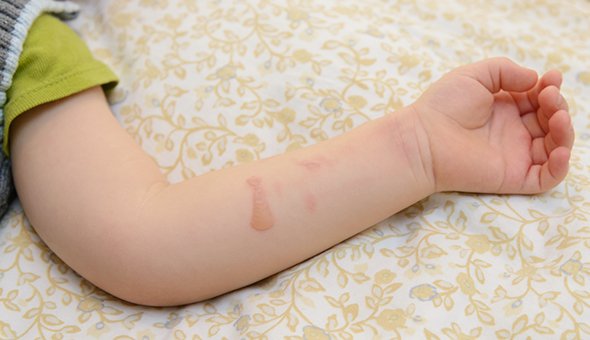
Не каждый пузырь — это вирус Коксаки или ветрянка. Особенно летом. Их часто путают с термическими ожогами второй степени.
Получить такие ожоги ребёнок может, скатившись в жаркий день с горячей горки или забежав босиком на горячий помост у бассейна. Маленькие дети не успевают вовремя среагировать на боль и не покидают горячее место, за это время на коже стоп могут образоваться пузыри. В отличие от ветрянки, при ожогах первой-второй степени у ребёнка не поднимается температура и нет воспалений во рту.
Похожую картину даёт ожог борщевиком. Это растение часто встречается в средней полосе России. Сок этого растения при попадании на кожу не проявляет себя никак, но резко повышает чувствительность кожи к солнечным лучам. В результате обычный солнечный свет вызывает пигментацию, а в течение нескольких суток образуются болезненные вялые пузыри, которые потом покрываются корками. Пигментация от них может держаться месяцами. Главная профилактика таких ожогов — показать детям опасное растение и объяснить, что при попадании сока на кожу нужно избегать солнечного света.
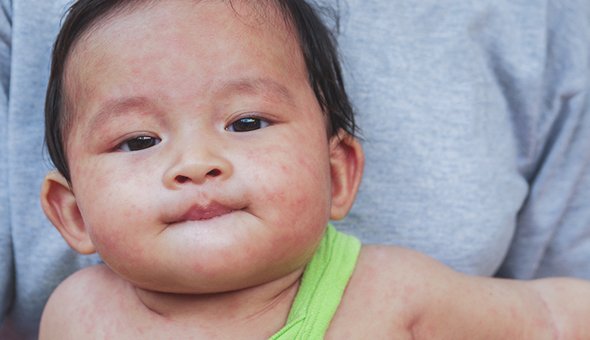
Второй вид сыпей — пятнистые и папулёзные сыпи. Заболеваний с такими проявлениями намного больше: скарлатина, краснуха, детская розеола, инфекционная эритема и другие. Но на первое место по актуальности педиатры ставят корь. В последнее время её стало намного больше из-за отказов от вакцинации.
До 1968 года, пока от кори не начали прививать, ею болели более 90% населения, смертность достигала 2-2,5%. Введение Глобальной стратегии иммунизации против кори ВОЗ в 2000 году позволило снизить смертность от кори по всему миру с 544 тысяч в 2000 году до 146 тысяч в 2013.
Вирус кори попадает в организм воздушно-капельными путём. Больной становится заразен через неделю после контакта с заразившим его и продолжает оставаться опасен вплоть до пятого дня от начала сыпи.
В первые два-три дня на внутренней поверхности щёк появляются мелкие белые точки, которые сравнивают с манной крупой или кристаллами соли. Это пятна Бельского-Филатова-Коплика. В следующие три-пять дней порциями появляется сыпь: в первый день пятна появляются на лице, потом на туловище и руках и, наконец, на ногах. Пятна крупные, склонны к слиянию, могут возвышаться над поверхностью кожи (папулы). Другие симптомы кори — высокая температура, насморк, кашель, конъюнктивит, общее недомогание.
Любое подозрение на корь — повод срочно обратиться к врачу. От кори не существует специфического лечения, но в некоторых случаях она протекает с серьёзными осложнениями. Поэтому наблюдение врача — обязательно.
Как помочь ребёнку. Все, что вы можете сделать для защиты себя и близких, — вакцинация против кори. Национальный календарь прививок предусматривает двукратную вакцинацию в возрасте одного года и шести лет. Люди старше шести лет могут быть привиты двукратно с минимальным интервалом в шесть месяцев. Если человек не привит, но произошёл контакт с больным корью, нужно срочно провести вакцинацию (в течение 72 часов). Детям до одного года, беременным женщинам, пациентам с иммунодефицитом проводится введение сывороточного иммуноглобулина в первые шесть суток после контакта.
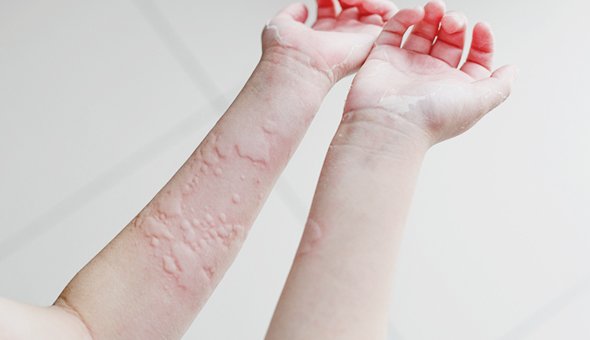
Примерно 20% людей хоть раз в жизни сталкиваются с крапивницей. Чаще всего это аллергическое состояние, при котором на коже возникают сначала пятна, а потом возвышающиеся волдыри неправильной формы. Всё это похоже на ожог крапивой (отсюда и название). Важный симптом крапивницы — интенсивный зуд.
На ощупь волдыри могут быть горячими, а если надавить на волдырь, он бледнеет в центре. Элементы крапивницы могут сливаться, бледнеть, изменять форму, исчезать, появляться при этом в другом месте. Продолжаться так может неделями и даже месяцами.
Пусковых факторов крапивницы — их ещё называют триггерами — очень много. К самым распространённым относят пищевые (орехи, особенно арахис, яйца, морепродукты), лекарственные (аспирин, препараты пенициллина), укусы насекомых. Крапивница может возникать в ответ на развитие бактериальных и вирусных заболеваний, на воздействие физических факторов (холод, жара, трение, солнечное излучение), на пыльцу растений.
Как помочь ребёнку. Все случаи крапивницы у детей нуждаются во врачебном осмотре. Если вы не знаете причину возникновения крапивницы, а она беспокоит более месяца, обязательно нужен осмотр врача. Врач постарается выявить триггер, потому что основа профилактики — избегать встречи с ним. Врач может назначить гипоаллергенную диету, ведение пищевого дневника, антигистаминные препараты. Если же появление крапивницы сопровождается развитием отёка Квинке, это уже неотложная ситуация. Нужно вызвать скорую помощь, а потом обратиться к аллергологу.
Фото: Shutterstock (CokaPoka, Tatyana Abramovich, Karen Grigoryan, phichet chaiyabin, MH-Lee)

Герпес является распространенным заболеванием, передающимся половым путем (ЗППП), которым может заболеть любой человек, ведущий половую жизнь. У большинства людей с вирусом симптомы отсутствуют. Даже без признаков заболевания герпес по-прежнему может распространяться на сексуальных партнеров.
Ротовой герпес обычно вызван HSV-1 и может привести к простуде или герпетической лихорадке в ротовой полости или вокруг рта. Однако у большинства людей симптомы отсутствуют. Большинство людей с ротовым герпесом были инфицированы в детстве или молодом возрасте от несексуального контакта со слюной.
Ротовой герпес, вызванный HSV-1, может распространяться от полости рта до половых органов через оральный секс.(https://www.cdc.gov/std/healthcomm/stdfact-stdriskandoralsex.htm) Именно почему некоторые случаи генитального герпеса вызваны HSV-1.
Генитальный герпес в Соединенных Штатах Америки встречается часто. Более одного из шести человек в возрасте от 14 до 49 лет являются носителем генитального герпеса.
Вы можете заразиться генитальным герпесом во время вагинального, анального или орального полового контакта с кем-либо, кто болен этим заболеванием.
Если у вас нет герпеса, вы можете заразиться, когда вступаете в контакт с вирусом герпеса в/на:
- язве герпеса;
- слюне (если у вашего партнера есть ротовая инфекция герпеса) или генитальных выделениях (если у вашего партнера есть генитальная герпесная инфекция);
- коже в области рта, если у вашего партнера есть ротовая инфекция герпеса, или коже в области гениталий, если у вашего партнера есть генитальная герпесная инфекция.
Вы можете заразиться герпесом от сексуального партнера, у которого нет видимой язвы, или который может не знать, что он или она инфицирован. Также можно получить генитальный герпес, если вы занимаетесь оральным сексом с половым партнером, у которого есть ротовой герпес.
Вы не заразитесь герпесом от контакта с туалетными сидениями, постельными принадлежностями или плавательным бассейном или соприкосновения с окружающими вас предметами, такими как столовые приборы, мыло или полотенца. Если у вас остались вопросы о распространении герпеса, вы можете обсудить их с поставщиком медицинских услуг.
Единственный способ избежать ЗППП — не заниматься вагинальным, анальным или оральным сексом.
Если вы сексуально активны, то для снижения вероятности заражения генитальным герпесом:
- поддерживайте длительные взаимные моногамные отношения с партнером, не инфицированным ЗППП (т. е. тем, который прошел обследование и у которого результаты анализов на ЗППП отрицательные);
- правильно(https://www.cdc.gov/condomeffectiveness/male-condom-use.html) используйте латексные презервативы каждый раз, когда вы занимаетесь сексом.
Имейте в виду, что не все герпесные язвы возникают в областях, покрытых латексным презервативом. Кроме того, вирус герпеса может выделяться (высвобождаться) из областей кожи, на которых нет видимой герпесной язвы. По этим причинам презервативы не могут полностью защитить вас от заражения герпесом.
Если вы находитесь в отношениях с человеком, имеющим генитальный герпес, вы можете снизить риск заражения этим заболеванием, если:
- Ваш партнер принимает лекарство против герпеса каждый день. Это то, что ваш партнер должен обсудить со своим врачом.
- Вы избегаете вагинального, анального или орального секса, когда у вашего партнера наблюдаются симптомы герпеса (то есть, когда у вашего партнера вспышка заболевания).
Если вы беременны и являетесь носителем генитального герпеса, для вас очень важно посещать группы пренатального обследования. Сообщите своему врачу, если у вас когда-либо были симптомы генитального герпеса или был диагностирован генитальный герпес. Также сообщите своему врачу, были ли у вас контакты с лицом, зараженным генитальным герпесом. Существует ряд исследований, которые свидетельствуют о том, что генитальная инфекция герпеса может привести к выкидышу или преждевременным родам.
Инфекция герпеса может передаваться от вас вашему нерожденному ребенку до рождения, но чаще всего — во время родов. Это может привести к смертельно опасной инфекции у вашего ребенка (так называемому неонатальному герпесу). Важно, чтобы во время беременности вы избегали заражения герпесом. Если вы беременны и имеете генитальный герпес, вам может быть предложено лекарство против герпеса в конце вашей беременности. Это лекарство может снизить риск появления признаков или симптомов генитального герпеса во время родов. На момент родов ваш врач должен тщательно обследовать вас на наличие язв герпеса. Если на момент родов у вас присутствуют симптомы герпеса, то обычно делается кесарево сечение.
Большинство людей, страдающих генитальным герпесом, не имеют симптомов вообще или имеют незначительные симптомы. Вы можете не заметить слабо выраженные симптомы или можете принять их за другое кожное заболевание, такое как прыщ или вросший волос. Поэтому большинство людей, которые являются носителями герпеса, не знают об этом.
Люди, которые испытывают первоначальную вспышку герпеса, могут пережить повторные вспышки, особенно, если они инфицированы HSV-2. Рецидивы вспышек, как правило, короче и протекают менее тяжело, чем первая вспышка заболевания. Несмотря на то, что инфекция остается в организме на протяжении всей вашей жизни, количество вспышек в течение последующих лет может снизиться.
Вам следует обратиться к врачу, если вы заметили какой-либо из этих симптомов, или если у вашего партнера есть ЗППП или симптомы ЗППП. Симптомы ЗППП могут включать необычную язву, генитальные выделения с неприятным запахом, жжение при мочеиспускании или кровотечение в периоды между месячными.
Ваш лечащий врач может диагностировать генитальный герпес, просто посмотрев на ваши симптомы. Врачи могут также взять образец из язв(-ы) и провести его анализ. В ряде случаев может быть использован анализ крови для поиска антител к герпесу. Честно и открыто поговорите с вашим лечащим врачом и спросите его, нужно ли вам пройти обследование на герпес или другие ЗППП.
Примечание. Анализ крови на герпес может помочь определить, есть ли у вас инфекция герпеса. Он не покажет, кто заразил вас или как долго вы были инфицированы.
Какого-либо лечения герпеса не существует. Тем не менее, есть лекарственные средства, которые могут предотвратить или сократить вспышки заболевания. Одни из этих лекарственных средств против герпеса можно принимать ежедневно, что сделает менее вероятной передачу инфекции от вас вашему половому партнеру(-ам).
Генитальный герпес может привести к возникновению болезненных язв в области гениталий, а у людей с ослабленной иммунной системой он может быть тяжелым.
Если вы прикоснетесь к язвам или к жидкости из раны, вы можете перенести герпес на другую часть вашего тела, такую как ваши глаза. Чтобы избежать распространения герпеса на другую часть вашего тела, не прикасайтесь к язвам или к жидкости. Если вы прикоснулись к язвам или жидкости, чтобы избежать распространения инфекции немедленно тщательно вымойте руки.
Если вы являетесь носителем герпеса, вам следует поговорить со свои половым партнером(-ами) и сообщить ему или ей об этом, а также о связанных с этим рисках. Помочь снизить этот риск может использование презервативов, но оно не избавит от риска полностью. Наличие язв или других симптомов герпеса может увеличить риск распространения болезни. Даже если у вас нет никаких симптомов, вы все же можете заразить своих половых партнеров.
У вас могут быть сомнения по поводу того, как это повлияет на общее состояние их здоровья, половую жизнь и отношения. Лучше всего для вас — поговорить об этом с лечащим врачом, но также важно осознать, что, хотя герпес и невозможно излечить, ходом заболевания можно управлять с помощью лекарств. Ежедневная супрессивная терапия (т. е. ежедневное использование противовирусных препаратов) для герпеса также может снизить риск распространения генитального герпеса вашему сексуальному партнеру. Обязательно обсудите варианты лечения с вашим поставщиком медицинских услуг. Поскольку диагноз генитального герпеса может повлиять на ваше отношение к настоящим или будущим сексуальным взаимоотношениям, важно понять, как говорить с половыми партнерами о ЗППП.
Инфекция герпеса может привести к образованию язв, либо к повреждению кожи или слизистой оболочки рта, влагалища и прямой кишки. Это повышает риск проникновения ВИЧ в организм. Даже без видимых язв наличие генитального герпеса увеличивает количество CD4-клеток (клеток, которые использует ВИЧ для проникновения в организм), обнаруженных в слизистой оболочке половых органов. Когда человек заражен как ВИЧ, так и генитальным герпесом, вероятность того, что ВИЧ будет распространяться на ВИЧ-неинфицированного сексуального партнера во время полового контакта со своим партнером, влагалищем или прямой кишкой, будет выше.

Опасный квартирант
Вирус герпеса может жить в разных клетках и органах долгие годы, никак не проявляя себя, и лишь потом выходит наружу. Если вы когда-то болели ветрянкой, то не возникает вопроса, откуда он появился: ветрянка и герпес вызываются одним и тем же вирусом.
Могло быть и так, что вы переболели простым герпесом в малозаметной и неболезненной форме. Вирус герпеса, поселившись один раз в организме, может мирно сосуществовать с ним, не вызывая никаких неприятностей.
Облик первый. Пузырьки и корочки на губах
Мелкая зудящая сыпь на коже губ и слизистой с пузырьками, наполненными жидкостью, – это результат активности вируса герпеса. Лопаясь, пузырьки образуют корочки, которые раздражаются при каждом прикосновении. Эта ситуация обычно связана с переохлаждением и активизацией уже имевшегося в организме вируса.
Что предпринять
Постарайтесь, чтобы инфекция не распространилась по всей поверхности губ, а ограничилась одной-двумя точками. Для этого оставьте больное место сухим при умывании, старайтесь не облизывать губы.
Сократить срок мучений поможет антигерпесный карандаш или антивирусная мазь.
Если герпес поселился в полости рта, придется некоторое время питаться жидкой пищей, делать лечебные полоскания и проходить курс лечения под контролем опытного стоматолога.
Позаботьтесь также о том, чтобы ваши домашние не заразились вирусом от вас – пользуйтесь индивидуальным полотенцем и посудой.
Облик второй. Зуд и раздражение в районе ребер
Это может случиться внезапно, если вы, например, посидели на сквозняке, а перед этим переболели чем-то серьезным или перенервничали.
Тем не менее у людей, чувствительных к боли, в результате атаки герпеса могут быть сильные невралгии, поскольку вирус поражает нервные отростки межреберных нервов.
Что предпринять
На боли, вызванные герпесом, плохо действуют обычные обезболивающие, поэтому посоветуйтесь с врачом, чем именно купировать болевые ощущения.
Облик третий. Болезненные ощущения и раздражение в половых органах
Генитальный герпес – другая разновидность вируса – передается при половых контактах. В очень редком случае можно заразиться через полотенце или другие предметы личной гигиены, которыми пользовался больной. Сначала вы можете не заметить ничего особенного, поскольку этот вирус так же маскируется, как и обычный герпес.
| Что делать? | |
|---|---|
| 5 способов победить герпес: от "волшебной" мази до правильной диеты >>> | |
Что предпринять
Сегодня есть эффективные средства, с помощью которых удается быстро остановить размножение вируса герпеса в организме. Особенно эффективен препарат, если применять его в первые два-три дня после появления первых признаков заболевания. Он на 9 часов создает смертельную концентрацию действующего вещества в организме больного. Таблетки в 3–4 раза эффективнее мази и действуют как инъекция. В результате количество болезненных высыпаний резко сокращается, они меньше раздражают слизистую.
Для профилактики заражения половым герпесом врачи рекомендуют презервативы либо жизнь с одним здоровым половым партнером. Существуют и профилактические вакцины, однако они не дают полной гарантии, а позволяют лишь уменьшить частоту рецидивов и снизить риск повторной активизации вируса.
Главное – профилактика
Как вам, наверное, уже стало понятно, предотвратить заражение обычным, не половым герпесом довольно трудно или же почти невозможно. Условия для размножения вируса создает прежде всего слабость иммунной системы. Поэтому можно предупредить падение иммунитета, заранее позаботившись о нем перед периодом простуд.
Поднять иммунитет можно, принимая 2–3 недели адаптогенные биологически активные вещества: экстракт алоэ, прополис, настойку аралии маньчжурской, заманихи, элеутерококка, лимонника, родиолы розовой, женьшеня.
Выберите из этих препаратов один, который вам лучше подходит, не вызывает побочных эффектов, и принимайте в первой половине дня по 20–30 капель.
1. Этиологический фактор: VZV →разд. 18.1.6;
2. Патогенез: у лиц перенесших первичную инфекцию VZV, вирус остается в латентной форме в ганглионарных клетках задних корешков и ганглиях черепных нервов, а в благоприятных условиях (снижение иммунитета) реактивируется.
3. Резервуар и пути передачи: →разд. 18.1.6.
4. Факторы риска: возраст >65 лет, особенно 8-го и 9-го десятилетий жизни, злокачественные опухоли, иммуносупрессивная терапия, ВИЧ-инфекция и другие причины тяжелой недостаточности клеточного иммунитета; повышение риска у детей, если мать переболела ветряной оспой в течение беременности (после 20 нед.) — в таком случае врожденная ветряная оспа не развивается, но VZV может реактивироваться уже в детском возрасте.
5. Инкубационный период и период контагиозности : →разд. 18.1.6; контагиозность для контактирующих лиц гораздо ниже, чем в случае больного с ветряной оспой; в основном касается восприимчивых к VZV инфекции лиц, в случае контакта с везикулярными высыпаниями на открытых частях тела больного.
1. Период продромальных симптомов (70–80 % случаев): боль в пределах одного дерматома, постоянная или прерывистая, частая или спорадическая, пекущая, колющая, пульсирующая, иногда провоцируется только прикосновением; доминировать может зуд кожи и чувство ползания мурашек либо другие парестезии; возникает днем и ночью; обычно появляется за 3–4 дня перед кожными изменениями, иногда сохраняется дольше недели после их исчезновения; дополнительно может появиться лихорадка или субфебрильное состояние, плохое самочувствие, головная боль.
2. Период кожных изменений: полиморфная сыпь в пределах дерматома — сначала розеолезно-пятнистая (длиться непродолжительное время, ее легко не заметить), затем появляются скопления папул, на которых после 1–2 дней возникают наполненные серозной или мутной жидкостью везикулы, а затем пустулы; в течение следующих 4–5 дней везикулы вскрываются, оставляя болезненные эрозии и язвы, покрывающиеся корками (после 7–10дней). Новые высыпания появляются волнообразно в течение ≈7 дней. После 3–4 нед. корки отпадают; часто остаются рубцы, депигментация или гиперпигментация кожи. Изменения (эрозии и мелкие язвы) могут появляться на слизистых оболочках. При типичном течении элементы появляются скоплениями в области, иннервированной ветвями чувствительных нервов одного дерматома и одной половины тела, чаще всего кожи туловища (в области дерматомов от Th3 до L3) или головы, в области иннервации черепных нервов: V (особенно первой ветви V 1 ), VII и VIII. Реже изменения в области конечностей. Сыпь сопровождается зудом и болью (также как в продромальном периоде), а также общими симптомами ( 3. Другие симптомы: парез (5–15 %), чаще всего конечностей, в результате поражения двигательных нервов; особые формы: паралич Белла (результат поражения VII нерва — периферический парез лицевого нерва), синдром Рамсея Ханта (результат поражения коленчатого узла и VII нерва —периферический парез лицевого нерва и опоясывающий герпес уха с той же стороны; также может сопровождаться изменением вкусовых ощущений, нарушением слезотечения и саливации).
4. Особенные клинические формы
1) офтальмический опоясывающий герпес — изменения вдоль тройничного нерва (особенно ветви V 1 ); охватывает кожу лба, век, а также конъюнктиву и роговицу глаза; течение бывает тяжелым; в роговице могут появляться изъязвления; при отсутствии лечения может привести к нарушению зрения (даже слепоте) и параличу глазодвигательного нерва;
2) ушной опоясывающий герпес — изменения вдоль периферийных нервов коленчатого узла, охватывают кожу ушной раковины и заушной области, наружный слуховой проход, барабанную перепонку, которые сопровождаются сильной болью в ухе, шумом в ушах, глухотой и головокружением (поражение VIII нерва), также может развиться периферийный паралич VII нерва (синдром Рамсея Ханта);
3) генерализованный опоясывающий герпес — в основном у больных лимфомой Ходжкина или неходжкинскими лимфомами (40 %); сыпь может охватывать всю кожу, напоминает изменения при ветрянке, но сопровождается болью; часто развиваются пневмония, гепатит и энцефалит;
4) рецидивирующий опоясывающий герпес (≤5 %) — может указывать на злокачественную опухоль или нарушение клеточного иммунитета.
Дополнительные методы исследования
Как в описании ветряной оспы →разд. 18.1.6. Показаны больным с ослабленным иммунитетом, при формах с атипичным течением или в сомнительных случаях.
В типичных случаях, у пациента, который ранее переболел ветряной оспой — на основе характерной клинической картины.
1. Боль в продромальном периоде (особенно длительная): другие причины боли с такой локализацией.
2. Кожные изменения: простой герпес (HSV), контактный дерматит, токсический дерматит, высыпания после многочисленных укусов насекомых.
3. Генерализованная форма: ветряная оспа, генерализованный простой герпес, аллергическая сыпь, строфулюс, угри обыкновенные.
4. Офтальмическая или ушная форма: инфекция HSV, рожа.
1. Больные с нормальным иммунитетом и в возрасте ≥50 лет или у которых наблюдается умеренная или сильная боль, или сыпь как минимум умеренная или расположенная вне туловища → ацикловир п/о 800 мг 5 × в день в течение 7–10 дней, или валацикловир п/о 1000 мг каждые 8 ч в течение 7 дней; лечение показано сразу после появления сыпи (лучше всего в первые сутки).
2. У больных с недостаточностью иммунитета, после трансплантации органа, со злокачественной опухолью или при системной диссеминации опоясывающего герпеса → ацикловир 10 мг/кг массы тела в/в (500 мг/м 2 поверхности тела) каждые 8 ч (правила введения ацикловира в/в →разд. 18.1.6; после улучшения состояния больного (не появляются новые высыпания, проходят клинические симптомы, в том числе снижается интенсивность боли) можно продолжать п/о лечение до момента улучшения иммунитета.
1) незначительная или умеренная боль → парацетамол или НПВП, возможно дополнительно слабый опиоидный анальгетик (напр. трамадол);
2) сильная боль → следует рассмотреть сильный опиоид (напр. фентанил или бупренорфин в виде пластыря). Если неэффективен → показано добавление одного из препаратов: габапентин п/о сначала 300 мг перед сном, следует постепенно увеличивать до 3 × в день, макс. 3600 мг/сут. или прегабалин п/о сначала 75 мг перед сном, постепенно увеличивайте до 2 × в день; макс. 600 мг/сут.; амитриптилин, сначала 10 мг перед сном, затем постепенно увеличивайте максимум до 150 мг/сут., глюкокортикостероид (только в комбинации с противовирусным лечением), напр. преднизон 20 мг 3 × в день в течение 4 дней, затем следует постепенно снижать дозу. При отсутствии улучшения в случае сильной и устойчивой боли показаны фармакологические блокады.
2. Не рекомендуется применение местных противовирусных препаратов, антибиотиков и обезболивающих препаратов в виде пудры и мази.
Чаще появляются у больных с недостаточностью клеточного иммунитета.
1. Местные осложнения:
1) постгерпетическая невралгия (20–50 % случаев, чаще всего у пожилых людей) — боль, удерживающаяся >30 дней от начала болезни или появляющаяся повторно после 4 нед.; иногда на протяжении многих месяцев и даже лет; часто после офтальмической формы; обезболивание (→Симптоматическое лечение);
2) постгерпетический зуд — может сохраняться в течение многих месяцев после исчезновения кожных изменений и сопровождать невралгию или быть единственным симптомом; имеет нейропатическое основание; лечение →табл. 1.34-1;
3) рубцы, гиперпигментация или депигментация кожи;
4) при офтальмическом опоясывающем герпесе конъюнктивит, кератит, увеит; воспаление зрительного нерва.
2. Неврологические осложнения
1) асептический менингит — легкое течение, проходит полностью без лечения в течение 1–2 нед.; бессимптомные изменения в спинномозговой жидкости характерны для асептического менингита появляются даже в 1/3 случаев опоясывающего герпеса у пациентов с нормальным иммунитетом;
2) острый энцефалит (редко) — обычно появляется через несколько дней после появления сыпи (реже за несколько недель до или после); факторы риска: недостаточность иммунитета, поражение дерматомов иннервированных черепными нервами; генерализованный опоясывающий герпес; риск летального исхода до 25 % в зависимости от состояния иммунитета;
3) хронический энцефалит — практически исключительно у больных со значительным нарушением клеточного иммунодефицита, особенно у больных СПИДом; наблюдается через несколько месяцев после перенесенного опоясывающего герпеса (в 30–40 % больных без кожной формы). Прогноз плохой, прогрессирующее течение приводит к смерти.
4) инсульт — редкое осложнение офтальмической формы опоясывающего герпеса в результате сегментарного воспаления, сужения или тромбоза проксимальной ветви средней или передней мозговой артерии; может появиться даже у лиц с нормальным иммунитетом, обычно ≈7 нед. после заболевания опоясывающим герпесом (иногда до 6 мес.); летальность 20–25 %, оставляет стойкие неврологические нарушения;
5) миелит — редко, в основном у лиц с недостаточностью клеточного иммунитета (особенно у больных СПИДом); чаще всего после опоясывающего герпеса в участках, иннервированных нервами, выходящими с грудного сегмента спинного мозга, а также у лиц без кожных проявлений опоясывающего герпеса в анамнезе. Симптомы: парезы (при поражении двигательных проводящих путей) в том же сегменте, что и кожные изменения и/или потеря чувствительности (поражение чувствительных проводящих путей) ниже пораженного дерматома; появляются ≈12 дней после первых кожных изменений. Тяжелые формы: половинное поражение спинного мозга (синдром Броун-Секара) или полное поперечное поражение спинного мозга. Прогноз неопределенный.
6) воспаление сетчатки — у иммунокомпетентных лиц острый некроз сетчатки; у больных СПИДом: воспаление сетчатки, прогрессирующий периферийный некроз сетчатки или быстро прогрессирующий герпетический некроз сетчатки. Обычно после офтальмического опоясывающего герпеса (несколько недель или месяцев) или во время кожных изменений; по мере течения болезнь также может захватить второй глаз. В исследовании глазного дна: зернистые, желтоватые, ишемические изменения, распространяющиеся и сливающиеся; сетчатка может отслоиться. Быстрое прогрессирование, приводит к сливному некрозу и в 75–85 % случаев к слепоте.
7) паралич лицевого нерва.
3. Вненейрональное распространение, вирусемия, кожная генерализация — обычно в случаях тяжелой недостаточности клеточного иммунитета; в случае вовлечения внутренних органов высокий риск смерти.
У иммунокомпетентных лиц прогноз выздоровления благополучный, но часто в течение многих месяцев наблюдается постгерпетическая боль. У лиц с иммунодефицитом и в случае осложнений риск стойких последствий и смерти зависит от течения →Осложнения.
1) против ветряной оспы →разд. 18.10 — основной метод профилактики;
2) против опоясывающего герпеса — вакцина предназначена для людей в возрасте >60 лет (не зарегистрирована в России).
1. Изоляция (особенно от лиц из группы риска): больных с иммунодефицитом, а также иммунокомпетентных больных с генерализованной формой опоясывающего герпеса — в течение всего времени болезни; иммунокомпетентных больных с локальной формой опоясывающего герпеса — до момента окончания высыхания всех кожных изменений. Накрывание кожных изменений (напр. одеждой) — снижает риск инфицирования VZV контактировавших с больным лиц.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : нет.
Читайте также:


