Игла для прививки оспы
1 прививочная доза вакцины содержит:
Активное вещество: вирус осповакцины – не менее 10 6 оспообразующих единиц (ООЕ).
Вспомогательное вещество: пептон – стабилизатор – в конечной концентрации 5-10 %.
Вакцину выпускают в комплекте с растворителем – глицерина раствор 50 %.
1 мл растворителя содержит:
Активное вещество: глицерин – 563 мг.
Вспомогательное вещество: фосфатно-цитратный буферный раствор Мак-Ильвейна
0,004 М – до 1 мл
Примечание.
Состав фосфатно-цитратного буферного раствора Мак-Ильвейна 0,004 М:
Кислота лимонная моногидрат – 0,042 мг; натрия гидрофосфат додекагидрат – 0,641 мг; вода – до 1 мл.
Перечень заболеваний, являющихся противопоказанием к прививке по эпидемическим показаниям, определяет Минздрав России.
При проведении прививок лицам, работающим с вирусом вакцины и вирусами оспы животных, патогенных для человека, необходимо придерживаться следующего перечня медицинских противопоказаний:
| Нозологические формы | Допустимость прививки |
| 1. Острые заболевания (инфекционные и неинфекционные), включая период реконвалес-ценции: а) инфекционные гепатиты(кроме гепатита С), менингококковая инфекция, инфекционные заболевания с затяжным хроническим течением (сепсис и пр.); б) гепатит С; в) хроническая пневмония | Не ранее 2 мес после выздоровления Не ранее 6 мес после выздоровления Противопоказана Не ранее 12 мес с начала ремиссии |
| Примечание: при контакте с инфекционными больными прививки проводят по окончании срока карантина или максимального инкубационного периода для данного заболевания. | |
| 2. Туберкулез (легочный и внелегочный) | По окончании активной фазы, по заключению фтизиатра |
| 3. Кожные заболевания: а) распространенные дерматозы (пузырчатка, псориаз, экзема, атопический дерматит), в том числе в анамнезе; б) другие острые и хронические болезни или нарушение кожного покрова (ожоги, импетиго, герпес, ветряная оспа-герпес зостер, гнойничко-вые заболевания) | Противопоказана Не ранее 2 мес после выздоровления |
| 4. Иммуносупрессивные состояния: а) синдром врожденного или приобретенного иммунодефицита (в том числе ВИЧ-инфекция), лейкемия, злокачественные новообразования, органная трансплантация, клеточные и гумо-ральные иммунодефициты; | Противопоказана |
| Нозологические формы | Допустимость прививки |
| б) иммунодепрессивная терапия (лечение анти-метаболитами, высокими дозами кортико-стероидов в течение 14 дней и более, радио- и рентгенотерапия и пр.) | Противопоказана |
| 5. Нервные и психические заболевания: а) травмы центральной нервной системы (ЦНС) с остаточными явлениями, энцефалиты и энцефаломиелиты (в том числе поствакциналь-ные), менингит, полирадикулоневрит (в том числе в анамнезе), эпилепсия, гидроцефалия в стадии декомпенсации или субкомпенсации, демиелинизирующие и дегенеративные пораже-ния нервной системы (мышечная дегенерация и др.), инсульт; б) гидроцефалия компенсированная, болезнь Дауна, болезнь Литтля; в) травмы ЦНС без остаточных явлений, фебрильные судороги в анамнезе, г) психические заболевания | Противопоказана По заключению невропатолога По заключению невропатолога, на фоне антисудорожной терапии По заключению психоневролога |
| Примечание: прививки данного контингента проводят после обследования невропатологом. | |
| 6. Болезни сердечно-сосудистой системы: а) декомпенсированные пороки сердца, под-острый септический эндокардит, миокардит, перикардит, гипертоническая болезнь II-III сте-пени, стенокардии, инфаркт миокарда; б) другие формы патологии: - гипертоническая болезнь I ст., пороки сердца в стадии компенсации стенокардия (легкие формы) | Противопоказана Не ранее 6 мес после выздоровления (ремиссии), по заключению специалистов |
| 7. Болезни внутренних органов: а) цирроз печени, хронический гепатит, гепато-церебральная дистрофия, острый и хронический панкреатит; б) заболевания желчевыводящих путей; в) язвенная болезнь желудка и 12-ти перстной кишки, неспецифический язвенный колит; г) диффузный гломерулонефрит, нефропатии врожденные, хроническая почечная недостаточ-ность; д) пиелонефрит; е) токсические нефропатии (транзиторные) | Противопоказана Не ранее 6 мес после выздоровления (при условии санации) Противопоказана Противопоказана Не ранее 3-х лет с начала клинико-лабораторной ремиссии Не ранее 6 мес после выздоровления |
| 8. Болезни эндокринной системы: а) сахарный диабет, тяжелые формы тирео-токсикоза и недостаточности или дисфункции надпочечников, микседема, тимомегалия, врож-денные ферментопатии | Противопоказана |
| Нозологические формы | Допустимость прививки |
| 9. Системные заболевания соединительной ткани: а) системная красная волчанка, дискоидная волчанка, ревматизм, ревматоидный артрит, системные васкулиты, системная склеродермия и др. | Противопоказана |
| 10. Болезни крови: а) лейкозы, лимфогранулематоз, апластическая анемия, гемофилия, болезнь Верльгофа; б) гемолитические состояния; в) анемии дефицитные | Противопоказана Не ранее 2 лет с момента полной клинико-гематологической ремис-сии по заключению специалиста После выздоровления |
| 11. Аллергические заболевания: а) бронхиальная астма; б) астматический бронхит, астматический синд-ром (на фоне респираторной инфекции); в) тяжелые анафилактические реакции (шок, ангионевротический отек гортани и др.) на разнообразные пищевые, лекарственные и дру-гие аллергены; г) аллергия к компонентам вакцины; д) аллергические реакции на отдельные аллерге-ны (разнообразные сыпи, клинические расстрой-ства и пр.) | Противопоказана После выздоровления по заключе-нию аллерголога Противопоказана Противопоказана Не менее 6 мес после реакции |
| Примечание: прививки после заболеваний, указанных в п. 11, проводят на фоне антигистаминной терапии | |
| 12. Болезни уха, горла, носа: а) хронический тонзиллит и аденоидит, требую-щие оперативного лечения; б) хронический отит | Не ранее 2 мес после операции или санации Не ранее 3 мес с момента ремиссии |
| 13. Беременность (все сроки) и период грудного вскармливания | Противопоказана |
| 14. Оперативное вмешательство | Не ранее 2 мес после выздоровления |
Вакцину применяют накожно методом скарификации или методом множественного накалывания.
Местом вакцинации служит наружная поверхность плеча на 8-10 см ниже плечевого сустава, свободная от вакцинальных рубцов. Кожу на месте вакцинации протирают эфиром или ацетоном, или раствором этилового спирта 70 %, и после подсыхания проводят прививку.
Перед растворением вакцины конец ампулы с вакциной и оба конца ампулы с растворителем протирают тампоном, смоченным эфиром или раствором этилового спирта 70 %, после подсыхания надрезают скарификатором ампульным и с помощью того же тампона отламывают конец ампулы с вакциной и один конец ампулы с растворителем. В открытую ампулу с вакциной сверху вставляют открытый конец ампулы с растворителем, а затем отламывают второй конец ампулы с растворителем. Растворитель стекает в ампулу с вакциной. Растворитель перемешивают с вакциной при помощи стерильной стеклянной палочки (растворенная вакцина – опалесцирующая жидкость от беловато-серого до светло- желтого цвета без осадка и посторонних включений).
Ампулу с растворенной вакциной накрывают стерильной салфеткой или ватой.
Метод скарификации: при вакцинации стеклянной палочкой наносят одну каплю
вакцины (•), при ревакцинации - 3 капли на расстоянии не менее 2 см друг от друга (• • •).
В месте нанесения вакцины стерильным оспопрививательным пером делают одиночный некровоточащий надрез длиной 0,5 см и слегка втирают вакцину в место надреза плоской стороной того же оспопрививательного пера.
Метод множественного накалывания: для прививки применяют индивидуальную бифуркационную (двухзубцовую) иглу. Конец стерильной иглы погружают в ампулу с разве-денной вакциной и затем этой же иглой перпендикулярно к коже наносят при вакцинации – 5 уколов, при ревакцинации – 15 уколов на расстоянии 1 мм друг от друга. На месте прививки должны появиться небольшие капельки лимфы или крови.
Место вакцинации оставляют открытым в течение 5-10 мин. Не допускается накладывание повязки на место вакцинации.
Учет результатов вакцинации
Кожная реакция при вакцинации, а также ревакцинации через длительный срок
(20 – 25 лет и более), характеризуется образованием на месте прививки вакцинальных элементов. На 3–4-й день после вакцинации появляется покраснение, припухлость и узелок-папула, который увеличивается, вокруг него появляется узкая зона покраснения. На 6-й день папула трансформируется в везикулу - пузырек с прозрачным содержимым.
К 7 –8-му дню вокруг везикулы образуется более широкий ободок покраснения - ареола. С 8-го дня везикула превращается в пустулу. Максимального размера она достигает к 8 – 10-му дню, после чего происходит угасание реакции, образование корочки и после ее отпадения – образование рубца (обычно на 3-й неделе).
Описанная клиника называется реакцией по первичному типу и отмечается у неиммунных лиц. При ревакцинации, кроме этой реакции, имеют место так называемые ускорен-ные и немедленные реакции. При ускоренной реакции все стадии развития вакцинальных элементов протекают ускоренно с максимальной выраженностью на 4 – 5-й день. При не-медленной реакции эритема, уплотнение и иногда папула появляются уже через 24 – 48 ч. В некоторых случаях наблюдается переход папулы в везикулу. Подобный тип реакции на прививку обычно отмечается у лиц с высоким уровнем иммунитета к оспе.
Крайне редко наблюдается отрицательная кожная реакция – отсутствие вакцинальных элементов в месте прививки. В таких случаях гуморальный ответ необходимо исследовать путем определения содержания вируснейтрализующих антител в сыворотке крови привитого.
Учет результатов вакцинации проводят на 8 сут после прививки, учет результатов ревакцинации – на 2–4 сут. Вакцинацию считают успешной при развитии пустулы, ревакцинацию – при развитии пустулы, везикулы или эритемы и уплотнения.
Результаты вакцинации (ревакцинации) отмечают в соответствующих учетных формах.
В ответ на введение вакцины возможно развитие побочных местных и общих реакций.
Местные реакции: боль в месте инъекции, локальный лимфаденит.
Общие (системные) реакции: недомогание, головная боль, повышение температуры до 39 °С.
В редких случаях наблюдаются сильные реакции и осложнения.
К сильным реакциям относятся: повышение температуры выше 39 °С, гиперемия и отечность, выходящие за пределы плеча; некрозы на месте прививки в первые 3 суток; дополнительные пустулы при температуре выше 38 °С.
К осложнениям относятся: аутоинокуляция; генерализованная, гангренозная (прогресси-рующая) вакциния; вакцинальная экзема; энцефалическая реакция (синонимы: энцефало-патия, нейротоксический синдром, судорожный синдром, фебрильные судороги); пост-вакцинальный энцефалит (менингоэнцефалит, энцефаломиелит); полирадикулоневрит; серозный менингит.
По частоте реакции возникают:
Очень часто (≥1/10) – боль в месте инъекции, локальный лимфаденит, повышение температуры до 38,5 ºС.
Часто (1/10 - 1/100) - повышение температуры выше 38,5 ºС.
17 мая 2010 г. | Женева - Сегодня перед зданием штаб-квартиры Всемирной организации здравоохранения (ВОЗ) Генеральный директор Всемирной организации здравоохранения д-р Маргарет Чен открывает памятник в ознаменование 30-й годовщины ликвидации оспы.
До ликвидации оспы эпидемии этой болезни были широко распространены во многих странах, где они сеяли смерть, слепоту и обезображивание. Ликвидация этой изнуряющей инфекционной болезни названа одним из величайших достижений общественного здравоохранения.
"Ликвидация оспы показала, что при наличии сильной общей решимости, слаженности и международного духа солидарности могут быть достигнуты грандиозные цели глобального здравоохранения", – заявила д-р Маргарет Чен, Генеральный директор ВОЗ. – Этот памятник будет служить напоминанием о значении такого достижения и демонстрировать силу международного сотрудничества в области здравоохранения, которое может приносить великие и устойчивые блага".
Памятник из литой бронзы и камня представляет собой четыре фигуры, одной из них является девочка, которой ставят прививку в плечо. Этот монумент – дань памяти всем участникам кампании по ликвидации, включая правительства, работников здравоохранения, донорские агентства, неправительственные организации, коммерческие фирмы и городских руководителей, которые поддерживали вакцинацию жителей своих городов и во многих случаях предоставляли еду и кров для бригад вакцинаторов.
На размещенных вокруг памятника плитах на шести официальных языках ВОЗ сообщается о том, что эта победа стала возможной благодаря совместной работе всех стран.
Ликвидация оспы "заставила всех нас задуматься не только о ликвидации одной болезни, но и о том, как этот опыт может помочь нам вести более эффективное наступление на другие проблемы в области здравоохранения с такими же энтузиазмом, оптимизмом и готовностью к тяжелой работе, которые были присущи успешному крестовому походу на оспу", – написал д-р Хафдан Малер, бывший Генеральный директор, по случаю подписания в 1980 году документа, провозглашающего ликвидацию оспы.
"Основным элементом памятника является рука работника здравоохранения, выполняющего вакцинацию с помощью недавно изобретенной бифуркационной иглы. Вакцинаторы и работники на местах были фундаментом программы, – заявил д-р Доналд А. Хендерсон, заслуженный стипендиат Центра биобезопасности; профессор медицины и общественного здравооранения, Университет Питтсбургского медицинского центра; и заслуженный профессор, Школы общественного здравоохранения им. Джона Хопкинса.
Резолюция Всемирной ассамблеи здравоохранения (WHA33.3), принятая 8 мая 1980 года, провозгласила достижение глобальной цели по ликвидации оспы. Последний в мире случай заражения оспой естественным путем был обнаружен 26 октября 1977 года в Сомали; а затем на протяжении двух лет велся активный поиск случаев заболевания для удостоверения в том, что передача вируса остановлена.
После глобальной ликвидации оспы вакцинация была прекращена, а необходимость в карантинных мерах отпала. По оценкам, ежегодные сбережения превысили 1 миллиард долларов США, не говоря уже об облегчении ужасного бремени смерти и инвалидности. Общая стоимость программы за период с 1967 по 1980 год была оценена примерно в 300 миллионов долларов США, из которых две трети были выделены самими эндемичными странами.
На церемонии присутствовали бывший Генеральный директор ВОЗ Хафдан Малер, бывший директор ВОЗ по ликвидации оспы д-р Доналд А. Хендерсон, члены бывшего Комитета по ликвидации оспы, сотрудники штаб-квартиры и региональных бюро ВОЗ, доноры, предоставившие средства на памятник, и другие участники кампаний по ликвидации оспы на местах.
Дизайнер и скульптор памятника – г-н Мартин Уильямс, Сванси, Уэльс, Соединенное Королевство Великобритании и Северной Ирландии.
На протяжении многих веков оспа была одной из самых страшных и смертоносных болезней человечества, история которой насчитывала, по меньшей мере, 3500 лет. Она распространялась по миру, убивая как царей, так и простых людей. Народы многих стран поклонялись особым божествам в надежде, что они защитят их от оспы. Треть и более случаев заболевания заканчивались смертельным исходом, так как помочь больным людям было практически нечем.
Надежда на защиту от этой болезни появилась в 1796 году, когда английский врач Эдвард Дженнер обнаружил, что оспу можно предотвратить благодаря введению человеку содержимого пустул, образующихся в результате коровьей оспы. В сыворотке вакцинированного человека вырабатываются антитела, которые защищают как от коровьей оспы, так и от тесно связанного с ней вируса, вызывающего натуральную оспу. Эта была самая первая вакцина в мире.
Почти столетие вакцинный вирус (называемый вакцинией) передавался от одного человека другому – из одной руки в другую. Проблемой оставалось то, как обеспечить большие запасы вакцины. В конечном итоге, эта проблема была решена путем выращивания вакцинного вируса на коже коров.
Практика вакцинации распространялась, но в тропических странах она была гораздо менее эффективна в связи с тем, что на жаре вакцина быстро портилась. Наконец, в 1950-х гг. английский ученый Лесли Кольер открыл метод производства эффективной, устойчивой в жарких условиях вакцины, которую можно было использовать во всем мире, включая тропики. Это событие стало решающим для успешных усилий по ликвидации этой болезни, так как оно позволяло избавиться от громоздкой материально-технической базы, необходимой для поддержания цепи для ранее используемых жидких противооспенных вакцин. Работники здравоохранения могли нести лиофилизированную вакцину в своих мешках в течение 30 дней, и, при этом, вакцина оставалась эффективной.
Бифуркационная (раздвоенная) игла, изобретенная ученым из Лаборатории Уайет, позволила разработать новую методику вакцинации, называемую методом "множественных инъекций". Этот метод был простым в осуществлении и требовал в четыре раза меньше вакцины по сравнению с другими используемыми методами. Вскоре он вытеснил все остальные методики вакцинации.
Всемирная ассамблея здравоохранения занималась проблемой оспы со времени своего основания. В 1948 году на ее первой сессии было решено сформировать совместную исследовательскую группу по оспе. В течение последующих лет эта группа поддерживала специальные исследования с целью сравнения воздействия различных штаммов противооспенных вакцин и содействовала усилиям по улучшению способов производства вакцин. В 1955 году на 7-й сессии Всемирной ассамблеи здравоохранения было принято решение об оказании финансовой помощи некоторым правительствам и настойчиво рекомендовалось предоставлять вакцины бесплатно. За период 1959-1966 гг. многие страны предоставляли вакцины: один лишь СССР предоставил более 400 миллионов доз вакцины. Однако прогресс шел медленными темпами, и регулярно возникали нехватки вакцин.
В 1966 году на 19-й сессии Всемирной ассамблеи здравоохранения было принято судьбоносное решение о развертывании глобальной программы по ликвидации оспы, впервые предлагаемой этим же органом в 1959 году. В Докладе Генерального директора на 19-й сессии Всемирной ассамблеи здравоохранения была предложена новая базовая стратегия. Эта стратегия была принята, и были утверждены специальные фонды. Интенсивная деятельность началась в январе 1967 года. В том году было зарегистрировано более 10 миллионов случаев заболевания и 3 миллиона случаев смерти в 43 странах.
Базовая стратегия состояла из двух компонентов: тщательно контролируемых программ массовой вакцинации, нацеленных на охват 80% населения, и нового подхода к профилактике болезни – эпиднадзору и сдерживанию. Для этого требовались еженедельные доклады о случаях заболевания оспой ото всех медицинских отделений, имеющих специальные бригады для быстрого расследования случаев заболевания и вспышек болезни.
По мере успешного осуществления программы оспа была ликвидирована сначала в Южной Америке и Западной и Центральной Африке, затем в Азии и, наконец, в Восточной Африке. Глобальная ликвидация оспы была в конечном итоге достигнута после выявления в Сомали 26 октября 1977 года последнего случая заражения в естественных условиях. Специальные поисковые программы продолжались во всем мире еще два года для удостоверения в том, что передача инфекции прекращена. Резолюция Всемирной ассамблеи здравоохранения (WHA33.3), принятая 8 мая 1980 года, провозгласила о достижении глобальной цели по ликвидации оспы.
Решающими факторами в успешном завершении деятельности по ликвидации были непрерывные научные исследования, технические инновации и адаптация стратегии программы к местным обстоятельствам. Инновации работников программы, которые оказали воздействие на глобальную политику программы, включали прогрессивные инновации в проведении эпиднадзора и стратегии сдерживания, использование карт для выявления оспы на рынках и во время проведения специальных кампаний сплошного поиска, и методики изолирования пациентов в их родных селениях или специально отведенных местах.
Эпидемиологические исследования, проводимые работниками на местах, показали, что оспа не распространяется настолько быстро, как это предполагалось в учебниках. Таким образом, эпиднадзор и сдерживание оказались более эффективными, чем считалось ранее. Иммунитет, приобретенный в результате вакцинации, оказался достаточно длительным, и повторная вакцинация в ходе осуществления программы не потребовалась.
В августе Всемирная организация здравоохранения (ВОЗ) сообщила о рекордно высоком числе случаев кори в Европейском регионе. Так, в первом полугодии корью заболели более 41 тыс. детей и взрослых, тогда как в 2017-м за весь год было зарегистрировано около 24 тыс. случаев инфицирования (в 2016-м — 5,2 тыс. случаев). Также нынешним летом ВОЗ предупредила об угрозе вспышки дифтерии на Украине в 2018–2019 годах. В сентябре в России в нескольких регионах (в частности, на Сахалине, в Свердловской и Тюменской областях) СМИ сообщили о вспышках менингита, а Роспотребнадзор опубликовал отчет, согласно которому заболеваемость коклюшем за январь—октябрь 2018 года выросла более чем в два раза по сравнению с аналогичным периодом прошлого года. “Ъ” напоминает, какие профилактические прививки от инфекционных заболеваний входят в российский Национальный календарь прививок, а также какие еще вакцины специалисты рекомендуют включить в этот список, чтобы обезопасить детей и взрослых от максимального числа инфекций.
От чего прививают в России
В России массовая бесплатная вакцинация регулируется Национальным календарем прививок, который утверждается приказом Минздрава РФ. В него входят профилактические прививки и прививки по эпидемическим показаниям для защиты населения от распространенных инфекций с указанием рекомендованных сроков вакцинации. Как напомнили “Ъ” в Минздраве РФ, сейчас в перечень входят прививки против 12 заболеваний: гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита (свинка), гемофильной инфекции, пневмококковой инфекции и гриппа.
Закупку для Национального календаря проводит Минздрав за счет средств федерального бюджета, ежегодно закупается 23 вакцины. Среди них 18 — отечественные, «производимые по полному циклу на территории страны. В 2018 году на вакцинопрофилактику из федерального бюджета было направлено 13 млрд руб.— таким образом, финансирование увеличено более чем на 2 млрд руб. по сравнению с прошлым годом. На необходимость повышения этой статьи расходов указывало Министерство здравоохранения, объясняя это ростом цен на вакцины.
Как рассказали “Ъ” в Минздраве, при формировании Национального календаря учитываются, в частности, эпидемическая ситуация (уровень распространенности инфекции), социальная значимость инфекции (степень тяжести течения болезни и ее последствия — инвалидизация, хронизация, снижение качества жизни, летальность) и экономическая значимость. А критериями для включения вакцины в календарь являются доказанная эффективность (иммунологическая и эпидемиологическая), доказанная безопасность применения (сколько доз применено, сколько лет применяется), профиль безопасности (постмаркетинговые широкие исследования) и экономическая рентабельность.
Справка Роспотребнадзора для “Ъ”
Минздрав о прививках по эпидпоказаниям:
Чего не хватает Национальному календарю прививок

Фото: Виктор Куликов, Коммерсантъ
Взрослых в плановом порядке (по Национальному календарю) прививают против дифтерии, столбняка, гепатита В, кори, краснухи, гриппа, а также по эпидемическим показаниям (в рамках региональных программ иммунизации) — против пневмококковой инфекции, гепатита А, дизентерии, клещевого энцефалита и других инфекций.
Неудобство в том, что приходится делать несколько уколов. Из-за этого мы не можем, как за рубежом, сделать прививки сразу от пяти инфекций.
|
|
kommersant.ru


Существует проблема, связанная с иммунизацией против коклюша среди детей старшего возраста и взрослых. В соответствии с Нацкалендарем единственная возрастная ревакцинация против коклюша проводится детям в 18 месяцев. Но если посмотреть на мировую практику, то в большинстве европейских стран проводится ревакцинация и детей более старших возрастных групп — это дошкольники, школьники, а в некоторых странах мира — среди взрослых.

Просто кровавые слезы, что в России масштабно не проводят вакцинацию от гемофильной инфекции.

Фото: Анатолий Жданов, Коммерсантъ

|
|
kommersant.ru
В дополнение к Национальному календарю прививок российские регионы могут принимать и свои календари вакцинации. Если прививки в рамках Нацкалендаря финансируются из федерального бюджета, то дополнительные вакцины регионы закупают за собственные средства (как и вакцины в рамках второй части Нацкалендаря — по эпидпоказаниям).
Почему возникают перебои с зарубежными вакцинами
По желанию и рекомендациям врачей родители могут сделать своим детям дополнительные прививки в коммерческих центрах. Но так как в России все еще не доступны некоторые вакцины, в частности вакцина от менингококковой инфекции серотипа B, “Ъ” поговорил с несколькими родителями, которые сделали своим детям прививки за границей. В СМИ такая ситуация называется прививочным, вакцинным, а иногда и просто медицинским туризмом.
Если хочется сделать все прививки, то надо напрячься. Как говорят: “Нужно ли прививать всех детей? Только тех, которых вы хотите сохранить”.
Вакцинация за рубежом — от чего прививают в развитых странах
Во многих странах это реализуется достаточно жестко: если родители не вакцинируют своих детей, то им грозят штрафы, подключение к ситуации социальных служб вплоть до потери родительских прав, последняя мера есть в некоторых штатах США
В конце прошлого года французские власти заявили об ужесточении прививочного законодательства: ранее во Франции обязательными были только три прививки (дифтерия, столбняк, полиомиелит), теперь же это число увеличилось до 11 — к уже существующим были добавлены прививка от коклюша, гемофильной инфекции, гепатита B, пневмококковой инфекции, менингококковой инфекции, кори, краснухи и паротита. Всего же во французский национальный календарь входят прививки от 15 инфекций. Стоит отметить, что во многих странах Европы вакцинация носит рекомендательный характер, однако в ряде стран есть определенное число обязательных прививок — тех, без которых детей, например, не примут в детский сад, и за отсутствие которых на родителей могут наложить штраф.

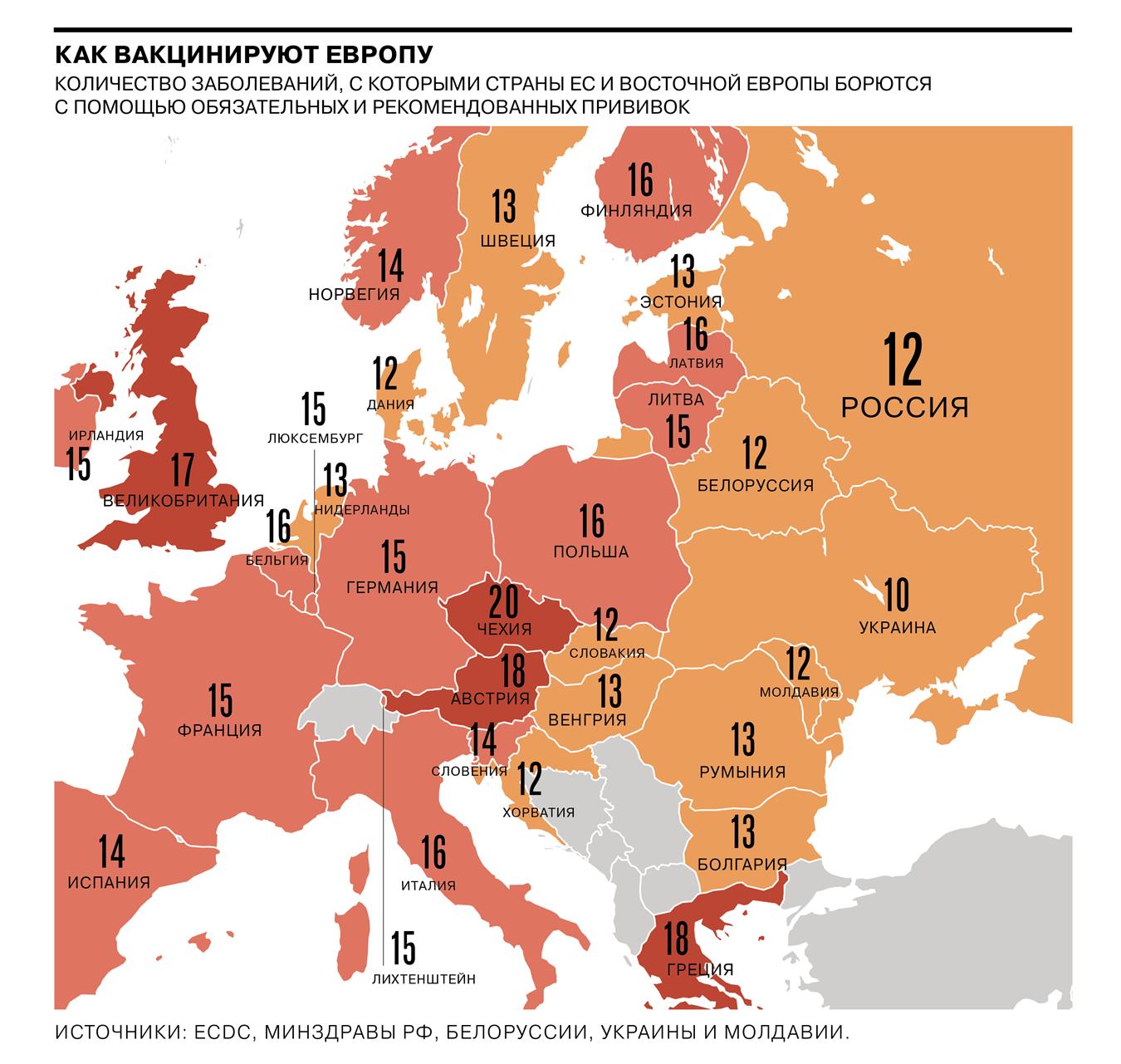

По данным Европейского центра профилактики и контроля заболеваний, лидером по числу прививок в Европейской экономической зоне (ЕС, Норвегия, Лихтенштейн и Исландия) является Чехия, где вакцинируют от 20 заболеваний. На втором и третьем месте находятся Австрия и Греция, врачи в которых рекомендуют привиться от 18 инфекций. Обязательная вакцинация принята в 11 из 31 стран ЕЭЗ: Бельгии, Болгарии, Хорватии, Чехии, Франции, Венгрии, Италии, Латвии, Польше, Словакии и Словении. Жители большинства из них должны привиться от 9–12 заболеваний (как правило, к ним относятся полиомиелит, дифтерия, столбняк, коклюш, гемофильная инфекция, гепатит В, корь, паротит и краснуха). В Бельгии требуется только одна прививка: все дети по достижению 18 месяцев должны быть вакцинированы от полиомиелита. После того, как прививка сделана, медики заполняют сертификат и сдают его в муниципалитет. Если этого не происходит, родители могут быть оштрафованы или приговорены к тюремному заключению от восьми дней до нескольких месяцев. В Латвии обязательными считаются вакцины против 14 заболеваний, но на практике родители могут отказаться от них, написав заявление.
Госпожа Федосеенко также призывает не считать, что рекомендованные прививки менее значимы, чем обязательные.
Обязательные, рекомендованные — это просто юридические понятия. И здесь возникает некое недопонимание. Родители иногда считают, что если прививки называются обязательными, значит, они самые важные и только от этих болезней и надо прививаться.
В США календари вакцинации разрабатываются на уровне штатов, в них могут входить 10–17 вакцинопредотвратимых инфекций. Все штаты требуют, чтобы дети были привиты согласно календарю вакцинации, в противном случае они не смогут посещать школы и детские сады, хотя в некоторых штатах допускается отказ от вакцинации по религиозным или философским причинам.
В самом населенном из американских штатов — Калифорнии — родители обязаны предоставить запись о сделанных прививках в детские сады и учебные заведения. В общей сложности ребенок должен быть привит от десяти заболеваний: полиомиелита, гепатита B, гемофильной инфекции, ветряной оспы, а также от столбняка, дифтерии, коклюша (DTaP), кори, краснухи и свинки (MMR). В ряде случаев такие же документы обязаны предоставить студенты и медработники. В Техасе, втором по численности штате, в минимальный набор прививок входят вакцины еще от двух заболеваний: пневмококковой инфекции (PCV) и гепатита А. Их наличие проверяют при поступлении в школы и вузы (последняя прививка должна быть сделана не позднее, чем за десять дней до начала семестра). Как правило, данные сверяют с базами медицинских учреждений или специальным реестром иммунизации ImmTrac2. Во Флориде, замыкающей тройку самых населенных штатов Америки, родители должны оформлять прививочный сертификат с электронной подписью. Его копия хранится в базе данных Florida SHOTS, которая открыта для медцентров, детских садов, школ и досуговых центров. В общей сложности детей прививают от 11 заболеваний (список полностью совпадает с техасским за исключением гепатита А).
Отметим, что Австралия стала первой в мире страной, которая в 2007 году ввела государственную систему вакцинации от ВПЧ. В октябре 2018 года в одном из наиболее авторитетных медицинских журналов мира Lancet Public Health было опубликовано исследование, согласно которому частота возникновения рака шейки матки в Австралии в течение 20 лет будет сведена к нулю благодаря программе вакцинации от ВПЧ.
Валерия Мишина, информационный центр “Ъ”, корреспондентская сеть “Ъ”
Читайте также:


