Герпес в полости рта дифференциальная диагностика

ОГС, протекая по типу инфекционного заболевания, имеет 5 периодов развития: 1) инкубационный; 2) продромальный; 3) период развития заболевания (а - катаральный; б - высыпания элементов поражения); 4) период угасания болезни; 5) клиническое выздоровление.
Вирус остается в организме пожизненно. Перенесшие ОГС дети становятся носителями вируса или страдают рецидивирующим герпетическим стоматитом (РГС), герпесом губ. У каждого 7-8 ребенка после перенесенного ОГС развивается рецидивирующая форма болезни.. Многолетняя консультативная и лечебная работа по ведению больных с заболеваниями слизистой оболочки выявила затруднение врачей практического здравоохранения при клинической диагностике заболеваний с герпетиформными поражениями.
Целью исследования стало совершенствование клинической диагностики острого и рецидивирующего герпетического стоматита, герпеса губ у детей на основе изучения клинического течения заболевания, дифференциальной диагностики с эрозивными поражениями слизистой оболочки полости рта.
Материал и методы.
Нами проведено клиническое, лабораторное (ПЦР-диагностика) обследование и лечение 406 детей в возрасте от 2 до 16 лет: 320 детей, больных герпетическим стоматитом, герпесом губ различной степени тяжести, 32 ребенка с диагнозом герпангина, 12 детей с многоформной экссудативной эритемой , 42 - с рецидивирующим афтозным стоматитом. В статье приводятся собственные клинические случаи наблюдения больных.
Результаты и обсуждение.
Критерием ранней клинической диагностики ОГС является симптомокомплекс: подчелюстной лимфаденит, катаральный гингивит, симптомы ОРВИ. При появлении этих симптомов необходимо начать раннюю патогенетическую противовирусную общую и местную терапию. Затем возникают сгруппированные высыпания (пузырьки), быстро переходящие в эрозии на слизистой оболочке полости рта, губ, коже. Клинически заболевание протекает по типу острого инфекционного процесса в виде легкой, среднетяжелой и тяжелой формы. Тяжесть патологии определяется по степени выраженности общих симптомов и распространенности поражений на слизистой оболочке полости рта (табл. 1-3).
Таблица 1 - Клиническое течение легкой формы ОГС
Клинически отсутствует. Внешнее
отсутствие симптомов интоксикации.
Повышение температуры до 37,2-37,5 °С. Общее состояние удовловлетвори-тельное. Иногда незначительные явления катара слизистой оболочки носа, дыхательных путей. Слабый катаральный гингивит (главным образом в области десневого края нижних фронтальных зубов).
t = 37,5 °С. Общее состояние удовлетворитель-ное. Боли при приеме пищи. На фоне усиливающейся гиперемии и подъема темпера-туры в полости рта появляются сгруппированные элементы поражения (до 5).
Температура нормальная. Самочувствие хорошее. Боль при приеме пищи угасает. При своевременном и правильном лечении гингивит отсутствует (или нелеченный
Элементы поражения в стадии активной эпителизации.
Температура нормальная. Самочувствие хорошее.
Гингивит отсутствует (или нелеченный гингивит).
Высыпания однократные. Лимфаденит.
Лимфаденит сохраняется в течение 7 дней.
Продолжительность периода 1,3±0,7 дня.
Продолжитель-ность 1,0±0,7 дня.
Продолжительность 4,0±1,5 дня.
Продолжитель-ность 7 дней.
Таблица 2 - Клиническое течение среднетяжелой формы ОГС
t = 37,2-37,5°С. Общее состояние: слабость, капризы, ухудшение аппетита.
t = 38-39°С. Общее состояние средней тяжести: головная боль, тошнота рвота, бледность кожных покровов. Симптомы ОРЗ (кашель, насморк). Острый катаральный гингивит, стоматит.
Высыпания на коже лица (чаще приротовой области).
На пике подъема t усиливается гингивит и высыпают в полости рта элементы поражения от 3 до 25. Усиливается саливация, ребенок не ест, плохо спит, нарастают симптомы вторичного токсикоза (четко выражены). Высыпания часто повторные (2-3 раза). После первого высыпания элементов температура снижается до 37-37,5°С. Однако, последующие высыпания сопровождаются, как правило, ее повышением до прежних цифр. При появлении повторных высыпаний элементы поражения находятся на разных стадиях развития (ложный полиморфизм).
Температура нормальная. Самочувствие удовлетворительное: сон и аппетит восстанавливаются. Гингивит отсутствует в результате правильного и своевременного лечения или нелеченный гингивит. Элементы поражения в стадии эпителизации. Продолжительность периода угасания зависит от сопротивляемости организма ребенка, наличия в полости рта кариозных и разрушенных зубов, проводимой терапии. Нерациональная терапия способствует слиянию элементов с образованием значительных некротических поверхностей. Появляется язвенно-некротический гингивит (преимущественно в области резцов). Эпителизация затягивается.
Лимфаденит. Продолжитель-ность периода 2,5±0,5 дня.
Таблица 3 - Клиническое течение тяжелой формы ОГС
t = 38-39 °С. Общее состояние: адинамия, головная боль, кожно-мышечная гиперестезия, артралгия. Нередко брадикардия или тахикардия, артериальная гипотония, носовые кровотечения. Кашель, насморк..
Нередко заболеванию предшествует любое другое заболевание: вирусное, бактериальное
и др., сопровожда-ющееся лихорадочными состояниями.
t = 39,5-40 °С. Общее состояние: тяжелое. Резко выражены симптомы интоксикации. Насморк, кашель.
Отечные и гипере-мированные конъюнктивы глаз. Губы сухие, яркие, запекшиеся. Катарально-язвенный гингивит, стоматит.
Лимфаденит подчелюстных и шейных лимфоузлов.
t = 38-39 °С. Общее состояние: тяжелое. Отсутствует аппетит. Усиливается воспаление дыхательных путей. Выраженные носовые кровотечения. На слизистой оболочке полости рта на пике подъема температуры появляются элементы поражения до 30. Высыпания многократные, и поэтому количество элементов увеличивается до 100. Они находятся на разных стадиях развития. Элементы сливаются, образуя обширные зоны некроза. Поражаются губы, щеки, язык, мягкое и твердое нёбо, десневой край. Катаральный гингивит переходит в язвенно-некротический (чаще генерализованный). Появляется резкий гнилостный запах изо рта. Обильное слюнотечение с примесью крови. Высыпания: веки, мочки ушей, приротовая область, пальцы рук, ягодицы.
Температура нормальная. Сон и аппетит восстанавли-ваются медленно.
Остаточные явления гингивита.
Продолжитель-ность периода 3,5±0,5 дня.
Продолжительность 3,5±1,5 дня.
Лимфаденит. Продолжи-тельность 8,0±1,7 дня.
На рисунках 1, 2 представлены клинические проявления острого герпетического стоматита, герпеса губ тяжелой формы у детей, обратившихся в нашу клинику.
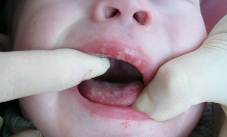
Рис. 1. ОГС, тяжелая форма.
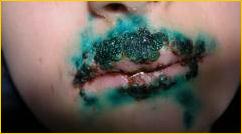
Рис. 2. ОГС, герпес губ.
Наблюдение за детьми с РГС, рецидивирующим герпесом губ показало, что степень тяжести рецидивирующего герпетического стоматита зависит от частоты рецидивов заболевания, давности рецидивирования, выраженности симптомов общего и местного характера. Легкая форма РГС характеризуется редкими (1-2 раза в несколько лет) рецидивами заболевания. При среднетяжелой форме РГС рецидивы заболевания - 1-3 раза в год. Для тяжелой формы РГС характерны частые (4 раза в год и более) рецидивы, перманентная (непрерывно-рецидивирующая) форма заболевания. Продолжительность и степень выраженности симптомов местного (гиперемия слизистой, гингивит, эрозии) и общего характера (температура, головная боль, нарушение сна, аппетита, тошнота, рвота, светобоязнь, боль в мышцах и суставах) у детей различных возрастных групп с различной давностью рецидивирования различны. Нами выявлено, что у 100% детей старшей возрастной группы, у детей с частыми рецидивами характерна неяркая выраженность местных проявлений и отсутствие общей симптоматики (рис. 3.). Поэтому критерием определения тяжести течения РГС, рецидивирующего герпеса губ должна быть частота рецидивов.
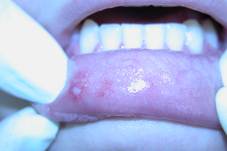
Рис. 3. Клиника тяжелой формы РГС.
Дифференциальная диагностика герпетического стоматита проводилась с герпангиной, многоформной экссудативной эритемой, рецидивирующим афтозным стоматитом.
Герпангина (Коксаки вирусный стоматит). Этиология: вирус Коксаки, ECHO. Высыпания только в области мягкого неба, на передних небных дужках, миндалинах (рис. 4). Нет высыпаний на кожных покровах, красной кайме губ. Отсутствует гингивит, нет гиперсаливации.
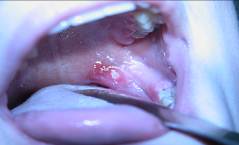
Рис. 4. Герпангина.
Многоформная экссудативная эритема (МЭЭ). Этиология: токсико-аллергическая форма или инфекционно-аллергическая. На слизистой наблюдался истинный полиморфизм элементов поражения: эритема, пузырьки, пузыри, эрозии (рис. 5). На губах - массивные кровяные корки. На коже (чаще кисти рук) у 32% детей - синюшно-красные папулы с западением (или пузырьком) в центре (кокарды), иногда одиночные вялые пузыри (рис. 6). Заболевание встречалось у детей старше 10 лет.
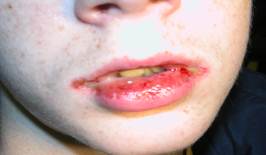
Рис. 5. МЭЭ.
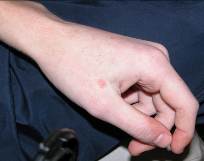
Рис. 6. МЭЭ, папулы (кокарды).
Рецидивирующий афтозный стоматит (РАС). Этиология неизвестна. Предполагаются сдвиги и заболевания в системе желудочно-кишечного тракта, пищевая аллергия, болезнь Бехчета. Характерный элемент поражения - афта - в виде поверхностного некроза эпителия овальной формы с четкими краями, диаметром 3-12 мм и более, окруженная венчиком гиперемии, имеет тенденцию к увеличению размера. У 80% больных на слизистой оболочке наблюдались одиночные элементы или несколько разбросанных (не сгруппированных), размером менее 1 см, заживающие через 10-14 суток без образования рубцов (рис. 7, 8). У 10% больных диаметр афт превышал 1 см, и они заживали с образованием рубцов (рис. 9). У 10% пациентов наблюдались множественные мелкие высыпания, отдельные из которых увеличивались в размере и рубцевались.
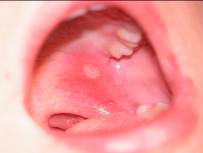
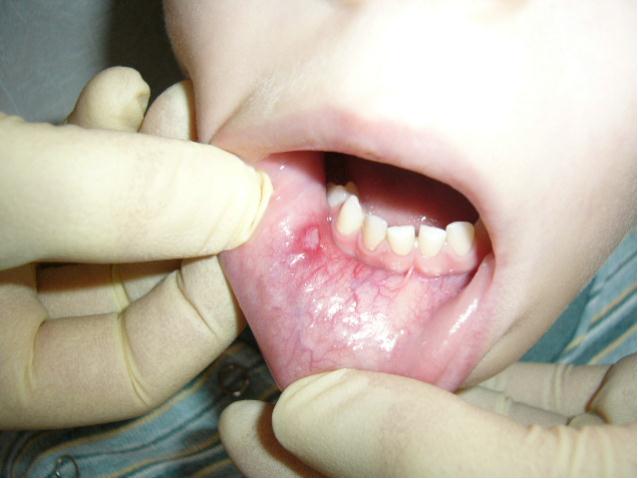
Рис. 7. РАС. Рис. 8. РАС.
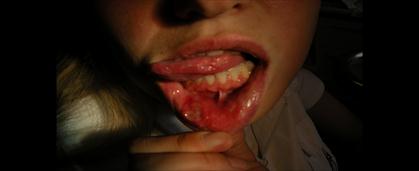
Рис. 9. РАС. Рубцующиеся афты на слизистой оболочке губ, языка.
Рецензенты:
- Фомичев Е.В., д.м.н., профессор, зав. кафедрой хирургической стоматологии и челюстно-лицевой хирургии, Волгоградский государственный медицинский университет, г. Волгоград.
- Поройский С.В., к.м.н., доцент, декан стоматологического факультета, Волгоградский государственный медицинский университет, г. Волгоград.
Простой герпес (ПГ) у взрослых
- Международная ассоциация специалистов в области инфекций (МАСОИ)
Оглавление
Список сокращений
ВИЧ – вирус иммунодефицита человека
ВОЗ – Всемирная организация здравоохранения
ВПГ – вирус простого герпеса
ВПГ-1– вирус простого герпеса первого типа
ВПГ- 2– вирус простого герпеса второго типа
Д.м.н. – доктор медицинских наук
ДНК – дезоксирибонуклеиновая кислота
ЖКТ – желудочно-кишечный тракт
ИППП – инфекции, передающиеся половым путем
ИФА – иммуноферментный анализ
К.м.н. – кандидат медицинских наук
КТ – компьютерная томография
МЗ РФ – Министерство здравоохранения Российской Федерации
МКБ-10 – Международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра
МРТ – магнитно-резонансная томография
ПВТ – противовирусная терапия
ПГ – простой герпес
ПЦР – полимеразная цепная реакция
РАН – Российская академия наук
РКИ – рандомизированное контролируемое исследование
РФ – Российская Федерация
ФЗ – федеральный закон
ЦИК – циркулирующие иммунные комплексы
ЦНС – центральная нервная система
ЩФ – щелочная фосфатаза
IgА – иммуноглобулины класса А
IgМ – иммуноглобулины класса М
IgG – иммуноглобулины класса G
Термины и определения
Афта – небольшое изъязвление (единичное или множественное) слизистой оболочки в виде эрозии, круглой или овальной формы, имеющее серый, белый, иногда красноватый оттенок.
Везикула (пузырек) – элемент сыпи, представляющий собой полушаровидное слегка возвышающееся над уровнем кожи, полостное образование величиной от мелкой булавочной головки (микровезикула) до небольшой горошины, располагающееся внутри эпидермиса. Полость содержит прозрачный или мутноватый серозный экссудат, изредка – серозно-геморрагический.
Качество медицинской помощи – совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Клинические рекомендации – документ, основанный на доказанном клиническом опыте, описывающий действия врача по диагностике, лечению, реабилитации и профилактике заболеваний, помогающий ему принимать правильные клинические решения.
Супрессивная терапия – длительный, иногда многолетний, постоянный прием низких доз противовирусных препаратов из группы синтетических ациклических нуклеозидов вне рецидива заболевания.
Эпизодическая терапия – прием противовирусных препаратов из группы синтетических ациклических нуклеозидов в момент рецидива в терапевтических дозах при соблюдении кратности и длительности лечения.
1. Краткая информация
1.1 Определение
Простой герпес (ПГ) – заболевание, возникающее в результате инфицирования вирусами простого герпеса (ВПГ) 1 или 2 антигенных типов, характеризующееся появлением одиночных или сгруппированных везикулярных высыпаний величиной 1 – 4 мм на коже и/или слизистых оболочках на отечно-эритематозном основании, протекающие с возможным поражением внутренних органов, полиморфизмом клинических проявлений и хроническим течением с тенденцией к рецидивированию.
1.2 Этиология и патогенез
Вирус простого герпеса (Herpes simplex virus;) – вирус семейства Herpesviridae подсемейства Alphaherpesvirinae, содержащий дезоксирибонуклеиновую кислоту (ДНК). ВПГ первого (ВПГ-1) и второго (ВПГ-2) типа имеют общее свойство – постоянное персистирование в организме после инфицирования [1, 2, 3, 4, 5].
Вирион состоит из следующих основных компонентов: 1) нуклеоида, располагающегося в центральной части; 2) капсида, покрывающего нуклеоид и составленного из капсомеров, 3) суперкапсидной оболочки, 4) оболочки вириона, заключающей эти структуры. Нуклеоид включает вирусный геном, состоящий из линейной двуспиральной ДНК [1, 4, 5].
При комнатной температуре и нормальной влажности ВПГ сохраняется в течение суток, при температуре 50 – 52?С инактивируется через 30 мин., а при низких температурах (-70?С) вирус способен сохранять жизнеспособность в течение 5 суток. На металлических поверхностях (монеты, дверные ручки, водопроводные краны) вирус выживает в течение 2 часов, на влажной стерильной медицинской вате и марле – в течение всего времени их высыхания (до 6 часов) [1, 4].
ВПГ неустойчив к действию физических и химических факторов, разрушается органическими растворителями, детергентами, протеолитическими ферментами [1, 4].
Уникальными биологическими свойствами ВПГ является тканевой тропизм, способность к персистенции и латенции в организме инфицированного человека [1, 4, 5].
Персистенция представляет собой способность вируса непрерывно или циклично размножаться (реплицироваться) в инфицированных клетках тропных тканей, что создает постоянную угрозу развития инфекционного процесса [1, 2, 3, 4, 5].
Основными звеньями патогенеза герпетической инфекции являются [1, 4, 6]:
тропизм ВПГ к эпителиальным и нервным клеткам, обусловливающий полиморфизм клинических проявлений герпетической инфекции;
инфицирование сенсорных ганглиев вегетативной нервной системы;
пожизненная персистенция ВПГ.
Первый этап патогенеза приобретенной герпетической инфекции – абсорбция и размножение вируса в месте инокуляции (у входных ворот инфекции): на слизистых оболочках полости рта, красной кайме губ, верхних дыхательных путей, конъюнктивы, половых органов, где появляются типичные пузырьковые высыпания. С током лимфы и крови ВПГ заносится в лимфатические узлы, различные внутренние органы [4, 6].
Второй этап – проникновение ВПГ неврогенным путем в сенсорные (симпатические) регионарные нервные ганглии, где он пожизненно сохраняется в латентном состоянии. Инфицирование сенсорных ганглиев – один из важных этапов патогенеза герпетической инфекции. Скорость распространения ВПГ по ходу нервных волокон достаточно высокая: через 3 часа после заражения вирус проникает в ближайшие нервные ганглии. Локализация ВПГ-1 и ВПГ-2 в ганглиях тех или иных нервов зависит от места (уровня) внедрения вируса в организм человека. ВПГ-1, вызывающий, как правило, поражение слизистой ротовой полости, носоглотки, губ, сохраняется в чувствительных ганглиях тройничного нерва (в Гассеровом узле) и других черепно-мозговых нервов. ВПГ-2, вызывающий преимущественно поражение гениталий, промежности, анальной области, нижних конечностей, ягодиц, персистирует в ганглиях пояснично-крестцового отдела позвоночника. Распространение ВПГ в центробежном направлении во время рецидива определяет анатомическое постоянство очагов поражения при рецидивах герпеса [1, 4, 6].
Распространение ВПГ-1 возможно также по зрительному нерву при офтальмогерпесе и обонятельному нерву при поражении носоглотки с последующим проникновением в центральную нервную систему (ЦНС), реже гематогенным путем [1, 4].
Диссеминация ВПГ-2 идет преимущественно гематогенным путем и в меньшей степени по ходу нервных волокон. Гематогенное распространение вируса и его занос в отдаленные нервные ганглии, в частности, крестцовых и поясничных нервов, обуславливают возможность развития герпетических поражений гениталий при неполовом заражении через слизистую ротовой полости. Именно этой особенностью патогенеза герпетической инфекции обусловлена возможность развития генитального герпеса у взрослых, не живущих половой жизнью [1, 4].
Возможно персистирование ВПГ в эпидермоцитах кожи, эпителии слизистых оболочек. Размножение герпеса в клетках эпителия кожи и слизистых оболочек приводит к развитию дистрофии и гибели клеток [1, 4].
Размножение вируса в региональных лимфатических узлах приводит к развитию лимфаденита, развивается внутриклеточная и внеклеточная вирусемия и последующая гематогенная диссеминация вируса во внутренние органы, мозг, отдаленные лимфоузлы и нервные ганглии [1, 4, 7].
Регистрируют адсорбцию вируса как на лейкоцитах, так и на эритроцитах. Особенность биологической аффинности (цитотропизма) вируса проявляется в инфицировании клеток мононуклеарно-макрофагальной системы, полиморфноядерных нейтрофилов, лимфоцитов. Репликация ВПГ в нейтрофилах и лимфоцитах сопровождается деструкцией последних. Что касается макрофагов, то эти клетки рассматриваются как микромодель резистентности или чувствительности макроорганизма к герпетической инфекции. Пермиссивность макрофагов для ВПГ и активная репродукция вируса в этих клетках, являются одним из патогенетических механизмом, детерминирующих чувствительность макроорганизма к герпетической инфекции и развитию клинических проявлений. Непермисивность макрофагов и развитие абортивной герпетической инфекции не способствует клинической реализации герпеса. У таких индивидуумов возможно развитие субклинических форм инфекции [10].
Герпетическая инфекция сопровождается развитием специфического гуморального и клеточного иммунитета. Особенности противогерпетического иммунитета: нестерильный (вирус не элиминируется из организма), типоспецифический (преимущественно против соответствующего типа вируса), частично перекрестный [8, 9, 11, 12, 13, 14].
Неэффективность противогерпетического иммунитета обусловлена тем, что вирус в ганглиях сохраняется не в виде интактных частиц, а в форме субвирусных структур – ДНК-белкового комплекса. О неэффективности гуморального иммунитета свидетельствуют рецидивы герпеса на фоне высоких титров противогерпетических антител. Противовирусные антитела не защищают от заражения тем же вирусом в другое место (аутоинокуляция), либо серологически родственным штаммом вируса в то же место (суперинфекция). После рецидива герпеса регистрируют недостоверное повышение титров антител к ВПГ, у меньшей части больных титры антител не меняются. В тоже время, высокий уровень гуморальных антител может обеспечить защиту плода от внутриутробного инфицирования [8, 9, 11].
Клеточный иммунитет, опосредованный Т-киллерами, естественными киллерами, макрофагами играет важную роль в предупреждении рецидива герпеса [13].
Важную роль играет местный иммунитет (мукозальный) при рецидивирующем герпесе. Обострение герпеса регистрируют на фоне снижения местного иммунитета при травмах, хирургических вмешательствах, половом контакте с травматизацией слизистых оболочек, местном применении кортикостероидов, обработке лица жидким азотом для омоложения кожи и др. [1, 4, 8].
Репродукция вируса в лимфоцитах, нейтрофилах, моноцитах-макрофагах лежит в основе иммунодефицита по Т-клеточному типу, который выявляется при герпетической инфекции. Механизмы иммунодепрессивного действия обусловлены подавлением хемотаксиса и снижением активности процесса фагоцитоза, угнетением функции естественных киллеров, реакции бласттрансформации лимфоцитов, возможной прямой стимуляции Т-супрессоров. Кроме того, регистрируют 50% снижение уровней иммуноглобулинов класса IgG2, авидности иммуноглобулинов класса IgМ. Регистрируют образование циркулирующих иммунных комплексов (ЦИК), их имуннопатологическое действие [9, 10, 13].
Существенную роль в патогенезе герпеса играет интерферонодефицит. Регистрируют подавление интерфероновой реакции лейкоцитов, их способности синтезировать in vitro альфа-интерферон при обработке (стимуляции) индукторами интерферона – интерфероногенами. Снижена способность лимфоцитов синтезировать гамма-интерферон, фибробластов – бета-интерферон. Уровни альфа-, бета- и гамма-интерферонов у больных рецидивирующей герпетической инфекцией снижены в 10 – 20 раз по сравнению с контрольной группой. Регистрируют также местное подавление образования интерферона в очагах герпетических поражений [8, 9, 11, 12, 14].
Важным патогенетическим компонентов герпетической болезни является сенсибилизация макроорганизма антигеном ВПГ. Развивается реакция гиперчувствительности замедленного типа с инфильтрацией клеточных элементов на месте образующихся высыпаний, которые клинически регистрируются в виде покраснения, отечности, зуда в очаге герпетического поражения. С другой стороны наблюдают более тяжелое клиническое течение герпеса у аллергиков [1, 4].
1.3 Эпидемиология
Источник инфекции – больные люди и вирусоносители [1, 2, 3, 4, 6].
Пути и механизмы заражения ВПГ многочисленны и разнообразны, определяют особенности патогенеза герпетической инфекции.
ВПГ может присутствовать в различных биологических жидкостях организма: в слюне, моче, сперме, секретах из шейки матки, уретры, влагалища, отделяемом из носоглотки, слезной жидкости, в крови, в ликворе, в везикулярной жидкости высыпаний и др. [1, 4, 15, 16, 17, 18].
Входными воротами для вируса являются слизистые губ, ротовой полости, носоглотки, гениталий, конъюнктивы глаз, а так же кожа. Уровень риска заражения герпесом повышается при травматизации слизистых, например, при заболеваниях урогенитального тракта, сопровождающихся нарушением интактности слизистых и развитием язв, эрозий и трещин [1, 4, 16].
Инфицирование происходит при попадании вируссодержащих биологических жидкостей на слизистые при интимных контактах: половым путем (генито-генитальные, генито-анальные, орогенитальные контакты), при поцелуях. Возможна аутоинокуляция – механический перенос вируса из герпетического очага в другие места, например, занос руками вируса из полости рта при герпетическом стоматите на конъюнктиву глаза, в области гениталий, на любые участки тела через микроповреждения кожи [1, 4, 19, 20].
Присутствие вируса в слюне обеспечивает возможность его передачи воздушно-капельным путем, хотя этот путь заражения к ведущим не относится [1, 4, 16].
К горизонтальным путям передачи следует отнести ятрогенные: гемотрансфузионный, трансплантционный (при пересадке органов и тканей) [1, 4].
Вертикальный механизм заражения включает внутриутробное инфицирование плода через материнскую кровь, а также восходящим путем (из инфицированной шейки матки в полость матки беременной). Высокий риск заражения регистрируется при преждевременном разрыве оболочек плодного яйца. Наиболее часто заражение плода ВПГ происходит во время родов при прохождении плода через инфицированный родовой канал. Риск инфицирования плода может достигнуть 50% при развитии первичного генитального герпеса у беременной до 6 недель перед родами, при рецидиве генитального герпеса риск инфицирования плода оценивается в 3 – 5% [21, 22].
По оценкам экспертов, во всем мире ВПГ-1 инфицированы около 3,7 миллиарда человек в возрасте до 50 лет (67% населения), а ВПГ-2 инфицировано около 417 млн. человек в возрасте от 15 до 49 лет (11%) [23, 24].
Согласно данным Всемирной организации здравоохранения (ВОЗ), смертность от герпетических энцефалитов и диссеминированных форм болезни (15,8%) занимает второе место после гриппа (35,8%) в общей структуре инфекционных заболеваний. [24, 25].
В России общее число пациентов с хроническими формами офтальмогерпеса, кожными и генитальными формами заболевания, герпетическими стоматитами в настоящее время приближается к 20 млн. человек [18, 26, 27].
По данным сероэпидемиологических исследований показатель выявления антител к ВПГ-1 и ВПГ-2 составляет от 70 до 90% и более. Инфицированность населения зависит от социально-экономического уровня жизни, бытовых традиций различных этнических групп населения. При герпетической инфекции манифестные клинические формы заболевания развиваются в 10 – 15% случаев, малосимптомные формы – в 10%, бессимптомная секреция вируса регистрируется – в 5%. Лица без эпизодов герпеса в анамнезе составляют 70% [16, 18, 25].
Генитальный герпес занимает второе место среди вирусных инфекций, передающихся половым путем (ИППП) после папилломавирусной инфекции. Всего пациентов с генитальным герпесом в России – около 8 млн. Около трети женщин детородного возраста инфицированы ВПГ-2 [19].
Частота регистрации неонатального герпеса за последние 30 лет возросла в 4 раза. При первичном генитальном герпесе во время беременности 50% детей, а при рецидивах герпеса только 5% детей рождаются с признаками очагового или генерализованного герпеса. Частота неонатального герпеса, по разным данным, составляет от 1:2500 до 1:60 000 [21, 26].
1.4 Кодирование по МКБ-10
1.4.1 Инфекции, вызванные вирусом герпеса [herpes simplex] (B00):
B00.0 Герпетическая экзема
B00.1 Герпетический везикулярный дерматит
В00.2 Герпетический гингивостоматит и фаринготонзиллит
В00.3+ Герпетический менингит (G02.0*)
В00.4+ Герпетический энцефалит (G05.1*)
В00.5+ Герпетическая болезнь глаз
В00.7 Диссеминированная герпетическая болезнь
В00.8 Другие формы герпетических инфекций
В00.9 Герпетическая инфекция неуточненная
1.4.2 Аногенитальная герпетическая вирусная инфекция [herpes simplex] (A60):
А60.0 Герпетические инфекции половых органов и мочеполового тракта
А60.1 Герпетические инфекции перианальных кожных покровов и прямой кишки
А60.9 Аногенитальная герпетическая инфекция неуточненная
1.5 Классификация
1.5.1 По механизму инфицирования:
1.5.2 По форме инфекционного процесса:
латентная (бессимптомное носительство);
локализованная (один очаг поражения);
распространенная (два и более очага поражения);
генерализованная (висцеральная, диссеменированная).
1.5.3 По длительности присутствия вируса в организме:
1.5.4 По клиническим проявлениям и локализации:
типичные формы:
поражения слизистых оболочек желудочно-кишечного тракта: стоматит, гингивит, фарингит, эзофагит и др.;
поражения глаз (офтальмогерпес): конъюктивит, кератит, иридоциклит, неврит зрительного нерва, оптикомиелит и др.;
поражения кожи: герпес губ, герпес крыльев носа, лица, рук, ягодиц и т.д.;
поражения половых органов (генитальный герпес): поражение слизистых оболочек полового члена, вульвы, влагалища, цервикального канала и т.д.;
поражения нервной системы: менингит, энцефалит, менингоэнцефалит, неврит, менингоэнцефалорадикулит, поражения бульбарных нервов и др.;
поражение внутренних органов: трахеобронхит, пневмония, гепатит, панкреатит и др.)
генерализованный ПГ: висцеральная форма (пневмония, гепатит, эзофагит и др.) и диссеминированная форма (сепсиса).
атипичные формы:
зостериформный простой герпес;
герпетиформная экзема Капоши (варицеллеформный пустулез Капоши);
1. Этиологический фактор: вирус простого герпеса ( Herpes simplex ) 1-го типа (HSV-1) или 2-го типа (HSV-2).
2. Патогенез: после проникновения в организм через слизистую оболочку или поврежденную кожу и предварительной репликации, вирус вызывает виремию (у лиц с отрицательной серореакцией — первичную инфекцию, обычно тяжелого течения) → перемещается нервным путем к чувствительным нейронам (HSV-1 чаще всего тройничный узел, HSV-2 чаще всего в ганглиях спинномозговых нервов S2–S5), где остается в латентной форме → в неблагоприятных условиях реактивируется (рецидивирующий герпес) под воздействием внешних факторов (стресс, переохлаждение, месячные, ослабление организма, недостаточность питания, бактериальные заболевания, чрезмерное пребывание на солнце [ультрафиолетовое излучение]), реже самостоятельно.
Источником инфекции является больной или бессимптомный носитель. Инфекция распространяется при непосредственном контакте (наличие вируса в выделениях). Возможно перенесение инфекции от матери к плоду или новорожденному (перинатальная инфекция).
3. Эпидемиология: Инфекция распространена по всему миру; заражение HSV-1 происходит обычно в детстве, а HSV-2 во время сексуальных отношений (5–10 % женщин в репродуктивном возрасте болело герпесом половых органов, у 25–30 % наличие антител против HSV-2) или редко во время родов. Заражение HSV-1 не защищает от заражения HSV-2.
4. Инкубационный период и период контагиозности: зависит от формы инфекции (→Клиническая картина); инкубационный период 1–26 дней (обычно 6–8).
Клинические симптомы определяются первичной (первое заражение) или рецидивирующей (реактивации латентного вируса) формами инфекции. Общим симптомом в обоих случаях является характерная, везикулярная сыпь . Клиническая картина кожных изменений похожая: первоначально локальные продромальные симптомы, предшествующие появлению характерных изменений (боль, жжение, зуд, онемение) → папула на месте воспаления → везикула (может преобразоваться в пустулу) → эрозия или язва. При первичных инфекциях быстрая динамика образования сыпи, со склонностью к слиянию. При рецидивирующих инфекциях продромальные симптомы выражаются более интенсивно, а изменения сконцентрированы на меньшей площади и их количество тоже меньше. Часто наблюдается увеличение региональных лимфатических узлов.
1. Герпес слизистой оболочки полости рта и глотки
1) первичная инфекция (может быть бессимптомная)
а) острый стоматит и гингивит — типично у маленьких детей; редко у взрослых; инкубационный период 3–6 дней; внезапное начало, высокая лихорадка, плохое самочувствие, анорексия, отек, покраснение и болезненность десен, везикулы и/или эрозии на слизистой оболочке полости рта и языка, а также на коже губ и вокруг полости рта со склонностью к слиянию и образованию болезненных язв, увеличение региональных лимфатических узлов. Острые симптомы сохраняются в течение 5–7 дней, заживление ран через ≈2 нед. Вирус выделяется вместе со слюной в течение 3 нед. (иногда дольше).
б) острый фарингит и тонзиллит — чаще у взрослых, обычно вызваны HSV-1, но возможен и HSV-2 (в сочетании с изменениями на гениталиях). Первоначально лихорадка, плохое самочувствие, головная боль, боль в горле, мышечная боль, затем везикулы появляются на миндалинах и задней стенке глотки, которые трескаются, образуя серые эрозии и язвы (афты), изменения на губах у рецидивирующая инфекция — обычно герпес губ (HSV-1, реже HSV-2), рецидивы в среднем 2 ×/год, у некоторых ежемесячно. Пик выделения вируса в течение первых 24 ч (может сохраняться даже до 5 дней).
2. Генитальный герпес
1) первичная инфекция — как правило тяжелое течение, в ≈50 % случаев вызванная HSV-2. Часто заражение от бессимптомного носителя (в бессимптомном периоде вирус выделяется периодически). Инкубационный период обычно 3–7 дней (1–21). У ≈70 % женщин и ≈40 % мужчин генерализованные симптомы: лихорадка, головная и мышечная боль. Везикулы появляются у мужчин на половом члене, реже на мошонке или внутренней поверхности бедра; у женщин изменения на половых губах, промежности, иногда на внутренней поверхности бедра, во влагалище и на шейке матки. После ректального контакта возможен проктит. Могут появляться другие местные симптомы (в зависимости от локализации кожных изменений): боль, слизистое отделяемое из уретры или влагалища, увеличение и боль паховых лимфатических узлов, при первичной инфекции — нарушения мочеиспускания (может продолжатся 10–17 дней). У женщин наблюдаются более обширные кожные изменения, которые сохраняются ≈20 дней (у мужчин ≈16 дней). Вирус выделяется в течение 10–12 дней. Часто наблюдается в сочетании с острым фарингитом.
2) рецидивирующая инфекция (в основном HSV-2) — инфекция имеет легкое или малосимптомное течение; местные продромальные симптомы длятся от 2 ч до 2 дней. Общие симптомы обычно отсутствуют. У женщин везикулярная сыпь на малых и больших половых губах, а также на коже промежности (могут быть очень болезненны), у мужчин в основном на половом члене (часто безболезненны). Вирус выделяется ≈5 дней.
3. Офтальмогерпес: кожные изменения могут захватывать конъюнктиву и/или роговицу глаза (язвы, обычно в следствие автоинокуляции), что в случае запущенного и часто рецидивирующего герпеса приводит к рубцеванию роговицы (вплоть до потери зрения); везикулярные изменения на веках.
4. Кожный герпес: кожные изменения редко появляются за пределами лица и половых органов. К первичной инфекции может привести втирание зараженного материала:
1) герпетический панариций (напр. у медицинского персонала, который не пользуется перчатками) — внезапное начало, отек, эритема, боль и везикулезно-пустулезные изменения на подушечке пальца или пальцев;
3) герпетическая экзема — особенный вид инфекции у больных атопическим дерматитом; обобщенная везикулезная сыпь, значительное усиление изменений (может быть опасным для жизни).
5. Герпетический энцефалит: в основном встречается после инсульта или повреждения гематоэнцефалического барьера, протекает с нарушением сознания, афазией, судорогами, часто приводит к изменениям личности и когнитивным нарушениям; смертность до 30 %.
Дополнительные методы исследования
1. Идентификация этиологического фактора
1) выделение HSV в культуре клеток (материал: жидкость из везикул, мазок из шейки матки, отделяемое влагалища) — предпочтительный метод при герпесе половых органов (низкая чувствительность при рецидивирующей инфекции, значительно ниже, если изменения начинают заживать); отрицательный результат не исключает инфекции;
2) выделение ДНК HSV (методом ПЦР; материал: жидкость из везикул, мазок из шейки матки, отделяемое влагалища, спинномозговая жидкость) — более чувствительный метод в сравнении с выделением вируса, отрицательный результат не исключает инфекции;
3) серологические исследования — специфические антитела против HSV появляются в крови в течение нескольких недель после заражения; определение антител анти-HSV-2 обычно свидетельствует о половом герпесе (чувствительность 80–98 %, специфичность ≥96 %). В случае определения только антител анти-HSV-1 — затрудненная интерпретация (в связи с очень частым герпесом губ).
Диагноз, как правило, на основе клинической картины. При генитальном герпесе у женщин → гинекологический осмотр. Дополнительные исследования показаны при инвазивных инфекциях. Обозначение типа HSV у пациентов с генитальным герпесом позволяет оценить риск рецидива.
2. Герпес половых органов: сифилис, венерическая язва, опоясывающий герпес.
Противовирусные препараты ( ацикловир , валацикловир ) применяемые системно снижают интенсивность симптомов первичной и рецидивирующей инфекции, но не уничтожают латентной формы вируса и не снижают ни риска заражения окружающих лиц, ни частоты и тяжести рецидива после окончания лечения.
1. Герпес половых органов: лекарственные препараты местного назначения — неэффективны.
1) первичная инфекция — ацикловир п/о 400 мг каждые 8 ч или 200 мг каждые 4–5 ч (5 × в день) в течение 7–10 дней, или валацикловир п/о 1000 мг каждые 12 ч в течение 7–10 дней; лечение можно продлить, если через 10 дней изменения полностью не исчезли;
2) рецидивирующие инфекции (периодическое лечение рецидивов) → лучше всего начать в периоде продромальных симптомов, не позже, чем в первый день появления сыпи; ацикловир п/о 400 или 800 мг каждые 8 ч или 800 мг каждые 12 ч в течение 5 дней, или валацикловир п/о 500 мг каждые 12 ч в течение 3 дней, или 1000 мг каждые 24 ч в течение 5 дней.
2. Тяжелая (диссеминированная) форма инфекции HSV и герпетический энцефалит → ацикловир в/в 5–0 мг/кг массы тела каждые 8 ч в течение 2–7 дней, или до момента улучшения клинического состояния, затем п/о (в общем ≥10 дней лечения в зависимости от клинического состояния).
3. Герпес слизистой оболочки полости рта и глотки
1) первичная инфекция — в случае сильной динамики и усиления изменений или у лиц с недостаточностью иммунитета независимо от этиологии → ацикловир п/о 200 мг каждые 4–5 ч (5 × в день) в течение 3–5 дней, или валацикловир п/о 1000 мг каждые 12 ч в течение 3–5 дней;
2) рецидивирующие инфекции (периодическое лечение рецидивов с выраженным течением ) → лучше всего начать в периоде продромальных симптомов, не позже, чем в первый день появления сыпи; ацикловир п/о 200 мг каждые 4–5 ч (5 × в день) в течение 3–5 дней, или валацикловир п/о 1000 мг каждые 12 ч в течение одного дня, или 500 мг каждые 12 ч в течение 3 дней; при герпесе губ с более легким течением действует также ацикловир в виде крема (дополнительно содержит гидрокортизон) или геля (5 × в день).
4. Беременные → ацикловир (считается безопасным для плода лекарственным препаратом). Лечение первичной инфекции или рецидива — как выше. У беременных с рецидивирующим герпесом половых органов показано профилактическое применение ацикловира от 36 нед. беременности — снижает риск рецидива герпеса половых органов (HSV-2) во время родов и вызванной этим необходимости кесарева сечения, а также риск заражения новорожденного.
5. Офтальмогерпес → ацикловир в виде глазной мази; лечение должен вести окулист.
Жаропонижающие и обезболивающие лекарственные препараты в случае необходимости.
Вторичные бактериальные или грибковые инфекции кожных изменений, диссеминированные инфекции (в т. ч. пищевода, надпочечников, легких, суставов, ЦНС), многоформная эритема (75 % случаев сопровождается инфекцией HSV). Заражение новорожденного (HSV-1 или HSV-2) — чаще всего в виде диффузных везикулярных высыпаний на коже, также возможен тяжелый энцефалит, гепатит и воспаление других органов, приводящие к смерти. Чаще всего заражение происходит в околородовой период при первичной (риск заражения 30–50 %) или рецидивирующей (риск ПРОГНОЗ наверх
Рецидивирующая болезнь в течение всей жизни. Редко приводит к смерти — новорожденные, лица с тяжелым иммунодефицитом или в случае развития энцефалита.
1. Вакцинация: вакцина герпетическая культуральная инактивированная.
2. Фармакологическая профилактика: люди с частыми и тяжелыми рецидивами → ацикловир п/о 400 мг каждые 12 часов или валацикловир п/о 500 мг или 1000 мг каждые 24 часа (подтверждено безопасность и эффективность ежедневного применения ацикловира в течение 6 лет, и валацикловира в течение одного года). Процедура уменьшает частоту рецидивов и улучшает качество жизни; во время приема препаратов снижается риск заражения партнера HSV-2.
1. Изоляция больных: применение контактных методов изоляции.
2. Средства личной защиты: предохранение от рискованных сексуальных контактов. Использование латексных презервативов во время полового акта снижает риск заражения (но не исключает его — возможны изменения в других местах). Инфицированные лица должны информировать партнеров о своей болезни еще перед началом сексуальных отношений (риск заражения также в бессимптомном периоде). В случае герпеса половых органов или продромальных симптомов нельзя вступать в сексуальные контакты со здоровыми лицами. Беременные, которые в прошлом болели герпесом половых органов, должны предупредить об этом врача. Здоровые женщины, чьи партнеры болели герпесом половых органов, не должны вступать в половые отношения в III триместре беременности.
3. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : нет.
Читайте также:


