Герпес у ребенка субфебрилитет

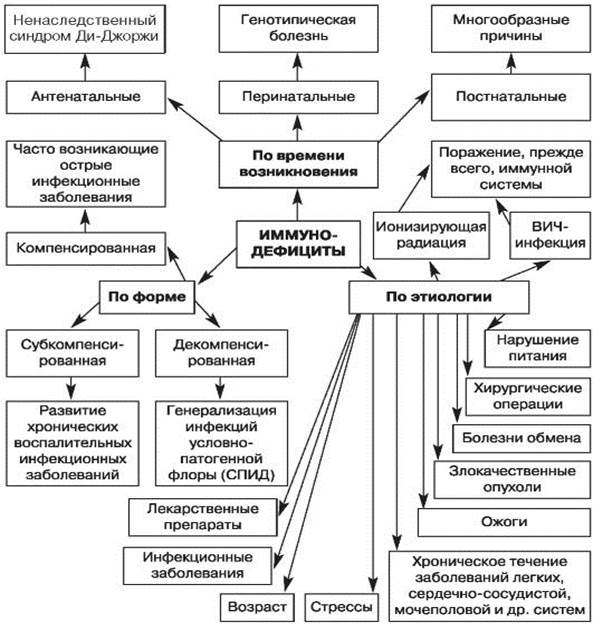
Рис. 1. Классификация вторичных иммунодефицитов по времени возникновения, этиологии, форме (по Белозерову Е.С. и др., 1992) [3]
Подводя итог в теоретической составляющей статьи – актуальности, необходимо обобщить следующее.
В педиатрии (17 лет 11 месяцев и 29 дней) в доминирующем большинстве речь идет об антенатальных и перинатальных иммунодефицитных болезнях, вторичных по отношению к анатомо-морфологическому субстрату иммунной системы – функциональных.
Таким образом, заключение врача-иммунолога должно быть сформулировано следующим образом. Антенатальная (или функциональная) иммунодефицитная болезнь, смешанного типа (или, при возможности, по отдельным звеньям, что мало вероятно), комбинированная индукция (инфекционная, гипоксическая и т.д.) с клиническими проявлениями основных синдромов – инфекционного, аллергического, аутоиммунного, неопластического и/или лимфопролиферативного.
Данные теоретические изыскания легли в основу целого цикла научно-исследовательских работ. Одно из таких исследований представлено в данной статье и посвящено исследованию иммуноиндуцирующей роли герпеса 4 типа - вируса Эпштейна-Барр у детей.
Цель: изучение особенностей клинических проявлений у детей с герпес-индуцированными формами иммунодефицитов (на примере 4 типа герпеса).
Все дети (100%) относились к часто и длительно болеющим, при этом 72 ребенка были неорганизованными (22,5%). У 78 (24,4%) детей были зарегистрированы признаки рецидивирующей герпетической инфекции с локализацией на губах, крыльях носа, слизистой оболочке полости рта. Ежегодно 92 ребенка (28,4%) переносили бактериальные инфекции в виде тонзиллитов, пневмоний, пиелонефритов, фурункулезов, гнойных конъюнктивитов, отитов, рино-синуситов. Признаки лимфоаденопатии (микролимфоаденопатии) регистрировались у 270 детей (84,4%). У 2 детей были диагностированы неопластические процессы (один ребенок умер в 2009 году). Одна девочка с лейкемоидной реакцией наблюдается у гематоонколога в течение 2 лет. Субфебрильные реакции более 12 месяцев были зарегистрированы у 39 детей (12,2%). Грубые неврологические нарушения (преимущественно двигательные) были зафиксированы у 43 детей (13,4%) (рис. 2).
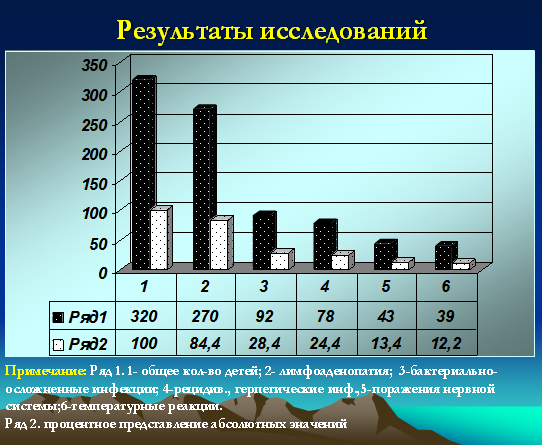
Рис. 2. Частота распределения клинических проявлений у детей с герпесиндуцированными иммунодефицитами
Иммунологические данные (в т.ч. данные лейкограммы), кроме количества лейкоцитов и лимфоцитов (абсолютное и относительное количество), носили неоднозначный характер. Классический супрессорный тип (в т.ч. и со снижением клеток цитолитической направленности) выявлялся у 108 детей (33,7%). Активация в системе клеток естественной цитотоксичности (CD16+) зафиксирована у 52 детей (16,2%). Увеличение В-клеточного пула было зарегистрировано у 38 детей (11,8%). Интересными, на наш взгляд, были полученные данные по CD95 маркеру, у 92 (28,7%) детей данный показатель был резко повышен и достигал значений 20-25%, у 30 (9,3%) детей указанный показатель не превышал 3% (рис. 3).
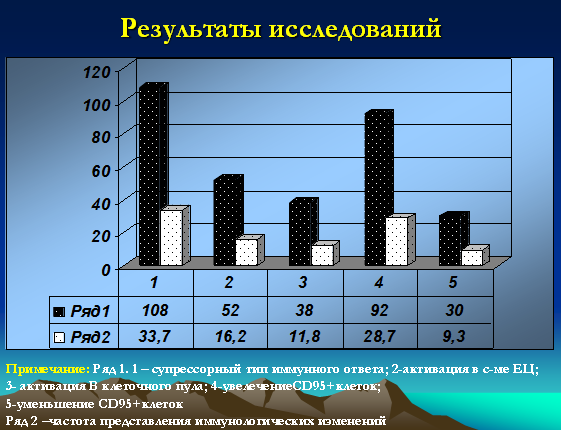
Рис. 3. Иммунологические особенности (типы распределения) у детей с герпесиндуцированными иммунодефицитами
ИФА, проведенный у детей, выявил 100% контаминацию вирусом ЭБ. Определялась следующая совокупность специфических антител:
- IgM к VCA (к капсидному антигену) – выявляются в крови в первые дни и недели болезни, максимально сохраняются до 3-4 недель;
- IgG к VCA (к капсидному антигену) – появляются в крови спустя 1-2 месяца от начала болезни, затем постепенно снижаются и сохраняются на пороговом (низком уровне) пожизненно. Повышение их титра характерно для обострения хронической ЭБВИ;
- IgM к EA (к раннему антигену) – появляются в крови в первую неделю заболевания, сохраняются в течение 2-3 месяцев и исчезают. Могут сохраняться в высоких титрах длительное время (более 3-4 месяцев), тревожно в плане формирования хронической формы ЭБВИ. Появление их при хронической инфекции служит индикатором реактивации;
- IgG к ЕA (к раннему антигену) – появляются к 3-4-й неделе заболевания, становятся максимальными на 4-6-й неделе болезни, исчезают через 3-6 месяцев. Появление высоких титров повторно указывает на активацию хронической инфекции;
- IgG к NA-1 или EBNA (к нуклеарному или ядерному антигену) – являются поздними, поскольку появляются в крови через 1-3 месяца после начала заболевания. При этом острофазные антитела выявлялись (IgM к VCA и IgM к EA) у 42 детей (13,1%), у 268 (83,7%) детей титры антител (IgG VCA + IgG к NA-1 или EBNA) значительно превышали нормативные и достигали значений более 160, у 10 (3,1%) детей диагностически значимых титров выявлено не было [9; 13] (рис. 4).
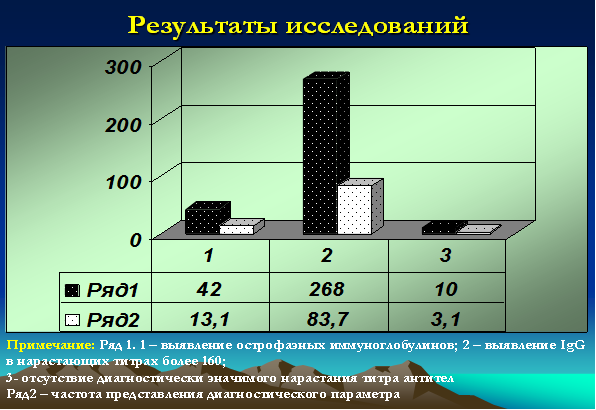
Рис. 4. Серологические исследования у детей с герпесиндуцированными иммунодефицитными болезнями
Клинические, иммунологические и этиологические сопоставления выявили следующие закономерности.
Отдельно хочется остановиться на методах ПЦР-диагностики. В литературе активно обсуждается вопрос об использовании ПЦР для исследований на инфекции семейства герпес в различных биологических субстратах. Здесь необходимо понимать, что данный метод, особенно при использовании его для исследования плазмы, имеет свои особенности – он всегда количественный! Определение качественное не имеет смысла, так как инфекция пожизненно персистирует в организме человека. Как у больных ЭБВИ, так и у носителей может быть положительная ПЦР. Поэтому для их дифференцировки проводится ПЦР-анализ с заданной чувствительностью: для носителей до 10 копий в пробе, а для активной инфекции – 100 копий в пробе. Специфичность данного метода хоть и достигает 100%, при этом не исключает ложноположительные результаты, т.к. ПЦР-анализ информативен только при размножении (репликации) вируса, то существует и определенный процент ложноотрицательных результатов с отсутствием репликации в момент исследования [5; 9].
В результате проведенного нами исследования, ПЦР крови всегда имела отрицательный результат, даже у детей с неопластическими процессами. Распределение ПЦР-положительных результатов у детей со слизистых оболочек (ротоглотка, нос) и мочи имело следующее цифровое распределение.
Положительные реакции с 3 биологических объектов имели 36 детей (11,25%), у 62 положительные ПЦР реакции были с зева и носа – 19,38%, у 43 детей диагностировали положительный результат только с зева (13.44%), и 71 ребенок имели положительные значения ПЦР со слизистой оболочки носа (22,19%). Положительные значения только в моче имели 51 ребенок (15,94%). Остальные дети (в количестве 57) имели отрицательный результат ПЦР-исследований с биологических сред.
Дети с неопластическими процессами, длительным субфебрилитетом, лейкемоидной реакцией, лимфоаденопатией имели признаки активации хронической инфекции, резкое увеличение CD95+ клеток, положительные маркеры наличия и обострения ВЭБ в ИФА и ПЦР-исследованиях.
Таким образом, все дети имели индуцированные формы функциональной иммунодефицитной болезни, доминирующей причиной которой являлся вирус ЭБ. Проведенные предварительные клинико-иммунологические исследования наглядно демонстрируют необходимость комплексного обследования детей с функциональными нарушениями в системе иммуногенеза с обязательной оценкой уровня инфекционной (вирусной) контаминации. Выявление основных причин трактуется необходимостью применения комплексных методов лечения, в т.ч. и с применением противовирусных препаратов.

По каким признакам распознать грипп
- Резкое начало. Иногда больной может указать время с точностью до часа.
- Стремительное повышение температуры до 39 градусов.
- Сильная головная боль.
- Ломота в суставах и боль в мышцах.
- Тянущая боль в пояснице.
- Сухой кашель.
- Ощущение песка в глазах из-за покраснения слизистой.
* — Здравствуйте, Наталия Васильевна! Вам звонит Оксана Николаевна из поселка Соленое Днепропетровской области. Уже пару лет меня беспокоят частые ОРВИ. Три, а то и больше раз в год температура поднимается до 37,3—37,6 градуса, возникают жжение в горле и носу, кашель. Слабость такая, что не могу голову оторвать от подушки. Что делать?
— У вас есть хронические заболевания?
— Иногда поднимается давление, и я пью таблетку.
— Это неправильно, ведь при гипертензии лекарство следует принимать ежедневно. А чтобы выяснить причину частых ОРВИ, нужно пройти обследование. Необязательно ложиться в стационар: назначить анализы может участковый терапевт или семейный врач. Следует сдать общие анализы крови и мочи, пройти УЗИ органов брюшной полости, рентген грудной клетки.
— Почему при ОРВИ мне не помогает противовирусное лечение, а только один из антибиотиков? Боюсь, что если буду пить его часто, то он перестанет действовать.
— Ваши опасения оправданы: часто принимать один и тот же антибиотик нельзя. Думаю, он вам помогает, потому что относится к группе препаратов, обладающих еще и легким иммуномодулирующим действием, то есть повышает иммунитет. Также наверняка к вирусной инфекции присоединяется бактериальная флора, с которой борется антибиотик.
— Мне нужно пить витамины?
— Сейчас, когда в овощах и фруктах количество природных витаминов уменьшается, желательно принимать витаминные комплексы в таблетках. Есть отечественные препараты, которые в капсуле или таблетке содержат суточную дозу витаминов и минералов. Следует принимать по одной в течение семи—десяти дней.
— Вы правильно поступаете, что используете мазь. Но я советую в период обострения все-таки обратиться к врачу, ведь язвы на слизистой могут быть проявлением других процессов. Если подтвердится герпес, то доктор назначит курс лечения, включающий прием противогерпетического препарата в адекватной дозе (это важно, потому что действующее вещество может навредить печени), иммуномодуляторов и витаминов.
Сниженная температура говорит об угнетении иммунитета — иммунной депрессии, которую как раз и вызывает хроническая вирусная инфекция. К сожалению, избавиться от вируса герпеса навсегда невозможно. Мы стараемся ввести пациента в длительную ремиссию и добиться, чтобы обострения случались как можно реже.
* — Звонит Анна из города Знаменка, 39 лет. При простуде (поднялась температура, начался кашель) врач назначил антибиотики. Но уже четвертый день температура держится около 38 градусов. Почему?
— Возможно, не совсем точно подобран антибиотик, ведь эти препараты отличаются по группам, направленности действия, а также бывают разных поколений. Если следовать протоколам лечения, то при ОРВИ неправильно назначать антибиотики с первого дня заболевания. Однако на практике часто оказывается, что у человека, подхватившего какой-то респираторный вирус, в организме есть очаг хронической инфекции — тогда антибиотик помогает предупредить ее обострение.
* — Ольга Тимофеевна из Умани Черкасской области, 56 лет. Когда я болею гриппом или ОРВИ, то не могу сбить температуру. Она снижается буквально на две-три десятых градуса, а потом снова поднимается. Руки-ноги при этом ледяные. Что делать?
— Однозначно вызывать врача. Но до его прихода высокую температуру — 39 градусов и выше — нужно сбивать жаропонижающим. Хорошо также принять и спазмолитики, тем более что у вас холодные руки и ноги. Полезно очистить кишечник с помощью клизмы. В воду (желательно взять кипяченую) можно добавить антисептик, например, отвар ромашки. Клизма необходима, если человек склонен к запорам.
Температуру ниже 38 градусов сбивать не рекомендуется. Больные, которые пытаются добиться 36,6, могут себе навредить: резкое снижение температуры иногда вызывает коллаптоидное состояние — нарушение или потерю сознания. Кроме того, собственный интерферон, защищающий организм от вируса, вырабатывается при температуре от 37 до 38 градусов.
* — Лариса из города Кривой Рог. Почему все врачи при повышении температуры рекомендуют пить больше подкисленного питья?
* — Татьяна из Обухова Киевской области. Врачи пишут в карточке диагноз ОРВИ, но ведь грипп тоже принадлежит к острым респираторным вирусным инфекциям. Чем они отличаются?
— Вы правы: грипп — тоже ОРВИ, только дает более яркую картину заболевания. Человек может точно назвать время, когда появились симптомы недомогания. В первые часы заболевания часто начинается кашель, ведь при гриппе поражается трахея. Больной жалуется на высокую температуру, ломоту в теле, головную боль и слабость, что указывает на интоксикацию организма.
Симптомы ОРВИ нередко появляются на второй-третий день после заражения вирусом. Течение болезни смазанное, нередко вялотекущее. Люди с хорошим иммунитетом, которые соблюдают постельный режим, пьют много жидкости, придерживаются диеты, могут обойтись вообще без лекарств или в крайнем случае принимать симптоматическое лечение: жаропонижающие, снимающие головную боль препараты.
— Вирусы гриппа чем-то отличаются?
— Каждый вирус гриппа имеет свои особенности. Калифорнийский штамм (известный в народе как свиной), который преобладал в прошлом сезоне, протекал тяжелее и давал больше осложнений, чем нынешний гонконгский.
— Свиной грипп у нас был в 2009 году, и врачи уверяли, что он уже утратил силу. Почему в прошлом 2016-м из-за него было так много смертей?
— Никто не отменял законы эпидемиологии. Эпидемиологи утверждают, что каждые четыре—шесть лет циркулирующий штамм активизируется. Возможно, это будет не эпидемия, а меньшая распространенность, но вспышка заболеваемости произойдет, ведь родились дети, которые не встречались с этим вирусом.
* — Добрый день! Звонит Мария из Киева. У сына (ему 13 лет) три месяца держится температура 37,1 градуса. Ребенок жалуется, что быстро устает, у него апатия. Анализы показывают повышенное количество лимфоцитов. Остальные результаты исследований — рентген легких, УЗИ внутренних органов, щитовидной железы — в норме. К какому специалисту нужно обратиться?
— Советую вам показать сына детскому инфекционисту, который назначит необходимые обследования. Обязательно нужно сдать кровь (общий и биохимический анализ, а также на наличие антител к возбудителям). Можно также с помощью метода ПЦР обнаружить сами вирусные частицы, исследовать слизистую, сделав носоглоточный смыв. Судя по всему, недомогание вашего сына связано с хроническим вирусным процессом, скорее всего, герпетическим. Но я советовала бы вам проверить мальчика и на глисты. Глистные инвазии тоже могут проявляться схожими симптомами.
* — Прямая линия? Меня зовут Марина, я киевлянка. Моя 57-летняя сестра год назад заразилась гепатитом С. Она — добропорядочная мать семейства, до сих пор недоумевает, где могла подхватить вирус?
— Проблема вирусных гепатитов настолько масштабная, что некоторые специалисты уже говорят об эпидемии в Украине. Заразиться гепатитом С можно где угодно: от кабинета стоматолога до маникюрного салона. К сожалению, мы тоже наблюдаем тенденцию к тому, что гепатитом заражаются люди, не имеющие вредных привычек. Им не делали операцию и не проводили другие манипуляции, связанные с кровью. Думаю, нередко заражение происходит как раз при лечении зубов. Человек, который тщательно следит за своим здоровьем, чаще посещает стоматолога. Причем не только тогда, когда зуб начинает болеть, но и профилактически, поэтому стоматология остается источником инфицирования вирусами гепатита В и С. Возбудитель гепатита С, например, довольно устойчив во внешней среде, а инструменты не всегда тщательно стерилизуются, и на них могут оставаться капли крови.
Также крайне острожным нужно быть при посещении маникюрного кабинета, тату-салона. Не стесняйтесь требовать, чтобы специалист использовал одноразовый инструментарий, вскрывая упаковку в вашем присутствии. А лучше иметь свой набор инструментов. Для дезинфекции многоразового инструментария должны использоваться правильно подобранные обеззараживающие средства и соответственный температурный режим.
* — Могу я поговорить с доктором? Это Артем из города Сумы, 28 лет. Как человек может понять, что заразился гепатитом?
— Вирусный гепатит В в большинстве случаев дает печеночные проявления: человек чувствует слабость и недомогание, у него желтеют кожа и склеры глаз, темнеет моча, светлеет кал. Но так происходит не всегда: бывают внепеченочные проявления гепатита В или его бессимптомное течение. В таких случаях воспаление печени чаще переходит в хроническую форму.
При гепатите С выраженные проявления бывают крайне редко. В 80—90 процентах случаев острый период болезни протекает без симптомов и переходит в хроническую форму. Нередко люди спохватываются тогда, когда поражение печени необратимо и развивается цирроз.
* — Вас беспокоит Антонина из Николаева. Часто детям покупаю импортные яблоки и замечаю, что кожица чем-то обработана. Нужно ли ее снимать или достаточно тщательно мыть?
— Если яблоко полгода и больше сохраняет безупречный вид, то это не обычный фрукт, а специально подготовленный к длительному хранению. С него желательно снять кожуру. Лучше есть местные яблоки. Многие специалисты утверждают, что следует отдавать предпочтение привычной продукции. Местные фрукты и овощи реже вызывают аллергические реакции, лучше усваиваются и меньше провоцируют расстройства пищеварения.
* — Звонит Леся из Ивано-Франковска. На любой праздник мы открываем к столу баночку грибов. Но я прочитала, что такая консервация может быть опасной — вызвать ботулизм. Как скоро появляются симптомы болезни?
— Это зависит от инфицирующей дозы. Чем она больше, тем короче инкубационный период, и заболевание начнется через несколько часов. Если доза небольшая, то через сутки-двое. Возбудитель ботулизма (клостридии) относится к флоре, которая развивается без доступа кислорода — в герметичной банке, вакуумной упаковке.
— Какие признаки заражения ботулизмом?
— Первые симптомы ботулизма не всегда специфичные, поэтому болезнь иногда сложно распознать. Человек, у которого возникают тошнота, рвота, понос, вздутие живота, небольшое повышение температуры, обычно подозревает кишечную инфекцию или пищевое отравление. Но под этой маской может скрываться ботулизм. Диагноз не вызывает сомнений, когда мы видим специфичные проявления: человек жалуется на нарушение зрения, глотания, говорит осиплым голосом из-за поражения черепных нервов (бульбарный синдром). У него возникают сбои дыхания, вызванные парезом мускулатуры. Особенно опасно, когда страдает дыхательная мускулатура: у больного может остановиться дыхание. Поэтому советую с осторожностью употреблять консервированные грибы, а также другие овощные салаты из закрытых банок, вяленую и копченую рыбу.
По данным ВОЗ заболевания, передаваемые вирусом герпеса, занимают 2-е место (15,8%) после гриппа (35,8%) как причина смерти от вирусных инфекций.
На территории России и в странах СНГ от хронической герпетической инфекции страдает не менее 22 миллионов человек [5]. Среди вирусных инфекций, поражающих генитальные органы, герпетическая инфекция встречается наиболее часто. Этому возбудителю принадлежит преобладающая роль в этиологии спонтанных абортов и преждевременных родов, в нарушении эмбрио- и органогенеза, врожденной патологии новорожденных.
Почти треть населения Земли поражена герпетической инфекцией и у 50% из них ежегодно наблюдаются рецидивы заболевания, так как иммунитета против этой вирусной инфекции нет. Имеются данные, что к 5 летнему возрасту около 60% детей уже инфицировано вирусом герпеса, а к 15 годам - почти 90% детей и подростков. Большинство людей являются пожизненными вирусоносителями. Причем в 85-99% случаев первичная инфекция у них протекает бессимптомно и только в 1-15% - в виде системной инфекции.
Около 90% городского населения во всех странах мира инфицировано одним или несколькими типами вируса герпеса, а рецидивирующие герпесные инфекции наблюдаются у 9-12% жителей разных стран. Инфицированность и заболеваемость постоянно растут, опережая естественный прирост населения Земли. Особенно быстро увеличивается число зарегистрированных случаев генитального герпеса (увеличилось на 168% за последнее десятилетие).
При обследовании студентов одного из колледжей США у 1-4% лиц были выявлены антитела к вирусу простого герпеса 1 и 2 типов; среди студентов университета - у 9%; лиц, посещающих клинику по планированию семьи - 22%, среди беременных женщин (не имеющих в анамнезе генитальный герпес) - 32% и лиц, посещающих клинику по поводу лечения заболеваний, передаваемых половым путем - в 46% случаев (Frenkel М., 1993).
Под герпетической инфекцией понимают болезни, характеризующиеся высыпаниями на коже, и/или слизистых оболочках в виде сгруппированных на отечно-эритематозном основании пузырьков и протекающие с поражением внутренних органов.
Этиология: герпес вирусы - "ползучие" ДНК, содержащие вирусы размером 150-300 нм.
Классификация:
Группа вирусов герпеса включает следующие подгруппы:
1. Вирус простого герпеса (ВПГ) - herpes simplex:
1.1. ВПГ 1 типа (ВПГ-1) клинически проявляется в виде герпеса губ, полости рта, глаз, генитального герпеса.
1.2. ВПГ 2 типа (ВПГ-2) - генитальный герпес и генерализованный герпес новорожденных.
2. V. Varicella Zoster - ветряная оспа и опоясывающий герпес (лишай).
3. Вирус Эпштейна-Барра - инфекционный мононуклеоз и лимфома Беркета.
4. Цитомегаловирус (ЦМВ) - цитомегалия.
Вирус простого герпеса.
Воротами инфекции являются губы, кожа, слизистые оболочки (в том числе и глаз). После инфицирования ВПГ-инфекция восходит по периферическим нервам до ганглиев, где и сохраняется пожизненно. Латентная герпетическая инфекция ВПГ-1 персистирует в ганглии тройничного нерва, а ВПГ-2 - в ганглии крестцового сплетения. При активации вирус распространяется по нерву к первоначальному очагу поражения [1].
Считается, что распространение герпетической инфекции поддерживается не цепочкой непрерывных заражений, а периодической активацией латентной инфекции, переходящей в клинически выраженные формы под влиянием факторов, снижающих функционирование иммунной системы (грипп, переохлаждение, лечение иммунодепрессантами, стресс и др.)
ВПГ-1.
Пути передачи: от больного человека здоровому при прямом контакте (чаще через поцелуй), воздушно-капельный, через предметы обихода, трансплацентарный, фекально-оральный и половой. ВПГ-1 можно выделить из слюны у 2-2,5% внешне здоровых лиц. Около 5% здоровых людей имеют вирус простого герпеса во рту, носоглотке, слезной жидкости, а иногда в спинномозговой жидкости и выделяют с фекалиями.
Герпес губ.
Клинически проявляется в виде группы пузырьков 1-3 мм в диаметре, расположенных на отечном гиперемированном основании. Пузырьки заполнены серозным содержимым и сгруппированы вокруг рта, на губах, крыльях носа. Иногда наблюдается распространенная герпетическая сыпь на коже рук, ягодиц.
Заболевание склонно к рецидивированию. Появление сыпи зачастую сочетается с головной болью, недомоганием, субфебрилитетом, чувством жжения, покалывания, зуда. Регрессируя, пузырьки ссыхаются с образованием корочки, либо вскрываются с образованием эрозий. Выздоровление наступает через 7-10 дней.
Лечение: мази ацикловир, зовиракс, госсипол, теброфеновая, а при корочках - тетрациклиновая или эритромициновая мазь.
Герпес полости рта протекает в виде герпетического стоматита и проявляется высыпаниями на слизистой оболочке полости рта в виде везикул, которые вскрываются с образованием эрозий с серовато-белым налетом (афтозный стоматит).
Лечение: обработка слизистых полости рта 0,1% раствором 5-йод-дезоксиуридина (керицид), таблетки ацикловир 200 мг 5 раз в сутки в течение 5 дней.
Герпес глаз протекает в виде кератитов (поверхностных или глубоких). Заболевание склонно к длительному рецидивирующему течению. Болезнь часто приводит к стойкому помутнению роговицы и снижению остроты зрения. Самыми опасными осложнениями являются: перфорация роговицы, эндофтальмит, повышение внутриглазного давления, развитие катаракты.
Лечение: таблетки ацикловир 200 мг 5 раз в сутки в течение 5 дней; закапывание раствора человеческого лейкоцитарного интерферона на конъюнктиву глаз, иммуностимуляторы.
ВПГ-2, генитальный герпес.
Основной путь передачи - половой. Заражение обычно происходит в том случае, когда у партнера, являющегося источником инфекции, наблюдается рецидивирование инфекции. Наряду с выраженными формами заболевания больше распространены асимптомные и не диагностируемые генитальные заболевания, обусловленные ВПГ-2. Такие больные становятся резервуаром и носителями вирусной инфекции, заражая других. Так, среди взрослого населения США их насчитывается 65-80% [1]. Асимптоматическое выявление ВПГ более определяется у женщин, чем у мужчин и более типично для ВПГ-2, чем ВПГ-1 [9].
Клиника.
1. Первичный генитальный герпес у лиц, не имевших контакта с ВПГ, характеризуется генитальными и экстра генитальными поражениями. Чаще всего процесс протекает на больших и малых половых губах, слизистой влагалища и шейки матки, в области балано-препуционной бороздки, крайней плоти, слизистой головки полового члена и мочеиспускательного канала [7]. После скрытого периода, длящегося от 1 до 5 дней, появляются боль, зуд в местах поражения, выделения. У 60% больных наблюдается повышение температуры, головные и мышечные боли, в 23% случаев - увеличение паховых и бедренных лимфоузлов. На пораженных участках возникают мелкие, 1-3 мм в диаметре серозные пузырьки, сидящие на гиперемированном основании. Вначале прозрачное, содержимое пузырьков становится мутным, гноевидным. Вскрываются пузырьки с образованием ярко-красной эрозии, покрываясь тонкой корочкой, которая по мере эпителизации отпадает. Заживление происходит без рубцов, но остается временная гиперемия или пигментация. Средняя продолжительность местных проявлений 10-12 дней.
Поражение мочеиспускательного канала начинается внезапно с выделения слизи в виде "утренней капли", почти бесцветной. Больные жалуются на расстройство мочеиспускания, боли, чувство жара, иногда зуда или жжения в области наружных гениталий [9]. Через 1-2 недели симптомы исчезают, но у большинства больных возникают рецидивы болезни с интервалами от нескольких недель до нескольких лет.
2. Вторичный генитальный герпес протекает легче, и выздоровление наступает быстрее. Высыпанных элементов мало. Рецидивы при ВПГ-2 проявляются раньше и чаще, чем при ВПГ-1.
Анализ сывороток различных групп населения показал очень высокое содержание антител против ВПГ-2 у пациентов с инвазивной карциномой шейки матки (в 83% случаев, против 20% в контрольной). Врачи должны более тщательно обследовать больных с герпетической инфекцией гениталий, как на вирусное, так и злокачественное заболевание шейки матки [4].
Вторичный генитальный герпес способствует возникновению рака головки полового члена.
Лечение: зависит от формы и периода заболевания.
При первичном генитальном герпесе местно 5% мазь или крем ацикловир, таблетки ацикловир по 200 мг 5 раз в день в течение 5 дней или внутривенное введение ацикловира 5мг/кг каждые 8 часов в течение 5 дней, бонофтоновая, теброфеновая или оксолиновая мази 6 раз в сутки в течение 15-20 дней, иммуностимуляторы.
При поражении уретры - введение каплями раствора интерферона [2].
При эрозиях - примочки или суппозитории с интерфероном, виферон.
При рецидивирующем генитальном герпесе:
- эпизодическое лечение каждого обострения: наружно 5% крем ацикловир 5 раз в день в течение 10 дней, иммуностимуляторы,
- при 6 и более обострений в год - продолжительная терапия ацикловиром по 200 мг 4-5 раз в день в течение 3 месяцев, иммуностимуляторы.
1. Неонатальная герпетическая инфекция у детей почти всегда связана с ВПГ-1, который поражает ротовую полость и лицо. Передача возбудителя чаще всего происходит при родах во время прохождения через родовые пути. Большинство женщин, родивших зараженных детей, не имеют в анамнезе герпетических заболеваний. В клинической картине преобладают явления энцефалита (лихорадка, вялость, снижение аппетита, судороги), характерно поражение кожи и внутренних органов (печени, легких, надпочечников),
Профилактика заключается в 100% обследовании супругов и беременных женщин для выявления антител к вирусам герпеса. При явных клинических проявлениях генитального герпеса у беременной - рождение ребенка кесаревым сечением.
Прогноз - сомнительный, смертность достигает 90%.
2. Трансплацентарно или путем восходящей инфекции, особенно после преждевременного разрыва оболочек, а также путем передачи вирусов со спермой через инфицированную яйцеклетку, развивается внутриутробное инфицирование, на 50% обусловленное ВПГ-2. Наибольшее число заболеваний у новорожденных встречается при первичной инфекции у матери на поздних сроках беременности [6]. Это может привести к молниеносной диссеминирующей инфекции плода и послужить причиной нарушения органогенеза и возникновения уродств или обусловливает самопроизвольное преждевременное прерывание беременности, мертворождение и раннюю детскую смертность. Дети могут рождаться с недоразвитостью головного мозга, гепатитом, желтухой, менингитом, отложением кальция в головном мозге, поражением глаз, зрительного нерва, клеток крови, надпочечников и др. Такие дети, как правило, нежизнеспособны.
Вирус Зостер.
1. Ветряная оспа - развивается при отсутствии предшествующего иммунитета. Возбудитель передается воздушно-капельным путем. Чаще болеют дети. После исчезновения клинических проявлений вирус в организме сохраняется пожизненно.
2. При резком снижении защитных сил организма вирус персистирует, что манифестно проявляется в виде клиники ветряной оспы (у лиц, уже переболевших ей). Затем наступает (атентный период, характеризующийся развитием вирусов в ганглиях периферической нервной системы, и развивается клиника, широко известная под названием опоясывающий лишай [11]. Появляется сильное чувство жжения, стреляющие боли, покалывания. Боли часто симулируют клинику стенокардии, аппендицита и др. Вскоре на отечном гиперемированном основании развиваются многочисленные пузырьки с серозным содержимым. Высыпания локализуются по ходу нервов (чаще межреберных и тройничных). Присоединяются резкие, жгучие боли такой интенсивности, что больные кричат, вынуждены искать положение тела, при котором боли менее сильные. Пузырьки сливаются в буллы, появляются очаги некроза. Длительность заболевания 3-4 недели, после чего сыпь исчезает, боль может оставаться несколько месяцев или лет.
Больных с опоясывающим герпесом нужно наиболее тщательно обследовать на выявление онкологических заболеваний.
Лечение: местно в остром периоде жидкий анальгин и флуцинар; мази госсипол, теброфеновая, Ацикловир по 800 мг 5 раз в день в течение 7-10 дней и иммунокорректоры. После однократно перенесенного заболевание не повторяется.
Вирус Эпштейна-Барра.
С этим вирусом связано развитие инфекционного мононуклеоза. Заболевание часто дает малигнизацию в лимфому Беркета. Встречается больше в странах Африки и Азии, поражая детей 2-15 лет. Процесс протекает в верхней челюсти, яичниках, орбитах глаз, почках, селезенке, периферических лимфоузлах [12]. Лечение по схеме полихимиотерапии агрессивных лимфом.
Вирус Цитомегалии.
Инфекционный процесс характеризуется поражением слюнных желез с образованием в тканях гигантских клеток с внутриядерными включениями, ассоциирован с ВИЧ [10]. Для передачи возбудителя требуется длительный и тесный контакт [8].
Основной путь передачи - половой. Вирус обнаруживается в слюне, моче, крови, грудном молоке, сперме (очень много). Выделяется со слюной до 4 недель, с мочой - до 2-х лет.
Заболевание протекает бессимптомно или с небольшой клиникой. При внутриутробном заражении дети рождаются с недоразвитым головным мозгом, с массивными отложениями кальция в нем, водянкой головного мозга, гепатитом, желтухой, увеличением печени и селезенки, пневмонией, пороками сердца, поражением миокарда, паховой грыжей, врожденными уродствами и др.
Лечение: ацикловир внутривенно 5 мг/кг веса (10 мг/кг) 3 раза в день в течение 10 дней в сочетании с иммуностимулирующей терапией.
Читайте также:


