Этапность появления сыпи при ветряной оспе тесты
1. Этиологический фактор: вирус ветряной оспы и опоясывающего лишая (VZV).
2. Патогенез: ворота инфекции: верхние дыхательные пути и/или конъюнктива → проникает в регионарные лимфатические узлы, а через несколько дней в печень и селезенку (репликация) → виремия и инфицирование клеток кожи и слизистых оболочек (а также многих других тканей и органов) → входит в теневую фазу в клетках заднекорешковых ганглиев (после многих лет возможна реактивация в виде опоясывающего лишая).
3. Резервуар и путь передачи: люди — единственный резервуар; источник инфекции — больной ветряной оспой, реже опоясывающим лишаем; инфекция передается воздушно-капельным путем, через прямой контакт или через плаценту.
4. Факторы риска (более тяжёлого течения и осложнений): возраст >20 лет; беременность, особенно II и III триместр (тяжелая пневмония, смерть); иммуносупрессия, в том числе хроническая кортикостероидная терапия (>1 мг преднизолона/кг массы тела/сут ≥14 дней) и значительные дефициты клеточного иммунитета (тяжелое течение, смерть); новорожденные матерей, которые заболели оспой (появление сыпи) в течение 5 дней до родов или до 48 ч после них (тяжелое течение, смерть).
5. Инкубационный период и контагиозность : инкубационный период составляет 10–21 день (ср. 14; у новорожденных и младенцев более короткий; у пациентов с ослабленным иммунитетом длиннее – до 35 дней); контагиозность для контактирующих людей очень большая (при домашних контактах >90 %), начиная с 48 ч перед появлением первых элементов сыпи до высыхания (покрытия коркой) последних пузырьков (обычно ≈7 дней); новорожденные и младенцы с синдромом врожденной ветряной оспы не инфицируют контактирующих с ними людей.
Редко протекает бессимптомно.
1. Период продромальных симптомов: 1–2 дня до появления сыпи (чаще у подростков и взрослых), гриппоподобные симптомы — лихорадка/лихорадочное состояние, недомогание, головная и мышечная боль, фарингит, ринит, снижение аппетита; иногда кратковременное покраснение кожи; боль в животе, реже диарея.
1) зудящая везикулярная сыпь по всему телу — изначально эритематозные пятна, затем папулы ср. 5–10 мм, на которых появляются мелкие пузырьки, наполненные прозрачной, затем мутной жидкостью. Через 2–3 дня появляются пустулы, засыхающие корки после следующих 3–4 дней. После отпадения корочек переходящие небольшие шрамы и пятна, исчезают бесследно при неосложненных формах. В состояниях ослабленного иммунитета возможны геморрагические экзантемы и образование буллезных элементов. Экзантемы появляются поэтапно в течение первых 3–4 дней, окончательно развитая сыпь принимает характер ложного полиморфизма, т. е. присутствуют все этапы эволюции экзантемы (картина звездного неба →рис. 18.1-5). Сыпь появляется на голове (также на волосистой части) и туловище, затем на плечах, в конце на нижних конечностях; реже на руках и стопах. Тяжесть разная — от нескольких до сотни экзантем. В 10–20 % случаев также на слизистой оболочке полости рта и горла, половых органах, а также конъюнктиве и роговице (малые изъязвления).
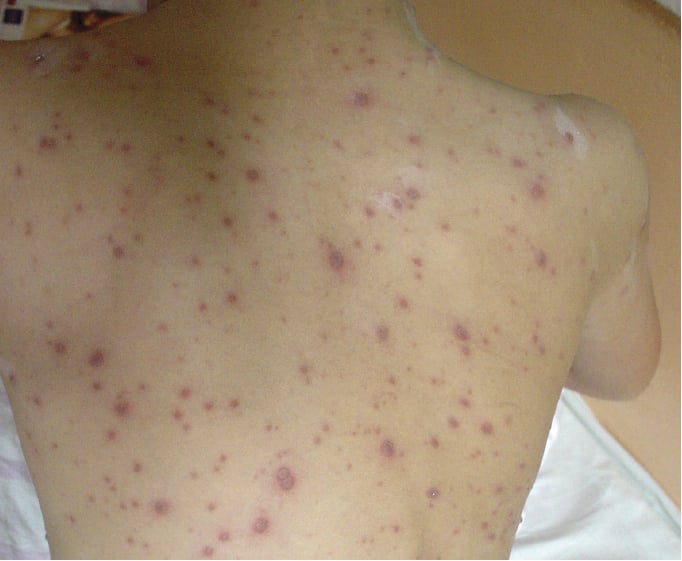
2) лихорадка (обычно в течение первых 4 дней сыпи), увеличение лимфатических узлов, фарингит.
3. Врожденная ветряная оспа: клиническая картина зависит от стадии беременности, на которой произошло инфицирование VZV. Болезнь в I и II триместре → замирание плода или синдром врожденной ветряной оспы у ребенка (1–2 % детей, чьи матери заболели до 20 недели беременности) — деформация конечностей, глубокие шрамы кожи, пороки центральной нервной системы (микроцефалия, гидроцефалия), катаракта, ретинит и увеит. Заболевание после 20 нед. беременности — у ребенка нет никаких симптомов ветряной оспы, но в раннем возрасте может появиться опоясывающий лишай. Появление сыпи у матери в течение 5 дней до родов или в течение 48 часов после — ветряная оспа с очень тяжелым течением у новорождённого (отсутствие защитных антител от матери), пневмония и гепатит, вызванные вирусом VZV; смертность без противовирусной терапии до 30 %.
4. Ветряная оспа у вакцинированных людей: легкое течение, часто без лихорадки; обычно немного (до 50) макуло-папулезных экзантем (напоминают укусы насекомых; как правило, везикулы не появляются).
Дополнительные методы исследования
1. Идентификация этиологического фактора
1) выделение вируса (материал: жидкость из пузыря) — в клеточной культуре или идентификация ДНК VZV методом ПЦР;
2) определение антигенов VZV в клетках эпидермиса методом прямой иммунофлюоресценции (материал: соскобы со дна везикулы);
3) серологические методы — не подходят для экспресс-диагностики; определение специфических IgG в сыворотке обычно используются для подтверждения ранее перенесенной инфекции и иммунитета; доступные коммерческие тесты ИФА (ELISA) непригодны для оценки специфических антител после вакцинации (часто ложно отрицательные результаты) — исследование иммунного ответа после вакцинации не рекомендуется.
Диагноз, как правило, на основе клинической картины и данных анамнеза (контакт с больными). Дополнительные исследования показаны только в сомнительных случаях — как правило, у пациентов с иммуносупрессией и у беременных женщин, когда важным является лечение причины заболевания.
Диссеминированная форма герпеса, генерализованный опоясывающий герпес, инфицирование вирусом Коксаки или энтеровирусами; в нетипичных случаях — контагиозное импетиго, аллергическая сыпь (напр., медикаментозная), укусы насекомых, пузырчатый лишай, угри.
У пациентов ≤12 лет с нормальным иммунитетом и при мягком течении оспы → только симптоматическое лечение. В каждом случае показана ежедневная ванна (душ) с деликатным осушением кожи полотенцем. наверх
Показано в случае осложнений, вызванных инфицированием VZV, тяжелого течения оспы или в группах риска осложнений. Препарат первого выбора → ацикловир:
1) здоровые подростки и взрослые (в том числе женщины во II и III триместре беременности) → 800 мг п/о 5 × в день (с ночным перерывом) в течение 7 дней, необходимо начать в течение 24 часов после появления сыпи;
2) осложнения, вызванные VZV, очень тяжелое течение или каждый больной с нарушением клеточного иммунитета (первичная или вторичная недостаточность, в том числе иммуносупрессия) → 10 мг/кг массы тела в/в инфузия в большом разведении (≤4 мг/мл) в течение ≥1 ч каждые 8 ч в течение 7–10 дней.
Из-за риска кристаллизации в почках, во время лечения необходима хорошая гидратация пациента (обильный диурез) → перед введением лекарственного препарата в/в показана инфузия кристаллоидов (объем, равный объему препарата) и контроль концентрации креатинина в сыворотке каждые 3 дня. При почечной недостаточности → коррекция дозы.
1. Жаропонижающие препараты : напр., парацетамол, не показан аспирин (повышенный риск развития синдрома Рея).
2. Противозудные препараты: антигистаминные препараты I поколения п/о, напр. диметинден (Фенистил); не показаны препараты для местного применения в виде порошка и суспензии (могут увеличивать риск вторичного бактериального инфицирования экзантем).
3. Анальгетики : в случае необходимости, показано применять парацетамол, ибупрофен или более сильные болеутоляющие препараты
1. Вторичное бактериальное инфицирование кожных экзантем: наиболее частое осложнение, риск (особенно некротического фасциита) увеличивают НПВП, местные препараты для кожи (напр. пудра) и пренебрежение гигиеной. наверх
1) местные (чаще всего Streptococcus pyogens , Staphylococcus aureus ) — абсцесс, флегмона, рожа, раневая скарлатина, синдром стрептококкового токсического шока (STSS);
2) инвазивные стрептококковые инфекции ( S. pyogenes ) — некротический фасциит, бактериемия и сепсис.
1) ветряночная (интерстициальная) — наиболее частое осложнение у взрослых (до 20 % случаев), особенно у женщин во II и III триместре беременности и в состоянии иммуносупрессии (смертность до 40 %); как правило, развивается на 3–5 день болезни;
2) вторичная бактериальная (чаще всего S. aureus , в том числе Streptococcus pneumoniae , Haemophilus influenzae ) — может осложнять ветряночную пневмонию, или возникать независимо (также в период выздоровления); трудно отличить от ветряночной пневмонии; если есть сомнения, всегда необходимо подозревать бактериальную инфекцию.
3. Неврологические осложнения:
1) воспаление мозжечка (синдром мозжечковой атаксии) — проявляется в основном у детей в возрасте 4. Другие (редкие): синдром Рея (у пациентов, получавших аспирин, особенно у детей), миокардит, артрит, нефрит, симптоматический гепатит, тромбоцитопения, уретрит и/или цистит (дизурия).
У людей с нормальным иммунитетом, течение обычно, легкое; болезнь оставляет длительный иммунитет к ветряной оспе (на всю жизнь). В группах риска оспа длится дольше, имеет более тяжёлое течение, риск осложнений выше. Смерть в результате осложнений ветряной оспы случается редко (1/50 000 заболеваний; у взрослых 1/3000), но у пациентов с ослабленным иммунитетом смертность до 15 %, а при пневмониях у женщин во время беременности ≈40 %. наверх
1. Вакцинация →разд. 18.11 — основной метод профилактики.
2. Пассивная иммунопрофилактика (специфический иммуноглобулин — VZIG →разд. 18.11) при постэкспозиционной профилактике:
1) новорожденные, матери которых заболели ветряной оспой между 5 днем до родов и на второй день после родов;наверх
2) пациенты (невакцинированные, не болевшие ветряной оспой) со значительным клеточным иммунодефицитом (первичным или приобретенным, напр. в состоянии иммуносупрессии) после контакта с больным ветряной оспой.
3. Фармакологическая профилактика: больные из пункта 2.2, если VZIG недоступен или прошло >96 ч после контакта — ацикловир 800 мг п/о каждые 6 ч от 7 дня после контакта с больным, в течение 7 дней.
1. Изоляция (особенно от людей из группы риска):
1) больных — в течение ≥5 дней после появления сыпи до высыхания всех элементов экзантем;
2) восприимчивых к инфекции людей после контакта с больным — с 10 по 21 день после контакта, а если введен VZIG или внутривенный иммуноглобулин (IVIG), то до 28 дней; если это возможно, контактных пациентов выписывают из больницы домой, а не вакцинированный персонал, который контактировал с больным, нужно отстранить на это время от ухода за пациентами.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : при каждом случае подозрения.
Серологический скрининг медицинского персонала и людей из группы риска, которые не были привиты и не болели ветряной оспой (отсутствие медицинской документации). Если не выявлено специфических IgG → срочная вакцинация (если нет противопоказаний).
(Varicella)
, MD, Brigham and Women’s Hospital, Harvard Medical School
Last full review/revision February 2018 by Kenneth M. Kaye, MD


Ветрянка вызывается вирусом ветряной оспы (герпесвирус человека тип 3) и является острой инвазивной фазой инфекционного процесса, а герпес зостер (опоясывающий лишай) представляет собой реактивацию латентной фазы.
Ветрянка, которая является чрезвычайно заразной инфекцией, распространяется следующими путями:
Воздушно-капельный путь передачи, при котором происходит инокуляция вируса на слизистую (обычно носоглотку)
Прямой контакт с вирусом (при наличии повреждений на коже)
Ветряная оспа наиболее заразна во время продромального периода и на ранних этапах периода высыпаний. Заболевание передается за 48 ч до того, как появились первые поражения кожи и до тех пор, пока последние поражения не покроются корочкой. Непрямой путь передачи (через иммунизированных пациентов) не встречается.
Эпидемии происходят в зимний период и в начале весны циклами по 3–4 года. У некоторых малышей может быть частичный иммунитет, вероятно, приобретаемый трансплацентарно, до 6-мес.ячного возраста.
Клинические проявления
У иммунокомпетентных детей ветрянка редко бывает тяжелым заболеванием. У взрослых и детей с ослабленным иммунитетом инфекция может быть тяжелой.
Умеренная головная боль и жар, недомогание могут появиться спустя 10–20 дней после заражения и приблизительно за 24–36 ч до того, как возникают поражения кожи. Этот продромальный период более вероятен среди пациентов > 10 лет и обычно более тяжело выражен у взрослых.
Первые высыпания в виде пятнистой сыпи могут сопровождаться непродолжительным покраснением кожи. В течение нескольких часов поражения прогрессируют до папул, а затем характерных, иногда патогномичных пузырьков, часто сильно зудящих, на эритематозной основе. Эти элементы преобразуются в пустулы, а затем покрываются коркой.


Поражения первоначально возникают на лице и теле и появляются в виде скоплений; некоторые пятна обнаруживаются даже тогда, когда ранее появившиеся элементы уже начинают покрываться коркой. Высыпание может быть генерализованным (в тяжелых случаях) или более ограниченным, но почти всегда поражает верхнюю часть туловища.
Язвенные поражения могут быть обнаружены на слизистых оболочках, включая ротоглотку и верхние дыхательные пути, пальпебральную конъюнктиву, ректальную и вагинальную слизистую оболочку.
В ротовой полости пузырьки немедленно лопаются и не отличаются поэтому от поражений герпетического гингивостоматита, часто причиняют боль во время глотания.
Поражения на скальпе могут привести к болезненному увеличению затылочных и расположенных рядом цервикальных лимфоузлов.
Новые высыпания обычно прекращают появляться к 5-му дню и большинство из них покрываются коркой к 6-му дню; почти все корочки исчезают менее, чем через ( ) 20 дней после начала заболевания.
Иногда у вакцинированных детей развивается ветряная оспа (так называемое повторное инфицирование ветряной оспой); в этих случаях, сыпь, как правило, умеренная, жар ниже обычного и продолжительность заболевания короче; высыпания являются заразными.
Может развиваться вторичная бактериальная инфекция (обычно стрептококковая или стафилококковая), которая может привести к развитию флегмоны, в редких случаях - некротического фасциита или стрептококкового токсического шока.
Пневмония может осложнить тяжелую ветрянку у взрослых, новорожденных и пациентов с ослабленным иммунитетом всех возрастов, но обычно этого не происходит среди иммунокомпетентных маленьких детей.
Также могут встречаться миокардит, гепатит и геморрагические осложнения.
Острая постинфекционная мозжечковая атаксия является одним из наиболее распространенных неврологических осложнений; она наблюдается в 1/4000 случаев у детей.
Синдром Рейе (Рея), редкое, но серьезное осложнение в детском возрасте, может развиться спустя 3-8 дней после появления сыпи; аспирин увеличивает риск развития этого состояния.
У взрослых энцефалит, который может быть опасным для жизни, встречается в 1–2/1 000 случаев ветряной оспы.
Диагностика
Ветряную оспу можно заподозрить у пациентов с характерной сыпью, которая обычно является основанием для диагноза. Сыпь можно перепутать с проявлениями других вирусных инфекций кожи.
Если диагноз вызывает сомнение, необходимы уточняющие лабораторные исследования, например, такие:
ПЦР для выявления вирусной ДНК
Иммунофлюоресценция для обнаружения вирусного антигена в элементах поражений или вирусная культура
В серологических тестах, обнаружение антител класса IgM к вирусу ветряной оспы (ВЗВ) или сероконверсия антител к ВЗВ указывают на острую инфекцию.
Образцы обычно получают при соскобе основания поражения и доставляют в лабораторию в пробирках со специальной средой для роста вирусов.
Прогноз
Ветряная оспа у детей редко бывает тяжелой. Тяжелое или с летальным исходом протекание болезни более вероятно у следующих категорий лиц:
Пациенты с подавленным Т-клеточным иммунитетом (например, лимфоретикулярный рак)
Пациенты, получающие кортикостероиды или химиотерапию
Лечение
Валацикловир или фамцикловир для пациентов ≥ 12 лет
Внутривенное введение ацикловира пациентам с ослабленным иммунитетом или при наличии риска развития тяжелого заболевания
Легкая форма ветряной оспы у детей требует только симптоматического лечения. Облегчение зуда и предотвращение расцарапывания кожи, что располагает к вторичной бактериальной инфекции, могут представлять собой определенные трудности. Влажные компрессы или при тяжелом зуде системные антигистамины и ванны с коллоидным раствором овсянки могут помочь. Одновременное использование больших доз системных и местных антигистаминов может вызвать энцефалопатию, и его следует избегать.
Чтобы предотвратить вторичную бактериальную инфекцию, пациенты должны регулярно принимать ванну и содержать в чистоте свое нижнее белье, руки и ногти. Не следует применять антисептики, если поражения не инфицированы; бактериальную суперинфекцию лечат антибиотиками.
Пациенты не должны приступать к занятиям в школе или возвращаться на работу, пока последние поражения не покроются корочкой.
Пероральные противовирусные средства в случае назначения иммунокомпетентным пациентам в пределах 24 ч после появления сыпи немного уменьшают продолжительность и тяжесть симптоматики. Однако, поскольку у детей течение заболевания, как правило, доброкачественное, антивирусное лечение обычно не рекомендуется.
Здоровым лицам, в случае риска развития умеренной или тяжелой инфекции, включая пациентов ≥ 12 лет, лицам с заболеваниями кожи (особенно с экземой) или хроническими заболеваниями легких, рекомендуется назначать прием перорального валацикловира, фамцикловира или ацикловира. Доза составляет для фамцикловира – 500 мг три раза в день или для валацикловира – 1 г три раза в день. Ацикловир – менее желательный выбор, потому что его пероральная биодоступность хуже, но его можно давать в дозировке 20 мг/кг 4 раза в день детям с массой тела до 40 кг. Подросткам и взрослым ацикловир можно назначать в форме для перорального приема в дозе до 800 мг 4 или 5 раз в день.
Детям с ослабленным иммунитетом > 1 года назначают ацикловир по 500 мг/м 2 каждые 8 ч внутривенно. Взрослым с ослабленным иммунитетом следует назначить ацикловир от 10 до 12 мг/кг внутривенно каждые 8 ч.
Поскольку беременные женщины подвержены высокому риску осложнений ветряной оспы, некоторые эксперты рекомендуют назначать им ацикловир или валацикловир в форме для перорального приема. Ацикловир относится к категории В лекарственных средств во время беременности. Беременным с тяжелым течением ветряной оспы следует назначать ацикловир в форме для внутривенного введения.
Профилактика
Инфекция обеспечивает пожизненный иммунитет.
Потенциально восприимчивые люди должны тщательно предотвращать контакты с людьми, способными к передаче инфекции.
В США доступны три живые аттенуированные вакцины против ветряной оспы
Комбинированная вакцина против кори-паротита-краснухи-ветряной оспы (MMRV)
Все здоровые дети и восприимчивые взрослые должны быть привиты 2 дозами живой аттенуированной вакцины против ветряной оспы ( Рекомендуемый график прививок в возрасте 0-6 лет и Рекомендуемый график иммунизации для детей в возрастеа 7-18 лет). Прививка особенно важна для женщин детородного возраста и взрослых с сопутствующими хроническими заболеваниями. Серологический анализ для определения состояния иммунокомпетентности перед прививкой для взрослых обычно не требуется. Хотя вакцина может вызвать ветрянку у иммунокомпетентных пациентов, болезнь является обычно легкой ( 10 папул или пузырьков) и непродолжительной и вызывает небольшое число системных признаков.
Для взрослых, обладающих здоровым иммунитетом ≥ 50 лет, рекомендуется использовать новую рекомбинантную зостерную вакцину, независимо от того, был ли у них опоясывающий герпес или нет; 2 дозы даются от 2 до 6 месяцев (для получения дополнительной информации см. Рекомендации консультативного комитета по практике иммунизации для использования вакцин против опоясывающего герпеса [Recommendations of the Advisory Committee on Immunization Practices for Use of Herpes Zoster Vaccines]). Новая рекомбинантная вакцина обеспечивает лучшую и долговременную защиту, чем более старая, живая аттенуированная зостерная вакцина. Применение живой аттенуированной вакцины рекомендуется у пациентов с хорошим иммунитетом старше 60 лет и разрешен для применения у людей старше 50 лет. Обе вакцины доступны, и обе показали, уменьшение частоты возникновения опоясывающего лишая, хотя рекомбинантная вакцина является более предпочтительной. В настоящее время данные об эффективности рекомбинантной вакцины у пациентов с иммунодефицитными состояниями , а также рекомендации по ее применению у данной группы пациентов отсутствуют. Живая аттенуированная вакцина противопоказана больным с ослабленным иммунитетом.
Вакцинация рекомендуется медицинским работникам, не имеющим специфического иммунитета против ветряной оспы. Медработники, имеющие риск заражения и подвергшиеся инфицированию ветряной оспой, должны как можно быстрее получить вакцину, к своим служебным обязанностям им можно приступить не ранее, чем через 21 день.
Пациентам со средним и тяжелым течением острого сопутствующего заболевания (вакцинация откладывается до выздоровления)
Беременным женщинам, и тем, которые планируют беременность после вакцинации в течение 1 месяц (на основе рекомендаций Консультативного комитета по практической иммунизации) или в течение 3 мес. от вакцинации (на основе инструкции к вакцине)
Пациентам, принимающим большие дозы системных кортикостероидов
Детям, принимающим салицилаты
После контакта с возбудителем предотвратить развитие инфекции или ослабить её течение можно внутримышечным введением иммуноглобулина к вирусу ветряной оспы. Постконтактная профилактика показана следующим категориям:
Лица с лейкемией, иммунодефицитом или другим тяжелым изнурительным заболеванием
Беременные женщины, имеющие риск заражения вирусом
Новорожденные, чьи матери были инфицированы ветряной оспой в течение 5 дней до родов или 2 дней после родов
Новорожденные, родившиеся менее 28 недель назад и подвергшиеся контакту с возбудителем не через мать, даже если у их матери есть специфический иммунитет (новорожденным, родившимся более 28 недель назад и подвергшимся контакту с возбудителем не через мать, не нужен иммуноглобулин, если у матери есть специфический иммунитет)
Иммуноглобулин следует назначить как можно быстрее (и принимать в течение 10 дней после контакта с возбудителем), эти меры помогут изменить течение инфекции или предотвратить её развитие.
Вакцинацию необходимо предоставить как можно скорее здоровым лицам с потенциальным риском заражения, имеющим право на вакцинацию (например, в возрасте более 1 года). Вакцинация может эффективно предотвратить или облегчить заболевание в течение 3 дней и, возможно, вплоть до 5 дней после заражения.
Для предотвращения внутрибольничного заражения, Центр по контролю и профилактике заболеваний (CDC) рекомендует проведение постконтактной профилактики в виде вакцинации или введения иммуноглобулина ветряной оспы, в зависимости от иммунного статуса, для незащищенных медицинских работников и пациентов без задокументированного доказательства наличия иммунитета (доступно на Immunization of Health-Care Personnel).
Основные положения
Ветряная оспа приводит к образованию пустул и покрытых корочками поражений на коже (часто включая кожу головы) и может привести к появлению язвенных поражений на слизистых оболочках.
Осложнения включают развитие вторичной бактериальной инфекции повреждений кожи, пневмонию, мозжечковую атаксию и, у взрослых, энцефалит.
Следует назначать валацикловир перорально или фамцикловир пациентам ≥ 12 лет и больным с кожными заболеваниями (в частности, экземой) или хронической болезнью легких.
Следует назначить ацикловир внутривенно пациентам с ослабленным иммунитетом и другим пациентам с риском развития тяжелого заболевания.
Следует проводить вакцинацию всех здоровых детей и восприимчивых взрослых.
С целью постконтактной профилактики следует назначить иммуноглобулин ветряной оспы пациентам с иммунодефицитом, восприимчивым беременным женщинам и новорожденным, чья мать заболела ветрянкой в течение 5 дней до родов или спустя 2 дня после родов.
Вакцину против ветряной оспы с целью постконтактной профилактики назначают иммунокомпетентным пациентам старше 1 года, имеющим право на вакцинацию.
Ветряная оспа или ветрянка — это вирусное заболевание, сопровождающееся поражением кожи и слизистых оболочек в виде папулезно-везикулярной сыпи и выраженной интоксикацией всего организма. Varicella получила свое название от натуральной оспы, которую вызывали возбудители рода Varicellovirus.
Этиология
Ветряную оспу вызывает ДНК-геномный вирус Varicella Zoster, который относится к вирусу герпеса человека 3 типа (вирус варицелла-зостер). Причины ветрянки — внедрение микроорганизма в организм, который живет и размножается только внутри человека. Во внешней среде возбудитель малоустойчив и быстро погибает под воздействием прямых солнечных лучей, от нагревания и ультрафиолетовых лучей.
Эпидемиология ветряной оспы
Ветрянка — это повсеместно распространенное заболевание. Восприимчивость к ветряной оспе очень высокая, заболеть может как ребенок, так и взрослый человек. Наиболее часто встречается ветрянка у детей. К 15-16 годам до 80% населения успевает инфекцией переболеть.
Для заболевания характерна выраженная осенне-зимняя сезонность.
Источником инфекции является больной человек, который представляет опасность в последние 10 дней инкубационного периода и первые 5-7 дней с момента появления первых высыпаний.
Механизм передачи ветрянки — аэрозольный, путь передачи — воздушно-капельный. При разговоре, чихании и кашле больной человек выделяет огромное количество возбудителей во внешнюю среду, которые с током воздуха могут переноситься на большие расстояния.
Заразиться можно, находясь с больным человеком в одной комнате или непосредственно с ним разговаривая. Возможна трансплацентарная передача вируса от матери плоду.
Инфицирование ветряной оспой маловероятно через третьих лиц, различные предметы и вещи.
После перенесенного заболевания у человека формируется стойкий пожизненный иммунитет. Устойчивость новорожденного к ветрянке обусловлены полученными от матери антителами, которые циркулируют в крови малыша несколько первых месяцев его жизни.
Патогенез
Возбудитель ветрянки в организм проникает через верхние дыхательные пути, закрепляется на клетках слизистой оболочки, где начинает накапливаться и проникает в лимфатическую систему. В конце инкубационного периода вирус поступает в кровь. В крови накапливаются токсические метаболиты репродукции микроорганизмов, что проявляется лихорадкой и аллергическими реакциями.
Возбудитель ветряной оспы распространяется по всему организму. Размножение вируса в эпителии кожи сопровождается вакуолизацией, баллонной дистрофией и дальнейшей гибелью клеток. В образовавшихся полостях накапливается серозная жидкость, образуются пузырьки. При подсыхании везикул на их месте появляются корочки, после отпадения которых поврежденный эпидермис восстанавливается. Такой процесс развивается и на слизистых оболочках с образованием эрозий. Большое значение в механизме развития заболевания играет нарушение клеточных иммунных реакций. У лиц с нарушениями иммунного статуса развиваются тяжелые формы ветрянки.
В связи с ослаблением иммунитета, увеличивается восприимчивость к другим инфекциям, обостряются хронические заболевания.
После перенесенного заболевания формируется стойкий иммунитет, однако, у взрослых, переболевших в детстве ветрянкой, при резком снижении защитных сил организма, при инфицировании возможно повторное развитие заболевания.
В организме вирус может сохраняться в латентном состоянии в нервных ганглиях пожизненно. В настоящее время еще недостаточно изучены механизмы сохранения вируса и его возможной последующей активации с проявлением заболевания в виде опоясывающего лишая.
В большинстве случаев прогноз благоприятный, у взрослых и при осложненном течении — серьезный.
Клинические проявления
В большинстве случаев инкубационный период составляет от 11 до 21 дня. Признаки ветрянки начинают проявляться остро. Быстро развиваются симптомы интоксикации, выраженность которых зависит от тяжести течения заболевания.
- высыпания на коже в виде везикул и папул;
- сыпь сопровождается зудом;
- новые высыпания появляются в течении нескольких дней;
- высыпания на коже расположены беспорядочно;
- высыпания локализуются на волосистой части головы, лице, шее, туловище и конечностях (исключение ладони и подошва), слизистых оболочках;
- повышение температуры.
Элементы сыпи проходят в своем развитии несколько этапов: розовое пятно (розеола) диаметром до 4 мм — папула — везикула (диаметром 24 мм) — корочка. Пузырьки наполнены прозрачным содержимым, которое иногда может становиться мутным, гнойным, геморрагическим. Количество элементов сыпи различно — от единичных проявлений до нескольких десятков.
С момента появления сыпи до образования корочек проходит 2-3 дня. Новые высыпания наблюдаются на протяжении еще 2-8 дней. Корочки отпадают через 5-10 дней без следа. Однако, если их насильно сорвать, на их месте образуются вторичные, как правило, инфицированные корочки, на месте которых могут формироваться рубцы.
У детей ветрянка сопровождается плаксивостью, раздражительностью, общим недомоганием, снижением аппетита, грудные дети отказываются от груди.
Особенности течения болезни при беременности
Заражение беременной женщины ветряной оспой опасно для плода в первом и втором триместрах беременности. Инфицирование в начале беременности может привести к гибели плода или нарушениям в его развитии. Если женщина заболела в первые 20 недель беременности, это может привести к развитию у новорожденных синдрома врожденной ветряной оспы (фетального ветряночного синдрома).
- поражения кожи (изъязвления, отсутствие кожи, шрамы);
- патологии развития скелета (односторонняя гипоплазия конечностей, грудной клетки, рудиментарные пальцы, косолапость);
- пороки развития ЦНС (анофтальмия, микроцефалия, атрофия зрительного нерва, анизокория, судорожный синдром, параличи);
- поражения глаз (микрофтальмия, катаракта, хориоретинит);
- мышечная гипоплазия и др.
Инфицирование на поздних стадиях беременности или непосредственно после рождения характеризуется как неонатальная ветряная оспа. Наибольший риск развития заболевания у ребенка в течение 7 дней до начала родов и спустя 7 дней после рождения.
Осложнения
В подавляющем большинстве ветрянка протекает не тяжело, однако возможно развитие тяжелых форм:
При тяжелых формах ветрянки, особенно у иммунокомпрометированных лиц, возможно поражение печени, почек, надпочечников, легких, селезенки, кишечника, эндокринной системы. Из-за скопления вируса в нервных ганглиях может проявляться энцефалит.
Неприятные последствия инфекции обусловлены, в первую очередь, присоединением патогенной микрофлоры.
- Ветряночный афтозный стоматит
- Гингивит
- Гнойный паротит
- Конъюнктивит
- Кератит
- Отит
- Вирусная пневмония
- Гломерулонефрит
- Ложный круп
- Сепсис
Первая помощь
Всё указывает, что у ребенка или взрослого проявляются симптомы ветрянки? Срочно вызывайте врача. Консультация инфекциониста и педиатра поможет установить точный диагноз, вовремя провести лечебные мероприятия и избежать развития неприятных последствий и осложнений.
До приезда врача не рекомендуется ничем обрабатывать высыпания на теле. Это поможет инфекционисту быстро дифференцировать ветрянку. При высокой температуре можно дать жаропонижающее средство (с учетом возраста заболевшего). Такими средствами могут быть парацетамол, ибупрофен. Противопоказан аспирин (риск развития синдрома Рея).
Диагностика
Диагностика ветрянки основана на клинической картине инфекционного заболевания.
- ПЦР к вирусной ДНК;
- метод иммунофлюоресценции;
- серологический метод.
Образцами для исследования являются соскоб кожи с пораженных участков и кровь.
Лечение
Лечение ветрянки не предполагает этиотропной терапии, направленной на устранение возбудителя инфекции.
Основу лечебных мероприятий составляют тщательный уход за кожей и ногтями. Показан ежедневный душ (ванна) с тщательным, но бережным, осушением кожи полотенцем. Избегать повреждения, счесывания высыпаний.
Высыпания обрабатывают местно антисептическими средствами. Появившиеся корочки смазывают вазелином или жирным кремом.
- антимикробную терапию — при присоединении гнойных процессов;
- дезинтоксикационное лечение — при сильной интоксикации;
- введение иммуноглобулина.
Профилактика ветрянки
Для предупреждения заражения от инфицированного ветряной оспой, необходимо полностью исключить непосредственные контакты. Ослабленным лицам вводится иммуноглобулин. В учебных заведениях (группах или классах) вводится карантин по ветрянке.
Всем беременным женщинам, заболевшим ветрянкой на ранних сроках, рекомендуется проводить УЗИ на 22-23 недели беременности для выявления типичных для ветряной оспы пороков развития плода. Для установления фетальной инфекции на 16-20 неделе исследуются околоплодные воды. При наличии серьезных пороков развития плода женщине, как правило, предлагается прерывание беременности.
При планировании беременности и отсутствии вакцинации женщине как минимум за месяц до зачатия рекомендуется сделать прививку от ветрянки.
Вакцинация
Прививка от ветрянки является рекомендованной. Вакцинация проводится дважды с интервалом в 1-1,5 месяца. Привить от ветрянки можно не только ребенка, но и взрослого, если он не переболел в детстве.
Какой врач лечит ветрянку?
Врачи
Специалисты клиники МЕДИКОМ обладают высоким уровнем квалификации, многолетним опытом работы, а также арсеналом новейшего оборудования. Наши врачи успешно диагностируют и лечат широкий спектр заболеваний, используя все возможности, которые предоставляет современная медицина.
Читайте также:


