Если был герпес твп увеличено
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
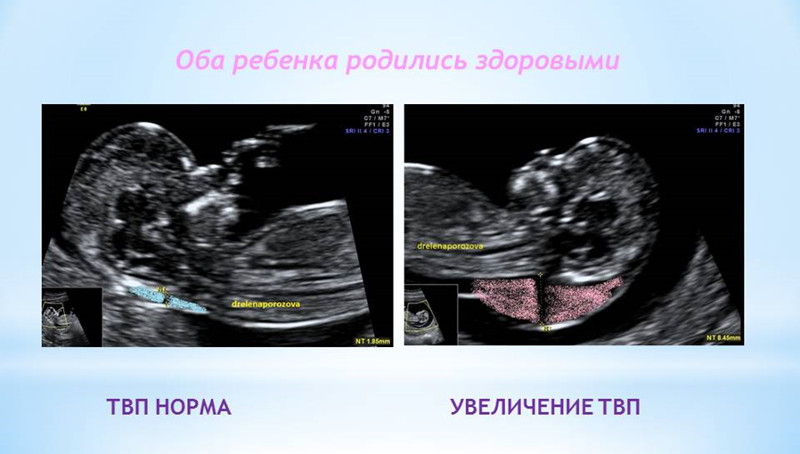
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы – с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
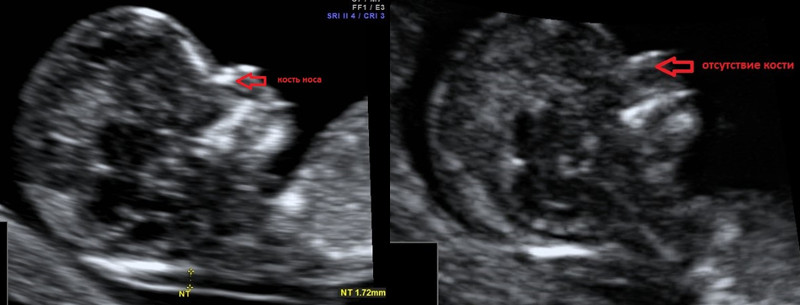
Гипоплазия костей носа – уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа – отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
- само по себе отсутствие костей носа на УЗИ не является аномалией развития; может встречаться у абсолютно здоровых плодов (в 3% случаев);
- для оценки степени индивидуального риска необходима оценка остальных ультразвуковых маркеров (толщина воротникового пространства плода, показатели кровотока на сердечном клапане, показатели кровотока в венозном протоке, ЧСС плода) и биохимического анализа материнской сыворотки (РАРР-А, ХГЧ);
- Если результат комбинированного скрининга (оценка в специальной программе данных УЗИ и анализа крови) показывает НИЗКИЙ риск хромосомной патологии – беспокоиться не стоит. Обязательно пройдите контрольное УЗИ в 19-20 недель беременности, где будет проведена тщательная оценка анатомии плода и исследованы определенные ультразвуковые маркеры второго триместра беременности.
- Что делать если результат комбинированного скрининга оказался ВЫСОКИМ? – Переживать не стоит. Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика).
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
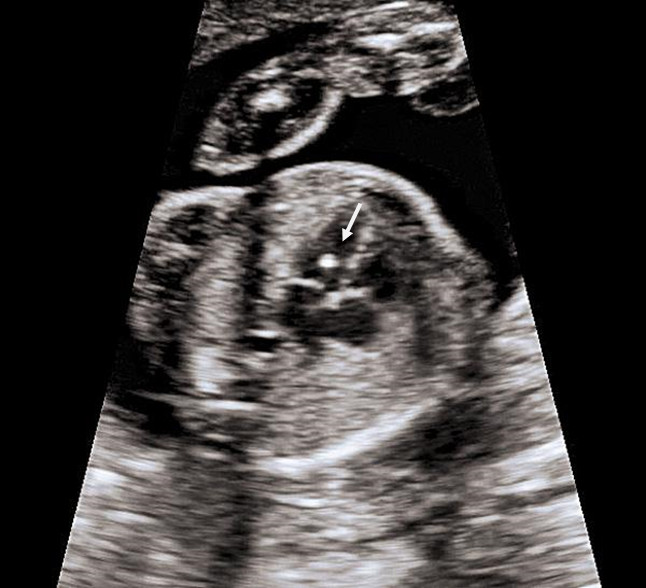
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
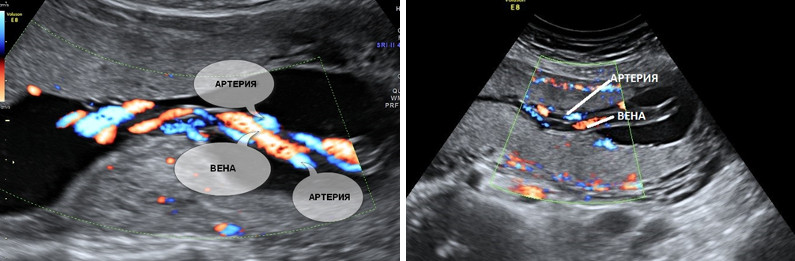
Нормальная пуповина состоит из трех сосудов – две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
Сосудистые сплетения - одна из первых структур, которая появляется в головном мозге плода. Это сложная структура, и присутствие обоих сосудистых сплетений подтверждает, что в мозге развиваются обе половины. Сосудистое сплетение производит жидкость, питающую головной и спинной мозг. Иногда жидкость образует скопления внутри сосудистых сплетений, которые при УЗИ имеют вид "кисты". Кисты сосудистых сплетений иногда могут быть найдены при ультразвуковом исследовании в сроках 18-22 недели беременности. Наличие кист не оказывает влияния на развитие и функцию головного мозга. Большинство кист самопроизвольно исчезает к 24-28 неделям беременности.
Часто ли встречаются кисты сосудистых сплетений?
В 1-2 % всех нормальных беременностей плоды имеет КСС, в 50 % случаев обнаруживаются двусторонние кисты сосудистых сплетений, в 90 % случаев кисты самопроизвольно исчезают к 26-ой неделе беременности, число, размер, и форма кист могут варьировать, кисты также найдены у здоровых детей и взрослых. Несколько чаще кисты сосудистых сплетений выявляются у плодов с хромосомными болезнями, в частности, с синдромом Эдвардса (трисомия 18, лишняя 18 хромосома). Однако, при данном заболевании у плода всегда будут обнаруживаться множественные пороки развития, поэтому выявление только кист сосудистого сплетения не повышает риск наличия трисомии 18 и не является показанием к проведению других диагностических процедур. При болезни Дауна кисты сосудистых сплетений, как правило, не выявляются. Риск синдрома Эдвардса при обнаружении КСС не зависит от размеров кист и их одностороннего или двустороннего расположения. Большинство кист рассасывается к 24-28 неделям, поэтому в 28 недель проводится контрольное УЗИ. Однако, если кисты сосудистых сплетений не исчезают к 28-30 неделям, это никак не влияет на дальнейшее развитие ребенка.
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
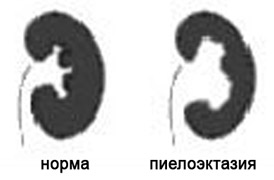
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.

Герпес является распространенным заболеванием, передающимся половым путем (ЗППП), которым может заболеть любой человек, ведущий половую жизнь. У большинства людей с вирусом симптомы отсутствуют. Даже без признаков заболевания герпес по-прежнему может распространяться на сексуальных партнеров.
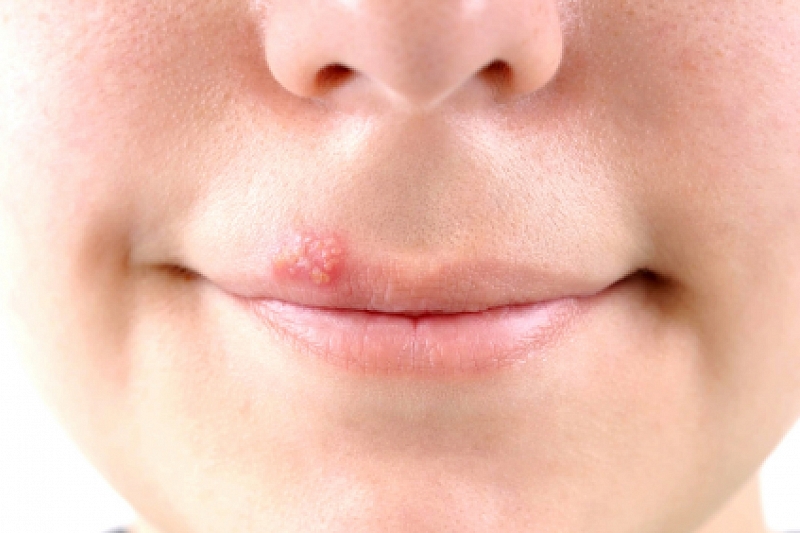
Ротовой герпес обычно вызван HSV-1 и может привести к простуде или герпетической лихорадке в ротовой полости или вокруг рта. Однако у большинства людей симптомы отсутствуют. Большинство людей с ротовым герпесом были инфицированы в детстве или молодом возрасте от несексуального контакта со слюной.
Ротовой герпес, вызванный HSV-1, может распространяться от полости рта до половых органов через оральный секс.(https://www.cdc.gov/std/healthcomm/stdfact-stdriskandoralsex.htm) Именно почему некоторые случаи генитального герпеса вызваны HSV-1.
Генитальный герпес в Соединенных Штатах Америки встречается часто. Более одного из шести человек в возрасте от 14 до 49 лет являются носителем генитального герпеса.
Вы можете заразиться генитальным герпесом во время вагинального, анального или орального полового контакта с кем-либо, кто болен этим заболеванием.
Если у вас нет герпеса, вы можете заразиться, когда вступаете в контакт с вирусом герпеса в/на:
- язве герпеса;
- слюне (если у вашего партнера есть ротовая инфекция герпеса) или генитальных выделениях (если у вашего партнера есть генитальная герпесная инфекция);
- коже в области рта, если у вашего партнера есть ротовая инфекция герпеса, или коже в области гениталий, если у вашего партнера есть генитальная герпесная инфекция.
Вы можете заразиться герпесом от сексуального партнера, у которого нет видимой язвы, или который может не знать, что он или она инфицирован. Также можно получить генитальный герпес, если вы занимаетесь оральным сексом с половым партнером, у которого есть ротовой герпес.
Вы не заразитесь герпесом от контакта с туалетными сидениями, постельными принадлежностями или плавательным бассейном или соприкосновения с окружающими вас предметами, такими как столовые приборы, мыло или полотенца. Если у вас остались вопросы о распространении герпеса, вы можете обсудить их с поставщиком медицинских услуг.
Единственный способ избежать ЗППП — не заниматься вагинальным, анальным или оральным сексом.
Если вы сексуально активны, то для снижения вероятности заражения генитальным герпесом:
- поддерживайте длительные взаимные моногамные отношения с партнером, не инфицированным ЗППП (т. е. тем, который прошел обследование и у которого результаты анализов на ЗППП отрицательные);
- правильно(https://www.cdc.gov/condomeffectiveness/male-condom-use.html) используйте латексные презервативы каждый раз, когда вы занимаетесь сексом.
Имейте в виду, что не все герпесные язвы возникают в областях, покрытых латексным презервативом. Кроме того, вирус герпеса может выделяться (высвобождаться) из областей кожи, на которых нет видимой герпесной язвы. По этим причинам презервативы не могут полностью защитить вас от заражения герпесом.
Если вы находитесь в отношениях с человеком, имеющим генитальный герпес, вы можете снизить риск заражения этим заболеванием, если:
- Ваш партнер принимает лекарство против герпеса каждый день. Это то, что ваш партнер должен обсудить со своим врачом.
- Вы избегаете вагинального, анального или орального секса, когда у вашего партнера наблюдаются симптомы герпеса (то есть, когда у вашего партнера вспышка заболевания).
Если вы беременны и являетесь носителем генитального герпеса, для вас очень важно посещать группы пренатального обследования. Сообщите своему врачу, если у вас когда-либо были симптомы генитального герпеса или был диагностирован генитальный герпес. Также сообщите своему врачу, были ли у вас контакты с лицом, зараженным генитальным герпесом. Существует ряд исследований, которые свидетельствуют о том, что генитальная инфекция герпеса может привести к выкидышу или преждевременным родам.
Инфекция герпеса может передаваться от вас вашему нерожденному ребенку до рождения, но чаще всего — во время родов. Это может привести к смертельно опасной инфекции у вашего ребенка (так называемому неонатальному герпесу). Важно, чтобы во время беременности вы избегали заражения герпесом. Если вы беременны и имеете генитальный герпес, вам может быть предложено лекарство против герпеса в конце вашей беременности. Это лекарство может снизить риск появления признаков или симптомов генитального герпеса во время родов. На момент родов ваш врач должен тщательно обследовать вас на наличие язв герпеса. Если на момент родов у вас присутствуют симптомы герпеса, то обычно делается кесарево сечение.
Большинство людей, страдающих генитальным герпесом, не имеют симптомов вообще или имеют незначительные симптомы. Вы можете не заметить слабо выраженные симптомы или можете принять их за другое кожное заболевание, такое как прыщ или вросший волос. Поэтому большинство людей, которые являются носителями герпеса, не знают об этом.
Люди, которые испытывают первоначальную вспышку герпеса, могут пережить повторные вспышки, особенно, если они инфицированы HSV-2. Рецидивы вспышек, как правило, короче и протекают менее тяжело, чем первая вспышка заболевания. Несмотря на то, что инфекция остается в организме на протяжении всей вашей жизни, количество вспышек в течение последующих лет может снизиться.
Вам следует обратиться к врачу, если вы заметили какой-либо из этих симптомов, или если у вашего партнера есть ЗППП или симптомы ЗППП. Симптомы ЗППП могут включать необычную язву, генитальные выделения с неприятным запахом, жжение при мочеиспускании или кровотечение в периоды между месячными.
Ваш лечащий врач может диагностировать генитальный герпес, просто посмотрев на ваши симптомы. Врачи могут также взять образец из язв(-ы) и провести его анализ. В ряде случаев может быть использован анализ крови для поиска антител к герпесу. Честно и открыто поговорите с вашим лечащим врачом и спросите его, нужно ли вам пройти обследование на герпес или другие ЗППП.
Примечание. Анализ крови на герпес может помочь определить, есть ли у вас инфекция герпеса. Он не покажет, кто заразил вас или как долго вы были инфицированы.
Какого-либо лечения герпеса не существует. Тем не менее, есть лекарственные средства, которые могут предотвратить или сократить вспышки заболевания. Одни из этих лекарственных средств против герпеса можно принимать ежедневно, что сделает менее вероятной передачу инфекции от вас вашему половому партнеру(-ам).
Генитальный герпес может привести к возникновению болезненных язв в области гениталий, а у людей с ослабленной иммунной системой он может быть тяжелым.
Если вы прикоснетесь к язвам или к жидкости из раны, вы можете перенести герпес на другую часть вашего тела, такую как ваши глаза. Чтобы избежать распространения герпеса на другую часть вашего тела, не прикасайтесь к язвам или к жидкости. Если вы прикоснулись к язвам или жидкости, чтобы избежать распространения инфекции немедленно тщательно вымойте руки.
Если вы являетесь носителем герпеса, вам следует поговорить со свои половым партнером(-ами) и сообщить ему или ей об этом, а также о связанных с этим рисках. Помочь снизить этот риск может использование презервативов, но оно не избавит от риска полностью. Наличие язв или других симптомов герпеса может увеличить риск распространения болезни. Даже если у вас нет никаких симптомов, вы все же можете заразить своих половых партнеров.
У вас могут быть сомнения по поводу того, как это повлияет на общее состояние их здоровья, половую жизнь и отношения. Лучше всего для вас — поговорить об этом с лечащим врачом, но также важно осознать, что, хотя герпес и невозможно излечить, ходом заболевания можно управлять с помощью лекарств. Ежедневная супрессивная терапия (т. е. ежедневное использование противовирусных препаратов) для герпеса также может снизить риск распространения генитального герпеса вашему сексуальному партнеру. Обязательно обсудите варианты лечения с вашим поставщиком медицинских услуг. Поскольку диагноз генитального герпеса может повлиять на ваше отношение к настоящим или будущим сексуальным взаимоотношениям, важно понять, как говорить с половыми партнерами о ЗППП.
Инфекция герпеса может привести к образованию язв, либо к повреждению кожи или слизистой оболочки рта, влагалища и прямой кишки. Это повышает риск проникновения ВИЧ в организм. Даже без видимых язв наличие генитального герпеса увеличивает количество CD4-клеток (клеток, которые использует ВИЧ для проникновения в организм), обнаруженных в слизистой оболочке половых органов. Когда человек заражен как ВИЧ, так и генитальным герпесом, вероятность того, что ВИЧ будет распространяться на ВИЧ-неинфицированного сексуального партнера во время полового контакта со своим партнером, влагалищем или прямой кишкой, будет выше.
По данным Всемирной организации здравоохранения (ВОЗ), герпесвирусная инфекция занимает второе место среди вирусных заболеваний человека (на первом месте – грипп).
Заболеванию подвержены как дети, так и взрослые, независимо от пола. Инфицированность населения герпетической инфекцией очень высокая. Вирусоносительство распространено повсеместно. Проведенные за последние 10 лет эпидемиологические исследования показали, что к 15-летнему возрасту инфицировано 80 процентов детей, а к 30 годам 90 процентов населения имеют антитела к вирусам герпеса того или иного типа.
Наиболее распространены герпесвирусы первого типа (вызывает герпес на губах) и второго (является причиной генитального герпеса). Источником инфекции являются вирусоносители и больные с различными формами болезни.
Как утверждают специалисты Центра медицинской профилактики министерства здравоохранения Краснодарского края, с вирусом герпеса можно и нужно бороться, но проблема в том, что практически 80 процентов вирусоносителей даже не подозревают об этом. Мало того, даже те, кто уже знает о наличии герпеса, относятся к нему несерьезно.
А ведь герпес может нанести необратимый вред здоровью, иногда даже разрушить судьбу. Ведь беременная женщина через плаценту может передать вирус своему еще не рожденному ребенку на стадии развития важных органов и систем, а это чревато врожденными аномалиями развития плода.
– Важным принципом профилактики этого заболевания является прекращение близких контактов с больным человеком в период обострения, – рассказала главный врач краевого Центра медпрофилактики Ирина Трубицына. – Профилактика герпеса первого типа сводится к соблюдению общих правил предупреждения респираторных заболеваний, а второго – к профилактике инфекций, передающихся половым путем.
С точностью да наоборот. Герпес передается воздушно-капельным (при кашле, чихании, разговоре), контактным (при поцелуях, пользовании общей посудой, помадой) и половым путями. Возможно также заражение ребенка от матери при прохождении через родовые пути. Обычно это случается, если мать заразилась генитальным герпесом на третьем триместре беременности. При этом в ее организме не успевают произвестись антитела, которые она передает ребенку. А если есть повреждение плаценты, ребенок может заразиться в утробном периоде развития – такой герпес называется врожденным.
В действительности герпес – это самостоятельное заболевание, которое предопределяет вирус простого герпеса. Обычно он активизируется при переохлаждении, стрессе, переутомлении, обострении хронических заболеваний или снижении общего иммунитета.
- Миф 3. Если появилась сыпь на губах, простуда пошла на убыль.
Эта распространенная точка зрения, однако, не имеет ничего общего с действительностью. В реальности появление сыпи означает, что перенесенная респираторная инфекция ослабила иммунитет, и это дало вирусу герпеса возможность активно действовать.
- Миф 4. Если сыпь прошла – герпес вылечен
- Миф 5. Заразиться герпесом можно только при наличии сыпи
Действительно, в активной фазе болезни выделяется большее количество вирусных частиц и вероятность заражения более высокая. Но передача инфекции может произойти в любой момент через невидимые микротравмы кожи и слизистых оболочек.
- Миф 6. Лучшее лечение – прижигание спиртом, йодом или зеленкой
Прижигание не влияет на вирус герпеса и его активность, а вот обжечь поврежденную кожу и слизистую оболочку таким способом очень легко. Лучше аккуратно смазать сыпи антисептиком, который не содержит спирта, чтобы не присоединилась гнойная инфекция. Проявления герпеса лечат специальными противовирусными препаратами, например, ацикловиром, который препятствует размножению вируса. При частых обострениях используют лекарства, которые стимулируют иммунитет, и общеукрепляющие средства.
- Миф 7. Герпес – безопасное заболевание и поражает только кожу
Вообще-то, герпес занимает второе место по смертности от вирусных инфекций, уступая только ОРВИ. Вирус простого герпеса встраивается в геном нервных клеток, поэтому сыпь возникает в местах нервных окончаний и сопровождается сильной болью. Теоретически герпес может оказаться везде, где есть нервная ткань, а значит – практически в любом органе.
При снижении общего и местного иммунитета герпетическое воспаление может развиться в слизистой оболочке рта и гортани, роговице и конъюнктиве глаза, лимфатических узлах, внутренних половых органах, кишечнике, печени, почках, легких и центральной нервной системе. При поражении головного мозга большинство больных умирают или остаются инвалидами. Кроме того, при врожденном герпесе вероятны множественные изъяны развития и даже смерть младенца, а генитальный герпес значительно повышает риск относительно развития рака шейки матки у женщин и рака предстательной железы у мужчин.
Строго соблюдайте правила личной гигиены. Лабиальный герпес – инфекционное заболевание! Тщательно мойте руки с мылом до и после контакта с герпесом, после нанесения антивирусного крема.
Не касайтесь руками глаз! Это особенно касается женщин, поскольку они делают макияж.
Не используйте слюну для увлажнения контактных линз.
Не касайтесь участков, пораженных герпесом! Невзирая на сильные зуд и боль, ни в коем случае не касайтесь герпетической сыпи, не целуйтесь, особенно с детьми, не пользуйтесь чужой помадой и никому не одалживайте собственную, не делите одну сигарету с приятелем.
Не пытайтесь избавиться от волдырей или снять струпья во избежание попадания инфекции на другие участки тела.
Пользуйтесь отдельным полотенцем и посудой, не пейте из чужих стаканов.
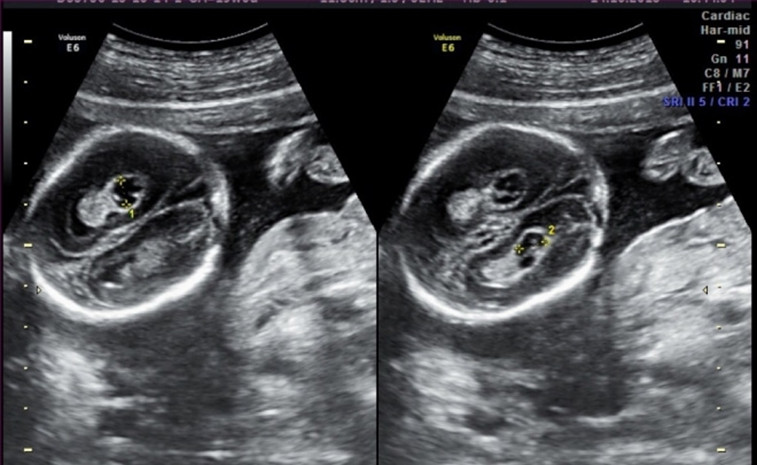
Ультразвуковое исследование, которое позволяет определить вероятность рождения ребенка с синдромом Дауна. Речь идет о скоплении подкожной жидкости на задней поверхности шеи плода, которое измеряют на сроке 11-13 недель. Некоторое количество жидкости присутствует в каждом случае, но у многих детей с синдромом Дауна ее количество сильно превышает норму. Точный диагноз можно поставить только на основании дополнительных исследований: биопсии хориона или амниоцентеза. Однако, их проведение чревато небольшим риском прерывания беременности.
Определение толщины воротникового пространства не дает точного представления о состоянии ребенка, но помогает определить, требуется ли назначение более глубокого диагностического теста. 
Определение толщины должно проводиться на этапе от 11 до 13 недель плюс 6 дней. Раньше этого срока выполнить его будет сложно, ведь ребенок еще слишком мал, а позже излишки жидкости поглощаются его лимфатической системой. Как правило, измерения проводятся обычным способом, лишь иногда требуется сделать вагинальное УЗИ.
Для того, чтобы точно определить срок беременности, врач УЗИ, измеряет плод от макушки до копчика (это называется копчико-теменной размер КТР). Затем доктор устанавливает толщину воротникового пространства. При этом кожа выглядит на мониторе белой линией, а подкожная жидкость — черной.
На 11-й неделе беременности нормой является ширина в 1-2 мм, а на сроке 13 недель и 6 дней – 2,8 мм. Толщина воротникового пространства растет пропорционально росту ребенка. Высокий показатель не всегда указывает на наличие проблемы. У некоторых детей, не предрасположенных к синдрому Дауна, содержание подкожной жидкости иногда бывает выше нормы. Девять из десяти детей с показателем 2,5-3,5 мм рождаются абсолютно нормальными.
Чем выше показатель толщины воротникового пространства, тем выше риск развития синдрома Дауна и других хромосомных нарушений.
Вероятность рождения такого ребенка существует у каждой женщины, и с возрастом она увеличивается. Для определения степени риска учитывается возраст будущей мамы и результат теста на определение толщины воротникового пространства. Специальная программа помогает определить эту вероятность для женщины определенного возраста – ее называют фоновым показателем. Личные показатели используют для определения степени риска в каждом конкретном случае. Эта степень может быть выше или ниже фонового показателя.
Большинство женщин с высокой степенью риска рожают здоровых детей. Ребенок с синдромом Дауна появляется в одном из 150 случаев присутствия высокого риска или даже реже. В ситуации, когда риск настолько высок, что составляет 1 из 5, стоит помнить, что сохраняется шанс четыре против одного, что ребенок родится здоровым. Единственная возможность точной диагностики вероятности появления хромосомных отклонений – диагностический тест, такой как биопсия хориона или амниоцентез.
Одним из преимуществ теста на определение толщины воротникового пространства является то, что его делают на ранних сроках беременности. Поэтому биопсия ворсин хориона (БВХ) также может быть сделана в первом триместре.
У 75% детей, страдающих синдромом Дауна, отклонения были выявлены во время исследования толщины воротникового пространства.
Иногда измерения демонстрируют вероятность наличия порока у здоровых детей. Такой результат называется ложноположительным, это 5% от общего числа. Таким образом, у одной из 20 женщин ошибочно определяется высокая степень риска рождения ребенка с отклонениями. Наиболее точный результат можно получить при совмещении показателей теста на определение толщины воротникового пространства и анализа крови. Последний выявляет уровень свободного бета-ХГЧ и концентрацию протеина PAPP-A (ассоциированного с беременностью плазменного белка А). У детей с синдромом Дауна обычно наблюдается высокий уровень свободных бета-ХГЧ и низкая концентрация протеина PAPP-A. УЗИ для определения толщины воротникового пространства в сочетании с анализом крови в 90% случаев дает точный результат. Это исследование называется двойным тестом.
Читайте также:


