Что такое корь и ее питание
Корь является крайне заразной тяжелой болезнью вирусного происхождения. До введения противокоревой вакцины в 1963 году и широкого распространения вакцинации, крупные эпидемии кори происходили каждые 2–3 года, ежегодно насчитывалось 2,6 миллиона случаев смерти от кори.
По оценкам, в 2017 г. от кори умерло 110 000 человек, большинство из которых дети в возрасте до пяти лет, несмотря на наличие безопасной и эффективной вакцины от этого заболевания.
Возбудителем кори является вирус из семейства парамиксовирусов. Вирус кори обычно передается через прямой контакт, а также по воздуху, инфицирует слизистую оболочку, а затем распространяется по организму. Корь является болезнью человека и не регистрировалась у животных.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2017 гг. вакцинация от кори предотвратила, по оценкам, 21,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 80% — с 545 000 случаев смерти в 2000 году* до 110 000 случаев в 2017 году.
Признаки и симптомы
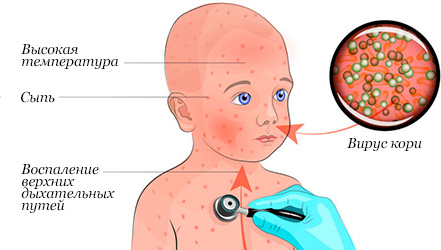
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 30 лет. Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония. Тяжелое течение кори более вероятно среди плохо питающихся детей младшего возраста, особенно тех, кто испытывает недостаток витамина А, или чья иммунная система ослаблена ВИЧ/СПИДом или другими болезнями.
Кто подвергается риску?
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску. Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, кто не выработал иммунитет после вакцинации.
Корь все еще широко распространена во многих развивающихся странах — особенно, в некоторых частях Африки и Азии. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабыми инфраструктурами здравоохранения.
Самые смертоносные вспышки кори происходят в странах, переживающих стихийные бедствия и конфликты или возвращающихся к нормальной жизни после таких событий. Из-за ущерба, нанесенного инфраструктуре и службам здравоохранения, прерывается регулярная иммунизация, а предназначенные для жилья переполненные лагеря способствуют значительному повышению риска инфицирования.
Передача инфекции
Корь является одной из самых заразных болезней в мире. Вирус кори распространяется при кашле и чихании, тесных личных контактах или непосредственном контакте с инфицированными выделениями из носоглотки.
Вирус остается активным и контагиозным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком на протяжении периода времени, начинающегося за 4 дня до появления у него сыпи и заканчивающегося через 4 дня после ее появления.
Вспышки кори могут принимать форму эпидемий, которые приводят к многочисленным смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания. В странах, где корь в значительной мере ликвидирована, случаи заболевания, ввезенные из других стран, остаются существенным источником инфекции.
Лечение
Какого-либо специального лечения, направленного против вируса кори, не существует.
Тяжелые осложнения кори можно уменьшить при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. К тому же, как показывает практика, добавки витамина А способствуют уменьшению числа случаев смерти от кори.
Профилактика
Регулярная противокоревая вакцинация детей в сочетании с кампаниями массовой иммунизации в странах с высокими показателями заболеваемости и смертности являются основными стратегиями общественного здравоохранения, направленными на уменьшение глобальной смертности от кори. Противокоревая вакцина используется на протяжении более 50 лет. Она безопасна, эффективна и недорога. Иммунизация одного ребенка против кори стоит примерно 1 доллар США.
Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково безопасна и эффективна как в виде моновакцины, так и в комбинированном виде. Включение в вакцину от кори краснухи лишь незначительно повышает ее стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации.
В 2017 году около 85% всех детей в мире получили 1 дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 72% в 2000 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются 2 дозы вакцины, так как примерно у 15% вакцинированных детей после первой дозы иммунитет не вырабатывается. В 2017 г. 67% детей получили вторую дозу противокоревой вакцины.
По оценкам, в 2017 г. 20,8 миллиона детей грудного возраста не были вакцинированы, по меньшей мере, одной дозой противокоревой вакцины в рамках регулярной иммунизации, из которых 8,1 миллиона детей жили в трех странах: Индии, Нигерии и Пакистане.
Деятельность ВОЗ
В 2010 году Всемирная ассамблея здравоохранения установила три промежуточных цели в направлении будущей ликвидации кори, которые должны быть достигнуты в 2015 году:
- увеличить регулярный охват первой дозой корьсодержащей вакцины (КСВ1) до >90% на национальном уровне и до >80% в каждом районе;
- сократить и поддерживать ежегодную заболеваемость корью на уровне 95% по сравнению с оценкой 2000 года.
В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий по вакцинации с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
В 2017 г. глобальные усилия по улучшению охвата вакцинацией привели к снижению смертности на 80%. За период 2000-2017 гг. при поддержке Инициативы по борьбе против кори и краснухи и ГАВИ, альянса по вакцинам, противокоревая вакцинация позволила предотвратить, по оценкам, 21,1 миллиона случаев смерти; большинство из них было предотвращено в Африканском регионе при поддержке Альянса ГАВИ.
Но если ослабить внимание, уделяемое этой проблеме, успехи, достигнутые ценой таких усилий, могут быть сведены на нет. Там, где дети не вакцинированы, возникают вспышки болезни. Из-за низкого уровня охвата на национальном уровне или в очагах болезни в 2017 г. во многих районах вспыхивали крупные вспышки кори с высокой смертностью. Принимая во внимание нынешние тенденции в области охвата противокоревой вакцинацией и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (СКГЭ) пришла к заключению, что элиминация кори подвергается большой угрозе и что болезнь вновь появилась в ряде стран, уже достигших элиминации или приблизившихся к ней.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и следить за международным распространением вирусов кори в целях применения более скоординированного странового подхода к проведению мероприятий по вакцинации и снижения смертности от этой предотвратимой с помощью вакцин болезни.
Инициатива по борьбе против кори и краснухи
Начатая в 2001 году Инициатива по борьбе против кори и краснухи является глобальным партнерством, осуществляемым под руководством Американского общества Красного Креста, Фонда Организации Объединенных Наций, Центров США по борьбе и профилактике болезней, ЮНИСЕФ и ВОЗ. Инициатива по борьбе против кори и краснухи стремится обеспечить, чтобы ни один ребенок не умирал от кори или не рождался с синдромом врожденной краснухи. Мы помогаем странам планировать, финансировать и оценивать усилия, направленные на то, чтобы положить конец кори и краснухе.
* Оценки смертности за 2000 г. могут отличаться от ранее сообщаемых оценок. Повторное использование ВОЗ и ЮНИСЕФ модели для оценки ежегодной смертности от кори с учетом новых данных, полученных в рамках Оценок национальных уровней охвата иммунизацией (WUENIC) ВОЗ/ЮНИСЕФ, и обновленных данных эпиднадзора позволяет также скорректировать и обновить результаты за каждый год, включая базовый год.
Версия для слабовидящих
В последние годы отмечается неблагоприятная ситуация по кори во многих странах мира: высокая заболеваемость корью в 2016 году регистрировалась в Армении, Грузии, Киргизии, Таджикистане, Беларуси, Румынии, Боснии, Италии и ряде других стран.
Высокая вероятность импортирования инфекции из других стран и наличие людей, не привитых против кори и не имеющих сведения о прививке, обуславливает сохранение риска распространения кори на территории Российской Федерации.
Корь и краснуха – инфекции, которые имеют много общего. Возбудителями являются вирусы. Путь передачи – воздушно-капельный. Характерная особенность клиники – сыпь.
Корь. Вирус кори попадает в организм через дыхательные пути, где он размножается и проникает в кровь. Кровью вирус разносится по различным органам, поражая миндалины, печень, легкие, костный мозг.
Как протекает корь? Корь начинается с признаков, сходных с ОРЗ (повышение температуры, кашель, насморк, слезотечение). Это состояние сохраняется 2-3 дня, после чего появляется ярко красная сливающаяся сыпь, первоначально на лице, за ушами, затем распространяется по всему телу. Больной корью наиболее заразен для окружающих 4 дня до и 4 дня после появления сыпи.
Чем опасна корь? Чаще всего от данного заболевания страдают именно дети. Однако за последние годы участились случаи заболевания и среди взрослого населения. Несмотря на то, что уже давно существует вакцина от кори, согласно статистике, ежегодно регистрируются случаи заболевания корью с летальным исходом. Следует отметить, что чаще всего летальный исход или какие-либо тяжелые состояния вызывает не сама болезнь, а ее осложнения. К таким осложнениям можно отнести:
• со стороны дыхательной системы – бронхит, ларингит, плеврит, пневмония;
• со стороны нервной системы – энцефалит, менингит (при таких осложнениях возникает опасность летального исхода);
• со стороны ЖКТ – воспалительные процессы в тонком и толстом кишечнике (чаще такие осложнения являются следствием присоединения вторичной инфекции бактериального происхождения);
• при поражении ушей (развивается отит, возможно развитие полной глухоты), органов зрения (поражение глаз в форме кератита в 20% случаев приводит к потере зрения).
Как лечится корь? Все вирусные инфекции, к которой относится и корь, трудно поддаются лечению. Специфического препарата для лечения кори нет. Антибиотики назначаются только для лечения осложнений от кори. Больным корью необходимо питание, богатое витаминами (овощи, фрукты, соки), обильное питье.
Чем отличается клиника краснухи от кори? Краснуха протекает с незначительными симптомами, характерными для ОРЗ, а в 30-50% протекает без клинических проявлений. Сыпь появляется сначала на коже лица, с последовательным охватом всего тела. Сыпь при краснухе не такая яркая, как при кори и не сливается. Иногда в области элементов сыпи отмечается легкий зуд. Больной краснухой наиболее заразен для окружающих 7 дней до и 7 дней после появления сыпи. Типичным является припухание затылочных лимфатических узлов.
Чем и для кого опасна краснуха? Краснуха опасна для беременных женщин. Заболевание беременной женщины приводит к инфицированию плода. Вирус от матери передается плоду через плаценту, вызывая развитие множественных врожденных дефектов у плода и осложнений у беременных, как выкидыш, мертворождение. В зависимости от срока беременности, на котором происходит заражение, у плода с различной вероятностью (в I триместре вероятность достигает 90%, во втором – до 75%, в третьем – 50%) формируются множественные пороки развития. Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные пороки). Также к синдрому врожденной краснухи (СВК) относят дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость), внутренних органов (желтуха, увеличение печени, миокардит и др.) и костей (участки разрежения костной ткани длинных трубчатых костей). В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Как лечится краснуха? Как вирусная инфекция, специфического препарата для лечения краснухи нет. В период высыпания необходим постельный режим. Следует обеспечить больному полноценное питание, обильное питье. При появлении осложнений необходима срочная госпитализация.
Иммунопрофилактика краснухи – девушки от 18 до 25 лет, не болевшие, не привитые ранее. Проводится с целью максимального снижения внутриутробной патологии при заболевании краснухой беременной женщины.
Иммунопрофилактика кори – взрослые до 35 лет, не болевшие, не привитые и не имеющие сведений о профилактических прививок против кори; контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори – без ограничения по возрасту.
Помните! Отказавшись от прививки, Вы выбираете болезнь, которая протекает тяжело, с осложнениями, возможно с летальным исходом.
Профилактика кори
Памятка для населения
Корь - острое инфекционное заболевание, характеризующееся подъемом температуры до 38-40° С, общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, поэтапным появлением сыпи.
Возбудитель кори – вирус , во внешней среде не устойчив: погибает при комнатной температуре в течение 5-6 часов, под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50˚ С.
Резервуар и источник инфекции – больной человек. Заразительность больного составляет 8-10 дней.
Естественная восприимчивость людей очень высокая, после заболевания вырабатывается иммунитет на всю жизнь. Повторные заболевания корью крайне редки.
Распространение вируса происходит воздушно-капельным путем, с капельками слюны, при чихании, кашле, разговоре. С потоком воздуха вирус может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев.
Высокая и всеобщая восприимчивость к кори в сочетании с легкостью передачи возбудителя обуславливает её широкое распространение, в первую очередь среди детей.
В последнее время в связи с массовой противокоревой иммунизацией детей все чаще стали болеть корью взрослые, отличительной чертой заболевания у взрослых является выраженная интоксикация.
Клиническая картина – инкубационный (скрытый) период в среднем 9 дней, максимальный - 21 день. Выделяют три периода течения инфекции:
- катаральный период (период воспаления);
- период реконвалесценции (период выздоровления).
В целом катаральный период продолжается 3-5 дней, у взрослых иногда затягивается до 6-8 дней.
Для периода высыпания характерно появление сливающейся сыпи в виде пятен розового или красного цвета.
- В первый день элементы сыпи появляются за ушами, на волосистой части головы, на лице и шее, верхней части груди;
- На второй день высыпания сыпь покрывает туловище и верхнюю часть рук;
- На третьи сутки элементы сыпи выступают на нижних конечностях, а на лице бледнеют.
Период высыпания сопровождает усиление катаральных явлений - насморка, кашля, слезотечения, светобоязни; температура тела высокая.
Период реконвалесценции (период выздоровления) проявляется улучшением общего состояния. Нормализуется температура, постепенно исчезают катаральные симптомы. Элементы сыпи бледнеют и исчезают. После её исчезновения можно наблюдать шелушение кожи, в основном на лице.
Осложнения при кори - воспаление легких, носоглотки, конъюнктивы, возможно развитие отита.
Если Вы или Ваш ребенок все же заболели, необходимо:
- срочно обратиться за медицинской помощью;
- не посещать поликлинику самостоятельно, а дождаться врача;
- до прихода врача свести контакты с родственниками, знакомыми и другими людьми до минимума;
- при кашле и чихании прикрывать рот и нос, используя носовой платок или салфетку, чаще мыть руки водой с мылом;
- использовать средства защиты органов дыхания (например, маску или марлевую повязку);
- не заниматься самолечением!
Профилактика кори. Решающим, доступным и эффективным методом борьбы с инфекцией является вакцинация.
В соответствии с Национальным календарем профилактических прививок плановая вакцинация детям против кори проводится в возрасте 12 месяцев и повторно - в 6 лет. Также должны прививаться взрослые в возрасте 18-35 лет, не болевшие корью, не привитые ранее или не имеющие сведений о вакцинации против кори (иммунизация проводится двукратно с интервалом не менее 3-х месяцев между прививками).
Вакцинация необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной прививке против кори или перенесенной в прошлом кори.
Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
Корь - вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов - одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита - воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем - появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней. На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3-4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности - от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.



Корь является одной из основных причин смерти среди детей раннего возраста. В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час.
Основными причинами смерти детей в возрасте до пяти лет являются осложнения, связанные с преждевременными родами, пневмония, асфиксия ребенка при рождении, диарея и малярия.
За период с 2000 по 2013 год противокоревая вакцинация привела к снижению глобальной смертности от кори на 75%. В 2000-2013 гг. вакцинация от кори предотвратила, по оценкам, 15,6 миллионов случаев смерти, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения. В 2013 году около 84% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни.

Общие сведения
Корь является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %).
Вирус передается воздушно капельным путем при кашле и чихании и при тесных личных контактах. Вирус остается активным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком приблизительно за 4 дня до появления у него сыпи и в течение 4 дней после ее появления. С 5-го дня высыпаний больной считается незаразным.
Вспышки кори могут принимать форму эпидемий, которые приводят к смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания.
Вероятность заболеть
Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость.
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску.
Симптомы и характер протекания заболевания
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 (редко до 17 дней) дней после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью.
В 30% случаев корь приводит к осложнениям. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (воспалительные изменения вследствие коревой инфекции, приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию, отит, первичная коревая, вторичная бактериальная пневмония.
Риску развития тяжелых осложнений подвергаются также инфицированные женщины во время беременности, сама беременность может заканчиваться самопроизвольным абортом или преждевременными родами.
Смертность
По оценкам, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час. В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом.
Особенности лечения
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Специфических противовирусных препаратов для лечения кори не существует!
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Симптоматическое лечение включает отхаркивающие средства, муколитики, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей. В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Детям, болеющим корью, не рекомендуется принимать аспирин, аспирин может привести к развитию синдрома Рея (печеночная энцефалопатия вплоть до развития глубокой комы вследствие приема ацетилсалициловой кислоты на фоне вирусной инфекции). Для борьбы с лихорадкой и болью можно использовать ибупрофен и парацетамол.

Эффективность вакцинации
По оценкам ВОЗ, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори. В 2014 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 73% в 2000 году.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75% — с 544 200 случаев смерти в 2000 году до 114 900 случаев в 2014 году, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения.
Вакцины
Вакцина против кори впервые была создана в 1966 году. Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата.
Последние эпидемии
Исторические сведения и интересные факты
Заболевание известно на протяжении двух тысячелетий. Первое описание болезни сделал арабский врач Разес. В XVII веке - англичанин Сиденгам и француз Мортон, однако только в XVIII веке корь выделили как самостоятельное заболевание. Впервые вирус был выделен в 1967 году, а в 1969 году удалось доказать, что именно корь является причиной склерозирующего панэнцефалита. В 1919 году впервые была произведена сыворотка для лечения кори.
Корь – инфекционная вирусная болезнь острого характера, во время которой поднимается высокая температура, поражаются слизистые поверхности верхних путей дыхания и ротовой полости, возникает конъюнктивит, появляется специфическая сыпь, наблюдается общая интоксикация организма.
Возбудитель – РНК-вирус, быстро погибающий вне нахождения человеческого организма при воздействии на него высоких температур (при кипячении, облучении) и дезинфицирующих средств.
Механизм передачи – вирус проникает в окружающую среду вместе с выделяемой слизью больным при чихании или кашле, со слюной при разговоре, то есть передается корь воздушно-капельный путем.
Источником заболевания является зараженный человек в последние 2 дня инкубационного периода) до 4 дня после высыпания. На 5-ый день высыпания больной считается безопасным для окружающих.
- 1 типичная, для которой характерное тяжелое течение болезни (заражаются не привитые дети и взрослые);
- 2 атипичная – заражаются ранее привитые люди, течение болезни в этой форме легкое, при этом стадия высыпания нарушена (высыпания можно увидеть только на лице и шее), инкубационный период длится 21 день (при типичной форме кори он продолжается от недели до двух, но в исключительных случаях длится 17 дней).
В основном корью болеют дети до 5-ти лет и молодые люди (в детстве не переболевшие корью), которые не были привиты протевокоревой вакциной. У взрослых течение болезни очень тяжелое, часто случаются осложнения.
Корь может давать осложнения в виде нарушений функционирования ЦНС, дыхательной системы и работы ЖКТ (могут развиться: стеноз гортани, ларингит, лимфаденит, первичная коревая и вторичная пневмонии, гепатит, коревой энцефалит).
Больные, у которых наблюдается иммунодефицит тяжело переносят корь. Наибольшее количество случаев со смертельным исходом.
Если матерь ранее болела корью, то у ее малыша на протяжении первой декады (первых трех месяцев) жизни есть иммунитет.
Бывали случаи, когда у новорожденного наблюдалась врожденная корь. Это возникало из-за того, что вирус передался от больной матери к плоду.
Полезные продукты при кори
Во время болезни следует придерживаться молочной и овощно-фруктовой диеты.
При температуре, которая держится на высоком уровне в первые дни болезни, не стоит перегружать организм тяжелой пищей. Для питания хорошо подойдут блюда из молочных и кисломолочных продуктов. Если у больного совсем нет аппетита – ему стоит давать много питья (свежевыжатых соков, клюквенных и брусничных морсов, компотов).
Постепенно (в меру стабилизации температуры), больному нужно вводить в рацион молочные каши, вегетарианские супы, затем можно перейти к обычным кашам, рагу, овощам, фруктам и салатам (пюре) из них. Не стоит забывать и о зелени. Хорошо подойдут листья салата, укроп, петрушка, шпинат.
По улучшению состояния (лучше дождаться когда сыпь начнет сходить) можно добавлять приготовленную на пару, сваренную или тушенную рыбу и мясо не жирных сортов. Для мясных блюд лучше брать диетическое мясо.
После полного исчезновения сыпи и ее пигментации, а, также, всех симптомов болезни, можно переходить на привычный рацион питания. Естественно, питание должно быть здоровым и правильным, содержащим все необходимые организму витаминные и минеральные комплексы.
- 1 Чтобы успокоить больного и утолить боль необходимо пить отвар из липовых цветов. На литр кипятка потребуется 5 столовых ложек сухих цветов липы. Употреблять перед тем, как ложиться спать по полтора-два стакана.
- 2 Чтобы быстрее прошла сыпь и была наружной, а не внутренней (на внутренних органах), необходимо пить 4-ре раза в день перед тем, как начать есть, по столовой ложке отвара из корня петрушки или сухих цветов анютиных глаз. Для приготовления двух стаканов отвара потребуется 2 столовых ложки корней/цветов. Настаивать отвар нужно в течении 8 часов хорошенько укутав для держания температуры. После настаивания нужно профильтровать отвар.
- 3 Пить как чай заваренные сухие ягоды малины. Можно добавлять мед.
- 4 Делать промывание глазам слабым (не крепким) раствором борной кислоты (ее просто следует немного разбавить чистой теплой профильтрованной водой). Им нельзя протирать сыпь.
- 5 Чтобы ушли пятна с неба и слизистой щек, необходимо каждые 2 часа полоскать рот отваром ромашки или шалфея – на стакан кипятка брать ложку (столовую) травы.
- 6 Чтобы снять шелушение при приеме ванны следует добавлять отруби. Водные процедуры не должны превышать 10-ти минут, оптимальная температура для купания – 34-35 градусов.
- 7 При сильном кашле, как чай, нужно пить заваренные корни алтея и солодки, отвары из трав: девясила, ромашки, мать-и-мачехи, цветов календулы, медуницы, чабреца, ягод бузины.
- жирная, твердая, жаренная пища;
- специи: хрен, горчица, перец (особенно красный);
- неживая пища.
Эти продукты раздражают слизистую кишечника, утяжеляют работу ЖКТ, из-за чего организм тратит все силы на переваривание и переработку пищи, а не на излечение болезни.
Читайте также:


