Что такое гестационный герпес
Герпес беременных или гестационный герпес (Herpes Gestationis) не имеет никакого отношения к проявлениям генитального герпеса во время беременности .
Синонимы заболевания: герпес беременных, гестационный герпес, пемфигоид беременных, аутоиммуный дерматит беременых, аутоиммунная болезнь, ассоциированная с беременностью HG, pemphigoid gestationis, PG, autoimmune dermatosis of pregnancy, pregnancy - associated autoimmune disease, bullous pemphigoid antigen 2, BPAG2
Шифр по МКБ Х- L12.8
Герпес беременных или гестационный герпес - редкий аутоиммунный дерматит, встречающийся только у женщин во время беременности или сразу после её завершения. Несмотря на название, болезнь не имеет никакого отношения к вирусам герпеса и получила такое название вследствие того, что её клинические проявления напоминают герпетические.
Частота развития заболевания составляет:
- в мире 1 случай болезни на 40 000 - 60 000 беременностей.
- По данным европейских учёных частота герпеса беременных составляет 1 случай в год на 1 000 000 населения.
Герпес беременных не вызывает гибели матери, плода или ребёнка. Часто эта болезнь сочетается с другими аутоиммунными заболеваниями: аутоиммунный тиреоидит Хашимото, Базедова болезнь, пернициозная анемия.
У негров болезнь встречается намного реже, чем у белых, что вероятно связано с различиями генотипов.
Причины развития
Герпес беременных - связанное с беременностью аутоиммунное заболевание. Суть заболевания состоит во взаимодействии защитных антител - иммунологлобулинов класса G (Ig G) с антигеном, который называют буллезный пемфигоидный антиген 2 (BPAG 2). Этот антиген весом 180 КДальтон откладывается в базальной мембране кожи. Откуда берётся этот антиген в коже непонятно. Антитела, связываясь с антигеном, сигнализируют организму, что в коже есть BPAG 2 - чужеродное тело. Другие защитные клетки организма (Т-лимфоциты, эозинофилы) стараются его убить. В результате возникает воспалительная реакция, на коже образуются папулы, а затем и большие зудящие пузыри. Какие факторы заставляют развиваться болезнь, науке на сегодняшний день неизвестно. Есть предположение, что плацента или плодные оболочки вырабатывают этот антиген BPAG 2, что и запускает развитие болезни. Кроме папул и пузырей (булл) на коже могут образовываться бляшки и полициклические эритемы.
Клиническая картина
Заболевание может возникнуть на любом сроке беременности. Как правило, первые признаки могут появиться на 9 неделе, чаще всего - на 21 неделе. К концу беременности болезнь затихает. Однако, признаки герпеса беременных могут вновь появиться через 1 неделю после родов. У 25% больных проявления впервые появляются в течение первых 24-48 часов после родов. Через несколько недель или месяцев после окончания беременности самостоятельно наступает ремиссия, которая может закончиться в результате прихода очередной менструации, наступления повторной беременности, приёма оральных гормональных контрацептивов. Описаны редкие случаи, когда ремиссия наступала только через несколько лет после родов.
Высыпания, как правило, появляются в области пупка, затем стремительно переходят на переднюю брюшную стенку, кожу живота, груди, бёдер, ладоней и стоп. Высыпания сопровождает сильный зуд. Вначале обнаруживаются уртикарные папулы, которые превращаются в буллы - напряженные пузыри, заполненные жидкостью. Через несколько недель или месяцев после окончания беременности проявления самостоятельно проходят. К пузырям может присоединиться вторичная инфекция.
Влияние на плод/ребёнка
Ребёнок может родиться:
У 3-5% новорождённых иногда наблюдают проходящие высыпания (эритематозные пузырьки или бляшки), исчезающие через несколько недель без лечения.
Диагностика
Осмотр врача, реакция прямой и непрямой иммунофлюоресценции.
Лечение: Проводится совместно акушером и дерматологом. Педиатр и неонатолог в обязательном порядке должны быть поставлены в известность о болезни матери. Беременная пациентка должна быть консультирована у аллерголога-иммунолога.
Лечение должно быть направлено на:
- предотвращение возникновения новых высыпаний,
- снижение выраженности зуда,
- противодействие занесению вторичной инфекции на пораженные участки кожи.
При лёгкой форме течения достаточно использования неспецифических средств, таких как:
- местного применения кортикостероидных мазей.
При обширных поражениях следует применять по назначению врача внутривенные инъекции или таблетированные кортикостероиды. В ответ на лечение выраженность высыпаний снижается. Врач постепенно уменьшает дозу лекарства, чтобы подобрать ту минимальную концентрацию препарата, которая будет помогать конкретной больной. Длительное применение кортикостероидов может обратимо снизить функцию надпочечников плода, вызвать синдром Кушинга.

Во внутренней среде человека содержится кислород, углекислый газ, азот и инертные газы. Физически необходимыми для жизнедеятельности организма являются кислород и углекислый газ, за счет чего в основном и формируется кислотно-щелочное равновесие. Кровь выполняет буферную функцию во всей системе газового гомеостаза организма, представляя клеткам необходимое количество кислорода в соответствии с их потребностями и способствуя освобождению из них углекислого газа.
Транспорт этих газов осуществляется между кровью и клетками как бы в два этапа: доставка их происходит на уровне связанных систем, а сам обмен ‒ через клеточные мембраны, что выполняется в виде свободных молекул кислорода и двуокиси углерода. Связанной формой кислорода является оксигемоглобин, содержащийся в эритроцитах. Двуокись углерода присутствует в крови в виде ряда соединений: Н2СО3, НСО3 ─ ; и карбоната СО3 ─ , соединения СО2 с аминными группами белков [2].
Количественно содержание этих элементов и формирует буферную систему крови. Нормальными буферными основаниями (НВО или ВВ) можно признать, если в периферической крови при t 37 °C содержится рСО2 = 40 мм рт. ст., а рН = 7,38. Отклонения этой системы, что называется сдвигом буферных оснований (СБО или ВЕ), отражаются на метаболизме тканевых структур организма.
Так, у здорового человека СБО (ВЕ) артериальной крови колеблется в пределах от +1,5 до -1,5 мэкв/л. В условиях же различных патологических процессов СБО резко меняется и может быть представлен от +30,0 до -30,0 мэкв/л.
Таким образом, ВЕ при различных заболеваниях становится диагностическим показателем нарушения кислотно-щелочного баланса в организме.
Чрезвычайно информативным является показатель, отражающий рН (концентрация ионов водорода) в периферической крови.
Так, рН в пределах 7,5-7,4 свидетельствует о компенсированном ацидозе. Сдвиг рН в сторону 7,34-7,25 констатирует субкомпенсированную форму ацидоза и, наконец, при сдвиге рН в кислую сторону ниже 7,24 свидетельствует о декомпенсированной форме ацидоза.
Формирование декомпенсированного ацидоза может возникнуть вследствие нарушения ферментативных реакций, регулирующих углеводный обмен и появление в крови избыточного количества лимонной, пировиноградной, β-оксимасляной и других кислот. В условиях кислородного голодания количество этих кислот резко увеличивается.
Нарушение кислотного состава периферической крови может наступить при активизации инфекционных процессов, изменяющих ферментативную активность углеводного обмена в организме [6].
Особое внимание привлекает изменение газотранспортной функции у беременных при герпес-вирусной инфекции, которая обостряется в 70 % случаев во время гестации [1].
Цель работы - формирование тканевого ацидоза в синцитиотрофобласте ворсинок плаценты у беременных, перенесших во время гестации обострение герпес-вирусной инфекции.
Материалы и методы исследования
Исследования проводились на 50 беременных, перенесших в третьем триместре гестации обострение герпес-вирусной инфекции (титр антител к вирусу герпеса - 1:12800). Контролем служили 25 беременных, не болевших в течение периода гестации.
Для определения кислотно-щелочного равновесия у беременных использовали газоанализотор Chiron (USA).
Содержание углеводов в синцитиотрофобласте определяли после проведения гистохимической реакции по Ван Дуйну с последующим компьютерным цитофотометрическим анализом.
Активность пируватдегидрогеназы определяли по методу, предложенному Р. Лилли (1969) [3].
Результаты исследования и их обсуждение
Чрезвычайно важным становится обстоятельство нарушения в этих условиях показателей кислотно-щелочного равновесия в крови беременных на третьем триместре гестации в зависимости от титра антител к вирусу простого герпеса. Ведущим оценочным критерием в этом вопросе выступают показатели концентрации Н+ в периферической крови.
При обострении герпес-вирусной инфекции во время беременности, когда титр антител к вирусу герпеса нарастает до 1:3200, рН сдвигается в кислую сторону до 7,3 ± 0,15 (р
Проведен анализ особенностей течения и исходов беременностей у 104 женщин с генитальным герпесом, состояния их плодов и новорожденных в сопоставлении с функциональным состоянием фетоплацентарного комплекса и морфологическими особенностями последа. Установлено, что генитальная герпетическая инфекция сопровождается выраженными изменениями в последе, характер которых находится в прямой зависимости от частоты, длительности и времени рецидивов заболевания. Ассоциации вируса простого герпеса с другими вирусами или бактериальной флорой приводят к выраженным деструктивным изменениям в последе, что способствует развитию инфекционных заболеваний у новорожденных. Женщин с герпетической инфекцией следует относить к группе высокого риска развития плацентарной недостаточности. Проведение своевременной комплексной поэтапной реабилитации позволяет снизить частоту осложнений у матери и плода, способствует улучшению перинатальных исходов. 3.С. Зайдиева, В.Л. Тютюнник, О.В. Данченко, Н.В. Орджоникидзе, Н.И. Бубнова
Научный центр акушерства, гинекологии и перинатологии РАМН
(директор центра - академик РАМН, проф. В.И. Кулаков), Москва.
В настоящее время у акушеров-гинекологов и неонатологов не вызывает сомнения приоритетность и значимость проблем, связанных с вирусной инфекцией. Среди них особое место принадлежит герпетической инфекции, которая наиболее часто встречается и, кроме того, отмечается тенденция к быстрому росту заболеваемости [2, 11]. Более 20 млн человек в мире являются носителями вируса простого герпеса [3, 9]. Возбудителю этой инфекции отводится определенная роль в этиологии спонтанных абортов и преждевременных родов, а также в нарушении эмбриогенеза и врожденной патологии новорожденных и др., что считается результатом внутриутробной вирусной инфекции [3, 7, 11]. По данным различных авторов, генитальный герпес у беременных встречается в 7—35% случаев [2, 6, 9, 11]. С учетом особенностей клинической картины выделяют типичное, атипичное и бессимптомное течение заболевания. Атипичная и бессимптомная формы являются наиболее опасными, так как происходит активное выделение вируса без ярких клинических проявлений, побуждающих обращаться к врачу. По данным литературы, при рождении детей с герпесвирусной инфекцией в 60-80% случаев у их матерей выявлялась атипичная или бессимптомная форма генитального герпеса [3, 9]. В генезе инфекционной патологии у новорожденных важное место принадлежит последу как основному барьеру на пути экзогенного инфицирования плода [4, 5, 10, 12].
Целью исследования явилось сопоставление морфофункциональных особенностей фетоплацентарного комплекса с течением и исходом беременностей у женщин с генитальной герпетической инфекцией. Нами проведен анализ особенностей течения и исходов беременностей у 104 женщин с генитальным герпесом (типичным и атипичным течением), состояния их плодов и новорожденных в сопоставлении с функциональным состоянием фетоплацентарного комплекса и морфологическими особенностями последа. У всех женщин были изучены данные общего и гинекологического анамнеза. Состояние иммунной системы оценивали по концентрации иммуноглобулинов трех основных классов А, М, С, и содержанию различных субпопуляций лимфоцитов. Для выявления вируса простого герпеса в слизи цервикального канала применялся метод дот-гибридизации. Проводились ультразвуковой скрининг, допплерометрическое исследование кровотока в системе мать-плацента-плод, кардиотокография. Для исследования последов (плацента, плодные оболочки, пуповина) применялись патоморфологическис методы (макроскопический, морфометрический, гистологический, иммуно-гистохимичсский).
Возраст пациенток колебался от 19 до 38 лет и составил в среднем 30,2+/-1,2 года. Подавляющее большинство женщин ранее наблюдались и лечились по поводу различных гинекологических заболеваний, среди которых превалировали кольпиты (69,2%), эктопии шейки матки (49%), хронические сальпингоофориты (51%). хронический эндометрит (19,2%), бесплодие (18,3%). Привычное невынашивание беременности встречалось в 33,6% случаев. Течение данной беременности характеризовалось обострением генитального герпеса у 51,2% пациенток. Характер и степень морфологических изменений в последе находились в прямой зависимости от частоты, длительности и времени рецидивов заболевания. Возникнув в I и II триместрах гестации, они проводили к преобладанию фибропластических процессов, которые завершали очаговые некротические поражения, свойственные герпесу. Кроме того, имелось продуктивное воспаление в плодных оболочках, базальной и хориональнои пластинках, ворсинчатом хорионе, стенках мелких и крупных сосудов. Рецидивы герпеса в III триместре сопровождались преобладанием в последе альтеративных изменений, а также нарушением кровообращения и текущего воспаления. Очаги некроза обнаруживались в гладком хорионе и волокнистых структурах амниотической оболочки. Некроз эпителия амниона оказывал влияние па количество околоплодных вод, при этом значительно нарушались процессы их образования и всасывания. В наших наблюдениях число случаев многоводия составило 14,1%, маловодия - 15,3%. Кроме того, трансмуральный некроз плодных оболочек и воспалительные изменения в них способствовали разрыву плодного пузыря и преждевременному излитию околоплодных вод у 17 (17,5%) беременных. Все описанные изменения отличались большей степенью выраженности у пациенток с частыми (3 раза и более) и длительными (6-8 дней) рецидивами. Возникшая при этом хроническая плацентарная недостаточность характеризовалась наличием как деструктивных, так и компенсаторных процессов, степень сохранности последних определяла дальнейшее развитие и состояние плода. При этом в наших наблюдениях задержка внутриутробного развития плода отмечена в 30,8% случаев.
Обострение генитального и экстрагенитального герпеса у значительного числа женщин (42,3%) отмечалось на фоне острых респираторных вирусных инфекций (грипп, парагрипп, адснопирусная инфекция и т.д.).
При исследовании последов в 59,8% случаев инфекционное поражение носило сочетанный характер, при этом выявлялся вирус простого герпеса 1-го и 2-го типов, а также респираторные вирусы, что подверждалось обнаружением их клеток-маркеров и антигенов. Сочетание герпесвирусной с цитомегаловирусной инфекцией (16,6%) сопровождалось появлением крупных одноядерных клеток тина "совиного глаза" и выраженными воспалительными изменениями в интервиллезном пространстве. Возникшие при вирусно-бактериальных и вирусно-вирусных ассоциациях выраженные деструктивные изменения в последе способствовали прорыву плацентарного барьера и возникновению инфекционного заболевания у плода, что имело место в половине наших наблюдений, причем в клинической и морфологической картине могли превалировать признаки, характерные для острой респираторной вирусной инфекции, а не герпеса. Одной из главных особенностей течения беременностей у данного контингента больных являлось высокое число случаев угрозы ее прерывания в ранние сроки, которое составило 28,8%. Самопроизвольные выкидыши в I триместре гестации произошли лишь при атиничной форме генитального гернеса в 3 случаях, неразвивающаяся беременность отмечалась в 2 случаях. Угроза прерывания беременности во II триместре отмечалось в 14,4% случаев, что в 2 раза ниже по сравнению с I триместром. Поздние самопроизвольные выкидыши произошли у 2 (1,9%) беременных с типичной формой инфекции при сроках 21 и 26 нед гестации. Это наблюдалось в период обострения гепитального герпеса. Масса этих плодов отставала на 3-4 нед от таковой при соответствующем гестационном сроке. В данных плацентах наряду с выраженными альтеративными и воспалительными изменениями отмечались резкая задержка развития ворсинчатого хориона, большое количество бессосудистых эмбриональных и незрелых промежуточных ворсин. Имел место выраженный продуктивный васкулит с сужением и облитерацией просвета сосудов, что сочеталось фактически с отсутствием компенсаторно-приспособительных процессов. Описанные изменения свидетельствовали о тяжелом герпетическом поражении плаценты и развитии декомпенсированной формы хронической плацентарной недостаточности. У обоих плодов отмечалась генерализованпая герпетическая инфекция с выраженными воспалительно-некротическими процессами в легких, печени, головном мозге, где обнаруживались антигены (простого герпеса 2-го типа), дающие специфическое свечение при реакции с флюоресцирующими антителами. В III триместре беременности угроза преждевременных родов отмечалась в 29,8%, наблюдений. Среди особенностей течения беременности необходимо выделить развитие ранних токсикозов (42,3%), гестозов (30,8%), эти цифры превышают почти в 2 раза таковые у здоровых женщин. Это может быть связано со многими факторами, снижающими адаптационные возможности организма женщины, например длительной хронической интоксикацией, которая обусловлена персистенцией вируса в организме. Морфологические изменения в плаценте, возникшие вследствие альтеративного действия вируса простого герпеса в совокупности с расстройствами метаболизма в организме женщины, проявлялись в конечном итоге нарушением функции плаценты.
При ультразвуковой плацентографии в 44,3% случаев выявлялся кальциноз плаценты различной степени выраженности. Эти изменения были подтверждены при морфологическом исследовании последов. Очаги склероза, диффузные отложения солей кальция и фибриноида встречались постоянно и наряду с другими изменениями свидетельствовали о нарушении созревания плаценты, ее повреждении и воспалении. При ультразвуковой фетометрии задержка внутриутробного развития плода с отставанием на 2 нед от гестационного срока выявлялась у 16,8% пациенток. При морфологическом исследовании их последов наряду с характерными для герпетической инфекции изменениями и различной степени выраженности компенсаторно-приснособительными реакциями выявлялась редукция сосудистого русла ворсинчатого хориона. Это сочеталось с повышением коэффициента плотности ворсин в 2 раза, вследствие чего объем материнской крови в межворсинчатом пространстве был уменьшен. Обнаруженные изменения соответствовали относительной субкомпенсированной форме плацентарной недостаточности, что обусловливало задержку внутриутробного развития плода и рождение детей с признаками гипотрофии.
Допплерометрическое исследование позволило в 17,5% случаев выявить нарушения фето- и маточно-плацентарного кровотока и своевременно пронести корригирующую терапию. Признаки внутриутробного страдания плода по данным антенатальной кардиотокографии отмечались у 21,6% беременных. При проведении интранатальпой кардиотокографии начавшаяся острая гипоксия плода была диагностирована в 8,2% наблюдений, что явилось показанием к экстренному оперативному родоразрешению. При морфологическом исследовании последов и периферических отделах плаценты выявлялось значительное количество "юных" ворсин, которые можно рассматривать в качестве резервных элементов. Помимо этого обнаруживались поля резорбционных ворсин, которые образуются вследствие усиленного сегментарного деления терминальных ворсин и являются компенсаторными элементами. Учитывая описанные изменения, можно считать, что периферические отделы плаценты играют резервную роль в развитии компенсаторио-приспособительных реакций.
Способы лечения герпесвирусной инфекции у беременных ограничены. Специфические препараты типа ацикловира применяются в основном местно, для снижения тяжести локальных симптомов. Вопрос о возможности системного применения таких препаратов дискутируется из-за отсутствия четких данных об их влиянии на плод [7, 11]. Имеются лишь единичные сообщения о применении ацикловира в поздние сроки беременности, что приводило к снижению частоты неонатального герпеса и в ряде случаев позволяло отказаться от родоразрешения путем кесарева сечения [8]. При решении вопроса о назначении химиотерапии (ацикловир и его аналоги) во время беременности и лактации следует оценивать соотношение предполагаемой пользы для матери и потенциального риска для плода и новорожденного. В связи с этим при герпесвирусной инфекции у беременных широко используется пассивная иммунизация [1, 6, 10]. Пациенткам проводилось лечение по схеме, принятой в отделении ведения беременных с высоким инфекционным риском Научного центра акушерства, гинекологии и перинатологии РАМП и основанной на внутривенном введении человеческого иммуноглобулина по 25 мл (1,25 г) через день 3 раза в I, II триместрах беременности и за 10-14 дней до предполагаемого срока родов.
Количество проведенных курсов лечения зависело от того, в каком сроке беременности возник рецидив заболевания или начато наблюдение за беременной. Поэтому из 104 пациенток 82 в течение беременности получали иммуноглобулинотерапию (из них 37 пациенткам проведено 3 курса, 26 - 2 курса, 19 - 1 курс), а 22 беременным лечение не проводилось, так как они поступили в клинику в родах.
После иммуноглобулинотерапии у большинства больных улучшалось общее состояние, исчезала угроза прерывания беременности, нормализовались показатели иммунного статуса (отмечалась четкая тенденция к увеличению числа Т-лимфоцитов (CD3+), за счет увеличения содержания Т-хелперов (CD4+).
Кроме того, необходимо отметить, что своевременно проведенная беременным иммуноглобулинотерапия способствовала более полной реализации компенсаторно-приспособительных возможностей последа. Это может быть обусловлено частичной нейтрализацией цитопатогенного действия вирусов. Причем, это касается не только вируса простого герпеса, но и ассоциированных с ним респираторных вирусов и бактерий. Известно, что иммуноглобулин способен вызывать агглютинацию и преципитацию бактериальных возбудителей, нейтрализацию их токсинов, усиливать фагоцитарную активность нейтрофилов и макрофагов. В плацентах пациенток, получавших иммуноглобулинотерапию, наблюдались развернутые пролиферативные изменения в синцитиотрофобласте и сосудистом русле ворсин в центральной, парацентральной и периферической частях плаценты, что сочеталось с увеличением количества терминальных ворсин, содержащих по 5-6 синцитио-капиллярных мембран. Это увеличивало общую поверхность диффузии и способствовало усилению трансплацентарного обмена веществ. На этом фоне отмечалось рождение детей с массой тела свыше 3000 г, в удовлетворительном состоянии и нормальным развитием в периоде новорожденности.
Отсутствие иммуноглобулинотерапии обусловливало наличие более развернутой картины поражения последа, что оказываю неблагоприятное влияние на течение беременности, состояние плода и новорожденного.
Абдоминальное родоразрешение путем кесарева сечения было произведено в 45,4% случаев из-за опасности инфицирования плода при прохождении через естественные родовые пути в сочетании с другими относительными показаниями, среди которых наиболее часто встречались возраст первородящей старше 30 лет, снижение генеративной функции, осложненное течение беременности, отягощенный акушерско-гинекологический анамнез, хроническая внутриутробная гипоксия плода.
Трудности в диагностике рецидивов и правильной оценке тяжести течения атипичной формы герпетической инфекции, а также отсутствие в связи с этим своевременной иммуноглобулинотерапии привели к развитию инфекционных заболеваний у 41,3% новорожденных. Кроме того, дети от матерей с атиничной формой по сравнению с детьми от матерей с типичной формой инфекции в 1,5 раза чаще рождались недоношенными, в 2 раза чаще - с признаками гипотрофии.
Таким образом, наличие генитальной герпетической инфекции приводит к выраженным изменениям в последе, особенно при ассоциации с другими вирусами или бактериальной флорой, что в свою очередь способствует развитию инфекционных заболеваний у новорожденных. Женщин с герпетической инфекцией следует относить к группе высокого риска развития осложнений во время беременности и плацентарной недостаточности. Проведение своевременной комплексной поэтапной реабилитации приводит к снижению частоты осложнений у матери и плода, способствует улучшению перинатальных исходов.
Цель изобретения - разработать способ оценки, подтверждающий, что обострение герпес-вирусной инфекции у беременной в период гестации становится причиной повышенного проникновения через фетоплацентарный барьер ворсинок плаценты арахидоновой кислоты в пуповинную кровь, что приводит к повреждению эндотелия кровеносных сосудов пуповины перекисями жирных кислот.
Арахидоновая жирная кислота является главным субстратом для синтеза эйкозаноидов у человека (Климов А.Н., Никульчева Н.Г., 1999). Она находится в фосфолипидах клеточных мембран и составляет около 1% свободных жирных кислот плазмы, циркулируя в виде комплекса с альбумином. Свободная арахидоновая кислота быстро метаболизируется, превращаясь в эйкозаноиды.
Арахидоновая кислота поступает в организм с пищей и частично синтезируется, что обеспечивает ее постоянное присутствие в организме человека. В составе липидов арахидоновая кислота находится в печени, головном мозгу. В фосфолипидах надпочечников арахидоновая кислота составляет около 20% от всех жирных кислот.
Арахидоновой кислоте принадлежит роль в регуляции лиганд-рецепторных взаимодействий, активности ионных каналов и регуляторных ферментов в качестве внутриклеточного мессенджера через взаимодействие с клеточными жирно-кислотно-связывающими белками. При активации клетки стимулы, изменяющие типы и геометрическую ориентацию фосфолипидов, и активность фосфолипазы А2, приводит к освобождению арахидоновой кислоты с последующим метаболизмом ее по циклооксигеназному или липоксигеназному пути (Сальмон Д.А., Хигс Г.А., 1998). Таким стимулом могут быть продукты свободнорадикального окисления липидов (Самойлова Е.В.и др.,2010).
Особое внимание уделяется метаболизму арахидоновой кислоты в тромбоцитах и эндотелии сосудов. Под воздействием циклооксигеназы в эндотелии сосудов образуются циклические эндоперекиси и простогландины, которые превращаются в тромбоксан A2 (TXA2) (Сальмон Д.А., Хигс Г.А., 1998). Тромбоксан А2 вызывает агрегацию тромбоцитов, тромбообразование, сужение сосудов, тканевой отек.
Освобождаемые при ферментном окислении арахидоновой кислоты свободные радикалы являются дополнительными факторами воспаления (Хорст А., 1982). Таким образом, увеличение содержания арахидоновой кислоты в крови плода или новорожденного становится сильным повреждающим фактором, особенно для эндотелия сосудов, поскольку происходит формирование перекисей жирных кислот, повреждающих стенку кровеносных сосудов.
Прототипом в исследовании мы избрали данные М.Т. Луценко и Н.А. Ишутиной (патент №2405155, зарегистрированный в Государственном реестре изобретений РФ 27 ноября 2010 г.). Авторами разработан способ определения содержания в периферической крови беременных арахидоновой кислоты при обострении герпес-вирусной инфекции, когда при титре антител к вирусу герпеса 1:3200 количество арахидоновой кислоты составляет 4,36±0,03%, при титре антител к вирусу герпеса 1:6400 - 5,12±0,03%, а при титре антител к вирусу герпеса 1:12800 - 5,64±0,02%.
Нарастание арахидоновой кислоты в крови беременной при обострении герпес-вирусной инфекции может явиться угрозой для ее проникновения через фетоплацентарный барьер в кровь плода. Поэтому в данной заявке, в отличие от предыдущей, мы представляем результаты анализа крови новорожденного и отмечаем:
1. При обострении герпес-вирусной инфекции у беременной в период гестации возбудитель проникает в пуповинную кровь, что регистрируется высоким титром антител к вирусу герпеса у новорожденных, родившихся от матерей, перенесших обострение герпес-вирусной инфекции в период гестации.
2. Фетоплацентарный барьер ворсинок плаценты пропускает в кровь плода при беременности, осложненной герпес-вирусной инфекцией, более чем в контроле, количество арахидоновой кислоты.
3. У новорожденных в кровеносных сосудах пуповины при повышенном содержании арахидоновой кислоты в крови эндотелий сосудов повреждается, что регистрируется высокой интенсивностью реакции на перекиси жирных кислот.
Заявленный способ имеет следующие приемы:
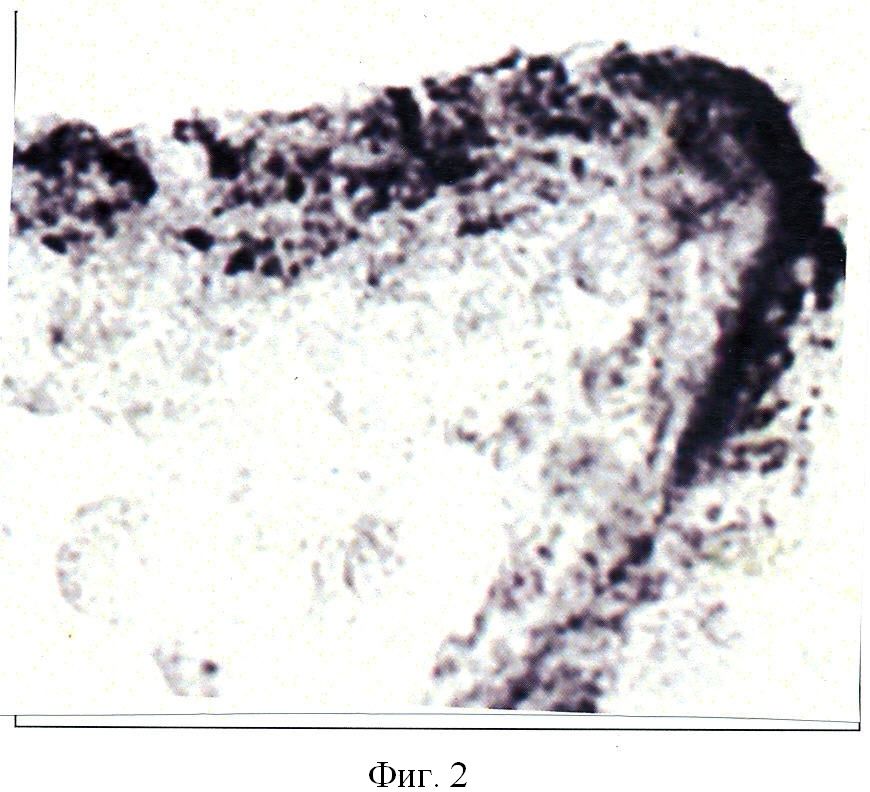
Гистохимические исследования (фигура 1, 2), отражающие повреждения эндотелия кровеносных сосудов пуповины новорожденного, проводились по методу Винклера-Шульце (Лили Р., 1969). Количественное содержание перекисей регистрировалось методом компьютерной цитофотометрии в условных единицах.
Исследования показали в пуповинной крови новорожденных, родившихся от матерей, перенесших обострение герпес-вирусной инфекции в период гестации, при титре антител к вирусу герпеса 1:3200 содержание арахидоновой кислоты было 5,72±0,38%, а при титре антител к вирусу герпеса 1:12800 в пуповинной крови новорожденных содержание арахидоновой кислоты нарастало до 6,63±0,34% (контроль - 5,24±0,21%). У новорожденных с повышенным содержанием в пуповинной крови арахидоновой кислоты в эндотелии кровеносных сосудов появлялась интенсивная реакция на перекиси жирных кислот - 45,0±0,8 усл. ед. (контроль - 15,8±0,65 усл. ед.).
Таким образом, при обострении герпес-вирусной инфекции во время гестации возбудитель проникает через фетоплацентарный барьер ворсинок плаценты в пуповинную кровь плода, и у новорожденного отмечается нарастание процентного содержания в крови арахидоновой кислоты, приводящее к повреждению эндотелия пуповинных сосудов, что создает угрозу развития в них тромбоза.
На фигуре 1 изображена реакция на перекиси жирных кислот в эндотелии артерии пуповины новорожденного, родившегося от матери, не болевшей в период гестации. Интенсивность реакции по Винклеру-Шульце 15,8±0,65 усл. ед. Содержание арахидоновой кислоты в пуповинной крови - 5,24±0,21%.
На фигуре 2 изображена реакция на перекиси жирных кислот по Винклеру-Шульце в эндотелии артерии пуповины новорожденного (титр антител к вирусу герпеса - 1:12800), мать которого перенесла в период гестации обострение герпес-вирусной инфекции. Интенсивность реакции на перекиси жирных кислот 45,0±0,8 усл. ед. (контроль - 15,8±0,65 усл. ед.). В пуповинной крови содержится 6,63±0,34% арахидоновой кислоты.
3. Луценко М.Т., Ишутина Н.А. Патент №2405155, зарегистрированный в Государственном реестре изобретений РФ 27 ноября 2010 г.
5. Самойлова Е.В., Пиркова А.А. и др. Влияние липидов ЛПНП на активность секреторной фосфолипазы А2 группы IIА// Бюллетень экспериментальной биологии и медицины. - 2010 - т.150, №7. - С.45-47.
6. Хорст А. Молекулярные основы патогенеза болезней /пер. с польского/. М.: Медицина, 1982. - 456 с.
Способ оценки влияния герпес-вирусной инфекции на проникновение арахидоновой кислоты в пуповинную кровь новорожденного от матерей, перенесших обострение герпес-вирусной инфекции в период гестации, характеризующийся тем, что в пуповинной крови новорожденного определяют титр антител в вирусу герпеса, и при увеличении титра антител к от 1:3200 до 1:12800 оценивают нарастание арахидоновой кислоты с 5,72±0,38% до 6,63±0,34%, что приводит к нарастанию перекисного окисления липидов в эндотелии кровеносных сосудов новорожденного и создает угрозу повреждения стенки сосудов пуповины до развития тромбоза. 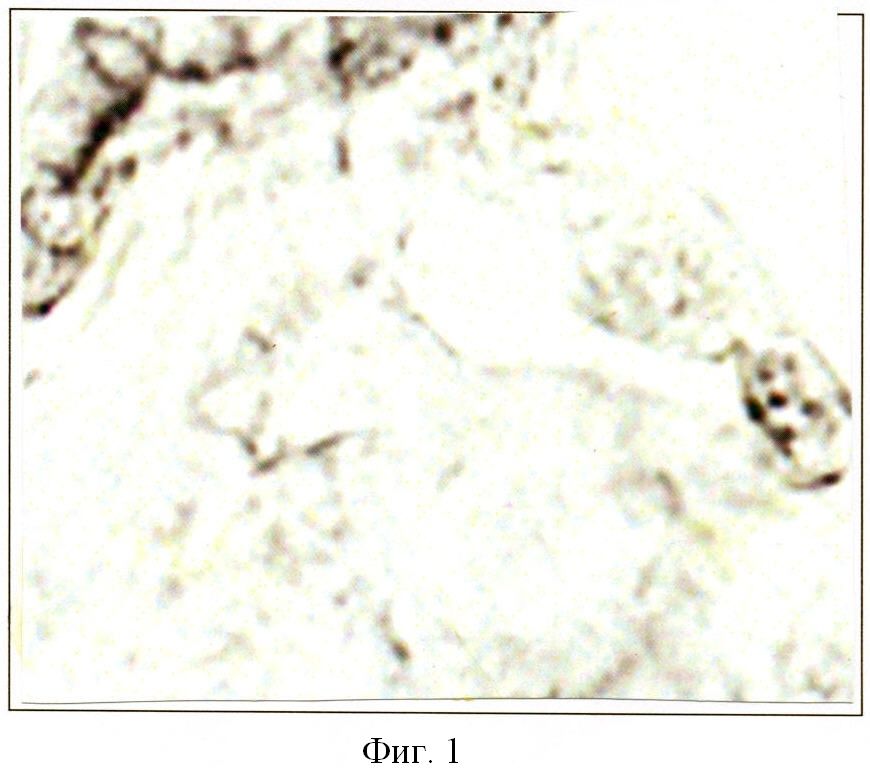
Читайте также:


