Что лечит краснуху ветрянку и свинку
Существует ряд инфекционных заболеваний, которые принято называть детскими, так как болеют ими в основном в детском возрасте. Как правило, ребенок заболевает детскими инфекциями только один раз, затем у него вырабатывается стойки иммунитет на всю жизнь. Детские инфекции – это корь, краснуха, скарлатина, ветрянка (ветряная оспа), свинка (эпидемический паротит) и коклюш.

Симптомы и лечение ветрянки у детей (ветряной оспы)
Если после непродолжительного повышения температуры тела, насморка и покраснения глаз/горла на теле ребенка появились высыпания, то любая мама поймет, что это ветрянка. Симптомы и лечение ветрянки у детей должны знать все родители, потому что важно не только вовремя диагностировать инфекцию, но и провести грамотное лечение.
Первым признаком ветрянки считается характерная сыпь – небольшие, красновато-розовые узелки с неровными краями, которые чаще всего появляются на лице и верхних конечностях. Через несколько часов на поверхности узелка образуется мелкий пузырек, который наполнен полупрозрачной желтоватой жидкостью. Через 8-12 часов пузырьки самостоятельно вскрываются, сыпь покрывается плотной корочкой, которая постепенно исчезает.
Инкубационный период ветрянки составляет 3-5 дней, на этом этапе выявить болезнь не представляется возможным. Родители должны при появлении первых симптомов ветряной оспы обратиться к врачу (вызвать его на дом), но какого-то специфического лечения назначено не будет. При ветрянке рекомендуется проводить симптоматическую терапию – например, ребенку могут понадобиться жаропонижающие средства, препараты, снимающие зуд кожи. Крайне редко врачи назначают Циклоферон, который способен препятствовать развитию гнойной бактериальной инфекции на фоне ветрянки, что значительно облегчает течение болезни.
Инфекция ветрянки в детском саду подразумевает его закрытие на карантин.
Симптомы и лечение скарлатины у детей
Скарлатина – это острое инфекционное заболевание, которое характеризуется интоксикацией, лихорадкой и обильной точечной сыпью. Источник инфекции – это больной ребенок, либо здоровый носитель стрептококков – именно этот патогенный микроорганизм провоцирует развитие скарлатины.
Симптомы и лечение скарлатины у детей хорошо известны врачам, поэтому проблем с диагностикой не будет. Данное заболевание всегда начинается остро, с резкого подъема температуры, вплоть до 39 градусов. Ребенок предъявляет жалобы на головную боль и тошноту, отмечается боль при глотании. Уже в конце первых суток заболевания появляется мелкая и зудящая сыпь, которая стремительно покрывает все тело. На ощупь кожные покровы становится чрезмерно сухими, напоминают наждачную бумагу.
Лечение скарлатины осуществляется на дому, только в случае тяжелого течения болезни ребенка могут поместить в стационар. Для подавления стрептококка назначают антибактериальную терапию, горло обязательно полощут раствором фурацилина или настоями ромашки/календулы. В обязательном порядке в рамках лечения скарлатины назначаются антигистаминные средства и витамины.
Симптомы и лечение коклюша у детей
Чаще всего коклюшем заражаются дети в возрасте до 5 лет, которые не были привиты. Принято считать, что наиболее опасен коклюш детям первого года жизни, в более старшем возрасте заболевание протекает легче.
Знать симптомы и лечение коклюша у детей нужно всем родителям, ведь эта болезнь инфекционная и больной ребенок может заразить всех окружающих детей. Как правило, болезнь начинается с небольшого повышения температуры, общей слабости и легкого кашля. Затем, через несколько дней, ребенка начинает беспокоить специфический кашель с надрывами и спазмами, услышав который, педиатр сразу же заподозрит коклюш. Примечательно, что до появления этого коклюшного кашля родители считают своего ребенка здоровым, но слегка простывшим – он может даже посещать дошкольное учреждение, что приводит к распространению инфекции.
Лечение назначает врач, предварительно сделав анализ на коклюш – бактериальный посев на биоматериал из глотки больного ребенка. Это, во-первых, дает возможность уточнить диагноз, а во-вторых, помогает выявить истинного возбудителя инфекции и подобрать грамотное/эффективное лечение.
Как правило, лечение проводится с помощью антибактериальных препаратов, назначаются также антигистаминные и противокашлевые средства.
Свинка, корь и краснуха
Эти заболевания также считаются инфекционными и опасными. Например, симптомы свинки у детей будут следующими:
-
повышение температуры до 40 градусов; боль в области уха; повышенное слюноотделение; боль при жевании и глотании; припухлость щеки со стороны пораженной околоушной железы.
Крайне редко, но может произойти поражение вирусом мозговых оболочек (разовьется менингит), почек, поджелудочной железы (прогрессирует панкреатит). У мальчиков эпидемический паротит чаще всего вызывает бесплодие, хотя и бывают исключения.
Среди детских инфекций есть два заболевания, которые имеют схожий признак – сыпь при кори и краснухе выглядит как скопление зерен манной крупы. Покраснение кожи в местах высыпаний будут характерными и для кори, и для краснухи. Считается отличным признаком, если девочка переболела краснухой в детстве – антитела к краснухе вырабатываются в организме на всю жизнь, и во время беременности это инфекционное заболевание не грозит. Если женщина перенесла краснуху во время беременности, то это чревато выкидышем, смертью плода или рождением ребенка с грубыми нарушениями в развитии. Женщине на этапе планирования беременности может быть сделана прививка от краснухи, что обезопасит ее и ее будущего малыша от проблем в будущем.
Профилактика детских инфекций
Сразу оговоримся, что профилактика – это вакцинация ребенка. Стоит знать, что прививки от ветрянки не существует, а корь, краснуху и скарлатину можно предупредить. Такая специфическая прививка переносится детьми хорошо, крайне редко после введения вакцины у малыша может подняться температура тела.
Многие родители отказываются от прививок, но профилактика краснухи и скарлатины по-другому просто невозможна, а последствия перенесенных инфекционных заболеваний могут быть действительно страшными, вплоть до полной инвалидизации.
По материалам сайта dobrobut.com
Здоровый образ жизни для Вас – это, прежде всего, …

Однако на самом деле эти инфекционные заболевания с такими несерьезными названиями таят в себе немало скрытых угроз ребенку, а для взрослых людей подчас представляют и реальную опасность здоровью.
Отличительным свойством вируса паротита является его абсолютная нечувствительность ко всем медицинским препаратам, включая антибиотики.
Вирус свинки передается чаще всего воздушно-капельным путем, хотя иногда заражение происходит через предметы, загрязненные слюной больного, например, детские игрушки или предметы обихода. В медицинской литературе также описаны редкие случаи внутриутробного заражения плода от больной матери. Больной человек становится опасным для окружающих уже в последние дни инкубационного периода, но особенно в течение первых 3-4 дней болезни. Длительность заразного периода составляет до девяти дней от клинического начала болезни.
Немалую лепту в распространение инфекции вносят больные со стертыми и бессимптомными формами.
Вопреки распространенному мнению о том, что свинка исключительно детская инфекция, медики утверждают: заболевание встречается в любом возрасте, хотя, действительно, наиболее подвержены ему дети дошкольного и младшего школьного возраста. При этом представители сильного пола, независимо от возраста, болеют эпидемическим паротитом в два раза чаще, чем их подруги.
Для свинки характерна сезонность подъемов и спадов заболеваемости. Максимум заболеваемости приходится на март-апрель, а минимум — на август-сентябрь. Периодические подъемы заболеваемости паротитом наблюдаются каждые 1-2 года.
Входными воротами для возбудителя свинки служат слизистые оболочки носоглотки. Болезнь не торопится проявить себя, поэтому инкубационный период эпидемического паротита составляет от 11 до 21 дня. Проникшие в кровь вирусы постепенно обосновываются в тканях околоушных и подчелюстных желез. Затем вирус с кровью разносится по всему организму и может нанести жестокий удар по поджелудочной железе, став причиной панкреатита, и по половым мужским железам — яичкам, вызывая их воспаление — орхит.
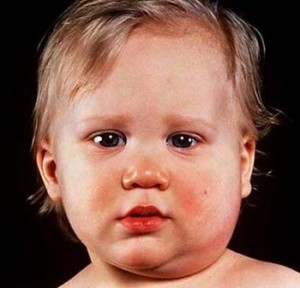
Как правило, заболевание начинается остро. К счастью, в большинстве случаев болезнь ограничивается поражением околоушных желез. Кожа над воспаленной железой напряжена, лоснится, припухлость может распространяться на шею. Увеличенные в размере околоушные железы выступают из-за сгиба нижней челюсти, и припухлость распространяется вперед на щеку и сзади. При значительном увеличении околоушных желез ушные раковины оттопыриваются, а мочка уха поднимается кверху. Из-за этого лицо больного становится одутловатым и принимает своеобразные очертания, которые и стали основанием для происхождения названия болезни — свинка. Чаще этот процесс начинается с одной стороны, а спустя день-два переходит и на другую сторону. Иногда поражаются не только околоушные, но и подчелюстные и подъязычные железы.
Отеки при паротите болезненны — больному тяжело жевать и глотать, отмечается резкая боль впереди и позади мочки уха.
Боль в области уха, как правило, усиливается при разговоре или жевании. Припухлость железок сохраняется от 7 до 10 дней, потом, при отсутствии осложнений, спадает.
Воспаление слюнных желез при свинке сопровождается значительным повышением температуры, которая может достигать 39,5-40 градусов. Температура сопровождается симптомами общей интоксикации: слабостью, недомоганием, болями в мышцах, головной болью, ознобом, нарушением сна и аппетита.
Но главная опасность коварной свинки таится в ее осложнениях, когда поражается нервная система, поджелудочная железа, предстательная железа и яички у мужчин, и молочные железы и яичники у женщин.
Результатом поражения нервной системы у детей становится развитие вирусного менингоэнцефалита — воспаления мягкой мозговой оболочки и мозга. В таких случаях кроме высокой температуры отмечаются выраженная вялость, сонливость, нарушение сознания. Поражение мозга в результате паротита — очень тяжелое осложнение, Последующем приводит к частым головным болям, судорогам, глухоте, нарушениям зрения.
Другое серьезное осложнение свинки — воспаление поджелудочной железы, или панкреатит, проявляется сильными болями в животе, частой рвотой, нарушениями стула.
При орхите пациенты жалуются на нестерпимую боль в области яичек, которая отдает в пах или распространяется по ходу семенного канатика.Яичко увеличивается в размерах, становится плотным, болезненным, мошонка отечна. При этом орхит может развиться как изолированно, так и одновременно с поражением слюнных желез. Особенно опасен паротит для подростков во время полового созревания. По статистике,
Поэтому для подростков, которые не переболели свинкой, особенно важна прививка против паротита.
У взрослых заболевание протекает еще тяжелее, чем у детей. Отмечаются симптомы выраженной интоксикации, дольше держится высокая температура тела, а главное, намного чаще возникают осложнения и поражаются половые железы, что вызывает бесплодие и нарушение половых функций, вплоть до импотенции.
Лечат свинку обычно дома, однако пребывание такого пациента в квартире требует повышенных мер предосторожности: ношения маски, использования индивидуальной посуды, проветривания комнаты больного.
Специального препарата, который обладал бы направленным действием против вируса эпидемического паротита, в настоящее время не существует, впрочем, никакого противовирусного лечения паротит не требует. Медикаменты при лечении свинки применяются только симптоматически: чаще всего это жаропонижающие средства для снижения высокой температуры (парацетамол, солпафлекс, бруфен). Антибиотики, сульфаниламидные препараты при неосложненном эпидемическом паротите противопоказаны.
Если температура ребенка не превышает 38°С, не нужно ее сбивать, так как в этот период организм сам борется с инфекцией.
Ребенок во время болезни зачастую много капризничает, требует повышенного внимания, но не стоит впадать в панику. Спокойное и ровное поведение поможет и вам, и ребенку пережить трудный период. Если ребенку необходим постельный режим, но его сложно удержать в постели, советуем посидеть с ним рядом, почитать ему книгу, поговорить на приятные темы, поиграть в тихие игры. При повышенной температуре у ребенка часто снижен аппетит, но не надо заставлять его есть насильно. Питание должно быть легкоусвояемым и полезным.
На область воспаленных желез рекомендуется накладывать согревающую повязку или успокаивающие пасты, которые в подогретом состоянии наносятся на распухшие железы.
. Больному паротитом как минимум в течение 10 дней необходимо соблюдать постельный режим.Пища в первые дни болезни должна иметь полужидкую консистенцию.
Больным с выраженным воспалением слюнных желез назначается молочно-растительная диета, количество потребляемого белого хлеба, жиров, грубой клетчатки должно быть ограничено. Не следует давать больному кислых соков и цитрусовых, которые раздражают слюнные железы. После каждого приема пищи надо полоскать рот кипяченой водой или 2%-ным раствором гидрокарбоната натрия.
В случае развития осложнений, когда свинка вызвала поражение центральной нервной системы или воспаление яичка, больного необходимо

госпитализировать. При орхите назначают строгий постельный режим, ношение суспензория, холод в первые 2-3 дня, антигистаминные препараты (димедрол, тавегил, супрастин), противовоспалительные препараты, обезболивающие средства. При резко выраженном отеке мошонки и увеличении яичек наряду с консервативной терапией применяют хирургическое лечение — рассечение белочной оболочки яичек.
После перенесенного заболевания паротитом любой степени тяжести в большинстве случаев развивается невосприимчивость к повторному заражению.
Основное средство профилактики паротитасреди детей — это вакцинация, которая проводится сначала в 12-15 месяцев, а во второй раз — в 6-7 лет.
Сторонники вакцинации маленьких детей, в свою очередь, говорят о том, что осложнения паротита возможны в любом возрасте, и для того, чтобы избежать их, прививку против паротита лучше сделать.
Прививка против паротита во время беременности противопоказана из-за возможного риска осложнений со стороны плода. И, разумеется, контакты с больным паротитом должны быть прекращены на срок не менее 21 дня от начала заболевания.
• В эмалированную кружку положить 100 г льняного семени, залить 100 мл кипятка и варить на медленном огне до образования густой каши, часто помешивая. Остудить, переложить в стеклянную баночку, добавить 1 ст. ложку меда, хорошо перемешать и накрыть крышкой. Разминать полученную кашу с медом в виде лепешек, прикладывать к припухлостям в виде компресса.
• 1/2 ст. ложки мелко нарезанныхцветков липы мелколистной заварить в стакане кипятка; настаивать в течение 20 минут, процедить. Принимать по 1/2 стакана 2-3 раза в день.
• 1 ст. ложку измельченной травы шалфея залить стаканом кипятка, настоять 30 минут, процедить. Полоскать горло и полость рта 3-4 раза в день.
• 1 ст. ложку измельченных цветков ромашки аптечной залить стаканом кипятка, настоять 30 минут, процедить. Полоскать горло и полость рта 3-4 раза в день.
• В 1 л холодной воды положить 5 ст. ложек сухих растертых ягод шиповника. Поставить на огонь, кипятить 10 минут. Настоять, укутав, 8-10 часов. Можно пить с медом, вареньем, сахаром. Пить в течение недели, постепенно уменьшая количество приемов.
взять теплую и чистую солому, на которой только что лежала свинья, положить солому на красную шерстяную или фланелевую тряпку и привязать на шею; болезнь проходит в течение трех дней.
Порой девичьи щеки заливает не только яркий румянец, но и красноватая сыпь, давшая название
Долгое время это заболевание считали лишь легкой формой кори и только в 1834 году краснуху признали за вполне самостоятельное заболевание. Однако до середины двадцатого века серьезного значения краснухе не придавалось: подумаешь, мол, легкая детская хворь. Но гром грянул, когда австралийский врач Н. Грегг убедительно доказал, что краснуха может стать причиной рождения ребенка со страшными уродствами. И тогда краснухой ученые впервые занялись всерьез.
Оказалось, что причиной краснухи, так же как и эпидемического паротита, служит вирус, содержащий ДНК. Во внешней среде возбудитель болезни быстро погибает при высушивании, под влиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ. .
Источником инфекции может быть больной краснухой или человек, у которого инфекция протекает в стертой форме, без сыпи, а также дети с врожденной краснухой, в организме которых вирус может сохраняться до двух лет. Заразным человек становится еще за неделю до появления сыпи и в течение недели после высыпания.Заражение происходит воздушно-капельным путем (у беременных — через плаценту).
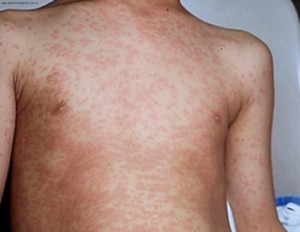
Скрытый (инкубационный) период длится от 11 до 24 дней (чаще 16-20 дней). Первым симптомом, обращающим на себя внимание, становится бледно-красноватая сыпь на лице, которая появляется уже в начале болезни. Чаще сыпь вначале замечают на лице, а затем в течение суток она появляется на туловище и на конечностях. Сыпь наиболее обильна на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. На лице сыпь менее выражена, чем на туловище, элементы сыпи расположены на фоне нормальной кожи. Основным элементом сыпи является маленькое пятно (Диаметром 5-7 мм), не возвышающееся над уровнем кожи, исчезающее при надавливании на кожу или при растягивании ее.
Иногда больные дети жалуются на легкий зуд, небольшую слабость, недомогание, умеренную головную боль, боли в мышцах и суставах. Температура тела может повышаться до 38-39 градусов, хотя нередко столбик градусника не поднимается выше нормальных цифр.
При осмотре отмечаются слабо выраженные симптомы воспаления верхних дыхательных путей, небольшое покраснение зева, на мягком нёбе иногда можно увидеть мелкие красные элементы (пятна Форхгеймера). Одним из симптомов краснухи бывают увеличенные и болезненные шейные и затылочные лимфатические узлы. Через два-три дня сыпь постепенно исчезает, состояние больного улучшается, и вскоре наступает полное выздоровление. После перенесенной в детстве краснухи у человека появляется достаточно длительный иммунитет.
Если нет осложнений, то детей лечат дома. Лечение симптоматическое, режим постельный в период высыпаний. При наличии сопутствующих заболеваний, тяжелом течении или малом возрасте детей необходимо госпитализировать.
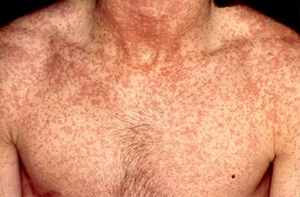
Чаще всего у взрослых при краснухе отмечаются общее недомогание, сильная головная боль, ознобы, лихорадка с высокой температурой, ломота в мышцах и суставах. Часто возникают сильный насморк, болезненность и чувство першения в горле, кашель.
Сыпь у взрослых обычно обильнее, чем у детей, пятна часто сливаются, образуя сплошные поля, особенно в области спины и ягодиц. При этом сыпь держится до пяти дней и дольше.
Более того, у взрослых пациентов краснуха дает немало серьезных осложнений, среди которых наиболее частыми являются артриты (30% у мужчин, 5-6% у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после исчезновения сыпи и держатся 5-10 дней. Более редкое осложнение — тромбоцитопеническая пурпура, которая характеризуется сыпью на коже (похожей на кровоизлияния), кровотечением из десен, гематурией.
При краснушных артритах назначают делагил, антигистамин- ные препараты, нестероидные противовоспалительные средства (бруфен, диклофенак), комплекс витаминов.
В Украине каждая пятая женщина не обладает достаточным иммунитетом против краснухи, при этом врачи с тревогой говорят, что в последние годы отмечается устойчивый рост заболеваемости среди взрослых. Как следствие, около 15% всех врожденных уродств обусловлено именно краснухой. По оценкам Всемирной организации здравоохранения (ВОЗ), всего на планете краснуха ежегодно калечит около 300 тысяч детей.
Заболевание краснухой на 3-4-й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9-12-й неделе — в 15% и на 13-16-й неделе — в 7% случаев.Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные порог).
Также к синдрому врожденной краснухи (СВК) относят дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость), внутренних органов (желтуха, увеличение печени, миокардит и др.) и костей (участки разрежения костной ткани длинных трубчатых костей). В 15% случаев краснуха у беременных приводит к выкидышу.
Если же заражение вирусом краснухи происходит на поздних сроках или аборт по медицинским показаниям-невозможен, то беременной вводят определенную дозу иммуноглобулина и затем пытаются поддерживать беременность и здоровье плода и будущего малыша.
Для специфической профилактики в некоторых странах разработана и успешно применяется живая ослабленная вакцина.
Основной целью иммунизации является предупреждение врожденной краснухи у девушек в возрасте 14-15 лет (в некоторых странах — 10-14 и даже 9-11 лет).
До введения в практику активной иммунизации краснуха встречалась в виде эпидемических вспышек с интервалом 6- 9 лет. После введения прививок отмечается резкое снижение заболеваемости. Так, в США в 1964 г. было зарегистрировано более 1,8 млн. больных краснухой, причем в результате врожденной краснухи родилось свыше 20 ООО детей с аномалиями развития. В 1984 г. краснухой заболело всего 745 человек.
Вакцину вводят подкожно или внутримышечно в 12-15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у всех привитых и сохраняется около 20 лет.
При сильном зуде растворить 1/2 стакана пищевой соды в ванночке с теплой водой и прикладывать намоченные салфетки 2-3 раза в день к зудящей коже на 10 минут.
Растворить 1/10 ч. ложки марганцовки в ванночке с теплой водой (чтобы получился раствор бледно-розового цвета) и прикладывать намоченные салфетки также по 2-3 раза в день к зудящей коже на Юминут.
Взять корень алтея, корень солодки, корень девясила высокого в равных частях. 2 ч. ложки смеси заварить в стакане кипятка, кипятить 10 минут, процедить. Принимать по 1/4 стакана каждые 3 часа.
1 ст. ложку цветков липы залить стаканом горячей воды, прокипятить. Пить на ночь по 1/2 стакана.
Взять 30 г плодов малины на стакан кипятка. Настаивать после заварки в течение 20 минут. Пить на ночь по 1/2 стакана.
Взять плоды шиповника и ягоды черной смородины в соотношении — 1:1; или плоды шиповника и ягоды брусники 1:1; либо плоды шиповника — 3 части, ягоды брусники — 1 часть, листья крапивы — 3 части. Заварить в кипятке и принимать как чай три раза в день.
Взяты 1 ст. ложку измельченных корней свежей петрушки и заварить стаканом кипятка. Настоять, процедить. Принимать по 1 ст. ложке четыре раза в день.
Этой болезнью лучше переболеть в детстве, уверены многие родители. Врачи же считают, что лучше ею вовсе не болеть, потому что ветрянка не так проста, как кажется.
Ветрянка – это не только когда ты с головы до пяток становишься пятнистым, но и сильный зуд, который сопровождает сыпь. Это плохой сон, изматывающее желание почесать сразу все тело (пузырьки появляются даже на слизистых) и запрет делать это, чтобы не занести другую инфекцию и не ходить остаток жизни со шрамами. А еще ветрянка – это температура и симптомы ОРВИ, которыми эта болезнь начинается: головная боль и боль в животе, слабость и боль в горле. Так себе удовольствие.
Высыпания, которые появляются при ветрянке, обычно проходят без следа, но не всегда. Можно совершенно не чесать их и никак не травмировать, а все равно обзавестись шрамами на самых видных местах на всю жизнь. Кроме того, ветрянка в детстве – это риск такой болезни, как опоясывающий герпес, в будущем. Вирус не покидает организм, однажды в него проникнув, и с годами, обычно ближе к пожилому возрасту, вызывает герпес зостер – очень неприятное вирусное заболевание. Оно проявляется сыпью и сильной болью в области высыпаний, которые могут длиться неделю и дольше.
В детских садах не случайно объявляют карантин, как только у кого-то из детей обнаруживается ветрянка. Инфекция очень заразная – до 90 процентов не болевших и не привитых заражаются при обычном бытовом контакте. При этом заразным больной остается довольно долго: опасный период начинается за пару дней до появления сыпи (когда болезнь либо никак не проявляется, либо проходит, как легкая ОРВИ) и заканчивается через 5 суток после того, как появится последний ветряночный пузырек.
В большинстве случаев ветрянка проходит без последствий, но не всегда. Таковые вполне могут быть – например энцефалит, менингит или неврит лицевого нерва. Ветряночный энцефалит может начаться с банального насморка и кашля, а потом обернуться вялостью, рвотой, головной болью, судорогами и коматозным состоянием. К сожалению, никто не может сказать, как будет болеть ветрянкой ребенок – легко или с осложнениями. И какими они будут – останутся шрамы на коже, разовьется ветряночная пневмония или энцефалит.
Те же, кому пришлось перенести ветрянку уже в недетском возрасте, подтвердят: это очень тяжело и довольно долго. Дело в том, что иммунитет взрослого человека сильнее и активнее реагирует на эту инфекцию. Вирус к тому же по не известным науке причинам развивается у взрослых людей активнее, поэтому и осложнения у них встречаются чаще.
Латинское название краснухи – рубелла – напоминает старомодное женское имя. Но женщинам лучше никогда с ней не сталкиваться. Как и мужчинам, впрочем.
У краснухи есть и другие названия. Например, трехдневная корь – из-за длительности сыпи. Или немецкая корь – из-за того, что впервые она была описана немецким врачом Хофманом. Или третья болезнь – из-за места, которое она занимала раньше в списке инфекций, вызывающих сыпь.
Школьный коллектив, конечно, не настолько тесный, как детсадовский, но все равно представляет повышенную опасность в плане распространения инфекций. И в том числе краснухи, которая довольно заразная. Про нее в случае с подростками стоит помнить, что чем человек старше, тем тяжелее переносятся типично детские инфекции. Кстати, заразной краснуха бывает достаточно долго – за неделю до сыпи и еще две недели после.
Как ни странно на первый взгляд, вакцинация детей от краснухи важна для взрослых – для женщин детородного возраста. Главная опасность этой инфекции в том, что при заражении во время беременности она может вызвать выкидыш и серьезные патологии у плода – слепоту, глухоту, пороки сердца. Именно поэтому всем женщинам настоятельно советуют перед беременностью сдать анализ на антитела к краснухе и, если он отрицательный, привиться – за 3 месяца до даты предполагаемого зачатия. Если же так получилось, что беременность наступила, а защиты от краснухи нет, рекомендуют избегать детских коллективов, особенно в первый триместр. В этот период риск, что инфекция повлияет на зародыш, составляет 25 процентов.
Прививку от краснухи делают не только девочкам (до 25 лет), но и мальчикам – до 18 лет, чтобы они не стали источником инфекции. По Национальному календарю вакцинацию проводят в 1 год, а ревакцинацию – в 6 лет. Прививка нужна и позже, если была введена только одна доза или нет информации о том, был ли человек привит или болел ли краснухой ранее.
Невероятно, но факт: 21 тысяча человек в Европе заразились корью в прошлом году. Врачи говорят, что эпидемия стала возможна из-за отказа прививаться, а еще из-за слишком легкомысленного отношения к кори как таковой.
Корь называют летучей инфекцией за ее чрезвычайную способность передаваться между людьми. Она стопроцентно заразна для человека, который не был привит и не болел раньше. Ходят байки, что корь может передаваться по этажам через вентиляцию, но это не так. Тем не менее для заражения совершенно не обязательно целовать заболевшего или пить с ним из одной кружки – достаточно просто находиться с ним в комнате, даже на расстоянии 50 метров.
Корь лечат в инфекционных отделениях больниц и никогда дома не только из-за ее заразности. Эта детская инфекция может протекать не по-детски тяжело. И чем старше больной, тем тяжелее – таковы особенности иммунного ответа у взрослых. Дети тоже могут болеть достаточно трудно, причем и от осложнений они не застрахованы. По статистике во время нынешней европейской вспышки кори в каждом третьем случае болезни возникали осложнения.
Кроме того, что корь может протекать очень тяжело, она еще и не лечится – нет никаких специфических лекарств, которые могли бы сразу помочь. Антибиотики на корь не действуют. Болеть ею приходится по полной, пройдя через все неприятности.
Маскируется корь под ОРВИ. На первых порах, пока еще нет сыпи, симптомы практически такие же, как и при респираторном вирусном заболевании. Тем и коварна корь, что в это время больной уже заразен, более того, в случае с корью заразен он чрезвычайно. Именно поэтому врачи советуют родителям, чьи дети еще по возрасту не могут быть вакцинированы от кори (прививку делают только в 12 месяцев, иногда, если есть вспышка, это можно сделать в 9), держаться подальше от детей с симптомами ОРВИ и пореже посещать детские коллективы.
Корь может прийти не одна, а с ларингитом, отитом, поражением почек, коревой пневмонией и даже энцефалитом. Подострый склерозирующий панэнцефалит, который корь хоть и редко, но все-таки может спровоцировать, – это очень тяжелая и, к сожалению, фатальная история. В этом случае вирус кори проникает в центральную нервную систему и остается там навсегда, иммунная система пытается с ним бороться, из-за чего в головном мозге возникает хроническое воспаление. Медленно, но неуклонно нарушается работа мозга, и в конце концов человек погибает.
Так что от кори умирают. Это может случиться как через несколько лет (у склерозирующего панэнцефалита симптомы такие, что мало кто будет бить тревогу – это слабость, утомляемость), так и стремительно. Из 21 тысячи заболевших европейцев умерли 35. Особенно уязвимы дети: например, ребенок младше 2 лет с корью должен находиться в стационаре, потому что велик риск развития острого ларингита и его тяжелой формы – ложного крупа, который может привести к смерти. Когда на теле появляется сыпь (обычно через 5 дней от появления первых симптомов), родители думают, что болезнь уже отступает, однако именно в это время выше всего риск ларингита и коревой пневмонии, которая тоже может закончиться смертью.
Врачи говорят, что выросшие в постсоветское время люди вполне могут и не иметь прививки от кори. Если информации об этом нет и неизвестно, болел ли человек в детстве, можно сделать анализ крови на антитела к кори (такой сейчас требуют, например, у мужчин в том случае, если они хотят присутствовать на родах жены). Однако можно подстраховаться прививкой и без такого анализа, лишней она не будет.
Читайте также:


