Вакцина от коронавируса moderna
Как действует вакцина?
Кто работает над разработкой вакцины и лекарств?
Также над лекарствами работает японская компания Takeda ― за основу служат антитела из крови людей, которые уже переболели коронавирусом.
Поскольку все коронавирусы содержат материал для самовоспроизводства молекулы РНК, то и вакцины имеют в основе эти молекулы. Над такими РНК-содержащими вакцинами работают китайская CanSino Biologics, американская Arcturus Therapeutics, немецкие CureVac и BioNTech. А Фонд Билла и Миранды Гейтс спонсирует работу над вакциной американских Inovio Pharmaceuticals и китайской Beijing Advaccine Biotechnology.
Но пока всех опережает Moderna Therapeutics из США ― они начали испытания уже через 42 дня после того, как расшифровали последовательность молекулы РНК коронавируса.
Сколько это будет продолжаться?
Глава Еврокомиссии Урсула фон дер Ляен заявляла, что немецкая компания CureVac может создать вакцину уже осенью ― и пока это самый оптимистичный прогноз. Остальные компании планируют запустить вакцину или лекарство в производство как минимум за год-полтора ― например, Takeda.
Процесс осложняется еще и тем, что большинство разработчиков не имеют достаточно мощности, чтобы изготовить большие объемы вакцины.
Почему нельзя быстрее?
Для совершенствования большинства вакцин, которые человечество использует, понадобилось от 5 до 15 лет. Поэтому столь длительный процесс ― это нормально.
Перед запуском в производство вакцина проходит несколько этапов испытаний ― лабораторное тестирование на животных и три испытания на добровольцах. Сначала тестируют на небольшом количестве здоровых людей, потом ― на несколько большем количестве людей, которые живут в зоне распространения вируса, и тогда в случае успеха ― на тысячах инфицированных в зоне распространения.
Без подтверждения безопасности и действенности вакцины ее не могут производить и использовать. Но для создания вакцины против коронавируса этап тестирования на животных пропускают, чтобы ускорить процесс.
В США уже начали тестировать вакцину на людях.
Информационная гигиена не менее важна чем личная. Мы работаем даже в условиях карантина и заботимся о новостях, которые вы получаете! Поддержите нас на платформе Спiльнокошт! Поддержите независимую журналистику
А вакцина точно будет действенной?
Коронавирусы ― это отдельная семья, в которую входит более 30 вирусов. Против ни одного из них не существует вакцины. Вспышки коронавирусных инфекций случались в 2002 и 2015 годах, ученые брались за создание вакцины или лекарства, но поскольку вспышки проходили, дорогостоящие исследования замораживали.
Елена Мошинец, кандидат биологических наук, которая работает в Институте молекулярной биологии и генетики НАНУ, отмечает: никто не дает гарантий, что антитела, сформированные в результате вакцинации, будут иметь профилактический эффект.
Ученая считает, что следует учитывать тот факт, что большинство людей переболели в легкой форме и всего за несколько дней. Часто это означает, что подействовал неспецифический иммунитет, который организм использует для борьбы с любыми антигенами.
Можно ли использовать другие методы?
Ни вакцины, ни лекарств, ни профилактических препаратов против COVID-19 пока не существует.
В качестве возможных вспомогательных препаратов тестируют лекарства против гриппа или туберкулеза. Также проверяют эффективность хлорокина, который используют в борьбе с малярией. В действенности хлорокина уверен, в частности, президент США Дональд Трамп. Одни исследования утверждают, что значительного результата использование хлорокина не имело. В тоже время гидроксохлорокин, его менее токсическое производное вещество, считают эффективным при лабораторных тестированиях.
Ученые ожидают результаты испытаний на добровольцах уже летом. Хотя хлорокин уже начали применять для лечения в отдельных случаях, нужную дозу и способ применения покажут только дальнейшие исследования.

Примерно 35 компаний и академических исследовательских учреждений в мире соревнуются в гонке по созданию вакцины против коронавируса. Четыре из этих компаний уже испытывают свои версии вакцин на животных, а одна из этих вакцин будет уже сейчас испытываться на людях. Но до массового применения успешной вакцины в масштабах всего мира еще довольно далеко, предупреждают специалисты.
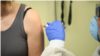
Биотехническая компания Moderna, участвующая в мировых гонках за вакциной против коронавируса и базирующаяся в американском Бостоне, уже сейчас начинает тесты на людях.
Как отмечает американский журнал Time, вакцина была разработана в течение 42 дней, и в начале апреля уже начинаются ее испытания на людях.
Почему так долго ждать вакцину?
Потому что, даже когда вакцина разработана, начинается длительное время ее испытания ‒ сначала, возможно, на животных, а затем на людях.
Клиническое тестирование является обязательным условием для утверждения вакцины регуляторными органами.
На первой стадии вакцину испытывают на нескольких десятках здоровых добровольцев, вакцина проходит тестирование на безопасность, врачи внимательно наблюдают за побочными эффектами (если они есть).
На второй стадии уже привлекают несколько сотен людей ‒ обычно в тех регионах планеты, где есть вспышка эпидемии, и смотрят, насколько эффективна вакцина.
На третьей стадии делают то же самое, но уже на нескольких тысячах человек.
Но не обязательно с новыми недугами должны бороться новые вакцины.
Эту противотуберкулезную вакцину используют уже около 100 лет (ее название ‒ бацилла Калметт-Гуэрина или BCG), пишет агентство Bloomberg.
Также, например, американская фармацевтическая компания Johnson&Johnson заявила, что испытания на людях ее экспериментальной вакцины против коронавируса начнутся уже в сентябре, но вакцина будет готова для использования в критических случаях лишь в начале следующего года.
30 марта руководство компании сообщило, что совместно с Министерством здравоохранения и социальных услуг США выделяет 1 миллиард долларов на разработку вакцины. Если испытания на людях пройдут удачно, они готовы изготовить более чем миллиард доз вакцины.
После этого в течение нескольких недель компания планирует увеличить производство, чтобы к середине 2021 года иметь уже несколько сотен миллионов доз, а к концу 2021 года ‒ миллиард доз вакцины.
Другие препятствия
Также, говорят эксперты-вирусологи, длительным является и время для принятия вакцины регуляторными органами. Хотя в условиях мировой пандемии процессы могут ускоряться, учитывая и то, что вакцина против коронавируса может принести огромные прибыли ее изобретателям и производителям.

Еще одно препятствие: если будет разработана действующая вакцина против коронавируса, то она сразу понадобится в очень большом, промышленном количестве.
Возникает вопрос: а какие страны смогут получить эту вакцину? Во время предыдущих эпидемий вакцину раскупали богатые страны. И что если, например, Индия ‒ мощное фармацевтическое государство ‒ захочет сначала выработать вакцины для своих 1,3 миллиарда жителей, а не на экспорт?
Коронавирус SARS-CoV-2, ранее известный как 2019-nCoV, обнаружили в Китае в конце 2019 года.
Он вызывает заболевания COVID-19. В некоторых случаях течение болезни легкое, в других – с симптомами простуды и гриппа, в том числе с высокой температурой и кашлем. Это может перерасти в пневмонию, которая может быть смертельной. Большинство больных выздоравливает; умирают преимущественно люди с ослабленной иммунной системой, в частности пожилые.
11 марта 2020 года Всемирная организация здравоохранения признала вспышку заболевания, вызываемого новым коронавирусом, пандемией.

Как рассказывало Радио Свобода, в мире тестируются десятки потенциальных препаратов, которые могут помочь в лечении коронавирусной инфекции COVID-19. И хотя среди них есть перспективные кандидаты, исследования этих лекарств займут еще месяцы, а пока они могут быть использованы разве что в качестве экспериментальной терапии или в особенно тяжелых случаях. С точки зрения перспектив пандемии большее значение имеет другая работа, идущая параллельно – разработка вакцин. Как скоро может появиться эффективная вакцина против коронавируса?
Вакцина – препарат, обеспечивающий активацию приобретенного иммунитета. С помощью вакцинации человечеству удалось полностью (как оспу) или почти полностью (как полиомиелит) победить многие опасные болезни. В то же время вакцинация – не панацея. Так, из-за частых мутаций вируса прививки от гриппа хотя и, безусловно, полезны, но не гарантируют, что заражения не произойдет. Пока сложно сказать, насколько успешными могут стать прививки от коронавируса, но их главная проблема даже не в этом, а в том, что ждать вакцину придется еще не меньше года.
Несмотря на огромный прогресс мировой науки в биотехнологиях, создание новых вакцин остается сложным, а главное, занимающим много времени делом, особенно учитывая обязательные фазы клинических испытаний. Так, эффективная вакцина против вируса, вызывающего лихорадку Эбола (мировая эпидемия пришлась на 2013–2016 годы, хотя локальные вспышки, главным образом в африканских странах, случаются ежегодно), была официально допущена на рынок только в конце 2019 года. А вакцина от SARS (тяжелого острого респираторного синдрома), коронавирусного "предшественника" нынешней COVID-19, так и не была создана: эпидемия началась в ноябре 2002 года и фактически закончилась в июне 2003-го, несколько вариантов вакцины исследовались, но разработки так и не были завершены (зато могут пригодиться теперь).
Сейчас, впрочем, человечество столкнулось с проблемой другого масштаба, и количество научных групп, финансов и других ресурсов, которые мир готов потратить на разработку вакцины от COVID-19, беспрецедентно. В общей сложности работа идет над несколькими десятками вакцин. Клинические исследования, необходимые для проверки эффективности и безопасности нового препарата, также будут проходить в ускоренном порядке, что, кстати, уже вызывает беспокойство экспертов.
В этом обзоре Радио Свобода расскажет о нескольких подходах к разработке вакцины от COVID-19 и тех препаратах, которые могут оказаться доступными и появиться в мировой системе здравоохранения раньше других.

Считается, что первая вакцина была применена в конце XVIII века против оспы (vaccinia – "коровья оспа" на латыни). Английский врач Эдвард Дженнер сделал несколько надрезов на коже 8-летнего мальчика ланцетом, которым ранее вскрывал язвочки на руке зараженной оспой доярки. Это надолго определило основной принцип вакцинации, который был сформулирован намного позже, – провоцирование развития иммунитета с помощью ослабленного патогенного микроорганизма. Со временем стало понятно, что активировать приобретенный иммунитет можно не только с помощью живых патогенов, но и с помощью инактивированных (мертвых) микроорганизмов или даже их отдельных частей (белков).
На сегодняшний день разработаны еще более продвинутые подходы, так называемые ДНК- и мРНК-вакцины. Как раз к таким относится часть исследуемых препаратов против COVID-19. И ДНК-, и мРНК-вакцины предполагают введение в живую клетку специального генетического материала, который запускает производство белков патогенов уже внутри организма, – а это, в свою очередь, вызывает иммунную реакцию. Фактически идея заключается в том, чтобы представить организму для тренировки не мишени, а инструкции по их созданию. Такие вакцины имеют по сравнению с традиционными ряд преимуществ, одно из важнейших в условиях пандемии – легче наладить их массовое производство. При этом ДНК-вакцины можно производить даже в больших объемах, чем мРНК-вакцины, но и вводить потребуется большие дозы, причем с помощью особых устройств, массовое изготовление которых может стать проблемой. Есть и другой момент: оба класса вакцин разрабатываются сравнительно недавно, примерно с начала этого века, и пока ни разу не были одобрены для клинического использования. В то же время в ветеринарной практике уже применяются несколько ДНК-вакцин.
Для того чтобы вакцина получила одобрение, она должна успешно пройти несколько этапов исследований: доклинические (в пробирке и на животных) – проверяется общая безопасность и наличие иммунного ответа, и три фазы клинических исследований на добровольцах – проверка безопасности, определение дозы и проверка эффективности.
Согласно предварительной таблице ВОЗ, по состоянию на 20 марта две перспективные вакцины дошли до первой фазы стадии клинических исследований.
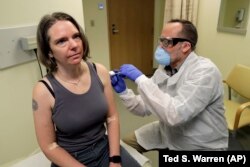
16 марта в американском Сиэтле начался первый этап клинических испытаний на безопасность вакцины мРНК-1273, которую разработал Национальный институт аллергии и инфекционных заболеваний США (NIAID) в сотрудничестве с биотехнологической компанией Moderna. 45 добровольцев получат за участие в эксперименте по 1100 долларов. Как ясно из названия, это мРНК-вакцина, компания Moderna – как раз один из мировых лидеров в этом подходе. Вакцина, если пользоваться приведенной выше аналогией, должна предоставить организму человека инструкцию по производству тех самых "шипов" на поверхности вируса SARS-CoV-2, которые хорошо известны по его схематичным изображениям. Шипы, создаваемые клетками, станут мишенями для тренировки иммунитета. В основу разработки легли проекты вакцин против предыдущих типов коронавируса – SARS и MERS, которые имеют на поверхности похожие "шипы". Вакцина мРНК-12733 считается одной из наиболее перспективных, но, по оценкам создателей, она не будет готова для массового использования раньше чем через 12–19 месяцев. Кроме того, ограниченный опыт в использовании мРНК-вакцин в клинической практике создает дополнительные риски.
18 марта получила допуск к клиническим исследованиям и китайская вакцина, разрабатываемая компанией Cansino Biologics Inc. и Институтом биотехнологии Академии военно-медицинских наук КНР. В исследовании примут участие 108 пациентов одного из госпиталей в Ухане – городе, оказавшемся эпицентром будущей пандемии. В отличие от мРНК-12733 эта разработка – более традиционная векторная вакцина, которая предполагает производство патогенного белка не в клетках человека, а в неопасных микроорганизмах – векторах. В качестве целевого белка в этом случае также выбран "шип" с поверхности коронавируса, векторная платформа ранее использовалась при разработке вакцины против вируса Эболы.
Еще две разработки, пока находящиеся в стадии доклинических исследований, тем не менее, оцениваются экспертами как перспективные. Это мРНК-вакцина, над которой работает фармацевтический гигант Pfizer в сотрудничестве с немецкой биотехнологической компанией BioNTech – здесь шансы на успех увеличивает удачный опыт компаний в совместной работе над одноименной прививкой от гриппа BNT162. Создатели планируют выйти на стадию клинических испытаний уже в конце апреля. Наконец, специалисты обращают внимание на разработку американской биотехкомпании Novavax, которая создает вакцину с использованием наночастиц с адъювантом: фирма уже имеет опыт создания перспективных кандидатов на роль вакцин против коронавирусов SARS и MERS, клинические испытания нового препарата должны начаться в мае-июне.

Стоит упомянуть и еще одну европейскую разработку – вакцину немецкой компании CureVac. Она оказалась на слуху из-за распространенной немецкой газетой Welt am Sonntag информации, что фирму якобы пытался выкупить и перевезти в США Дональд Трамп – позже это опровергли и в американской администрации, и в самой компании. CureVac также специализируется на мРНК-вакцинах, конкурируя с названными выше Moderna и BioNTech. Клинические испытания новой разработки начнутся не раньше июня-июля.

Даже по самым оптимистичным оценкам, наиболее "продвинутые" по степени готовности вакцины не смогут завершить все серии испытаний раньше чем к первым месяцам следующего года. В исключительной ситуации ВОЗ может сократить программу тестирования, например, отказаться от проведения второй и третьей фазы клинических исследований и допустить препарат к использованию сразу после проверки его безопасности, но без полноценной оценки эффективности.
Положение осложняется тем, что вирус SARS-CoV-2 еще не очень хорошо изучен. Ученые не достаточно глубоко понимают, как устроен иммунный ответ на него (например, возможно ли повторное заражение переболевшего), насколько часто вирус мутирует. Опыт недавних общемировых вспышек инфекционных заболеваний показал, что, даже обладая неслыханными по меркам ХХ века биотехнологическими возможностями, человечество все еще не готово оперативно создать вакцину против нового опасного патогена. Эксперты озвучивают различные сценарии развития пандемии коронавирусной инфекции. Согласно более оптимистичным, карантинные меры позволят остановить болезнь уже через пару месяцев, пессимисты считают, что тяжелое положение может продлиться еще год или даже два. Некоторые склоняются к промежуточному варианту: эпидемия будет то разгораться, то затухать, а со временем превратится в сезонную неприятность вроде гриппа.
Если оптимисты неправы, то вакцина нам очень пригодится и через год, а пока стоит надеяться на карантинные меры – и собственный иммунитет.

Корреспондент московского бюро, ведущий телепрограмм

Как создаются вакцины
В мире не менее 35 лабораторий и институтов занимаются разработкой вакцины от коронавируса. За прошедшую неделю несколько компаний объявило о планах начать клинические испытания первой фазы уже имеющихся у них прототипов. При этом большинство мировых экспертов и Всемирная организация здравоохранения (ВОЗ) сходятся на том, что для разработки вакцины потребуется до полутора лет.
Для создания вакцины нужно определить компоненты, из которых она будет состоять. Существует несколько подходов к их подбору. Можно использовать безопасные штаммы живых бактерий или вирусов (аттенуированные), убитые (инактивированные) штаммы или производить вакцину без непосредственного возбудителя (рекомбинантные). После определения компонентов, куда кроме антигенов возбудителя могут входить дополнительные вещества, которые усилят иммунный ответ организма, разработчики получают так называемый кандидатный вакцинный препарат.

Далее следует этап его исследования, подразделяемый на доклинические и клинические исследования. Первые проходят in vitro и in vivo, то есть вне живого организма и на животных. Среди требований к доклиническим исследованиям есть условие, что как минимум одно животное не должно быть грызуном. Сами лабораторные животные при этом должны быть чувствительны к возбудителю. На данном этапе должна быть продемонстрирована безопасность вакцины, а также необходимо проверить иммунный ответ: организм животного должен вырабатывать антитела к вакцине. Кроме того, важно проверить ее протективность, то есть удостовериться, что вакцинация обеспечивает защиту и к возбудителю у животного сформировался иммунитет.

После того как будут получены убедительные данные по иммуногенности, безопасности и эффективности, разработчик вакцины предоставляет результаты регулятору и получает разрешение к исследованию на людях. Обычно они проводятся на здоровых добровольцах. Исследования на человеке также делятся на три фазы: проверка безопасности, подбор дозы и изучение эффективности вакцины. Чтобы доказать эффективность, необходимо провакцинировать множество людей и провести их сравнение с невакцинированными. Есть еще четвертая фаза исследования, которая проводится уже после того, как препарат зарегистрирован, поскольку необходима для оптимизации его применения.
На каком этапе работы по вакцине от COVID-19
В США первой компанией, начавшей клинические испытания, стала Moderna. Она приступила к тестам 16 марта при исследовательском центре Kaiser Permanente Washington Health Research Institute. В рамках исследования две дозы препарата с интервалом в месяц введут 45 добровольцам в возрасте от 18 до 55 лет. Прототип получил название mRNA-1273. Особенность подхода Moderna заключается в том, что в вакцине нет возбудителя — только кусочек его генетического кода. Разработкой вакцины в США занимаются также Arcturus Therapeutics, Johnson & Johnson и Inovio Pharmaceuticals in the US.
BioNTech планирует начать клинические испытания уже в апреле этого года. Компании помогают в разработке китайская Fosun Pharma и американская Pfizer.
В Китае в ближайшее время также должны начаться клинические испытания. Прототип вакцины, названный Ad5-nCoV, разработала Академия военно-медицинских наук Китая совместно с гонконгской компанией CanSino Biologics. 16 марта они получили разрешение от властей КНР на проведение тестов на людях. Исследователи собираются ввести вакцину 108 здоровым гражданам от 18 до 60 лет в трех разных дозировках, свидетельствует запись в национальном реестре клинических испытаний. Тесты будут проводиться в лаборатории в Ухане.

В Великобритании первые клинические испытания вакцины под названием ChAdOx1 начнутся в следующем месяце — прототип разрабатывает группа ученых из Оксфордского университета. В марте должны начаться доклинические тесты на животных, они пройдут в лаборатории Портон-Даун под Солсбери.
18 марта о начале испытаний сообщила и Всемирная организация здравоохранения.
Между Китаем и США разворачивается гонка за первенство в создании вакцины. Для КНР первой создать вакцину стало вопросом национального престижа: Пекин рассматривает сложившуюся ситуацию как отличную возможность распространить свое влияние в мире за счет оказания помощи странам, страдающим от эпидемии, пишет The New York Times. Китай предоставляет своих специалистов и оказывает гуманитарную помощь Европе: в частности, 18 марта он объявил о планах отправить туда более 2 млн медицинских масок и 50 тыс. тестов на коронавирус.
В свою очередь, США, как стало известно из публикации немецкого издания Welt am Sonntag, пытались за $1 млрд перекупить вирусологов CureVac и перевезти на свою территорию штаб-квартиру компании из немецкого Тюбингена. Предложение о продаже главе CureVac Даниэлю Маникелле было сделано на встрече американского президента Дональда Трампа с топ-менеджерами фармацевтических компаний 2 марта в Белом доме. 11 марта Маникелла неожиданно и без объяснения причин покинул CureVac, а вместо него председателем правления компании стал создатель компании Ингмар Хёрр, который отошел от управления в 2018 году.
Планы администрации США вызвали негативную реакцию руководства ФРГ. Министр экономики страны Петер Альтмайер и глава МВД Хорст Зеехофер подтвердили, что американцы пытались купить CureVac. Больше всего немцев возмутил тот факт, что исследователям предлагалось сделать свои наработки доступными только для американцев. Власти Германии не позволят, чтобы другие страны присваивали себе исключительные права на наработки немецких вирусологов по вакцине от коронавируса, заявил глава МИД ФРГ Хайко Маас.
Чего добились российские ученые

Докарантинное фото из лаборатории
из личного архива Андрея Мисюрина
—Почему создание вакцины занимает так много времени?

О вирусе SARS-CoV-2 уже известно, что он вызывает активный иммунный ответ со стороны гуморального звена иммунитета. Это известно потому, что сыворотка и плазма от переболевших, если ее переливать больным в самом разгаре заболевания, способствует излечиванию. То есть можно если не излечить, то уменьшить ряд симптомов. Это как раз свидетельствует о том, что иммунный ответ способен не активировать, а напротив – подавлять вирус. Уже много известно о самом этом вирусе, с помощью какого белка он крепится на тех клетках, которые он заставляет вырабатывать собственные копии.
Мы все видели картинки вируса, он окружен некоей короной – это так называемый spike-белок, шиповидный белок, с помощью которого вирус закрепляется на эпителиальных клетках. Но он крепится не просто на поверхности клетки, а на определенном белке, который есть на поверхности этих клеток, так называемый ACE-2, это вообще фермент. Вот с помощью этого фермента вирус входит в клетку, как ключ в замок. И открывая замок, он способен проникнуть в клетку и там размножаться.
Этот шиповидный белок как раз является мишенью для иммунной системы. Есть уже не одна работа, которая показала, что антитела, которые способны связываться с этим белком, обладают нейтрализующей способностью. Мы знаем, что иммунитет способен подавлять этот вирус.
— В чем же сложность?
— Сложность в том, что есть некие технические особенности. Необходимо определиться, в каком виде будет эта наша вакцина. Возьмем ли мы этот самый вирус, размножим его, допустим, в куриных яйцах, добьемся того, что он будет ослаблен, химически ослабить, чем-то обработать – и он потеряет свои свойства заражать клетки, но в нем останутся все белки, в том числе и этот белок, шиповидный. Затем можно будет эти едва живые либо убитые вирусные частицы ввести человеку, и на него разовьется иммунный ответ. Самая старая, классическая форма вакцины. Ее используют до сих пор. Вакцина против чумы таким образом получается. То есть первый вариант – это ослабленный микроорганизм.
Второй – это некая модификация. Зная структуру генов, которые кодируют этот spike-белок, можно его либо искусственно синтезировать, либо, взяв живой вирус, снять копию с этого гена. Получив копию белка, против которого развивается иммунный ответ, мы можем вставить его в специальные генетические конструкции, которые позволят этот белок вырабатывать в нужном количестве. Там мы его наработаем, очистим, докажем, что он сам не обладает какими-то токсическими свойствами, либо в процессе получения мы не нагрузили его чем-то сопутствующим, какими-то токсинами. После того как мы убедимся, что он безопасен, на мышах или на каких-то других животных, мы должны показать его эффективность: что он не только не токсичен, но и введение его в организм, пока только животному, способно вызвать защитный иммунный ответ против вируса. Сам по себе вирус достаточно опасен, поэтому далеко не во всех лабораториях можно такую работу проводить. Должна быть лаборатория особого класса защиты. По российской классификации это второй класс защиты.
— Вы тоже участвуете в этой гонке?
— Мы небольшая лаборатория, но мобильная, быстроразвивающаяся, и мы тоже включились в эту работу. Как и большинство тех, кто занимается этим вирусом, мы движемся в нескольких направлениях и не ставим себе целью сделать только вакцину. Вакцина нужна здоровым. У больного уже есть свой живой вирус, ему и так уже тяжело, зачем ему еще какой-то антиген. Постепенно в течение двух недель у зараженного человека появляются антитела. Больному, организм которого не справляется, можно просто ввести антитела, и они нейтрализуют этот вирус. Так что очень важно создать нейтрализующие антитела, для нас это основная задача. Вакцина – это как бы тренер, нейтрализующие антитела – это даже не игроки, а некие производные от их действий, потому что игроками являются B-лимфоциты.
И кроме того, искусственный антиген, который может являться основой для вакцины, может являться основой и для тест-системы. Врачам не хватает тестов для определения иммунного ответа, чтобы понять, есть ли у человека антитела против этого вируса. Мы планируем в течение нескольких недель закончить несколько вариантов таких тестов. Три дня назад было постановление правительства, которое позволяет ускоренным образом регистрировать такого рода тесты и уже их использовать для диагностики.
— Зачем врачам нужны тесты, определяющие иммунный ответ?
— Такой тест позволит разделить всех нас на три группы. Первая группа – это люди, которые уже переболели, у них есть иммунный ответ, и они не болеют. Можно еще один тест поставить, проверить, нет ли самого вируса у человека, поскольку есть люди, у которых уже есть антитела, но и сам вирус еще выделяется. И третья группа людей – те, кто не болел никогда и, надеюсь, не заболеет. То есть у них нет ни антител к этому вирусу, ни самого вируса.
— Они просто не столкнулись с ним?
— Ну да, не столкнулись, носят маску, перчатки, самоизолировались, стараются реже с кем-то встречаться, не ездят за границу, не дотрагиваются до носа. Но, кстати, у них, может, есть некая генетическая особенность, приводящая к тому, что часть людей невосприимчива к этому вирусу.
— Насколько это дорогое занятие, создание вакцины?
— В каком-то бытовом смысле оно является дорогим, но я думаю, что некоторые квартиры в Москве стоят дороже. Или один-два дорогих автомобиля, которые ездят где-то там по Кутузовскому проспекту. То есть это, на самом деле, смешно по сравнению с тем, какую отдачу можно получить. Спасти множество жизней и вообще забыть про эту напасть, жить дальше и заниматься другими делами.
Буквально на днях вышла статья, в Соединенных Штатах сделали вакцину и уже начинаются клинические испытания. Это пластырь с множеством микро-иголочек, он, как крапива, впивается в кожу и из него изливается вакцина. На сайте ВОЗ перечислены вакцины разных компаний, не факт, что все до финиша дойдут, но это же хорошо, что их много.
— Лаборатории сейчас соревнуются, чтобы получить коммерческую выгоду, или делятся друг с другом своими результатами?
— На самом деле, удивительно, насколько мир собрался, чтобы справиться с этой проблемой. Все выкладывается в общий доступ. Очень мало кто пытается под себя грести, заработать на этом деньги, скрыть информацию. Тест-системы для определения вируса публикуются в открытом доступе, их можно сравнивать между собой, выбирать лучшие. Производители реактивов посвящают целые страницы на своих сайтах тому, чтобы стимулировать исследования. Нам нужно делать вакцину, мы открываем сайт какой-либо компании и видим, что для нас уже продумали и приготовили нужный пластик. Это сильно экономит время. Многие варианты этого вируса уже прочтены, около тысячи полногеномных структур выложены, и исследователи могут сравнивать, накладывать друг на друга эти последовательности, видеть, как вирус этот развивался, откуда он произошел. Видно, что это вовсе не генно-инженерный продукт, а все-таки он естественного происхождения.
— То есть раньше примеров такой солидарности не встречалось?
— Вирусы SARS и MERS – это была проблема стран Азии. Китай, Южная Корея с этим справились, а весь остальной мир не очень этим занимался. Эпидемия довольно быстро сошла на нет, до нашей страны, западных стран это не дошло, поэтому финансирования на эти работы решили больше не давать. Хотя Россия тоже этим занималась, но некоторые вещи даже не были доделаны до конца. На самом деле, это плохо, потому что уже и вакцина, и нейтрализующие антитела у нас были. В Нидерландах это не прекратили и умудрились получить сто разных гибридом, которые секретируют антитела против SARS – предшественника этой эпидемии – и теперь среди них нашлись несколько, которые перекрестно действуют уже и на эту новую инфекцию. Возможно, в Нидерландах такие антитела уже вскоре будут доступны в качестве препарата для лечения этой инфекции. Это пример того, что все дела надо доделывать до конца, если уж начали их делать. Мы все извлекаем уроки из ошибок, и с этой бедой мы справимся.
Читайте также:



