Ифа пцр коронавирус
| Внимание, наш офис переехал по адресу: Москва, Бауманская ул., д. 43/1, стр.1, офис 415. телефоны и схема проезда >>> |
Внимание, у нас изменился номер телефона: +7 495 369-20-43
Широкий спектр оборудования и реагентов позволяет нам успешно заниматься комплексным оснащением клинико-диагностических лабораторий и научных центров различных областей биологии и медицины.
 HLA-типирование |  Мультиплексный анализ |  Лаборатория ПЦР |  Проточная цитометрия |  Иммунодиагностика |
 Микробиология |  CO₂ инкубаторы |  Коагулометрия |  Клиническая биохимия |  Репродуктивные технологии |
 Системы дозирования |  Холодильники и морозильники |  Центрифуги и вортексы |  Ламинарные шкафы и УФ-боксы |  Спектрометрия |
 |
| |||||

Россия готовится к тотальному тестированию, новые тест-системы позволяют быстро провести масштабную проверку на вирус. К массовому выпуску приступил один из разработчиков нового продукта, два других начинают производство. Олег Гусев, ведущий научный сотрудник Научно-клинического центра прецизионной и регенеративной медицины Казанского федерального университета и института физико-химических исследований RIKEN (Япония) помог РБК Тренды разобраться в том, как устроено тестирование на коронавирус в России и в мире.
Что предлагает ВОЗ
Глава Всемирной организации здравоохранения Тедрос Гебреисус еще в середине марта призвал страны проводить как можно больше тестов на вирус, который вызывает заболевание SARS-CoV-2, даже людям без симптомов. Согласно руководству ВОЗ, анализы на коронавирус COVID-19 должны проводиться методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией. Как говорится в рекомендациях, на сегодня это самый точный и надежный метод диагностики вирусной инфекции. Он позволяет определить даже очень небольшое количество РНК вируса в биологическом материале человека. Это помогает выявить болезнь в инкубационном периоде.
Изобретенный в 1983 году метод и сейчас считается фундаментальным в молекулярной диагностике. Американский ученый, который придумал способ значительного увеличения малых концентраций фрагментов ДНК в биологической пробе, получил за него Нобелевскую премию. Выявление ДНК/РНК методом ПЦР позволяет диагностировать такие заболевания, как ВИЧ, вирусные гепатиты, инфекции, передающиеся половым путем, туберкулез, боррелиоз, энцефалит и многие другие. Метод используют в археологии, криминалистике, генетике.
Как работает ПЦР-тест
Для анализа из физиологических жидкостей извлекают одноцепочечную РНК, моделируют на ее основе двуцепочечную ДНК и многократно дублируют с помощью специального фермента (полимеразы). Увеличение числа копий ДНК называется амплификацией. В результате концентрация определенных фрагментов ДНК/РНК в биологическом образце, изначально минимальная, значительно увеличивается. При исследовании копируется только необходимый для теста участок ДНК. И, конечно, дублирование происходит только в том случае, если искомый участок вирусной ДНК или РНК присутствует в исследуемом биоматериале. В случае с коронавирусом мазок для анализа берут из ротоглотки или носоглотки, поскольку в крови или в кале вирус появляется на более продвинутой стадии болезни.
Тест-система EMG — продукт совместной разработки российских и японских разработчиков, проводившейся с 2016 года, рассказывает Олег Гусев. На данный момент эти тесты включены в систему обязательного медицинского страхования в Японии.
В ближайшее время планируется производить до 2,5 млн. тестов и 1 тыс. портативных лабораторий в неделю. Сами тесты, как и многие реагенты производятся в России. Планируется, что цена на тесты EMG будет в среднем в пять раз меньше, чем на стандартные ПЦР-тесты в Европе.
Российско-японские тесты основаны на методе изотермальной молекулярной диагностики SmartAmp, превосходящем метод ПЦР по скорости работы в восемь раз, а переносная лаборатория позволяет тестировать до 20 пациентов в час, говорит Гусев.
Ключевое отличие теста EMG в том, что многие тесты, которые производятся сейчас, это тесты ИФА (имунноферментный анализ), а не ПЦР. Данные системы определяют антитела, которые организм начинает вырабатывать не ранее, чем через неделю после заражения. Российско-японская разработка позволяет получать результат уже за 30 минут, с точностью, равной почти 100%. Кроме того, тест EMG позволяет определить наличие вируса уже на самых ранних стадиях, в то время как другие системы диагностики короновируса обладают меньшей чувствительностью и не могут выявлять вирус на ранней стадии инфицирования.
Принцип технологии российско-японского теста, по сути, не отличается от классической ПЦР — это наращивание количества целевых фрагментов ДНК и их детекция. Однако в изотермической амплификации, в отличие от классической ПЦР, где необходимы циклы нагрева и охлаждения, все происходит при одной температуре. Это позволяет многократно увеличивать скорость реакции. Метод SmartAmp был изобретен более 15 лет назад (как и LAMP — другая популярная технология изотермальной амплификации, предшествующая SmartAmp). Впервые для инфекционных заболеваний эту технологию применили в 2009 году для быстрого выявления пандемического гриппа (H1N1) в Японии.
Повторные тесты необходимы при любом методе. Отрицательный тест на COVID-19 не гарантирует, что человек не заразится этим вирусом на следующий день. Поэтому, например, в японских лабораториях персонал тестируют каждые несколько дней. Повторный тест нужен и для того, чтобы подтвердить, что человек излечился.
Эта тест-система будет использоваться для диагностики COVID-19 не только в России и Японии. 40 тыс. тестов закупила Австрия, поступили заказы из других стран Европы, Ближнего Востока, и Латинской Америки. Подана заявка в Управление по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) для поставок в эту страну.
На данный момент в России прошли регистрацию еще три теста на коронавирус.
По некоторым данным, в Москве проводится около 700 тестов на коронавирус в сутки. В планах у московских властей увеличить этот показатель до 10 тыс. тестов в сутки, а затем довести его до 25—28 тыс. тестов ежедневно.
Новые разработки за рубежом
Компания Bosch выводит на рынок свой тест на коронавирус, который сначала будет доступен в Германии, а вскоре появится в других странах. В его основе лежит диагностический аппарат Vivalytic, который, по словам изготовителей, станет первым автоматизированным тестом на COVID-19. Тест распознает не только коронавирус, но еще шесть респираторных заболеваний, например, вирусы гриппа А и B. Во время лабораторных испытаний аппарата его точность составила 95%.
Как пишет издание ZME Science, анализ может проводиться прямо в стационаре или медицинском центре — не нужно отправлять образцы в лабораторию и ждать, пока придет ответ. Врачи смогут быстрее идентифицировать и изолировать зараженных, а пациентам не придется пребывать в неизвестности несколько дней. Тест прост в обслуживании и не требует специальной подготовки. Медперсоналу нужно только взять мазок из носа или горла пациента, нанести его на картридж, содержащий реагент, и вставить картридж в анализатор. Каждый аппарат может выполнять до десяти анализов за 24 часа.
Еще более оперативный тест на COVID-19 разработали в Великобритании. Он позволяет выявить COVID-19 всего за 30 минут. Чтобы провести его, достаточно портативного оборудования стоимостью около $120 и набора полосок для мазков из носа и горла по $5 каждая. Одновременно проходить тест могут до шести человек.
FDA в экстренном порядке одобрило сверхбыстрый тест на коронавирус, разработанный калифорнийской компанией Cepheid. С его помощью диагноз можно будет поставить всего за 45 минут. Как отмечает Business Insider, для обработки результатов теста не требуется специальное обучение. Нужен лишь доступ к системе Cepheid GeneXpert — в США их 5 тыс., а по всему миру — 23 тыс.
Начало тотального тестирования людей на COVID-19 во всем мире — хорошая новость как для людей, так и для национальных органов здравоохранения. До сих пор в мире нет четкого представления о том, сколько людей заражены коронавирусом и выявление тех, у кого он уже есть: их госпитализация или отправка на домашний карантин позволит быстрее оценить масштаб угрозы и вовремя принять правильные меры.

Фоновое изображение: Realstock | Shutterstock.com
Что должен включать набор для выявления РНК коронавируса в образцах? Три компонента: реагенты для экстракции РНК, реагенты для обратной транскрипции, то есть перевода РНК в ДНК, и реагенты для ПЦР. Последний компонент состоит из ферментов, буфера и праймеров — олигонуклеотидов, комплементарных каким-либо последовательностям генома коронавируса.
Однако обычно тест-системы включают еще и внутренний контрольный образец — молекулу РНК, защищенную от действия нуклеаз, которую при анализе добавляют в образец на первой стадии — стадии выделения, чтобы она вместе с мишенью проходила все этапы лабораторного исследования и в конце дала свой собственный сигнал, который покажет, что на всех этапах все было хорошо.
У уже зарегистрированного набора ЦСП чувствительность как раз 10 3 в мазках со слизистой (так указано в инструкции к набору, которая имеется в распоряжении редакции). По нашей информации, примерно такой же чувствительности добиваются в разработке НИЦ им. Н.Ф. Гамалеи.
Чем плоха низкая чувствительность? Возможна ситуация, когда пациент явно инфицирован, но концентрация вируса в пробе у него ниже, чем 10 5 . В этом случае результат тестирования будет отрицательным. Тест не выявит начало заболевания, либо слишком рано будет принято решение о том, что выздоравливающий пациент больше не выделяет вирусы и не может никого инфицировать. А он ходит по улице, и он заразен. (По данным китайских исследователей, выделение вируса может продолжаться до 37 дней.)
С ложноотрицательными результатами теста разобрались. Теперь о ложноположительных срабатываниях, то есть о специфичности. Любой тест может показывать у некоторого числа здоровых людей заболевание. В спокойной обстановке в этом нет ничего страшного, поскольку можно десять раз перепроверить анализы у каждого пациента. Совсем другое дело — ситуация эпидемии. В этом случае диагностика опять выдает управленческим структурам недостоверную информацию о количестве инфицированных, принимается решение о проведении клинических и лечебных мероприятий в отношении пациентов, которые вообще не болеют. Ресурсы здравоохранения направляются на ложные цели.
Однако это вопрос про праймеры для реакции амплификации. Если праймеры специфичны именно к этому вирусу, то все хорошо, если же праймеры могут отжигаться на нецелевую мишень, то получим ложнопозитивный результат. К сожалению, саму последовательность праймеров многие разработчики — не все — держат в секрете, поэтому редакция не располагает информацией, на гены каких именно белков и на какие участки этих генов они созданы.
С другой стороны, ВОЗ пишет, что в настоящее время известно о циркуляции среди населения четырех сезонных коронавирусов (HCoV-229E, -OC43, -NL63 и -HKU1), которые, как правило, вызывают заболевания верхних дыхательных путей — от легких до средней тяжести. Поэтому испытания теста должны проводиться на как можно более широкой панели, чтобы отсечь ложные срабатывания. Желательно, чтобы образцы были от пациентов, либо в панель должны быть включены вирусы, генетически наиболее близкие этому коронавирусу и достаточно широко распространенные.
Сколько именно неспецифичных срабатываний дает тест, сказать нельзя, но из общих соображений эксперты называют цифру до 10%.
По тест-системам, разрабатываемым другими группами, у редакции достоверной информации нет.
Теперь самый болезненный для общества вопрос: какие структуры могут диагностировать коронавирус SARS-CoV-2 в России? И вопрос, который следует из первого: будут ли использованы разработки тех организаций, которые мы перечислили выше?
Что это значит? Это значит, что СанПин позволяет работать с вирусами из II группы методом ПЦР в условиях III–IV группы. Так, например, работают по всей стране с ВИЧ, который тоже отнесен ко II группе. В том случае, если опасный патоген не собираются наращивать в культуре или инфицировать им лабораторных животных, а исследуют его генетический материал, пробирку с образцом открывают в ламинарном шкафу и добавляют в нее вещество, разрушающее вирус (например, гуанидинизотиоцианат). После этого фактически речь идет не о вирусе, а о его белках, ДНК или РНК.
Тем не менее сейчас круг лабораторий, которые могут диагностировать инфекцию SARS-CoV-2, ограничен Роспотребнадзором.
Понятно, что если коммерческие лаборатории в России захотят проводить тестирование на SARS-CoV-2, то они смогут воспользоваться любой тест-системой, которая получит регистрационное удостоверение. Однако неясно, как в этом случае будет выстраиваться взаимодействие с системой Роспотребнадзора.
Отсутствие конкуренции — это рай?
Когда в мире произошла вспышка атипичной пневмонии, в 2003 году четыре организации в России разработали ПЦР-тесты на выявление возбудителя — коронавируса SARS-CoV. Роспотребнадзор издал приказ о сравнительных испытаниях. Был очень быстро получен вирус, и все разработчики могли испытывать на нем свои системы. Сравнительные испытания проводились в 48 ЦНИИ МО РФ, панели контрольных образцов были зашифрованы. Затем результаты всех тестов вскрыли и сравнили.
Довольно большая разница с тем, что происходит сейчас, не так ли?
Все наши источники сходятся в том, что нужно дать возможность работать с клиническим материалом и применять свои тест-системы и государственным и коммерческим игрокам этого рынка. Но сейчас в условиях распространяющейся эпидемии только структуры Роспотребнадзора (и то не все) имеют эксклюзивное право на получение всех федеральных денег по этой тематике на исследования, разработку вакцин и тестирование препаратов, диагностику всех инфекционных материалов в сети своих организаций.
Как мы написали выше, мы не получили ответа от Роспотребнадзора на наш официальный запрос на информацию. В таком же положении находятся все СМИ в стране. Но мы открыты к сотрудничеству и с удовольствием опубликуем ответы на наши вопросы. Предварительно проверив, разумеется.

На стадии регистрации

По словам руководителя лаборатории геномной инженерии МФТИ Павла Волчкова, сделать такие тесты несложно. Однако для подтверждения того, что изготовленный набор имеет клиническую и диагностическую значимость, его должно зарегистрировать надзорное ведомство.
— Процедура эта не так проста, ее нужно проводить на базе лаборатории с особой категорией допуска, — рассказал вирусолог. — Цель — доказать, что изготовитель делает качественные системы и способен воспроизводить их в промышленных масштабах. Обойтись без регистрации даже в такой критической ситуации, как сейчас, по российским законам просто нельзя, хотя правительство и приняло меры для ускорения процедуры.
По словам экспертов, регистрация может длиться от недели до месяца.
— Первый лабораторный образец теста ИФА мы надеемся получить уже в конце недели, — сообщил директор научно-клинического центра прецизионной и регенеративной медицины КФУ Альберт Ризванов. — Учитывая, что на получение временного регистрационного удостоверения (срок действия до конца года) нужно семь дней, мы надеемся на быстрый запуск тест-системы. А потом можно подать заявление и на получение постоянного свидетельства.

Казанские ученые работают и над экспресс-системой определения антител к коронавирусу. Она будет похожа на тест-полоски, применяемые для определения беременности. Если результатов лабораторных анализов надо ждать 2–3 часа, то здесь надо будет лишь нанести на полоску капельку крови, и через 10–15 минут человек узнает, есть ли у него антитела к SARS-CoV-2. Сейчас, по словам ученых, идет закупка линии для производства таких полосок. Исследователи надеются, что она появится в России в течение трех недель, плюс потребуется некоторое время на налаживание изготовления.
Тесты на антитела к коронавирусу разрабатывают и в лаборатории трансплантационной иммунологии НМИЦ Гематологии в сотрудничестве с Институтом молекулярной биологии (ИМБ) им. В.А. Энгельгардта РАН.
— Точная дата внедрения тестов на рынок пока не известна, надеемся, это случится в самом ближайшем будущем, — заявил заведующий лабораторией трансплантационной иммунологии в Центре гематологии Григорий Ефимов. — Что касается аспектов применения тест-систем, то решение должен принять Минздрав. Или мы будем продавать их на свое усмотрение, или делать диагностические наборы по заданию министерства.

Кроме того, НМИЦ Гематологии и ИМБ РАН провели научно-исследовательскую работу, направленную на разработку тестов для Центра генетики и репродуктивной медицины Genetico. Центр в ближайшие дни планирует подготовить и подать документы на регистрацию своей первой тест-системы.
Скорее всего, к концу этой недели поступит на регистрацию в Росздравнадзор и тест-система НИЦ эпидемиологии и микробиологии им. Н.Ф. Гамалеи. Об этом ранее на совещании с Владимиром Путиным сказал директор центра, академик РАН Александр Гинцбург.

Союзники и посредники
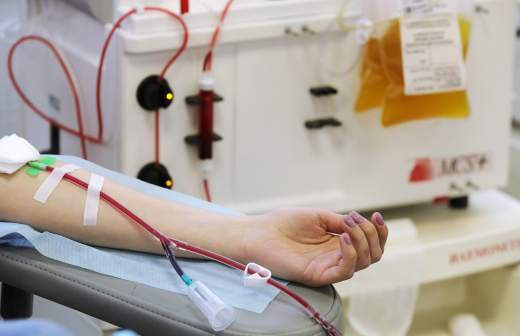
В поиске иммунитета
Тестирование на антитела к SARS-CoV-2, по сообщению Роспотребнадзора, стартовало в России во вторник, 14 апреля. Однако пока оно доступно лишь медперсоналу. Анализы берут в десяти клиниках Москвы, которые работают с инфицированными новым коронавирусом. А сам тест проводит Московский НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского. Новый диагностический инструмент позволяет выявлять переболевших, а также изучать популяционный иммунитет и проводить оценку эффективности разрабатываемых вакцин против коронавирусной инфекции.
Сам тест представляет собой иммуноферментный анализ (ИФА) сыворотки плазмы крови человека. На подложку теста исследователи помещают каплю этой сыворотки. Антитела из нее связываются с нанесенными на ту же подложку белками SARS-CoV-2. Чтобы тест визуально реагировал на антитела, добавляют особый реагент, который меняет цвет в ответ на их присутствие в пробе. Интенсивность цвета зависит от концентрации антител в сыворотке.
Согласно руководству ВОЗ, анализы на вирус SARS-CoV-2 должны проводиться:
- Методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией. Это самый точный и надежный метод диагностики вирусной инфекции, который позволяет обнаружить даже очень небольшое количество генетического материала (РНК) вируса в биологическом материале человека. Предпочтительно брать мазок из ротоглотки или носоглотки, потому что в кале и крови вирусов меньше.
- В лаборатории с уровнем биологической безопасности 2 (BSL-2). Всего существует четыре уровня безопасности. На первом уровне требования минимальные, на четвертом — самые строгие. В лабораториях с уровнем безопасности BSL-2 исследуют микробов, представляющих умеренную опасность для сотрудников лаборатории и для окружающей среды.
ПЦР-анализ с обратной транскрипцией на SARS-CoV-2 можно провести только в лабораторных условиях, потому что для него требуется набор реактивов и лабораторное оборудование. Для этого нужны:
- микроцентрифуга,
- мешалка,
- детекторный модуль ПЦР в реальном времени с реакционным модулем амплификатора.
Но даже если в конце концов экспресс-тесты на основе ИФА и появятся, они будут уступать лабораторной ПЦР и в точности, и в скорости определения заражения вирусом. ИФА-тест обнаруживает не генетический материал вируса, а антитела — иммунные белки, которые организм вырабатывает к вирусу. Чтобы организм успел выработать антитела, с момента заражения должно пройти около недели. Если сделать ИФА-тест раньше, он не покажет заражения, даже если в организме у человека уже есть вирус SARS-CoV-2.
Где делают тест. В Европе, Великобритании и Австралии тесты делают в любой лаборатории с уровнем безопасности BSL-2, в которой есть оборудование для ПЦР-реакции с обратной транскрипцией и реактивы, которые необходимы для поиска РНК вируса SARS-CoV-2. В США тесты делают в лабораториях Центра по контролю и профилактике инфекционных заболеваний (CDC) и в государственных лабораториях общественного здравоохранения. Тест проводится в соответствии с протоколом, принятым в конкретной стране.
Принцип действия теста. В США и других странах для анализа берут мазок с задней стенки глотки, образец слюны или жидкости из нижних дыхательных путей (то есть мокроты). Затем образец доставляют в лабораторию и выделяют из него рибонуклеиновую кислоту (РНК), содержащую геном вируса. Затем к смеси реагентов добавляют фермент, который превращает РНК в ДНК — это и есть обратная транскрипция. После этого вирусную ДНК копируют миллионы раз и ищут в ней участок, соответствующий геному SARS-CoV-2. Если такой участок есть, анализ признают положительным.
Точность. Тест способен обнаружить 0,3–3 копии вирусной РНК в микролитре (0,001 мл).
Сроки. 24–48 часов.
Сколько сделано анализов. По данным CDC, на 16 марта 2020 года в США на SARS CoV-2 было проверено: в лабораториях CDC — 4 тыс. 255 анализов; в 48 государственных лабораториях — 20 тыс. 907 анализов. Анализы начали делать 18 января 2020 года.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Это соответствует уровню безопасности BSL-3. Пример микроба, с которым обычно работают в лаборатории BSL-3 — Mycobacterium tuberculosis, то есть бактерии, вызывающие туберкулез. Получается, что в нашей стране для работы с коронавирусом лаборатории нужен почти что самый высокий уровень биологической безопасности из возможных — BSL-3. Это притом что большинство российских лабораторий, как и везде в мире, имеет уровень безопасности BSL-2. (Дополнение от 17.03.2020, 18:27 мск: в этот фрагмент внесены изменения, уточнена информация об уровнях безопасности лабораторий.)
Принцип действия теста. Как и за рубежом, анализ проводят методом ПЦР-реакции с обратной транскрипцией.
- реагент-1, прозрачная бесцветная жидкость, 0,70 мл, 1 пробирка;
- реагент-2, прозрачная бесцветная жидкость, 1,20 мл, 1 пробирка;
- положительный контроль (ПКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- отрицательный контроль (ОКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- эксплуатационная документация: инструкция по применению и паспорт.
Точность. ТАСС сообщает, что тест позволяет обнаружить 50–500 вирусных частиц в образце.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Читайте также:
- Коронавирус зараженных намного больше
- Российские ученые создали вакцину от коронавируса
- Коронавирус первая казнь
- Защиты респонденты россияне россиян коронавируса знают рейтинг
- Два подтвержденных случая коронавируса в россии
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции




