Сальмонеллез и острый аппендицит
Применяя комплексные, рутинные методы обследования и используя полученные результаты, у каждого третьего пациента, поступившего с подозрением на острую диарейную инфекцию, можно существенно повысить эффективность диагностики острого аппендицита в первые с
Effectiveness of acute appendicitis diagnostic in the first day of disease for each third patients with supposed acute diarrheal infection may be significantly increased by complex routine methods of examination.
В настоящее время кишечные инфекции продолжают занимать ведущие позиции среди острых бактериальных заболеваний человека. В то же время большое количество различных заболеваний протекает под маской острых диарейных инфекций (ОДИ). Перед врачами инфекционистами, работающими в отделениях пищевых токсикоинфекций (ПТИ), стоит непростая задача дифференциальной диагностики ОДИ и острой хирургической патологии. Так, по данным Л. Е. Бродова (2001 г.), в течение 5 лет среди лиц, направленных на госпитализацию в ИКБ № 2 г. Москвы с диагнозом острой диарейной инфекции, в 1902 случаях диагностирован острый аппендицит (ОА) [1].
ОА остается самой частой причиной оперативных вмешательств на органах брюшной полости. В течение жизни около 7–12% населения высокоразвитых стран заболевает ОА, при этом 75% составляют лица моложе 33 лет [2].
В г. Москве в течение последних 20 лет (с 1991 по 2010 г.) удельный вес неотложной хирургической помощи по поводу ОА остается на высоком уровне и составляет 49,1% [3]. ОА является наиболее распространенным заболеванием среди пациентов с острой хирургической патологией органов брюшной полости.
Клиника ОА хорошо изучена, в то же время в 10–20% случаев клиническая картина ОА нетипична и примерно в половине случаев острый аппендицит сопровождается диарейным синдромом [4, 5]. Показано, что диарейный синдром при ОА может быть связан с ферментопатией, нетипичным расположением червеобразного отростка, его размерами, наличием хронических заболеваний ЖКТ, синдромом раздраженной кишки и другими причинами. Также нельзя забывать, что ОА может быть осложнением острых диарейных инфекций (по данным Л. Е. Бродова, 2001, ОА развился у 2,7% больных ПТИ и сальмонеллезом [1], что еще более усложняет дифференциальный диагноз). Поэтому врач-инфекционист особенно акцентирован на то, чтобы не пропустить острую хирургическую патологию, которой чаще всего, как отмечено выше, является ОА у больных с подозрением на ОДИ.
В связи с вышесказанным, целью данной работы является выявление признаков острого аппендицита у больных, поступивших в инфекционный стационар с диагнозом острой диарейной инфекции в первые 24 часа от начала болезни.
Исследованы данные 460 пациентов, поступивших в 2011–2013 гг. в отделение пищевой токсикоинфекции ИКБ № 2 г. Москвы с направительным диагнозом ОДИ в первые 24 часа от начала заболевания.
Критериями исключения явились: 1 — наличие значимой сопутствующей хронической патологии (соматических и хронических инфекционных заболеваний); 2 — постоянный прием химических и растительных препаратов.
В дальнейшем был проведен статистический анализ двух исследуемых групп. Изучали данные анамнеза болезни, клинические, лабораторные, инструментальные данные. Оценивали 74 признака: 24 клинических и 50 лабораторных (данные общего и биохимического анализа крови, анализа мочи, анализа кислотно-основного состояния, бактериологического анализа кала на сальмонеллы). При сравнении клинических и лабораторных показателей учитывали данные, полученные при поступлении в стационар (в первые сутки госпитализации).
Для определения различий между группами использовали статистическую программу SPSS 17.0.
В группе сравнения на догоспитальном этапе (СМП) ОА был заподозрен у 38 из 144 больных (26%); в приемном отделении ИКБ № 2 диагноз ОА был поставлен 19 из 144 больных (13%), и эти больные были переведены в хирургическое отделение, где диагноз ОА не подтвердился.
При первичном осмотре в отделении пищевой токсикоинфекции в основной группе диагноз ОА был заподозрен у 41 из 94 больных (44%), эти больные переведены в хирургическое отделение в течение первых суток пребывания в стационаре. 53 из 94 (56%) больных в первые сутки пребывания в отделении (до 48 часов от начала болезни) диагноз ОА установлен не был. Таким образом, в течение 48 часов от начала болезни диагноз ОА не был установлен 53 из 116 (46%) больных.
Симптомы раздражения брюшины у больных основной группы, поступивших в отделение пищевой токсикоинфекции, расценивались как сомнительные у 14 из 94 больных (15%), положительные — у 16 (17%) и у 64 (68%) не были выявлены. У 22 пациентов, которые поступили в хирургическое отделение, минуя отделение пищевой токсикоинфекции, симптомы расценивались как сомнительные у 4 больных (18%), положительные — у 9 (41%), у 9 (41%) не были выявлены.
В группе сравнения симптомы раздражения брюшины расценивались как сомнительные у 12 больных из 144 (8%), положительные — у 10 (7%) и у 122 (85%) были отрицательные.
Далее представлены некоторые результаты статистического анализа клинических и лабораторных данных больных исследуемых групп.
В табл. 1 представлены клинические данные больных основной группы и группы сравнения.
Стоит отметить, что в первые 48 часов болезни у больного, поступившего с подозрением на ОДИ, при отсутствии четких аппендикулярных симптомов и симптомов раздражения брюшины заподозрить ОА по клиническим данным довольно затруднительно. Вялая перистальтика, отсутствие обезвоживания, а также, в меньшей степени, отсутствие жидкого стула в первый день болезни являются клиническими признаками, позволяющими заподозрить острый аппендицит у пациентов, поступивших с подозрением на ОДИ. Из всех перечисленных клинических симптомов наибольшее значение имеет вялая перистальтика, тем более что при классических острых диарейных инфекциях перистальтика, как правило, активирована.
В табл. 2 представлены лабораторные показатели, по которым выявлены достоверные различия между группами.
При сравнении данных лабораторных исследований больных выявлены некоторые отличия. Более высокий лейкоцитоз и увеличение количества сегментоядерных нейтрофилов чаще регистрируются у больных с острым аппендицитом. Вероятнее всего это характеризует более выраженную общую и местную воспалительную реакцию у пациентов данной группы. Особенно интересным оказалось повышение уровня глюкозы крови у больных ОА, что можно связать со снижением концентрации инсулина и активацией глюконеогенеза у больных с острой хирургической патологией [4, 6]. Умеренное относительное повышение рН крови у больных с острым аппендицитом можно объяснить более частым поверхностным дыханием у этих пациентов, достоверным этот признак оказался при сравнении основной группы с больными пищевой токсикоинфекцией (буферные основания между группами не отличались).
Каждый из выявленных клинических и лабораторных показателей имеет свою диагностическую ценность, но в отдельности эти показатели не позволяют с высокой степенью вероятности проводить дифференциальный диагноз между ОА и ОДИ, хоть каждый из признаков обладает высокой чувствительностью, специфичностью и диагностической точностью.
Для повышения эффективности индивидуального анализа были оценены возможные комбинации 3 признаков в исследуемых группах:
- количество лейкоцитов крови ≥ 14 × 10 9 /л);
- уровень глюкозы крови ≥ 6 ммоль/л;
- ослабление перистальтики.
Комбинация всех трех признаков была выявлена в основной группе у 34 из 116 (29%) больных. В группе сравнения эта комбинация не была выявлена ни в одном случае (р = 0,000). Также высоко значимой оказалась комбинация высокого количества лейкоцитов и уровня глюкозы крови (58/116, 50% в основной группе, 2/144, 1,4% в группе сравнения, р = 0,001), которая в 50% случаев позволяла заподозрить острый аппендицит в первые сутки госпитализации. Среди больных основной группы, у которых при поступлении в отделение не были выявлены симптомы раздражения брюшины (73 человека), комбинация всех трех признаков выявлена в 24 случаях (33%), а сочетание количества лейкоцитов крови ≥ 14 × 10 9 /л и уровня глюкозы крови ≥ 6 ммоль/л — в 30 случаях из 73 (41%).
- Значимыми дополнительными диагностическими признаками для проведения дифференциального диагноза между острым аппендицитом и острой диарейной инфекцией является комбинация признаков: количество лейкоцитов ≥ 14 × 10 9 /л и уровень глюкозы крови ≥ 6 ммоль/л, а также ослабление перистальтики.
- Примерно у каждого третьего пациента комбинация признаков количество лейкоцитов ≥ 14 × 10 9 /л и уровень глюкозы крови ≥ 6 ммоль/л выявлена в отсутствие аппендикулярных симптомов.
Литература
- Ющук Н. Д., Бродов Л. Е. Острые кишечные инфекции: диагностика и лечение. М.: Медицина, 2001. 304 с.
- Кузин М. И. Хирургические болезни. М.: Медицина, 2006. 778 с.
- Ермолов А. С. Неотложная и специализированная хирургическая помощь // Хирург. 2012. № 4. С. 6–8.
- Стоногин С. В., Дворовенко Е. В., Чаплин В. А. Острый аппендицит при инфекционных заболеваниях // Актуал. вопр. клинич. ж.-д. медицины. 2000. Т. 5. С. 348–354.
- Ющук Н. Д., Луцевич О. Э., Бродов Л. Е. Дифференциальная диагностика острых хирургических заболеваний органов брюшной полости и острых кишечных инфекций. // Медицинская газета. 2000. № 98. С. 8–9.
- Акжигитов Г., Белов И. Острый аппендицит // Медицинская газета. 17 сентября 2004 г. № 73.
Т. С. Леванчук 1
П. Г. Филиппов, доктор медицинских наук, профессор
О. Л. Огиенко, кандидат медицинских наук
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва

После неудачной операции, проведенной местными врачами, у 14-летнего Богдана Вакалюка из Кременчуга начали отказывать почки, он мог погибнуть, если бы его экстренно не отправили в Полтавскую детскую городскую клиническую больницу
Богдан находился под наблюдением врачей почти неделю, а они не могли установить диагноз. Между тем парнишке становилось все хуже.
— Операция длилась четыре часа! — продолжает Людмила. — Когда вышел анестезиолог и сказал, что пришлось удалять гной из брюшины, я поняла, что жизнь моего сына висела буквально на волоске. А проводивший операцию главный хирург детской больницы Сергей Горбаченко восторгался крепким здоровьем Богдана, называя его особенным. Наверное, потому, что хилый ребенок не смог бы такого пережить. После операции состояние Богдана оставалось тяжелым, температура не сбивалась, и кременчугские медики наконец-то решили пригласить консультантов из Полтавы. Сына перевезли в Полтавскую детскую городскую клиническую больницу. Ему понадобилась повторная операция.
Как могло случиться, что мальчику, находившемуся столько времени в стационаре, врачи не могли снять боль, поставить правильный диагноз и даже не попытались обратиться к более опытным коллегам Полтавской детской больницы? Чего не хватило врачам в Кременчуге? Знаний? Диагностического оборудования? Зато безразличия было в избытке. Иначе как объяснить то, что происходило с Богданом?
Ждать следующего утра врачи все же не стали. Операцию Богдану Вакалюку провел главный хирург детской больницы Сергей Горбаченко. Однако состояние подростка после сложной операции оставалось тяжелым. Кременчугские медики наконец-то решили пригласить к Богдану на консультацию специалиста из Полтавы.
— Когда уже в Полтаве в реанимации в два часа ночи у сына включились в работу почки, я немного успокоилась, — слабо улыбается моя собеседница. — У меня появилась надежда, что все закончится благополучно.
— Состояние пациента действительно было тяжелым, — подтверждает заведующий кафедрой детской хирургии, проректор по лечебной работе Украинской медицинской стоматологической академии, профессор Игорь Ксенз, оперировавший Богдана. — Из-за того, что содержимое гангренозного (омертвевшего) аппендикса разлилось по брюшной полости и токсины попали в кровяное русло, у ребенка продолжался воспалительный процесс (абдоминальный сепсис). В таких сложных случаях в ходе первой операции не всегда удается полностью убрать сформировавшиеся гнойные очаги. Вот почему, согласно существующей методике, в течение двух-трех суток выполняется санация брюшной полости, что мы и сделали. Воспалительный очаг был удален. Для промывания брюшной полости ушло около пяти литров специальных антисептиков.
— Согласно данным, которые можно найти в открытых источниках, при подобных осложнениях летальные исходы могут достигать пятидесяти процентов…
— Аппендицит — коварное заболевание, которое может маскироваться и под отравление, и под воспаление органов брюшной полости, малого таза. Хорошо, если отросток расположен типично — тогда клиника врачу понятна. Однако очень часто воспаленный аппендикс лежит на мочеточнике, мочевом пузыре, кишечнике и даже на печени, раздражая эти органы и вводя в заблуждение и пациента, и врача. При этом анализы могут быть в норме. Описано более сотни симптомов острого аппендицита. Но на практике применяют не больше пяти. Такие пациенты составляют группу риска в работе хирургов. Я бы не хотел давать категоричную оценку действиям своих коллег. Наверняка им не хватило то ли знаний, то ли опыта, чтобы вовремя распознать симптомы.
— Безусловно. Те же жаропонижающие, в состав которых входит парацетамол, не только сбивают температуру, но и обезболивают. А если назначались антибиотики для снятия воспаления, это могло повлиять на показатели анализов. Поэтому при подозрении на аппендицит нужно воздержаться от приема любых медицинских препаратов, особенно анальгетиков, до установления истинного диагноза.
— Игорь Владимирович, но ведь сейчас существуют современные методы диагностики — чувствительное УЗИ, лапароскопия.
— На аппарате ультразвуковой диагностики далеко не всегда удается разглядеть воспаленный отросток. Самый информативный способ в неопределенных ситуациях — диагностическая лапароскопия. Но ее выполняют в клиниках с современным оборудованием, таких, как наша. К сожалению, диагностические ошибки встречаются и будут встречаться, поэтому мы никогда не отказываем в консультативной помощи.
— Воспаление аппендикса обязательно заканчивается операцией?
— Да. В сложных случаях детей (а малышей до трех лет с болями в животе обязательно) надо госпитализировать для динамического наблюдения. Но, по статистике, из пяти-шести пациентов, которые ежедневно попадают в наше хирургическое отделение с подозрением на острый аппендицит, только одному делается операция. У остальных диагностируем другие заболевания внутренних органов, среди которых случаются и опухоли различного характера. Чтобы предотвратить ошибки, все сложные для диагностики случаи разбираются на врачебных конференциях.
— Я очень благодарна Игорю Владимировичу и его коллегам, врачам Полтавской детской городской клинической больницы Александру Волошину и Денису Хмилевскому, которые ассистировали профессору во время повторной операции моему сыну. Они его спасли! — говорит Людмила Долинская. — Представьте, в каком тяжелом состоянии Богдан попал к ним! За неделю, пока сына лечили наугад в Кременчуге, он похудел на пятнадцать килограммов, у него открылось эрозивное кровотечение желудка. Сыну предстоит длительное восстановление и дорогостоящее лечение. А никто из тех, кто довел его до такого состояния, перед нами даже не извинился. Я хочу добиться от них возмещения материального и морального ущерба. Но сначала мне надо поставить ребенка на ноги.
Острые кишечные инфекции (ОКИ) занимают одно из ведущих мест в инфекционной патологии 1. Отличаются ОКИ полиэтиологичностью, многообразием клинической картины, что обусловливает особую важность своевременной диагностики [1, 2, 4]. Под маской ОКИ могут протекать хирургические, терапевтические, гинекологические, онкологические и другие заболевания [5, 6]. Целью нашего исследования явилось выяснение причин ошибочной диагностики хирургической патологии органов брюшной полости, имеющих сходные симптомы с острыми кишечными инфекциями.
Для достижения поставленной цели необходимо было провести клинический анализ ошибочной диагностики ОКИ, определить структуру заболеваний, ведущий симптомокомплекс, который привел к неправильной первичной диагностике различных заболеваний, и выделить наиболее частые причины ошибочной дифференциальной диагностики.
Материалы и методы
Нами проведен анализ 2940 медицинских карт и 42 взрослых стационарных больных, находившихся на стационарном лечении в отделении кишечных инфекций инфекционной клинической больницы (ИКБ) № 4 в 2017-2018 гг. Наблюдались 42 пациента с ошибочно установленным диагнозом ОКИ. Больным проводились общеклинические методы исследования (общий анализ крови и мочи), бактериоскопические, бактериологические и биохимические анализы крови, серологические (реакция непрямой гемагглютинации, иммуноферментного анализа), генно-молекулярные (ПЦР), копроцитограмма, а также при необходимости инструментальные исследования (УЗИ органов брюшной полости, рентгенологические). В сомнительных случаях больные консультировались хирургом, гинекологом, кардиологом. Использовались и отчетные данные больницы.
Результаты и обсуждение
Направительными диагнозами у исследуемых пациентов чаще были острый гастроэнтерит, пищевая токсикоинфекция, острая кишечная инфекция. С помощью бактериологических, серологических (ИФА) и генно-молекулярных (ПЦР) методов исследования были установлены гастроинтестинальная форма сальмонеллеза у 200 больных, шигеллезы — у 100, эшерихиозы у 200, другие уточненные бактериальные кишечные инфекции у 1500 человек, ротавирусные и норовирусные гастроэнтериты у 400, предположительно инфекционного происхождения гастроэнтериты у 340 и неуточненные гастроэнтериты, колиты — у 200 пациентов. Перечисленные кишечные инфекции проявлялись диспепсическими расстройствами в виде рвоты, диареи, болей в животе различной локализации, характерными для этих заболеваний.
Из 42 больных, у которых установлены другие диагнозы, у 22 (52,4 %) диагностирована острая хирургическая патология, у 12 (28,6 %) — геморрагическая лихорадка с почечным синдромом (ГЛПС), у 4 (9,5 %) — обострение хронических заболеваний, у 2 (4,8 %) — заболевания сердечно-сосудистой системы, у одного (2,4 %) — онкологическое заболевание и ещё у 1 пациента — ЛОР-патология, осложнившаяся неврологической симптоматикой.
Среди хирургических заболеваний наиболее часто выявлялся острый аппендицит, регистрировался у 9 пациентов (40,9 %). В эту группу входили по 8 пациентов с кишечной непроходимостью и острым панкреатитом (18,2 %), 3 — с кишечным кровотечением (13,6 %), по одному больному с ущемленной грыжей и тромбозом мезентериальных сосудов (4,5 %) и 2 пациента с ди- вертикулярной болезнью, дивертикулитом с перфорацией и развитием перитонита.
В последнее время имеет место тенденция роста стертых, атипичных, затяжных форм инфекционных заболеваний и смешанных инфекций [1-3, 5]. Особую трудность представляет диагностика осложнений, возникающих на фоне инфекционных заболеваний. Некоторая общность клинической симптоматики ОКИ создает большие трудности в диагностике как отдельных нозологических форм кишечных инфекций, так и непрофильных болезней. Предварительно можно лишь заподозрить острое кишечное заболевание. Окончательный же диагноз подтверждается дополнительными методами исследования [2, 3, 6-9]. Также врачам важно знать особенности острых кишечных заболеваний в зависимости от возраста пациентов (дети, пожилые люди).
Диагностические ошибки при остром аппендиците встречаются часто 10, даже опытные специалисты могут спутать аппендицит с другими болезнями. В ряде случаев приходится сталкиваться с трудностями диагностики данной патологии не только на догоспитальном этапе. Четкая симптоматика при остром аппендиците у больного может оказаться неярко выраженной, что способно вводить в заблуждение не только врачей первичного звена, но и опытных хирургов. Клиническая картина заболевания не всегда типична, требуются дополнительные методы исследования, включая УЗИ и КТ органов брюшной полости, диагностическую лапароскопию [7, 11-13]. Несвоевременное диагностирование аппендицита на догоспитальном этапе по анализированным случаям ошибочной диагностики происходило по следующим причинам:
Приводим клинический пример.
В диагностическое отделение ИКБ № 4 поступил пациент А., 30 лет, с диагнозом: геморрагическая лихорадка с почечным синдромом после осмотра в БСМП № 22 и исключения хирургического заболевания. Предположительно установлен острый простатит и назначено амбулаторное лечение. Больного беспокоили боли в животе, тошнота, рвота, повышенная температура до 38 °С. В течение 3 дней отмечает частое мочеиспускание. В результате обследования и наблюдения в динамике выявляется лейкоцитоз, ускоренная СОЭ, при УЗИ-исследовании органов брюшной полости и клинически пациенту устанавливается диагноз: острый аппендицит, разлитой перитонит, и он переводится на 10-й день болезни в хирургическое отделение БСМП, где и оперируется по поводу острого деструктивного аппендицита, осложненного абсцессом малого таза, межпетельными абсцессами. После длительного лечения выписывается из стационара.
В заблуждение врача может ввести атипичная локализация отростка, вместо болей в животе больные могут испытывать лишь неприятные ощущения [6, 11, 12]. Каждый человек индивидуален, и любое заболевание может протекать с определенными особенностями. Всегда следует проявлять осмотрительность и аккуратность при обследовании больного. Диагностическим трудностям способствуют поверхностно собранный анамнез и недооценка полученных анамнестических данных, разнообразие клинической картины заболевания, которая зависит от положения отростка в брюшной полости, от формы и стадии заболевания, от пола, возраста пациента и т. д.
Хирургам известны особенности клинической симптоматики аппендицита, которые зависят от длины червеобразного отростка (от 7 до 30 см), места его расположения — под печенью, в малом тазу, ретроцекально [8-12, 14].
Для ОКИ характерно острое развитие и наличие синдрома поражения желудочно-кишечного тракта (ЖКТ) в виде диспепсии, тошноты, рвоты, диареи, болей в животе. Диспепсический синдром наблюдается также при различных органических поражениях и функциональных расстройствах ЖКТ (язвенная болезнь, желчнокаменная болезнь, гастроэзофагеальная рефлюксная болезнь, хронический панкреатит, опухоли). Боли в животе при инфекционных диареях, их характер и локализация связаны с воспалительным процессом в кишечнике. При остром энтерите боли локализуются в мезогастрии или по всему животу и носят схваткообразный характер. При колите боли определяются в подвздошных областях. В частности, при колитическом варианте дизентерии боли локализуются в левой подвздошной области и пальпируется спазмированная сигмовидная кишка [2, 3, 7]. Под маской кишечных инфекций могут протекать острый аппендицит, холецистит, панкреатит, кишечная непроходимость, абдоминальная форма инфаркта миокарда [1, 6, 7]. Выражение лица, тахикардия, снижение артериального давления, беспокойство больного требуют срочного перевода в хирургическое отделение под наблюдение специалиста.
Рвота при кишечных инфекциях наблюдается часто и связана с усилением желудочной секреции, а также с интоксикацией. Кстати, рвота может быть и при других инфекционных заболеваниях в начальном периоде (менингококковая инфекция, рожа), а кроме этого, при ряде острых хирургических заболеваний, диабете, различных отравлениях и т. д. Наряду с рвотой при ОКИ отмечается диарея, которая связана с усиленной желудочной и кишечной секрецией и, как правило, приводит к обезвоживанию разной степени [2, 3, 5]. Лихорадка более характерна для инфекционных заболеваний, однако при осложнениях инфекционных болезней высота и характер температуры изменяются. Как правило, при хирургических осложнениях лихорадка становится ведущей, наряду с жалобами на боли в животе нарастающего характера, при этом также отмечается локальная болезненность при пальпации живота. Выявляется тахикардия, лейкоцитоз в крови, беспокойство больного, отказ от пищи, присоединяется рвота [6-8, 10]. Болевой синдром по интенсивности преобладает над выраженностью диареи. Во всех сомнительных случаях необходима консультация хирурга, динамическое наблюдение за состоянием пациента. Геморрагическая лихорадка с почечным синдромом (ГЛПС) — краевая патология для Республики Башкортостан, часто встречается в практике врачей [5, 15]. Имеет циклическое течение. Ведущей жалобой в начале заболевания является повышение температуры до 40 °С на протяжении 3 и более дней, острое начало. В половине случаев больные жаловались на рвоту с частотой более 3 раз в день. Наблюдалось и разжижение стула, как правило, не более 5-7 раз в течение 1-2 дней. Боли в животе отмечали 75 % больных, тяжесть и боли в пояснице — четверть пациентов. В общем анализе мочи (на 3-4-й дни болезни) среднее значение белка составляло 0,6 г/л, в крови наблюдалось снижение количества тромбоцитов до 68,0х109/л.
Больные с обострением хронического панкреатита жаловались на боли в животе опоясывающего характера, тошноту, рвоту до 7 раз у 66,6 % пациентов, жидкий обильный стул до 10 раз, субфебрильную температуру. В анамнезе были погрешности в диете накануне заболевания. Показатели диастазы в моче превышали норму в 3-5 раз [6, 7, 11].
При инфаркте миокарда в анамнезе имели место гипертоническая болезнь, ишемическая болезнь сердца. Наблюдалось острое начало заболевания, и пациенты рано госпитализировались в стационар. Диарея у таких больных является эквивалентом абдоминального синдрома при сердечно-сосудистых заболеваниях [1, 5]. Температура тела у пациентов не повышалась. По данным электрокардиографии подтверждалась патология системы кровообращения.
Таким образом, только вдумчивое клиническое обследование с использованием анамнестических, эпидемиологических данных, результатов общеклинических лабораторных и инструментальных исследований, выявление ведущего клинико-патогенетического синдрома, позволяющего определить тяжесть течения и возникновение осложнений, вдумчивая дифференциальная диагностика будут залогом успеха своевременной диагностики и правильного лечения заболевания.
Информация о конфликте интересов.Конфликт интересов отсутствует.
Информированное согласие.Информированное согласие пациента на публикацию своих данных получено.
Информация о спонсорстве.Данная работа не финансировалась.
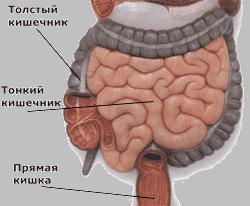
Среди многочисленных инфекционных болезней человека значительное место занимают кишечные инфекции (КИ). Практически каждый человек на земле за свою жизнь переболевает этими заболеваниями.
Что представляют собой кишечные инфекции?
Кишечные инфекции – это целая группа заразных заболеваний, которые повреждают, в первую очередь, пищеварительный тракт.
Пути заражения КИ

Возбудителями кишечных инфекций могут быть: бактерии (сальмонеллез, брюшной тиф, холера), их токсины (ботулизм), а также вирусы (энтеровирус, ротавирус) и т.д.
От больных и носителей инфекции микробы выделяются во внешнюю среду с испражнениями, рвотными массами, иногда с мочой. Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способны подолгу существовать в почве, воде и даже на различных предметах. Например, на ложках, тарелках, дверных ручках и мебели. Кишечные микробы не боятся холода, однако все же предпочитают жить там, где тепло и влажно. Особенно быстро они размножаются в молочных продуктах, мясном фарше, студне, а также в воде (особенно в летнее время).
Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм наступает бессимптомный инкубационный период, продолжающийся, в большинстве случаев, 6-48 часов.

Симптомы заболевания
В самом начале заболевания человека беспокоит слабость, вялость, снижение аппетита, головная боль, повышение температуры – симптомы, напоминающие обычное ОРЗ. Однако через некоторое время возникает тошнота, появляются схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии). Может беспокоить жажда и озноб.
Симптомы заболевания вызывают как сами микробы, так и выделяемые ими токсины. Кишечные инфекции могут протекать в виде острого гастрита (с рвотой с болями под ложечкой), энтерита (с поносом), гастроэнтерита (с рвотой и поносом), колита (с кровью в экскрементах и нарушением стула), энтероколита (с поражением всего кишечника).
Одно из самых неприятных последствий, возникающих при кишечных инфекциях, – обезвоживание организма вследствие рвоты и/или поноса. Результатом резкого обезвоживания могут стать почечная недостаточность и другие тяжелые осложнения, в частности, дегидратационный (связанный с потерей жидкости) шок.
Диагностика и лечение КИ
Очень важно отличить кишечную инфекцию от других заболеваний со сходными симптомами: небактериального пищевого отравления (например, лекарствами), острого аппендицита, инфаркта миокарда, пневмонии, внематочной беременности и т.д.
При появлении симптомов, напоминающих острую кишечную инфекцию, необходимо обратиться к инфекционисту. Для того, чтобы правильно поставить диагноз, врач назначает бактериологическое исследование кала или рвотных масс. Дополнительно могут применяться серологические методы диагностики (для выявления антител к возбудителям инфекции).
Лечение кишечных инфекций является комплексным и включает в себя: борьбу с микробными ядами, самими микробами, а также с обезвоживанием организма. Кроме того, больные должны соблюдать правильную диету и с помощью специальных препаратов восстанавливать нормальную микрофлору кишечника.

Меры профилактики и защиты
Кишечными инфекциями можно заболеть в любое время года. Но особенно резко возрастает их количество в летний период в связи с пренебрежениями мерами безопасности и небрежным отношением самих граждан к своему здоровью.
Чтобы уберечься от заболеваний кишечными инфекциями нужно соблюдать следующие правила:
Соблюдая эти простые правила, можно защитить себя и своих близких от угрозы возникновения кишечных инфекций.
Читайте также:


