Препараты для специфической профилактики полиомиелита
 | Одним из основных направлений профилактики заболеваний является создание невосприимчивости населения к той или иной инфекции путем профилактических прививок. Положительной стороной данного мероприятия является снижение тяжести заболевания и почти полное устранение летальных исходов у привитых. Профилактические прививки - единственный эффективный метод, способный предупредить возникновение и распространение таких инфекций, как корь, дифтерия, коклюш, столбняк, паротит, краснуха, гепатит, полиомиелит. |
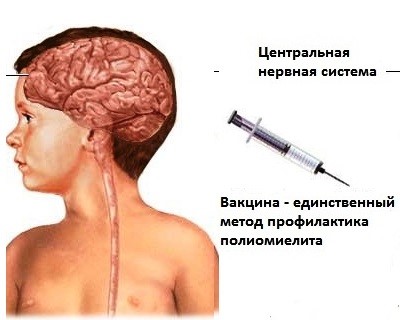
Полиомиелит - острое инфекционное заболевание вирусной этиологии, протекает с преимущественным поражением клеток спинного мозга, передаётся кишечно-пищевым путем. Большую роль в распространении данного заболевания играют лица, передающие болезнь в легкой форме, так как заболевание у них не распознается. При более тяжелой форме (паралитической) в последующем развивается атрофия мышц. Могут наблюдаться и различные поражения внутренних органов - сердца, легких. Наиболее опасными и тяжелыми симптомами полиомиелита, часто ведущими к смерти, являются нарушения дыхания, возникающие вследствие параличей дыхательной мускулатуры. Для профилактики полиомиелита применяется вакцина, которая формирует длительный иммунитет у 90-95% привитых. Осложнения бывают в виде аллергических реакций.
- Чем вызвана необходимость многократного введения вакцины? Надежность защиты достигается введением дополнительных доз. В действующем календаре прививок сохранены 2 ревакцинации: на втором году жизни и в 14 лет.
- Каковы противопоказания к введению вакцины? Противопоказания - все виды первичного иммунодефицита, парапроктит и неврологические осложнения на предыдущую дозу.
- Что является основной причиной появления в ряде стран вспышек полиомиелита? Основная причина - низкий охват детского населения прививками. Борьба с подобными явлениями состоит в проведении обязательной вакцинации.
Туберкулез - достаточно распространенное инфекционное заболевание. Микробы устойчивы во внешней среде к различным неблагоприятным воздействиям. Источником заражения являются больной человек или домашние животные (коровы, овцы, козы, свиньи). Известны разные пути распространения: капельный, пылевой, контактный и через домашних животных. Свидетельством наступившего инфицирования организма служит положительная проба Манту. Ежегодно туберкулезом заражается 1% населения земного шара. Метод специфической профилактики болезни - вакцинация вакциной БЦЖ.
- Какую степень защиты обеспечивает вакцинация БЦЖ? БЦЖ обеспечивает 80-85% защиту, в первую очередь, от заболевания генерализованными формами первичного туберкулеза, включая менингит. Период защиты, начинаясь через 2 месяца после вакцинации, продолжается 7 лет и более.
- При каких заболеваниях противопоказана прививка БЦЖ? Вакцинацию не проводят новорожденным с весом до 2 килограммов, детям с признаками первичного иммунодефицита, при ВИЧ-инфекции у матери. Вакцинацию откладывают при острых заболеваниях до исчезновения клинических проявлений. Ревакцинацию БЦЖ не проводят при иммунодефицитах, злокачественных болезнях, ВИЧ-инфекции, доказанном факте инфицированности туберкулезом (вираж туберкулиновых проб) и лицам, имеющим осложнения на введение вакцины БЦЖ. Ревакцинация откладывается на 1 месяц при острых заболеваниях и осложнениях хронических заболеваний.
Гепатит "В". Заражение происходит при кровяном контакте. Этот "классический" путь заражения через препараты крови и нестерильные или непростерилизованные шприцы, иглы, другие медицинские инструменты в настоящее время играет меньшую роль, так как установлен жёсткий контроль за препаратами крови и использованием одноразовых инструментов. Вирус гепатита В выделяется и с жидкостями организма - спермой, слизью, слюной. Это определяет возможность заражения при контакте с ними через поврежденную кожу или слизистые.
- Какова оптимальная стратегия иммунопрофилактики гепатита В? При вакцинации новорожденных в наибольшей степени достигается профилактика хронических форм гепатита В, поскольку инфицированность в раннем возрасте в 80-90% случаев ведет к высокому риску развития цирроза и рака печени. Напротив, вакцинация подростков снижает острую заболеваемость и смертность.
- Как защитить от гепатита В больного, идущего на операцию, требующего массивного переливания крови? При срочной операции защиты можно достичь введением специфического иммуноглобулина, возможно, вместе с вакциной.
- Что делать с ребенком, который получил первую дозу вакцины и в течение 6 месяцев больше не прививался? Следует ввести 2 дозы вакцины: одну - сразу в момент обращения, вторую - через 5 месяцев.
АКДС - вакцинация против дифтерии, столбняка, коклюша.
Дифтерия - острое инфекционное заболевание с воспалением миндалин, зева, гортани, носа, кожи, слизистых оболочек глаз и явлениями общей интоксикации. Наиболее частыми осложнениями могут быть паралич мягкого неба, полирадикулоневрит конечностей и миокарда.
Для коклюша характерным является поражение дыхательной, сосудистой и нервной системы. Заболевание распространенно повсеместно, но чаще болеют дети до 5 лет, особенно дети 1-го года жизни.
Столбняк протекает с выраженной интоксикацией центральной нервной системы, проявляющейся мышечными судорогами. Заболевание регистрируется в последние годы у пожилых людей, так как лица молодого, среднего возраста и дети широко охвачены прививками.
- Каковы правила вакцинации, если календарные сроки введения вакцины не соблюдались? Вакцинация продолжается так же, как и после нормального интервала, дополнительных доз не вводят. Детей, не получивших вакцины вообще или не имеющих сведения о вакцинации, прививают всеми вакцинами с интервалами, предусмотренными прививочным календарем.
- Как оценивается эффективность вакцинопрофилактики коклюша при достаточно высокой заболеваемости этой инфекцией? Прививки АКДС заканчиваются в возрасте 18 месяцев (1,5 года). Этот цикл прививок защищает детей в наиболее ранимом возрасте и создает невосприимчивость на срок 4-6 лет. Но без дополнительной ревакцинации иммунитет к коклюшу постепенно снижается, этим объясняется рост числа заболевших подростков, которые становятся источником заражения детей 1-го полугодия жизни.
Корь является одним из самых распространенных инфекционных заболеваний детского возраста. Заболевание протекает с высыпаниями на коже, катаральными явлениями в носоглотке, глазах. Самое распространенное осложнение - это пневмонии.
Паротит - острое инфекционное заболевание, характеризующееся поражением околоушных и других слюнных желез, нервной системы, мужских половых органов.
Вирус краснухи опасен для беременной женщины в первой половине беременности, так как в этом случае около ¾ детей рождается с синдромом врожденной краснухи (врожденный порок сердца, катаракта, слепота, глухота, микроцефалия, умственная отсталость).
- В какой степени проводимая в России программа вакцинации соотносится с задачей ликвидации случаев кори из региона? Национальный календарь прививок предусматривает 2 прививки против кори - в 12 месяцев и в 6 лет. Вторая доза вводится с тем, чтобы защитить детей, у которых 1-ая доза по той или иной причине не вызвала образование иммунитета. Такая схема вакцинации позволяет снизить число восприимчивых к кори лиц до минимума - 5% и менее.
- Каковы цели иммунопрофилактики паротита? Сокращение заболеваемости к 2010 году до уровня 1 или менее на 100 тысяч населения выполнимо, если довести охват прививками детей в возрасте 1 и 6 лет до 95%. Ускорить процесс может массовая вакцинация школьников и подростков - всех или только тех, кто получил менее двух прививок от паротита.
- Насколько эффективны коревая и паротитная вакцины для профилактики заболевания у лиц, контактировавших с больными? Коревая вакцина, введенная в первые 72 часа после контакта, предотвращает заболевание. Иммунитет после введения вакцины против паротита вырабатывается медленнее и защищает около 70% контактных лиц.
Краснуха - это не тяжелая болезнь.
- Насколько оправдана массовая вакцинация детей? Не проще ли провакцинировать девочек-подростков, предупредив у них возможность заболевания во время беременности? Прививая только девочек-подростков, мы не сможем прервать циркуляцию вируса среди детей, поэтому невакцинированные женщины могут заболеть во время беременности. В России с 2002 года регламентированы 2 прививки от краснухи. Кроме того, проводится вакцинация девочек-подростков в 13 лет.
- Может ли ребенок, получивший краснушную вакцину, заразить свою беременную мать вакцинным вирусом? Нет, вакцинный вирус не обладает контагиозностью.
- Дает ли краснушная вакцинация реакции и осложнения? Реакции встречаются редко - гиперемия в месте введения, иногда бывает лимфаденит.
- Какие существуют виды вакцин против гриппа, какие из них предпочтительнее? Вакцины для интраназального применения выпускаются для взрослых и детей (3-14 лет). В России производится вакцина Гриппол. Много лет используются с успехом вакцины Ваксигрипп, Флюарикс, Бегривак, Инфлювак, Агрипал.
- Эффективны ли гриппозные вакцины в тех случаях, когда прогноз ВОЗ об антигенном составе гриппозных вирусов для какого-то региона не оправдывается? Такая ситуация возможна, однако в этом случае отмечается эффект вакцинации, поскольку разные штаммы вирусов имеют общие антигены.
- Для каких возрастных групп грипп представляет наибольшую опасность? Грипп опасен для каждого. Во время эпидемий погибают и вполне здоровые люди. Однако наибольшую угрозу грипп и его осложнения представляют для страдающих хроническими болезнями, детей и пожилых людей.
- Почему взрослым рекомендуется введение одной дозы вакцины, а детям - две? Это связано с наличием у большинства взрослых иммунологической памяти в отношении вирусов гриппа, так что одной инъекции достаточно для ее "освежения". Маленьким детям вводят 2 дозы только в первый год вакцинации, в последующие годы им также делают одну прививку.
- То, что гриппозные вакцины защищают от гриппа, известно давно. Оказывают ли эти вакцины влияние на другие показатели "респираторного здоровья" населения? Вакцинация против гриппа, снижая заболеваемость, снижает и показатель смертности, связанной с его осложнениями, в первую очередь, с пневмонией. В большинстве сообщений о результатах вакцинации против гриппа отмечается снижение заболеваемости гриппом и другими ОРВИ и среди взрослых, и среди детей.
- Какие внекалендарные прививки важны для больных хроническими заболеваниями? Это прививки против гриппа больным бронхиальной астмой, хроническими легочными заболеваниями, туберкулезом, детей с патологией центральной нервной системы, больным с поражением сердца в периоде декомпенсации, диабетом, рассеянным склерозом.
Вакцинация лиц с хроническими болезнями.
В какой степени иммунизацию можно считать методом первичной профилактики хронических болезней? Хотя единственной управляемой хронической инфекцией стал туберкулез, использование других вакцин явилось методом первичной профилактики хронических нагноительных процессов в легком (хроническая пневмония, бронхоэктазия), к которым приводят корь и коклюш. Стойкие вялые параличи и связанная с ними инвалидизация ликвидированы с помощью прививок против полиомиелита. Вакцинация против гепатита В предупреждает хронический гепатит и первичную карциному печени. С помощью вакцин возможно предотвратить прогрессирование ряда хронических заболеваний, которое сопровождает многие управляемые инфекции.
Плановая вакцинопрофилактика предусматривает соблюдение определенных сроков и схем, совокупность которых составляет национальный календарь прививок . Он зависит от частоты и тяжести управляемых инфекций, от наличия эффективных, безопасных вакцинных препаратов и их доступности.
Полиомиелит – это острое инфекционное заболевание человека, которое сопровождается поражением нервной системы, развитием парезов и параличей.

Из исторических данных. Впервые были описаны случаи заболевания в 19 веке. В 1908 году Ландштейнер К. и Поппер Е. доказали вирусную природу полиомиелита. Также в 20 веке Эндерс Д., Веллер Т. и Робинс Ф. культивировали вирус, за что были награждены Нобелевской премией. Несколько позже была разработана лабораторная диагностика полиомиелита и создана вакцина.
Актуальность. По данным Всемирной организации здравоохранения полиомиелит в основном поражает детей в возрасте до 5 лет. 1 из 200 инфекций приводит к необратимому параличу. Среди тех парализованных, от 5% до 10% умирают, когда их дыхательные мышцы становятся неподвижными.
Случаи, связанные с диким полиовирусом, уменьшились более чем на 99% с 1988 года (350 тысяч случаев) до 22 случаев заболевания в 2017 году. В результате глобальных усилий по искоренению этой болезни более 16 миллионов человек были спасены от паралича.
Пока один ребенок остается инфицированным, дети во всех странах рискуют заразиться полиомиелитом. Невозможность искоренить полиомиелит в этих остаточных пунктах может привести к 200 тысячам новых случаев каждый год, в течение 10 лет во всем мире.
Рис. 1. Глобальные случаи полиомиелита и полиовируса, полученные в результате вакцинации - последние 12 месяцев - по состоянию на 17 апреля 2018 года.
Возбудителем полиомиелита является РНК- содержащий полиовирус, который принадлежит к роду Enterovirus, сімейства Picornaviridae. Он имеет три серотипа (Брунгильда, Лансинг, Леон). Непосредственными возбудителями заболевания являются дикие штаммы вируса, которые циркулируют в природе. Вирус стоек в окружающей среде.

Источником инфекции является больной человек или бактерионоситель, которые выделяют вирус с испражнениями. В первые пять дней заболевания возбудитель также выявляют в слизистой носоглотки. Передается полиовирус фекально-орально, иногда – воздушно-капельным путем. Восприимчивыми являются практически все люди, особенно дети до 1 года.

Первично вирус попадает в эпителий пищеварительного тракта или на слизистую носоглотки. Чаще всего вирус не выходит за границы первичного очага и, таким образом, развивается инапарантная (субклиническая, без развития клинических симптомов) инфекция. После того, как вирус проникнет в кровь, он разносится ко всем внутренним органам, изменения которых незначительны. Симптомы заболевания возникают после того, как возбудитель проникнет через гематоэнцефалический барьер (преграда, которая препятствует проникновению веществ из крови в нервную ткань).
При этом могут развиваться паралитическая или менингеальная формы. При паралитической форме вирус попадает в структуры головного и спинного мозга, которые отвечают за двигательную функцию человека (двигательные ядра черепно-мозговых нервов и передних рогов спинного мозга). Там полиовирус размножается, тем самым повреждая эти структуры, что приводит вначале к парезам, потом – к параличам, а также к косоглазию, нарушениям глотания и дыхания.
Клиника полиомиелита
Все формы полиомиелита подразделяются на непаралитические (инапарантная, абортивная, менингеальная) и паралитические (спинальная, бульбарная, понтинная).
Период от заражения до первых клинических симптомов от 5 дней до 35 дней.
Чаще всего встречается инапарантная форма инфекции, при которой нет никаких жалоб и клинических изменений при осмотре больного. Но эти люди с испражнениями выделяют большое количество вируса, в следствии чего являются эпидемиологически опасными для окружающих людей.
При абортивной форме у больных нет никаких специфических симптомов. Наблюдается кратковременное повышение температуры, вялость, слабость, боль в животе, жидкий стул. Очень быстро эти симптомы полностью исчезают и человек выздоравливает.
Менингеальная форма характеризуется повышением температуры до 39-40⁰С, интенсивной головной болью, рвотой. Может начинаться, как абортивная форма, а потом развивается клиника менингита.
В течении паралитической формы полиомиелита выделяют 4 периода, включая препаралитический, паралитический, период восстановления и резидуальный.
Препаралитический период начинается с повышения температуры и симптомов общей интоксикации. На начальном этапе могут возникнуть катаральные (покраснение и першение в горле, насморк, покашливание) и диспепсические (тошнота, нарушения стула) явления. Далее присоединяются головная боль, рвота, менингеальные признаки, боль по ходу нервных стволов, повышеная чувствительность к раздражителям, которые влияют на органы чувств. К концу этого периода состояние больного улучшается, нормализуется температура тела, но усиливается болевой синдром. Это указывает на переход в следующий паралитический период.
Паралитический период длится от 2дней до 2 недель. У больного усиливается потливость. Для паралитической формы полиомиелита характерно быстрое возникновение вялых параличей в течении нескольких часов, при этом они ассиметричны. В начале паралитического периода тонус мышц снижен, рефлексы ослаблены. Быстро развиваются мышечные атрофии. Отличительной особенностью является то, что болевая и тактильная чувствительность при полиомиелите сохраняется.

Существует несколько следующих видов паралитического периода: бульбарная (поражения двигательных ядер продолговатого мозга), понтинная (патологический процесс происходит в мосте мозга), спинальная (вирус поражает двигательные нейроны спинного мозга).
При бульбарной форме с самого начала заболевания состояние больных тяжелое. У больных наблюдается повышение температуры, интоксикация. На этом фоне развиваются нарушения глотания и речи, повышается секреция слизи, что особенно опасно возможностью перекрывания дыхательных путей.
При повреждении центров дыхания и сердечно-сосудистой системы наступает цианоз, одышка, нарушения дыхательного и сердечного ритмов. При этой форме возможен летальный исход, но примерно со второй недели состояние может улучшиться вплоть до полного исчезновения симптомов.
В следствии повреждения двигательных нейронов спинного мозга возникает спинальная форма полиомиелита. Она встречается наиболее часто. Отличительной особенностью является выраженные мышечные боли. Развиваются параличи (чаще ног, но бывают и рук, шеи, туловища). Наиболее тяжелыми являются поражения межреберных мышц и диафрагмы. Также могут развиваться нарушения подвижности грудной клетки при дыхании, одышка, цианоз, ослабление кашлевого рефлекса. Частично нарушенные функции могут восстановиться в течении полугода, но большинство из них являются безвозвратными.
При повреждении ядра лицевого нерва возникает понтинная форма, которая сопровождается развитием паралича мимических мышц. Визуально мы можем видеть асимметрию лицевых мышц, опущение угла рта, сглаживание носогубной складки, несмыкаемость глазной щели со стороны поражения. Расстройств всех видов чувствительности не наблюдается.
Для того, чтобы выделить полиовирус и подтвердить диагноз необходимо исследовать слизь из носоглотки (первые 5 дней заболевания) и испражнения (не менее 2 проб в связи с тем, что вирус выделяется не постоянно) методом заражения культуры клеток. Также используются серологические методы (реакция связывания комплемента), полимеразная цепная реакция (для дифференциальной диагностики дикого и вакцинального штамма вируса). Для того, чтобы установить степень повреждения двигательных нейронов используется электронейромиография. При менингеальной форме исследуется спинномозговая жидкость вирусологическим методом и полимеразной цепной реакцией.
Осложнения, вызванные полиомиелитом
К наиболее частым осложнениям полиомиелита относят следующие: пневмония, ателектазы легких, миокардит, острое расширение желудка, кишечные кровотечения.

Больные полиомиелитом подлежат экстренной госпитализации не менее, чем на 40 суток в специальные боксы.
В препаралитической и паралитической фазе больному необходим полный покой. Кровать должна иметь твердый матрас без подушки, ноги должны быть вытянуты и стопы фиксированы шиной в физиологическом положении.
Специфическим лечением в препаралитический период является введение иммуноглобулина в расчете 0,5 мл/кг массы тела, а также введение интерферона, рибонуклеазы. При сильных мышечных болях назначают анальгетики. При нарушениях глотания необходимо введения желудочного зонда, при дыхательных расстройствах – искусственная вентиляция легких.
В период восстановления больной должен принимать препараты группы В, прозерин, анаболические гормоны, ноотропные препараты, а также применять физиотерапию (парафин, УВЧ), для профилактики контрактур использовать лечебную гимнастику, массаж.
Профилактика полиомиелита – как не заразиться
Выпуск эффективных вакцин для профилактики паралитического полиомиелита стал одним из самых больших медицинских достижений 20-го века. В результате создания и оценки в 2009 году двухвалентной оральной полиовакцины, в Глобальной инициативе по ликвидации полиомиелита теперь имеется арсенал из 5 различных вакцин для прекращения передачи полиомиелита: оральная полиовакцина (ОПВ); моновалентная пероральная полиовакцина (mOPV1 и mOPV3); двухвалентная оральная полиовакцина (BOPV); инактивированная полиовакцина (IPV).

Если достаточное количество людей будет вакцинировано в любой популяции, вирус потеряет восприимчивых организмов и исчезнет. Чтобы остановить передачу и предотвратить вспышки, необходимо поддерживать высокий уровень охвата вакцинацией. Глобальная инициатива по искоренению полиомиелита постоянно оценивает оптимальное использование различных вакцин с целью предотвращения паралитического полиомиелита и прекращения передачи полиовируса в различных областях мира.


На 68-й сессии Всемирной Ассамблеи здравоохранения в рамках глобальной инициативы ВОЗ по борьбе с полиомиелитом было объявлено о глобальном изъятии с апреля 2016 года компонента 2-то типа из трехвалентной оральной полиомиелитной вакцины. Эта инициатива была поддержана всеми странами - участниками, в том числе Российской Федерацией. Таким образом трехвалентная вакцина заменена на бивалентную. Оставшиеся трехвалентные вакцины были утилизированы.
Вакцинация детей для профилактики полиомиелита проводится в возрасте 2 месяца, 4,5 месяца, 6 месяцев, 18 месяцев, 20 месяцев и 14 лет.
Инактивированная вакцина для профилактики полиомиелита (далее - ИПВ) применяется для первых двух прививок, а при противопоказаниях к введению оральной полиомиелитной вакцины (далее - ОПВ) - для всех последующих прививок.
Вакцина ОПВ применяется для 3-6-го прививок (прививки по возрасту – 6 месяцев, 18 месяцев, 20 месяцев и 14 лет) при отсутствии противопоказаний к ОПС. Вакцина ИПВ может быть применена для 3-6-го прививок как отдельно, так и в составе комбинированных вакцин.
Детям, находящимся в закрытых детских дошкольных учреждениях (дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др.), противотуберкулезные санитарно-оздоровительные учреждения), детских учреждениях закрытого типа с ВИЧ-инфицированными или с лицами, которым противопоказано введение ОПС, прививка проводится исключительно ИПВ-вакциной.
По эпидемологическим показаниям вакцинация против полиомиелита проводится контактным лицам в очагах полиомиелита или при подозрении на заболевание:
- дети с 3 до 18 лет – однократно;
- медицинские работрники – однократно;
- дети, которые прибыли из неблагополучных (эндемичных по полиомиелиту стран), с 3 мес до 15 лет – однократно (при наличии достоверных данных о предшествующих вакцинациях) или трехкратно (при их отсутствии);
- лица без определенного места жительства, с 3 мес до 15 лет – однократно (при наличии достоверных данных о предшествующих вакцинациях) или трехкратно (при их отсутствии);
- лица, которые контактировали с прибывшими из эндемичных регионов, с 3 мес без ограничения возраста – однократно;
- лица, работающие с живым полиовирусом, с материалами инфицированными (потенциально инфицированными) диким вирусом полиомиелита без ограничения в возрасте, - однократно при приеме на работу.

В мире под контролем Всемирной организации здравоохранения активно уделяется внимание эпиднадзору за полиомиелитом. Глобальное наблюдение за полиовирусом имеет основополагающее значение для достижения и поддержания полной ликвидации полиомиелита. Наблюдение жизненно важно для того, чтобы быстро обнаружить весь циркулирующий полиовирус и сообщить руководству, которое занимается деятельностью по искоренению заболевания. Наблюдение за острым вялым параличем остается основным механизмом обнаружения полиовируса, с особым акцентом на эндемичные и высокорисковые страны. Кроме того, экологический надзор был дополнительно расширены как дополнение к наблюдению за оральной полиовирусной вакциной для выявления присутствия полиовируса в зараженных районах и популяциях. Это облегчает более быструю идентификацию вспышек в зонах повышенного риска, предоставляет дополнительную информацию для подтверждения прерывания передачи и устранения штаммов, связанных с вакциной, после прекращения использования оральной полиомиелитной вакциной.
Был утвержден стратегический план по борьбе с полиомиелитом на 2013-2018 гг, который представляет собой всеобъемлющую долгосрочную стратегию, направленную на обеспечение мира без полиомиелита к 2018 году. Он был разработан Глобальной инициативой по ликвидации полиомиелита в консультации с национальными органами здравоохранения, всемирным здравоохранением, научными экспертами, донорами и другими заинтересованными сторонами в ответ на директиву Всемирной ассамблеи здравоохранения.
В этом плане рассматривается ликвидация всех случаев заболевания полиомиелитом независимо от того, был ли он вызван диким полиовирусом или вакцинальным.
План имеет четыре цели:
- Обнаружение и прерывание всех видов передачи полиовируса.
- Укрепление системы иммунизации и выведение оральной полиовакцины.
- Сохранить выделенный полиовирус, но удостовериться в прерывании его передачи.
- Планирование предотвращения последствий полиомиелита.
В скором времени Всемирная организация здравоохранения предоставит отчет по данной стратегии, но всем известны низкие охваты вакцинацией в некоторых странах, благодаря чему невозможно было достигнуть предполагаемых идеальных показателей.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг, и иногда вызывающее паралич. Основным способом распространения считается прямой или непрямой контакт с больным (через руки, носовые платки, одежду и т.п.). Также распространяется через продукты, воду, с воздухом.
Что это такое? Возбудителем полиомиелита являются полиовирусы (poliovirus hominis) семейства Picornaviridae рода Enterovirus. Выделяют три серотипа вируса (преобладает I тип): I — Брунгильда (выделен от больной обезьяны с той же кличкой), II -Лансинг (выделен в местечке Лансинг) и III -Леон (выделен от больного мальчика Маклеона).
В некоторых случаях заболевание протекает в стертой или бессимптомной форме. Человек может являться носителем вируса, выделяя его во внешнюю среду вместе с калом и выделениями из носа, и при этом чувствовать себя абсолютно здоровым. Между тем восприимчивость к полиомиелиту достаточно высокая, что чревато быстрым распространением заболевания среди детского населения.
Как передается полиомиелит, и что это такое?
Полиомиели́т (от др.-греч. πολιός — серый и µυελός — спинной мозг) — детский спинномозговой паралич, острое, высококонтагиозное инфекционное заболевание, обусловленное поражением серого вещества спинного мозга полиовирусом и характеризующееся преимущественно патологией нервной системы.
В основном протекает в бессимптомной или стертой форме. Иногда случается так, что полиовирус проникает в ЦНС, размножается в мотонейронах, что приводит к их гибели, необратимым парезам или параличам иннервируемых ими мышц.
Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.
- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
Особенно опасными в инфекционном плане являются лица, переносящие заболевания бессимптомно (в инаппаратной форме) или с неспецифическими проявлениями (небольшой лихорадкой, общей слабостью, повышенной утомляемостью, головной болью, тошнотой, рвотой) без признаков поражения ЦНС. Такие люди могут заразить большое количество контактирующих с ними, т.к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
Прививка от полиомиелита
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования запланировано на 2017 год.
Симптомы полиомиелита
Согласно данным ВОЗ полиомиелит поражает, в основном, детей в возрасте до 5 лет. Инкубационный период длится от 5 до 35 дней, симптомы зависят от формы полиомиелита. По статистике чаще всего заболевание протекает без нарушения двигательных функций — на один паралитический случай приходится десять непаралитических. Начальной формой заболевания выступает форма препаралитическая (непаралитический полиомиелит). Для нее характерны следующие симптомы:
- Недомогание общего характера;
- Повышение температуры в пределах до 40°C;
- Снижение аппетита;
- Тошнота;
- Рвота;
- Мышечные боли;
- Боли в горле;
- Головные боли.
Перечисленные симптомы в течение одной-двух недель постепенно исчезают, однако в некоторых случаях могут длиться и более долгий срок. В результате головной боли и лихорадки возникают симптомы, свидетельствующие о поражении нервной системы.
В этом случае больной становится более раздражительным и беспокойным, наблюдается эмоциональная лабильность (неустойчивость настроения, постоянное его изменение). Также возникает ригидность мышц (то есть их онемелость) в области спины и шеи, проявляются указывающие на активное развитие менингита признаки Кернига-Брудзинского. В дальнейшем перечисленные симптомы препаралитической формы могут перерасти в форму паралитическую.
Абортивная форма полиомиелита
При абортивной форме полиомиелита больные дети жалуются на повышение температуры тела до 38 °С. На фоне температуры наблюдают:
- недомогание;
- слабость;
- вялость;
- несильную головную боль;
- кашель;
- насморк;
- боль в животе;
- рвоту.
Кроме того, наблюдается покраснение горла, энтероколит, гастроэнтерит или катаральная ангина как сопутствующие диагнозы. Длительность срока проявления данных симптомов составляет порядка 3-7 дней. Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Менингиальная форма полиомиелита
Данная форма характеризуется собственной остротой, при этом отмечаются аналогичные с предыдущей формой симптомы:
- температура;
- общая слабость;
- недомогание;
- боли в животе;
- головные боли различной степени интенсивности;
- насморк и кашель;
- снижение аппетита;
- рвота.
При осмотре горло красное, может быть налет на нёбных дужках и миндалинах. Такое состояние длится 2 дня. Затем температура тела нормализуется, уменьшаются катаральные явления, ребенок выглядит здоровым в течение 2-3 дней. После этого начинается второй период повышения температуры тела. Жалобы становятся более отчетливыми:
- резкое ухудшение состояния;
- сильная головная боль;
- рвота;
- боль в спине и конечностях, как правило, ногах.
При объективном обследовании диагностируют симптомы, характерные для менингизма (положительность симптома Кернига и Брудзинского, ригидность в области спины и затылочных мышц). Улучшение состояния достигается ко второй неделе.
Паралитический полиомиелит
Развивается достаточно редко, но, как правило, приводит к нарушению многих функций организма и, соответственно, к инвалидности:
- Бульбарная. Особую тяжесть составляет развитие бульбарного паралича. Поражается вся группа каудальных нервов. Избирательное поражение одного, двух нервов для полиомиелита нетипично. При поражении ретикулярной формации, дыхательного и сосудистого центров может нарушаться сознание, дыхательные расстройства центрального генеза.
- Понтинная. Для этого вида полиомиелита характерно развитие парезов и параличей лицевого нерва, при которых происходит частичная или полная утрата мимических движений.
- Энцефалитическая. Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
- Спинальная. Слабость и боль в мышцах постепенно сменяются параличом, как общим, так и частичным. Поражение мышц при данной форме полиомиелита может быть симметричным, но встречается паралич отдельных групп мышц по всему туловищу.
В течении заболевания выделяют 4 периода:
- препаралитический;
- паралитический;
- восстановительный;
- резидуальный.
Препаралитическая стадия
Отличается довольно острым началом начало, высокими цифрами температуры тела, общим недомоганием, головной болью, расстройствами ЖКТ, ринитом, фарингитом. Такая клиническая картина сохраняется 3 дня, далее состояние нормализируется на 2-4 суток. После наступает резкое ухудшение состояния с теми же симптомами, но более выраженной интенсивности. Присоединяются такие признаки:
Паралитическая стадия
Это стадия, когда внезапно больного разбивает паралич (за пару часов). Длиться эта стадия от 2-3 до 10-14 дней. Больные на этот период часто погибают от тяжелого расстройства дыхания и кровообращения. Он имеет такие симптомы:
- вялый паралич;
- расстройства акта дефекации;
- пониженный тонус мышц;
- ограничение или полное отсутствие активных движений в конечностях, теле;
- поражение преимущественно мышц рук и ног, но могут пострадать и мышцы шеи, туловища;
- спонтанный болевой мышечный синдром;
- повреждение продолговатого мозга;
- расстройства мочеиспускания;
- поражение и паралич диафрагмы и дыхательных мышц.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
Резидуальный период, или период остаточных явлений, характеризуется наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Постполиомиелитный синдром
После перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- прогрессирующая мышечная слабость и боль;
- общая разбитость и усталость после минимальных нагрузок;
- атрофия мышц;
- нарушения дыхания и глотания;
- нарушения дыхания во сне, особенно ночное апноэ;
- плохая переносимость низких температур;
- когнитивные нарушения — такие, как снижение концентрации внимания и трудности с запоминанием;
- депрессия или перепады настроения.
Диагностика
В случае полиомиелита диагностика основывается на лабораторных исследованиях. В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
Лечение
Мероприятия, направленные против полиомиелита, требуют обязательной госпитализации. Назначаются постельный режим, прием обезболивающих и успокоительных, а также тепловые процедуры.
При параличах проводится комплексное восстановительное лечение, а затем поддерживающее лечение в санаторно-курортных зонах. Такие осложнения полиомиелита как нарушения дыхания требуют срочных мер по восстановлению дыхания и реанимации пациента. Очаг заболевания подлежит дезинфекции.
Прогноз для жизни
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу.
Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.

Профилактика
Неспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки, оптимизация цикла сон-бодровствание и др.), борьба с насекомыми, которые являются разносчиками патогенных микроорганизмов (различные виды дезинсекции), соблюдение правил личной гигиены (в первую очередь это мытье рук после улицы и после посещения туалета), тщательная обработка овощей, фруктов и других продуктов перед употреблением их в пищу.
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Полиомиелит сегодня – это очень редкая инфекция благодаря применению вакцинации. Несмотря на это, отдельные случаи заболевания еще регистрируются на планете. Поэтому знание основных симптомов и способов профилактики просто необходимо. Предупрежден – значит вооружен!
Читайте также: