Лечение пневмонии при брюшном тифе
Что такое брюшной тиф? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Брюшной тиф (Typhys abdominalis typhoid fever) — инфекционная патология острого характера, вызываемая бактерией Salmonella typhy, которая поражает эндотелиальную выстилку сосудов и лимфоидные формирования тонкого кишечника. Клинически характеризуется специфическим синдромом общей инфекционной интоксикации, синдромом поражения желудочно-кишечного тракта (энтерит), розеолёзной экзантемой (сыпью), увеличением печени, селезёнки и внутрибрюшных лимфоузлов, а также бронхитом.
Данные бактерии являются грамм-отрицательными палочками, не образующими спор. В своей структуре содержат от 8 до 14 жгутиков, мобильны, произрастают на простых питательных средах с примесью желчи.
Их антигенная структура весьма непростая. Она состоит из:
- О-антигена (лежит на поверхности микроорганизма, представляет липидно-полисахаридный комплекс, термолабильный, кипячение около двух часов не приводит к деструкции; отвечает за видовую специфичность — серогруппы);
- Н-антигена (жгутиковый, термолабильный);
- Vi-антигена (включен в О-антиген, термолабилен, является антигеном вирулентности, который способствует к заражению организма);
- К-антигена (белково-полисахаридные комплексы, отвечающие за способность бактерий к внедрению в макрофаги и дальнейшему размножению в них).
Способны к L-трансформации — частичному или полному исчезновения клеточной стенки, в результате чего бактерия обретает способность переносить неблагоприятные для себя условия.
Устойчивы во внешней среде, на белье сохраняются до 80 суток, в испражнениях — до 30 суток, в туалетах — до 50 суток, в воде водопроводов (без достаточного хлорирования) — до 4 месяцев, в почве — до 9 месяцев, в молоке — до 3 месяцев, в овощах — до 10 суток. В воде при нагревании до 50°С живут 1 час, до 60°С — 30 минут, в кипячённой воде погибают мгновенно. При замораживании живут до 60 суток, в 0,4% хлорной извести и современных дезинфектантах сохраняют жизнеспособность до 10 минут. [1] [2] [5]
Антропоноз. Убиквитарная (повсеместная) инфекция, но преимущественно распространённая в тёплых странах. Ежегодная заболеваемость брюшным тифом составляет более 20 млн человек, из которых погибает до 200 тысяч заболевших.
Первоисточник инфекции — люди (больные и носители). Ненамеренным источником брюшнотифозной бактерии иногда становятся улитки, устрицы, инфицирующиеся в контаминированной (загрязнённой вирусом) воде.
Механизм передачи — фекально-оральный (водный, пищевой, контактно-бытовой пути).
Индекс восприимчивости организма (его способность реагировать на внедрение возбудителя развитием заболевания или носительства) составляет 40-50%.
Сезонность летне-осенняя (в жарких странах круглогодично).
Иммунитет типоспецифичный, продолжительный, однако не исключается вторичное заболевание через длительное время. [2] [4]
Симптомы брюшного тифа
Инкубационный период длится от 7 до 25 дней. Заболевание начинается постепенно, при этом лихорадка имеет постоянный характер.
- специфической общей инфекционной интоксикации;
- розеолёзной экзантемы — ведущий синдром;
- синдром поражения желудочно-кишечного тракта (воспаления тонкой кишки (энтерита) или запора — парез кишечника);
- увеличения печени и селезёнки (гепатолиенальный синдром);
- воспаления лимфоузлов брыжейки кишечника (мезаденита);
- брюшнотифозного бронхита.
Преимущественно заболевание начинается с медленно нарастающей квёлости, малоподвижности, головной боли нечёткой локализации, появляется озноб, скачок температуры тела до 39-40°С, снижение аппетита, инверсия сна (бессонница ночью и сонливость днём). Через пару дней присоединяется кашель, метеоризм, урчание в животе, диарея (впоследствии сменяющаяся запором), появляются кошмарные сновидения.
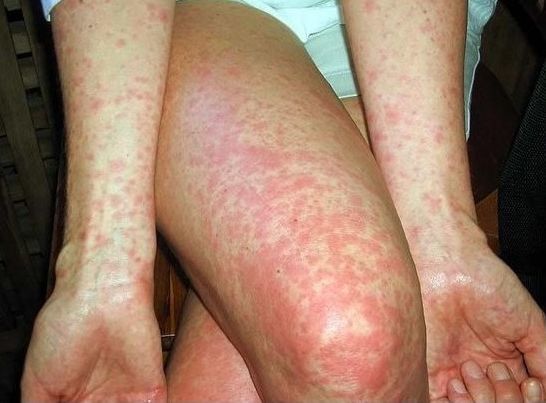
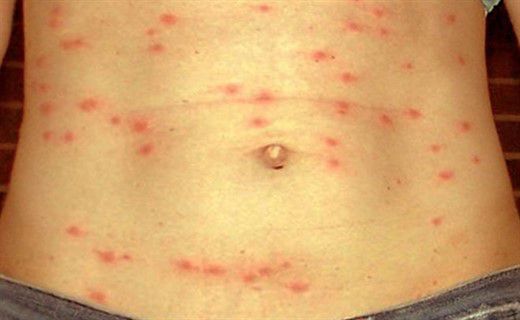
Объективные данные выявляют оглушенность, больные мало двигаются, лежат в прострации с закрытыми глазами, на вопросы дают малоинформативные ответы после некоторого раздумья. Лицо больного бледное, покровные ткани суховатые и горячие на ощупь. На 7-8 день от начала заболевания появляется розеолёзная сыпь в виде единичных элементов, отграниченных от здоровых покровов и несколько выступающих над ней, исчезают при нажатии, после себя оставляет пигментацию, иногда происходит пропитывание кровью, редко возникают новые подсыпания. Локализация сыпи — на животе, внизу груди.
Достаточно редким является окрашивание ладоней и стоп в желтый цвет — эндогенная каротиновая гиперхромия (симптом Филипповича).
Иногда увеличиваются и делаются болезненными заднешейные и подмышечные лимфоузлы.
Со стороны сердечно-сосудистых органов намечается брадикардия, снижение артериального давления, общее аускультативное ослабление сердечных тонов.
При аускультации лёгких выслушиваются суховатые хрипы рассеянной локализации, при переходе в пневмонию хрипы становятся влажными.
Во время осмотра живота отмечается его вздутие, глубокое урчание, и восприимчивость к пальпации слепой кишки, возможно возникновение симптома Падалки — укорочение перкуторного звука в правой подвздошной зоне, обусловленное воспалением внутрибрюшных лимфоузлов. С 3-5 дня отмечается увеличение селезёнки, а к концу первой недели — и печени. Появляется симптом Штернберга — лёгкая болезненность при надавливании живота по оси брыжейки в результате воспаления в брыжеечных лимфоузлах. Наблюдается отсутствие стула (обстипация) или умеренный энтерит.
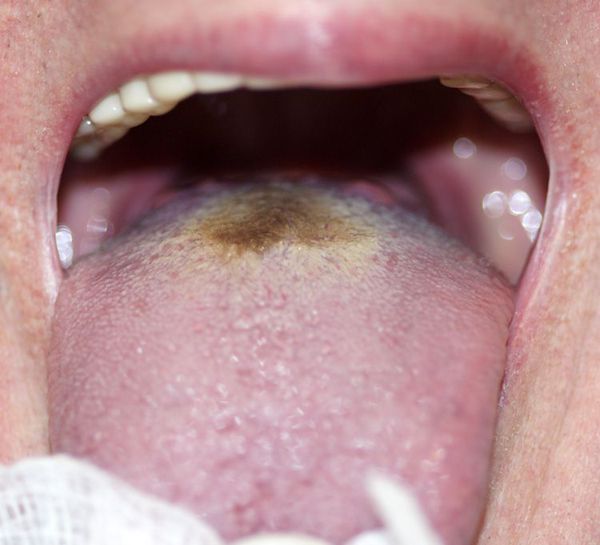
При фарингоскопии виден язык с трещинами, без влаги, со следами зубов, закрытый толстым бурым или грязно-коричневым налётом (фулигинозный язык), но с чистыми краями и кончиком. Ротоглотка умеренно красная.
В последнее десятилетие приобретают значение достаточно видоизмененные формы заболевания, зачастую включающие лишь значительное повышение температуры тела без явных кишечных расстройств и сыпи, с отсутствием выраженной интоксикации, что нередко ставит в тупик даже опытных докторов.
Необходимо дифференцировать брюшной тиф, отличительным симптомом которого является длительная высокая лихорадка при отсутствии органных поражений, с другими заболеваниями:
- гнойно-воспалительные заболевания почек (дискомфорт и боли в поясничной области, положительный симптом Пастернацкого, нарушения мочеиспускания, изменения в общих анализах мочи);
- острые респираторные заболевания (при брюшном тифе нет синдрома поражения верхних дыхательных путей, а при ОРЗ нет мезаденита);
- пневмония;
- малярия (пароксизмы (резкое увеличение) температуры, повышенное потоотделение, колебания температуры более 1°С);
- ку-лихорадка (острое начало, гиперемия лица (приток крови), острая потливость);
- лептоспироз (внезапное начало, боли в мышцах икр, лицо и шея красные, желтуха, нейтрофильный лейкоцитоз);
- бруцеллёз (неплохое самочувствие при высокой температуре, резкая потливость, нет вздутия живота, специфические симптомы). [1]
Патогенез брюшного тифа
Заражающая доза — от 10 млн до 1 млрд микробов (находится только лишь в 0,001-0,01 г фекалий больного). Входные ворота — рот. Далее микроорганизмы переходят в желудок (часть их гибнет), затем в тонкий кишечник и его слизистую оболочку, где захватываются макрофагами, в которых тифозные бациллы не только не погибают, но живут и даже множатся.
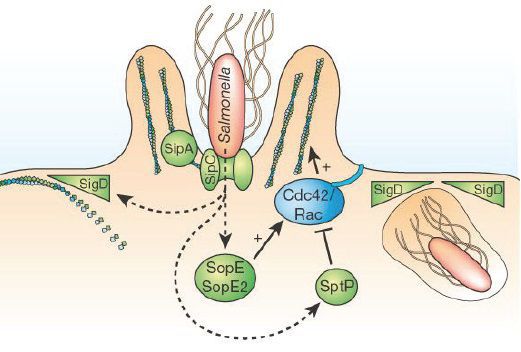
После этого сальмонеллы мигрируют в лимфоидные органы тонкого кишечника (одиночные лимфатические узлы и бляшки Пейера), а оттуда в умеренном количестве попадают в кровь.
Начинается развитие бактерий в брыжеечных и забрюшинных лимфоузлах, а после посредством грудного протока происходит высвобождение их в системный кровоток — начинается бактериемия (часть их гибнет с высвобождением эндотоксина), вызывая интоксикацию: происходит токсинный удар по нервным центрам с преобладжанием процессов торможения (status typhosus).
Угнетение диэнцефальных структур ведёт к инверсии сна, нарушению аппетита, нарушению вегетативной функции. Эндотоксин воздействует и на чувствительные нервные волокна, что ведёт к питательным нарушениям кожи, нарушению кровоснабжения в слизистой оболочке и лимфоидных структур — механизм возникновения язв тонкого кишечника. Наблюдается токсическое поражение миокарда, возможно возникновение инфекционно-токсического шока. Нарушается тонус периферических сосудов, выход части плазмы в экстравазальное пространство, что ведёт к развитию гиповолемии и циркуляторному коллапсу. В процессе заболевания возбудитель повторно попадает в кишечник с желчью. Происходит патологический процесс в красном костном мозге (нарушение кроветворения).
Значительная роль в патогенезе болезни принадлежит и самостоятельной роли микроорганизма: при бактериемии паренхиматозные органы нашпиговываются болезнетворными агентами, где попадают в захват элементами мононуклеарно-фагоцитарной системы и из-за несостоятельности работы последних образуют гнойные очаговые поражения (менингиты, остеомиелиты, пневмонии и другое). Также при жизни бактерии выделяют энтеротоксин, приводящий к диарее.
В дальнейшем при борьбе организма и микроба начинается освобождение человеческого тела от сальмонелл посредством органов выделения (преимущественно в печени): большая часть их погибает, а некоторые поступают с желчью в просвет кишечника и выделяются в окружающую среду, а оставшиеся снова проникают в лимфоидные образования кишечника. Отдача брюшнотифозной бактерии идёт различными путями с различными секретами организма (кал, моча, пот, материнским молоком).
Приблизительно на пятый день заболевания появляются антитела IgM к возбудителю, а к концу второй недели специфические антитела Ig G. Под влиянием иммунных факторов может происходит L-трансформация бактерий, приводящая к длительному неинфекционному процессу (для иммунитета) и возникновению рецидивов.
Периоды патологических изменений в тонком кишечнике:
- первая неделя — набухание групповых лимфатических фолликулов;
- вторая неделя — их некроз;
- третья неделя — отторжение некротических масс и образование язв;
- третья-четвёртая неделя — период чистых язв;
- пятая-шестая неделя — заживление язв.
В любой период может развиться кровотечение и перфорация язв. [2] [3] [6]
Классификация и стадии развития брюшного тифа
По клинической форме заболевание делится на:
— атипичная форма — подразделяется на абортивную (быстрое обратное развитие) и стёртую (все признаки выражены слабо);
— первичное (при длительной персистенции возбудителя в гранулёмах);
— вторичное (возникает при проникновении возбудителя в патологически измененные органы — желчный пузырь, костный мозг — на любом этапе инфекционного процесса). [5]
Осложнения брюшного тифа
Факторами риска развития осложнений являются:
- тяжёлое течение при отсутствии улучшения в течении 3-4 суток;
- поздняя госпитализация;
- микст-инфекция;
- комбинированные поражения;
- появление лейкоцитоза.
К осложнениям заболевания относятся:
- перфорация кишечника — сопросвождается болями в животе, симптомами раздражения брюшины, например симптом Щёткина-Блюмберга, повышением частоты дыхательных движений, напряжением мышц брюшной стенки и способно привести к перитониту;
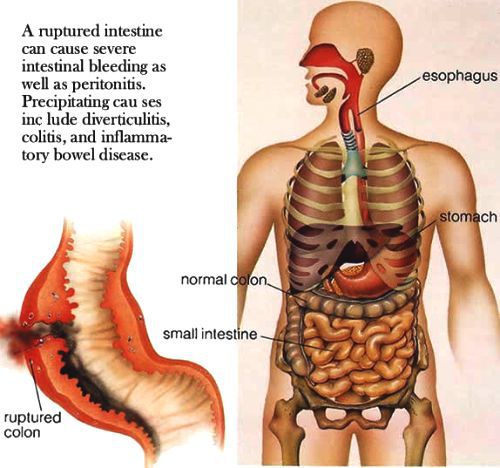
Важно: при брюшном тифе исключаются любые явные болевые ощущения в животе, поэтому их появление у больного тифопаратифозными заболеваниями расценивается как риск осложнения и требует внимания и возможного перевода в профильное отделение.
- кишечное кровотечение — происходит снижение температуры тела, прояснение сознания, временное улучшение самочувствия, затем больной бледнеет, заостряются черты лица, он покрывается холодным липким потом, снижается артериальное давление, увеличивается пульс;
- инфекционно-токсический шок — снижается температура тела и артериальное давление, возникает состояние прострации, бледность с сероватым оттенком;
- пневмония, миокардит, холецистохолангит, тромбофлебит, менингит, паротит, артриты, пиелонефрит;
- инфекционный психоз. [3][5]
Диагностика брюшного тифа
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, так как поражается красный костный мозг, анэозинофилия, нейтропения, относительная лимфопения, тромбоцитопения, анемия, СОЭ в норме);
- общеклинический анализ мочи (показатели острой токсической почки);
- биохимический анализ крови (повышение АЛТ, АСТ, нарушения электролитного баланса);
- копрограмма (нарушение переваривания, жир, крахмал);
- серологическая диагностика (РНГА, в том числе с Унитиолом, РПГА, ИФА различных классов);
- бактериологический метод (посев крови, кала на среды с желчью — желчный бульон или среда Раппопорта, на стерильную дистиллированную воду — метод Клодницкого, на стерильную водопроводную воду — метод Самсонова: предварительные результаты через 4-5 суток, окончательный — через 10 дней). [1][4]
Лечение брюшного тифа
Место лечения — инфекционное отделение больницы.
Режим — бокс, строго постельный до 10 дня нормальной температуры тела. В этот период недопустимо натуживание.
Показана диета № 4 по Певзнеру (калорийная, с повышенным содержанием белка, механически и химически щадящая).
Этиотропная терапия проводится до 10 дня нормальной температуры тела при любой степени тяжести (перекрывается естественный цикл возбудителя). Назначаются препараты выбора — фторхинолоны, цефалоспорины.
Патогенетически осуществляется комплекс мероприятий по восполнению ОЦК, энтеросорбции, повышения регенеративных процессов в кишечнике, а также показана антиоксидантная терапия, насыщение витаминами, восстановление нормальной микрофлоры кишечника.
Проводится постоянный мониторинг больных для исключения осложнений, появление которых требует перевода пациентов в реанимационное отделение.
Выписка осуществляется при нормализации клинического состояния и лабораторных показателей, трёхкратного отрицательного посева кала и мочи, но не ранее 21 дня нормальной температуры тела.
За переболевшими устанавливается диспансерное наблюдение сроком на три месяца с обязательным посевом крови и мочи в конце периода наблюдения. [1] [2]
Прогноз. Профилактика
К методам неспецифической профилактики относятся:
- поддержание на достаточном уровне санитарного состояния источников водоснабжения, очистных сооружений;
- борьба с источниками загрязнения окружающей среды, очистка и обеззараживание сточных вод, выгребных ям;
- соблюдение санитарных норм и правил при сборе, обработке, хранении и приготовлении пищевых продуктов;
- соблюдение людьми правил санитарно-гигиенической культуры;
- своевременное выявление бактерионосителей (особенно среди лиц декретированного контингента, в частности работников сферы питания и обслуживания населения).
В течение трёх месяцев переболевшие из лиц декретированного контингента не допускаются на объекты общепита и водоснабжения.
Специфической профилактикой является вакцинация (полисахаридные вакцины, основанные на очищенном Vi-антигене для лиц с двухлетнего возраста — инъекционно и живая аттенуированная вакцина с 5 лет — орально). [6]
, MD, FACP, Charles E. Schmidt College of Medicine, Florida Atlantic University;
, MD, Wellington Regional Medical Center, West Palm Beach
Last full review/revision April 2018 by Larry M. Bush, MD, FACP; Maria T. Perez, MD

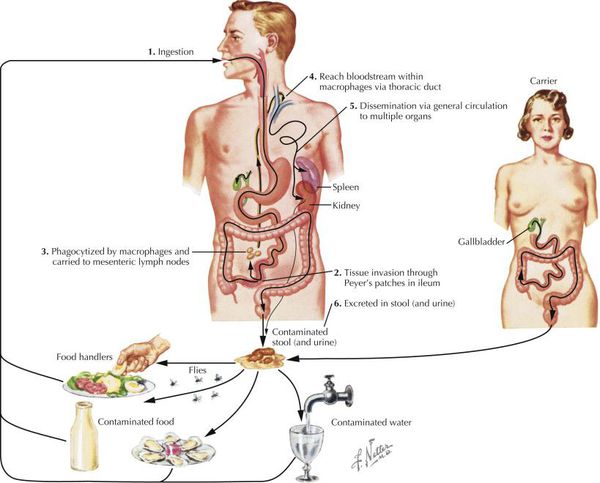
В США брюшной тиф встречается редко, в основном среди американских путешественников, возвращающихся из эндемичных районов. Во всем мире ежегодно регистрируется около 21 миллиона случаев.
Пути передачи
Люди – единственный естественный хозяин и резервуар. Тифозные бациллы выводятся со стулом бессимптомных носителей или со стулом или мочой больных. Трансмиссия инфекции происходит при попадании в организм пищи или воды, загрязненной фекалиями. Недостаточная гигиена после дефекации может быть причиной распространения S. Typhi через пищу или воду. В эндемичных районах, где санитарные меры, как правило, недостаточные, S. Typhi передается чаще через воду, чем с пищей. В развитых странах заражение происходит в основном через пищу. Мухи могут переносить микроорганизм с экскрементов на еду.
Случайная передача прямым контактом (фекально-оральный механизм) может произойти у детей во время игры и у взрослых во время половых контактов. В редких случаях при несоблюдении соответствующих санитарно-гигиенических правил, например при смене постельного белья, заражается персонал больницы.
Микроорганизм попадает в организм через ЖКТ и получает доступ к кровотоку через лимфатические пути. Кишечное кровотечение, изъязвления и перфорация могут произойти в тяжелых случаях.
Состояние носительства сальмонеллезной инфекции
Около 3% пациентов, не получавших лечение, рассматриваются как хронические бактерионосители брюшного тифа, накопляют возбудителей в желчном пузыре и выделяют их со стулом на протяжении > 1 года. У некоторых носителей в анамнезе нет сведений о клинических проявлениях болезни. Большинство из предполагаемых 2 000 носителей в США – пожилые женщины с хроническим заболеванием желчного пузыря. Обструктивная уропатия, вызванная шистосомозом или нефролитиазом, у некоторых пациентов с тифом может провоцировать застой мочи.
Эпидемиологические данные свидетельствуют о том, что у носителей брюшного тифа чаще, чем у населения в целом, развивается гепатобилиарный рак.
Клинические проявления
Для брюшного тифа инкубационный период (обычно 8–14 дней) обратно пропорционален числу поглощенных микроорганизмов. Начало обычно постепенное, с лихорадкой, головной болью, артралгией, фарингитом, запором, анорексией и болью в животе с неприятными ощущениями. Менее распространенные симптомы включают дизурию, непродуктивный кашель и носовое кровотечение.
Без лечения температура постепенно повышается в течение 2–3 дней, остается повышенной (обычно 39,4–40 ° C) в течение еще 10–14 дней, начинает падать постепенно в конце 3-й нед, и достигает нормальных уровней в течение 4-ой нед. Длительная лихорадка часто сопровождается относительной брадикардией и выраженной слабостью. Признаки поражения ЦНС, такие как бред, оглушение или кома наблюдаются при тяжелых формах. Приблизительно у 10-20% пациентов появляются отдельные розовые бледные пятна, сгруппированные на груди и животе, они присутствуют в течение 2-й недели, исчезая через 2–5 дней после появления.
Характерны спленомегалия, лейкопения, анемия, отклонения функции печени, протеинурия и умеренная коагулопатия потребления. Могут наблюдаться признаки острого холецистита и гепатита.

На поздней стадии заболевания, когда кишечные поражения являются наиболее очевидными, кал может содержать примесь крови (скрытая форма у 20% пациентов, явная – у 10%). Приблизительно у 2% пациентов тяжелое кровотечение развивается на 3-й нед, со смертностью приблизительно 25%. Острый живот и лейкоцитоз на 3-й нед. могут указывать на кишечную перфорацию, которая обычно затрагивает дистальную часть подвздошной кишки и встречается у 1–2% пациентов.
На 2-й или 3-й неделе может развиться пневмония, которая может быть связана со вторичной пневмококковой инфекцией, хотя S. Typhi сам по себе также может вызывать воспаление легких. Бактериемия иногда приводит к очаговым инфекциям, таким как остеомиелит, эндокардит, менингит, абсцессы мягкой ткани, гломерулонефрит или поражение ЖКТ.
Нетипичные проявления брюшного тифа, такие как пневмония, только лихорадка или, очень редко, только признаки инфекции мочевыводящих путей, могут затруднить постановку диагноза.
Выздоровление длится несколько месяцев.
У 8–10% не подвергавшихся лечению пациентов с брюшным тифом симптомы и признаки, похожие на начальный клинический синдром, повторяются приблизительно через 2 нед. после ослабления лихорадки. По неясным причинам лечение антибиотиком во время первоначального заболевания увеличивает уровень рецидива лихорадки до 15–20%. Если антибиотики снова назначаются во время рецидива, лихорадка быстро проходит, в отличие от медленного снижения высокой температуры тела, которое происходит во время основной болезни. Иногда встречается 2-й рецидив.
Диагностика
Следует получить посевы крови, кала и мочи. Вследствие того, что резистентность к препаратам является распространенной, необходимо проводить стандартное определение чувствительности. Тест на чувствительность с налидиксовой кислотой проводить больше не рекомендуется, потому что по нему в настоящий момент нельзя точно определить чувствительность к ципрофлоксацину. Гемокультуры обычно положительны только во время первых 2 нед. болезни, а посевы кала, как правило, положительны в течение 3–5 нед. Если эти посевы отрицательны, а брюшной тиф все же весьма вероятен, то посев костного мозга может выявить возбудителя.
Бациллы тифа содержат антигены (O и H), которые стимулируют организм больного на формирование соответствующих антител. 4-кратное повышение титров антител O и H в парных образцах, взятых с разницей в 2 недели, подтверждает инфекцию, обусловленную S. Typhi. Однако этот анализ лишь умеренно (на 70%) чувствителен и не достаточно специфичен, наблюдается перекрёстная реакция на многие нетифоидные штаммы Salmonella spp. и цирроз печенит также приводит к ложно - положительному результату.
Прогноз
Без антибиотиков умирают приблизительно 12% больных. В случае своевременного лечения летальность составляет 1%. Большинство смертельных случаев происходит среди плохо питающихся людей, младенцев и пожилых.
Оглушение, кома или шок свидетельствуют о тяжелой болезни и неблагоприятном прогнозе.
Осложнения встречаются главным образом у пациентов, которые не лечились или лечение было начато слишком поздно.
Лечение
Иногда фторхинолоны или азитромицин
Распространена и увеличивается устойчивость к антибиотикам, особенно в эндемичных районах, поэтому выбор препаратов должен проводиться в соответствии с тестом на чувствительность.
В целом, антибиотики, наиболее предпочтительные к применению, включают
Цефтриаксон 1 г внутримышечно или внутривенно каждые 12 ч (от 25 до 37,5 мг/кг у детей) на протяжении 14 дней
Различные фторхинолоны (например, ципрофлоксацин по 500 мг перорально 2 раза/день в течение 10–14 дней, левофлоксацин по 500 мг перорально или внутривенно 1 раз/день в течение 14 дней, моксифлоксацин по 400 мг перорально или внутривенно 1 раз/день в течение 14 дней)
Хлорамфеникол по 500 мг перорально или внутривенно каждые 6 ч все еще широко используются, но резистентность к нему увеличивается.
Фторхинолоны могут назначаться детям, но необходима осторожность. Для фторхинолон-устойчивых штаммов назначают азитромицин 1 г перорально в 1-й день, затем по 500 мг 1 раз/день в течение 6 дней. Уровень их устойчивости к альтернативной терапии (например, амоксициллин, триметоприм/сульфаметоксазол [ТМП/СМК]) является высоким, поэтому применение этих препаратов зависит от чувствительности in vitro.
Кортикостероиды могут быть добавлены к антибиотикам при тяжелой интоксикации. Обычно за этим следуют снижение лихорадки и клиническое улучшение. Преднизона по 20–40 мг перорально 1 раз/день (или эквивалент) в течение первых 3 дней лечения обычно достаточно. Более высокие дозы кортикостероидов (дексаметазон по 3 мг/кг внутривенно первоначально, затем по 1 мг/кг внутривенно каждые 6 ч, всего в течение 48 ч) назначаются пациентам с явным бредом, комой или шоком.
Питание должно поступать в виде частых приемов пищи. Во время лихорадки пациентам обычно назначается постельный режим. Нужно избегать салицилатов (которые могут вызвать гипотермию и гипотонию), так же как и слабительных, и клизм. Диарея может быть минимизирована легкоусвояемой диетой; парентеральное питание может потребоваться в отдельных случаях. Может понадобиться инфузионная терапия по восстановлению жидкости и электролитов, а также переливание крови.
Кишечная перфорация и ассоциированный перитонит требуют хирургического вмешательства и назначения более широкого спектра препаратов против грамотрицательных бактерий и Bacteroides fragilis в частности.
Рецидивы лечат так же, как и первичное заболевание, хотя продолжительность лечения антибиотиком редко должна быть > 5 дней.
О пациентах нужно сообщить в местный отдел здравоохранения, они не должны привлекаться к приготовлению пищи до прекращения выделения микроорганизма. У пациентов, которые не становятся носителями, Typhoid bacilli могут выявляться даже спустя 3–12 мес. после острого заболевания. Поэтому для исключения носительства 3 результата посева кала с месячным интервалом должны быть отрицательными.
Носителям с нормальными желчными проходами нужно назначить антибиотики. Показатель эффективности лечения составляет приблизительно 80% для амоксициллина, TMP-SMX или ципрофлоксацина, применяемых в течение 4-6 нед.
У некоторых носителей с заболеваниями желчного пузыря бактерицидного эффекта достигают при помощи TMP/SMX и рифампицина. В других случаях эффективным методом может быть холецистэктомия (1–2 дня на антибиотиках до операции и 2–3 дня после операции). Тем не менее, холецистэктомия не обеспечивает устранение носительства, вероятно, из-за остаточных очагов инфекции в других частях гепатобилиарной системы.
Профилактика
Питьевая вода должна быть очищенна и нечистоты должны быть эффективно утилизированы.
Хронические носители (пока их излечение не будет подтверждено) должны избегать активности, связанной с обработкой пищевых продуктов или с уходом за пациентами или маленькими детьми; изоляция пациента в пределах требуемого является необходимой мерой предосторожности. Особое внимание следует обратить на предосторожности, связанные с питанием.
Путешественники в эндемичных областях должны избегать употребления в пищу необработанных листовых овощей, других продуктов, которые хранятся или подаются на стол при комнатной температуре, и сырой воды (включая кубики льда). Если достоверно неизвестно, что вода безопасна, ее следует вскипятить или хлорировать перед питьем.
Имеется живая аттенуированная (штамм Ty21a) пероральная вакцина против тифа, которая используется для путешествующих в эндемические регионы и эффективна приблизительно на 70%. Также можно рассматривать ее применение для иммунизации лиц, находящихся в близком контакте с носителем,
Вакцина Ty21a назначается орально каждый день до достижения в общей сложности 4 доз, которые необходимо ввести за ≥ 1 нед. до поездки. Ревакцинацию для людей, которые остаются в группе риска, следует проводить через 5 лет. Использование вакцины должно быть отложено на >72 ч, если пациенты принимали какие-либо антибиотики, и она не должна использоваться вместе с противомалярийным препаратом мефлохином. Вследствие того, что вакцина содержит живые микроорганизмы S. Туphi, она противопоказана пациентам с ослабленным иммунитетом. В США вакцина не используется для детей 6 лет.
Альтернативным вариантом является использование разовой дозы внутримышечной вакцины с капсульным Vi-полисахаридом не менее, чем за 2 недели перед запланированной поездкой. Эта вакцина эффективна на 64–72% и хорошо переносится, но не применяется у детей
Основные положения
Брюшной тиф распространяется энтерально и вызывает лихорадку и другие общие симптомы (например, головная боль, боль в суставах, анорексия, боли в животе и чувствительность при пальпации живота); с прогрессированием заболевания у некоторых пациентов развивается тяжелая, иногда кровавая диарея и/или характерная сыпь (розовые пятна).
Бактериемия иногда приводит к очаговой инфекции (например, остеомиелит, эндокардит, менингит, абсцессы мягкой ткани, гломерулонефрит).
Хроническое носительство развивается примерно у 3% нелеченных больных; микроорганизмы персистируют в желчном пузыре таких пациентов и выделяются со стулом в течение > 1года.
Диагноз устанавливают с помощью посева крови и кала; вследствие того, что распространена резистентность к лекарственным препаратам, большое значение имеет тест на чувствительность.
Лечат цефтриаксоном, фторхинолонами или азитромицином, руководствуясь тестом на чувствительность; кортикостероиды могут использоваться для уменьшения тяжелых симптомов.
Носителям назначают длительный курс антибиотиков; иногда требуется холецистэктомия.
О пациентах нужно сообщить в местный отдел здравоохранения, они не должны привлекаться к приготовлению пищи до прекращения выделения микроорганизма.
Вакцинация может быть целесообразной для путешествующих в эндемичные регионы.
Читайте также:


