Брюшной тиф паратиф вакцина
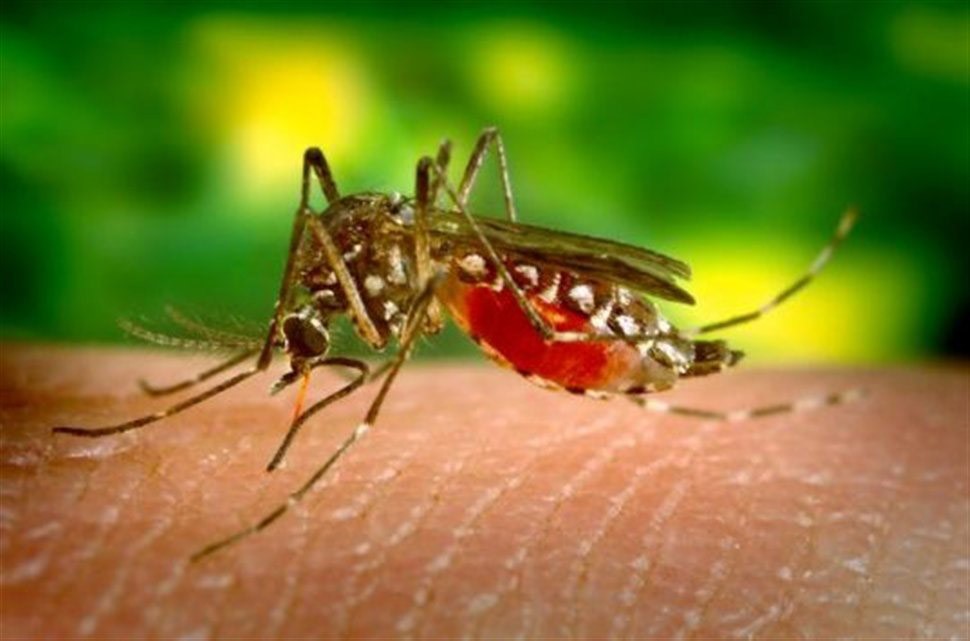
Любое путешествие за пределы своей страны – достаточно рискованное предприятие. Но одно дело – справляться с мелкими неприятностями типа ошибок в билетах, забытых вещей, разницы в напряжении в розетках и прочее, и совсем другое – неожиданно свалиться с серьезной болезнью и оказаться, буквально, беспомощным на чужой территории, в иной языковой среде. Понятно, что от всего не застрахуешься, но кое-что, таки, сделать можно (и нужно). И заблаговременная вакцинация – самый верный способ избежать в прямом смысле болезненных неприятностей.
Готовясь к поездке в жаркие страны, начать выполнять нужные прививки следует с прививки против желтой лихорадки. Причем сделать данный укол рекомендуется, даже если вы летите в страну, где данной болезни не зафиксировано.
Причин для этого несколько. Во-первых, вакцина от этой смертельной болезни была разработана еще в 1937 году (за что ее создатель - американский вирусолог Макс Тейлер – в 1951 году получил Нобелевскую премию) и за прошедшие семь с лишним десятилетий выявлена ее полная безопасность. Во-вторых, каждый год в мире заболевают желтой лихорадкой порядка 200 тысяч человек. Заболевание характеризуется высокой лихорадкой, геморрагической сыпью, поражением почек, печени, с развитием желтухи и острой почечной недостаточности. Течение болезни крайне тяжелое и в большинстве случаев имеет смертельный исход. Заболевание это - вирусное, и специфических препаратов для лечения не существует! И, в-третьих, целый ряд стран, где встречается эта болезнь, для посещения своей территории требуют обязательной вакцинации против желтой лихорадки. В ИКБ № 1 после постановки вакцины Вам вы
дадут специальный международный прививочный сертификат. Без него вы не сможете получить визу в ряд стран (например, в ту же Боливию), да и на границе его иногда требуют предъявить (например, если Вы въезжаете из Перу или Боливии в Бразилию, то бразильские пограничники вас не впустят в страну без уверенности в том что вы вакцинированы).
Самое приятное, что вакцина начинает работать уже через 14 дней, и последующая ревакцинация Вам потребуется не раньше, чем через 10 лет. К сожалению, пунктов, где ставится эта прививка, в нашей стране не так уж и много. Но в ИКБ № 1 вакцина против желтой лихорадки всегда имеется в наличии.
Следующим пунктом обязательной вакцинации идут прививки от гепатитов А и В (если у Вас этих прививок еще нет).
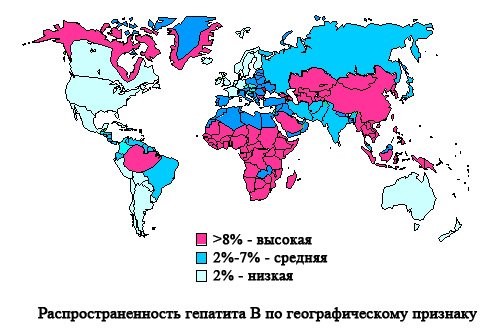
Вирусный гепатит В – это заболевание, которое приводит к преимущественному поражению печени и является самой частой причиной заболеваний печени. В мире насчитывается около 350 млн. носителей вируса гепатита В, из которых 250 тыс. ежегодно умирают от заболеваний печени. В нашей стране ежегодно регистрируется 50 тыс. новых случаев заболевания и насчитывается 5 млн. хронических носителей. Гепатит В опасен своими последствиями: он является одной из основных причин цирроза печени, и главной причиной печеночно-клеточного рака печени.
Путешественники, отправляющиеся в неблагоприятные по этому заболеванию регионы, относятся к группе риска, поэтому прививка крайне рекомендована в этом случае.
Не забудьте только внести информацию о сделанных прививках в международный прививочный сертификат. Данные вакцины достаточно до
роги и зачастую врачи рекомендуют сдать тесты на предмет того, не перенесли ли Вы эти заболевания ранее. По
некоторым данным, в нашей стране порядка 10% людей уже переболели этими заболеваниями, не зная об этом. Для определения наличия антител к гепатиту В надо сдать тест на anti-HBs, для гепатита А – проверочный тест на anti-HAV. Заморачиваться этим или нет - решать Вам, но даже если Вы переболели данным заболеванием и, тем не менее, поставили прививку – ничего страшного не случится.
Помимо вышеуказанных прививок имеет смысл провести вакцинацию против брюшного тифа (и, конечно, занести информацию об этом в международный прививочный сертификат).
Так же ставится один укол на три года.
ИТОГО: требуется выполнить четыре прививки – это совсем небольшая плата за то, чтобы сохранить свое здоровье и не испортить себе отпуск и жизнь. Все вакцины всегда есть в наличии в ИКБ № 1. Перед вакцинацией проводится консультация врача-инфекциониста. Записаться на прививку можно по телефону 8-499-190-19-77.
Информация о работе консультативно-поликлинического отделения ИКБ № 1, ценах и условиях проведения вакцинации:
Владелец регистрационного удостоверения:
Лекарственная форма
рег. №: Р N000183/01 от 31.03.11 - ДействующееФорма выпуска, упаковка и состав препарата Вианвак
| Раствор для п/к введения | 0.5 мл (1 доза) |
| Ви-антиген | 25 мкг |
0.5 мл - ампулы (5) - пачки картонные.
0.5 мл - ампулы (10) - пачки картонные.
2.5 мл - ампулы (10) - пачки картонные.
2.5 мл - ампулы (5) - пачки картонные.
10 мл - флаконы.
Фармакологическое действие
Показания препарата Вианвак
Профилактика брюшного тифа у взрослых и детей в возрасте от трех лет.
Первоочередной вакцинации подлежат:
- население, проживающее на территориях с высоким уровнем заболеваемости брюшным тифом;
- население, проживающее на территориях при хронических водных эпидемиях брюшного тифа;
- лица, занятые в сфере коммунального благоустройства (работники, обслуживающие канализационные сети, сооружения и оборудование, а также предприятий по санитарной очистке населенных мест - сбор, транспортировка и утилизация бытовых отходов);
- лица, работающие с живыми культурами возбудителей брюшного тифа;
- лица, отъезжающие в гиперэндемичные по брюшному тифу регионы и страны, а также контактным в очагах по эпидпоказаниям.
По эпидемическим показаниям прививки проводят при угрозе возникновения эпидемии или вспышки (стихийные бедствия, крупные аварии на водопроводной и канализационной сети), контактным в очагах по эпидемическим показаниям, а также в период эпидемии.
Открыть список кодов МКБ-10| Код МКБ-10 | Показание |
| A01 | Тиф и паратиф |
| Z23.1 | Необходимость иммунизации только против брюшного тифа и паратифа |
Режим дозирования
Прививки производят однократно.
Вакцину вводят подкожно в наружную поверхность верхней трети плеча. Прививочная доза для всех возрастов составляет 0.5 мл.
Ревакцинации проводятся по показаниям через каждые 3 года.
Не пригоден к применению препарат в ампулах с нарушенной целостностью или маркировкой, а также при изменении его физических свойств, истекшем сроке годности, неправильном хранении.
Препарат из вскрытой ампулы должен быть использован немедленно. Вскрытие ампул и процедуру введения препарата осуществляют при строгом соблюдении правил асептики и антисептики.
Проведенную прививку регистрируют в установленных учетных формах с указанием наименования препарата, даты прививки, дозы, номера серии и реакции на прививку, при ее наличии.
Побочное действие
Реакции на введение вакцины довольно редки и расцениваются как слабые. Они могут проявляться в течение первых суток после иммунизации в виде покраснения, болезненности на месте прививки, а также небольшого повышения температуры (менее 37.6°С в 3-5% случаев в течение 24-48 ч.), головной болью.
Противопоказания к применению
- острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний. Прививки проводят через 1 месяц после выздоровления (ремиссии);
- сильные и необычные реакции на предшествовавшее введение вакцины ВИАНВАК ® ;
- беременность;
- с целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос и осмотр прививаемого с обязательной термометрией. В случае необходимости проводят соответствующее лабораторное обследование.
Применение при беременности и кормлении грудью
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Лекарственное взаимодействие
Вакцину "ВИАНВАК ® ", инактивированные вакцины национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям можно вводить одновременно разными шприцами в разные участки тела или с интервалом в 1 месяц.
Условия хранения препарата Вианвак
Вакцину хранят и транспортируют в соответствии с СП 3.3.2.1248-03 при температуре от 2 до 25°С. Допускается транспортирование при температуре до 35°С в течение не более 14 сут. Вакцину ВИАНВАК ® следует хранить в местах, не доступных для детей.
Срок годности препарата Вианвак
Условия реализации
Для лечебно-профилактических и санитарно-профилактических учреждений.
Управление Роспотребнадзора по Республике Марий Эл
Прививки против вирусного гепатита А, дизентерии Зонне и брюшного тифа
Приближается лето – сезон отпусков, заграничных поездок, пребывания детей в оздоровительных лагерях. Ежегодно в летний период регистрируется рост заболеваемости кишечными инфекциями.
Среди большой группы кишечных инфекций есть инфекции, управляемые средствами иммунопрофилактики, то есть инфекции, против которых есть прививки. Это дизентерия Зонне, вирусный гепатит А (так называемая Болезнь Боткина, или желтуха), брюшной тиф. Данные прививки внесены в календарь прививок по эпидемическим показаниям.
Дизентерия Зонне распространяется в основном пищевым путем, при этом в эпидпроцесс могут вовлекаться большие группы населения. Источником возбудителя инфекции является только человек (больной или бактерионоситель). И чаще всего (особенно при групповых заболеваниях) – работники пищеблоков и предприятий пищевой промышленности.
С 1993 г. и по настоящее время в республике количество вспышек, вызванных шигеллой Зонне, составляет 35% от всех зарегистрированных случаев групповых заболеваний.
В последние годы в Марий Эл ежегодно регистрируется от 18 до 65 случаев дизентерии Зонне, при этом примерно половину заболевших составляют дети.
Прививки проводятся детям с 3-х лет и взрослым, выезжающим в регионы с высоким уровнем заболеваемости дизентерией Зонне, лицам из групп риска – работникам сферы общественного питания, предприятий по производству пищевых продуктов. Вакцинация проводится вакциной Шигеллвак однократно, иммунитет формируется в течение 2-3 недель, вырабатывается невосприимчивость к инфекции в течение 1 года.
Вирусный гепатит А также относится к группе кишечных инфекций, передается водным, пищевым и контактно-бытовым путем. В нашей республике в течение ряда лет заболеваемость гепатитом А снижалась, но в 2010 г. начался подъем заболеваемости, при этом примерно половина всех зарегистрированных случаев гепатита А – завозные, то есть люди заражаются гепатитом А в Турции, Египте, государствах Средней Азии и Кавказа, в нескольких случаях заражение произошло в Москве. Еще одной характерной особенностью гепатита А в настоящее время является то, что чаще болеть стали взрослые люди, раньше болели в основном дети. Наибольшее эпидемиологическое значение имеют больные с безжелтушными и бессимптомными формами, а также больные в преджелтушной фазе заболевания. С появлением желтухи выделение вируса прекращается или резко снижается, опасность лиц в данной фазе инфекции для окружающих невелика.
Прививка против гепатита А входит в календарь профилактических прививок по эпидемическим показаниям, иммунизации, в первую очередь, подлежат лица из групп риска: работники сферы обслуживания, прежде всего, занятые в организациях питания, работники, обслуживающие водопроводные и канализационные сооружения, медицинские работники, работники детских дошкольных учреждений.
Кроме того, прививка от гепатита А показана выезжающим в регионы и страны с повышенным уровнем заболеваемости гепатитом А и контактным в очагах гепатита А.
В настоящее время зарегистрированы 6 вакцин против гепатита А. Вакцинация проводится детям с 2-х лет и взрослым двукратно с интервалом от 6 до 18 месяцев между прививками, иммунитет формируется в течение 2-3 недель, вырабатывается невосприимчивость к инфекции на срок до 25 лет.
Брюшной тиф – тяжелейшее инфекционное заболевание, одинаково опасное для детей и взрослых, которое вызывает бактерия Salmonella typhi. Путь передачи инфекции преимущественно водный, также возможна передача с пищей и через предметы быта. Заболевание характеризуется лихорадкой, общей интоксикацией с развитием тифозного статуса, а также высыпаниями на коже и поражением лимфатической системы тонкой кишки.
В мире ежегодно от брюшного тифа страдает более 13 миллионов человек, и более 500000 человек умирает от этой болезни. Эта инфекция широко распространена во всех без исключения регионах мира.
Одной из важнейших мер профилактики является прививка от брюшного тифа, паратифов А и Б. Вакцинация рекомендована лицам, занятым в сфере коммунального благоустройства; лицам, выезжающим в эндемичные по брюшному тифу регионы и страны, прежде всего, в страны Юго-Восточной и Средней Азии, включая Таджикистан и Узбекистан.
По вопросу вакцинации нужно обращаться в территориальную поликлинику или в Центр по профилактике и борьбе со СПИД и инфекционными заболеваниями по ул. Дружбы, д. 97.
Помните, ваше здоровье – в ваших руках. Лучше предупредить заболевание, чем лечить его последствия.
Брюшной тиф, паратиф А и паратиф В - антропонозные острые кишечные инфекции, вызываемые соответственно сероварами S. Typhi, S. Paratyphi A, и S. Paratyphi В.
Клинически брюшной тиф, паратиф А и паратиф В неотличимы. Диагноз может быть установлен на основании бактериологических и серологических исследований, а также эпидемиологических данных.
Тифо-паратифозные заболевания характеризуются сложным патогенезом, сопровождаются бактериемией и выраженной интоксикацией. Они имеют длительное циклическое течение с поражением лимфатического аппарата тонкого кишечника. Встречаются повсеместно и особенно в районах неблагополучных по водоснабжению и канализации.
Источник инфекции - больные и бактерионосители. Механизм передачи- фекально-оральный, пути передачи: водный, пищевой, контактно-бытовой. Эпидемические вспышки имеют преимущественно водное происхождение, реже - пищевое.
Возбудители, попавшие в пищеварительный тракт в инфекционной дозе (105 - 107 живых бактерий), адгезируют и колонизируют поверхность эпителия тонкой кишки. У 3-5% переболевших формируется хроническое бактерионосительство, длящееся многие годы. Возбудители сохраняются в желчном пузыре, где находятся в благоприятных условиях и недоступны для защитных факторов организма. Периодически бактерии вместе с желчью поступают в просвет кишечника и выделяются с фекалиями.
Инкубационный период продолжается в среднем 10-14 дней. Начало заболевания и нарастание интоксикации постепенное.
Характерно повышение температуры слабость, головная боль, отсутствие аппетита, апатия, иногда жидкий стул. В период разгара заболевания (примерно с 9 по 23 день болезни) температура превышает 39°С и затем довольно резко падает. На животе и груди появляется розеолезная сыпь. Поражается нервная и сердечно-сосудистая системы, при тяжелой форме заболевания не исключено развитие инфекционно- токсического шока, который может привести к летальному исходу.
На фоне общей интоксикации организма усиливается воспаление лимфатических элементов тонкого кишечника, образуются глубокие язвы. Возможны кровотечения и прободение стенки кишки. Выздоровление (реконвалесценция) при брюшном тифе замедленное, иногда возникают рецидивы, возможно формирование хронического бактерионосительства.
Перенесенный брюшной тиф оставляет напряженный, как правило, пожизненный клеточный и гуморальный иммунитет.
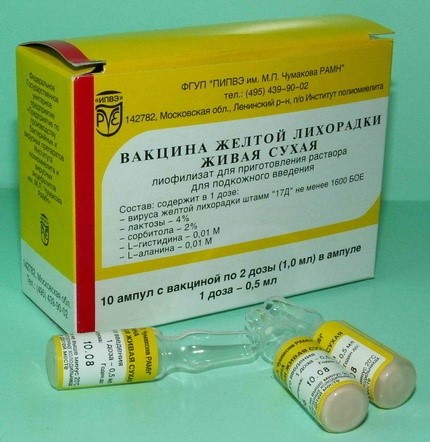
Специфическая профилактика брюшного тифа проводится в группах риска и по эпидемиологическим показаниям. В Российской Федерации применяются следующие вакцины: вакцина брюшнотифозная спиртовая, вакцина брюшнотифозная Vi-полисахаридная и вакцина брюшнотифозная спиртовая, обогащенная Vi-антигеном.
Все перечисленные вакцины не обеспечивают полную защиту вакцинированных от заболевания. Длительность поствакцинального иммунитета не превышают 1 года.
Специфическая профилактика паратифозных инфекций не проводится.
Этиотропная терапия брюшного тифа и паратифов проводится с учетом устойчивости возбудителей к антибиотикам.
Лабораторная диагностика брюшного тифа, паратифа А и паратифа В.
Лабораторную диагностику важно провести в первые 5-7 дней заболевания. Используют бактериологический и серологический методы.
Исследуемые материалы: На 1-2-й неделе болезни возбудителей выделяют из крови (гемокультура), со 2-3-й недели - из фекалий (ко- прокультура) и мочи (урокультура), в течение всего заболевания - из содержимого 12-перстной кишки.
Абсолютным подтверждением диагноза брюшного тифа является выделение возбудителя из крови, начиная с 1-й недели заболевания, (высеваемость в этот период превышает 90%) и на протяжении всего лихорадочного периода.
С первых дней болезни в сыворотке крови и в испражнениях больного можно выявить О-антигены возбудителей в реакциях коагглютинации, латекс-агглютинации, с антительными диагностикумами ИФА. С конца 1-й недели заболевания проводят серологическую диагностику для выявления специфических антител. С этой целью ставят классическую реакцию агглютинации Видаля, с помощью которой определяют титры антител к О- и Н-антигенам S. Typhi, S. Paratyphi A, S. Paratyphi В. В последние годы эта реакция уступает место более чувствительной РНГА с эритроцитарными антигенными О- и Н-диагностикумами. Четырехкратное повышение тигра антител в парных сыворотках подтверждает диагноз брюшного тифа или паратифов. РНГА с эритроцитарным Vi-диагностикумом используется для отбора лиц, подозрительных на бактерионосительство S. Typhi.
Паратифы – различные инфекционные кишечные заболевания наподобие брюшного тифа.
Paratyphoid A and B, рaratyphoid infection, paratyphoid fever, Salmonella paratyphi infection.
Для паратифов А и В характерно острое начало. Симптомынапоминают проявления брюшного тифа, однако в целом паратифы A и B протекают легче. Для начальных стадий паратифа А более характерны неспецифические проявления: кашель, насморк. Первыми признаками паратифа В чаще являются кишечные симптомы.
Для паратифа А и В наиболее характерны следующие симптомы:
- насморк,
- кашель,
- лихорадка, температура чаще 38-39 0 С, иногда до 40 0 С.
- розеолезная сыпь,
- диарея,
- стул жидкий, обильный, с неприятным запахом, напоминает болотную тину,
- рвота,
- боли в животе.
Общая информация об исследовании
Инкубационный период, то есть промежуток времени от проникновения инфекции в организм до начала болезни, при паратифах обычно составляет от одного до десяти дней. Сальмонеллы проникают в организм человека через желудочно-кишечный тракт. Попадая в кишечник, они поступают в слизистую и далее в подлежащие ткани. После этого бактерии размножаются, попадают в кровь и выделяют эндотоксин, с действием которого и связаны первые симптомы болезни: лихорадка, недомогание. Затем сальмонеллы могут проникать в другие ткани: в нервную систему, печень, желчные протоки, лимфоидные органы, в том числе брыжеечные лимфатические узлы. С этой стадией связано возникновение характерной сыпи, а также основные кишечные симптомы: боли в животе, нарушения стула. Длительность заболевания обычно составляет 5-7 дней. Возбудитель выделяется из организма в основном с желчью.
Чаще всего паратифы А и В протекают в среднетяжелой форме и заканчиваются полным выздоровлением. Восприимчивость к заболеванию и тяжесть его течения зависят от состояния иммунной системы пациента. Осложнениями паратифов могут стать кишечное кровотечение, перфорация стенки кишечника, менингит и менингоэнцефалит, гепатит, холангит и холецистит, редко миокардит.
Кто в группе риска?
- Дети.
- Пожилые люди.
- Люди с ослабленным иммунитетом.
Характерная клиническая картина в сочетании с анамнезом дают основание предположить наличие паратифа. Однако окончательный диагноз может быть поставлен только после ряда лабораторных исследований, позволяющих определить тип выделенного из организма пациента возбудителя. Сальмонеллы могут быть выделены из крови пациента в первые дни болезни, далее из мочи и фекалий. Помимо непосредственного выделения возбудителя, используются методы определения антител к сальмонеллам.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) с лейкоцитарной формулой. При паратифах в крови может наблюдаться небольшой нейтрофильный лейкоцитоз.
- Посев кала на патогенную флору (диз. группа и тифо-паратифозная группа). Проводят посев материала на питательную среду. Исследование позволяет не только определить возбудителя заболевания, но и установить его чувствительность к различным группам антибактериальных препаратов.
- Salmonella species, ДНК [ПЦР]. Определение возбудителя в фекалиях пациента с помощью метода полимеразной цепной реакции.
- anti-Salmonella, определение антител к сероварам A, B, C1, C2, D, E. Это исследование позволяет выявить в крови пациента антитела к определенным сероварам сальмонеллы.
Лечение паратифов А и В проводится с помощью антибиотиков в сочетании с симптоматической терапией. Большое значение имеют соответствующий режим и диета. При тяжелом течении заболевания, при осложнениях может потребоваться госпитализация пациента.
Профилактикапаратифов заключается в соблюдении правил личной гигиены, правильном хранении и термической обработке продуктов, своевременном выявлении и лечении бактерионосителей. Вакцинация против брюшного тифа может снизить риск инфицирования паратифом В. Вакцина против паратифа А отсутствует.
Дальнейшее снижение заболеваемости кишечными инфекциями, в том числе брюшным тифом и паратифами, в значительной степени зависит от мероприятий по благоустройству населенных мест. Первостепенная роль здесь отводится улучшению хозяйственно-питьевого водоснабжения. Организация зон санитарной охраны водоисточников, улучшение лабораторного контроля за качеством питьевой воды, строительство очистных сооружений являются теми основными мероприятиями, без которых невозможно надежное планирование ликвидации тифо-паратифозных заболеваний.
Более доступные для осуществления, но также необходимые в борьбе с тифо-паратифозными заболеваниями мероприятия типа культурного использования открытых водоемов, обслуживания колодцев, рационального размещения туалетов и т. п. могут быть везде внедрены без больших материальных затрат.
В условиях спорадического распространения брюшного тифа и паратифов все труднее становится полное выявление больных. Меньше чем у половины больных, направляемых в стационары по подозрению на тифы, действительно диагностируются тифо-паратифозные заболевания. В то же время только половина больных брюшным тифом направляется поликлиниками в стационар с правильным диагнозом. Все это определяет позднюю изоляцию больных, способствует распространению инфекции среди здорового населения.
Важным моментом в современном выявлении больных является провизорная госпитализация всех стойко лихорадящих. По данным Н. Р. Рахимова и В. Г. Болобонкина (1965), среди этих лиц выявлено 45,3% всех больных брюшным тифом.
Важнейшим разделом профилактической работы является систематическое и полное выявление и учет хронических бактерионосителей тифо-паратифозных возбудителей, отстранение их от работы в детских, лечебных учреждениях, на пищевых предприятиях и водозаборных учреждениях. В очаге хронических носителей должна постоянно проводиться текущая дезинфекция.
Особую важность приобретают меры личной профилактики, а также проведение специфической вакцинопрофилактики.
Первая брюшнотифозная вакцина была получена Райтом путем нагревания бульонной культуры лабораторных штаммов микроба. В. К. Высокович (1900) предложил использовать на практике чистую вакцину из вирулентных штаммов и обосновал идею изготовления вакцин путем инактивации возбудителя фенолом. Vincent (1910) принадлежит идея использования живых вакцин.
В нашей стране с 1924 года использовалась главным образом феноловая вакцина, состоявшая из ассоциации микробов брюшного тифа и паратифов А и В (TAB). Также в этот период использовалась ассоциированная вакцина, содержавшая, помимо этих трех компонентов, еще два дизентерийных антигена. В 1941 году предложена и стала широко применяться первая химическая сорбированная поливакцина НИИСИ (Н. Е. Гефен, 1943, 1946). Она содержала тифозный, паратифозный А и В, дизентерийные Флекснера и Шига и холерный антигены. В ходе использования этой вакцины менялась технология изготовления, был заменен дизентерийный компонент Шига компонентом Зонне.
В 1957 году была разработана новая химическая сорбированная поливакцина, в дальнейшем модифицированная в тифо-паратифозную дивакцину (В. А. Благовещенский и соавт., 1958; В. Д. Геккер и соавт., 1958; Н. И. Ковалева и соавт., 1959). С 1960 года для иммунизации детей стали применять химическую сорбированную тифо-паратифозную вакцину из полных антигенов (А. К. Коссова, А. С. Нечаева, 1956). Одновременно стали применять спиртовую вакцину (М. П. Покровская, 1962; И. Л. Ковалевская и соавт., 1962; В. М. Лавровская и соавт., 1962), сначала в жидком, а позже в сухом виде.
В настоящее время в основном используется химическая сорбированная вакцина с различным числом включенных в нее антигенов. Чаще всего применяется дивакцина против брюшного тифа и столбняка, тетравакцина против брюшного тифа, паратифов А и В и столбняка, тривакцина против брюшного тифа, паратифа В и столбняка и секставакцина, содержащая антигены брюшного тифа, паратифов, столбняка, ботулизма и газовой гангрены (И. И. Елкин, 1972). Выпускается вакцина в жидком виде (бесцветная жидкость с рыхлым беловатым осадком). Так как антигены микробов находятся в осадке, перед употреблением ампулу необходимо встряхивать. Вводится вакцина подкожно однократно в подлопаточную область в количестве 1 мл. Ревакцинацию рекомендуется проводить через 1 год. В случае применения вакцины со столбнячным анатоксином необходимо повторно ввести анатоксин через 30—40 дней для получения полноценного иммунитета против столбняка.
Тифозно-паратифозно-столбнячная химическая сорбированная вакцина вводится взрослым и детям с 15-летнего возраста. Для детей с 7 до 14 лет можно использовать только моновакцину, состоящую из антигена брюшного тифа. Доза для детей — 0,6 мл.
В области введения вакцины через 5—6 ч развивается местная реакция в виде гиперемии и инфильтрата в месте введения. Через 2—3 дня при введении вакцин наблюдается в месте инъекции уплотнение, болезненное при пальпации, держащееся 2—3 нед. Общая реакция на вакцину появляется через 5—6 ч и сохраняется 1—2 дня.
Наряду с химической сорбированной вакциной используется брюшнотифозная спиртовая сухая вакцина. Она представляет собой взвесь убитых этиловым спиртом брюшнотифозных микробов, высушенных под вакуумом. К ампуле с сухой вакциной прилагается растворитель — ампула с изотоническим раствором хлористого натрия. Растворенная вакцина представляет собой равномерно мутную жидкость. Используется вакцина для вакцинации детей и взрослых. Проводят две инъекции с интервалом в 30 дней. Вводят вакцину подкожно в подлопаточную область по схеме (табл. 30). Ревакцинация проводится однократно через 2 года.
ТАБЛИЦА 30
Схема введения брюшнотифозной спиртовой сухой вакцины (И.И. Елкин, М.А. Жогова, 1973)
| Возраст |


