Вич и вакцины от полиомиелита живые
Полиомиелит — это острая инфекционная патология, при которой вирус поражает серое вещество спинного и продолговатого мозга. Ее последствиями являются параличи, ведущие к пожизненной инвалидности. Считается, что в России, странах Европы и Америки удалось победить это опасное заболевание, и сделать это помогли прививки от полиомиелита. График в России предусматривает их проведение на первых месяцах жизни ребенка.
Полиомиелит
Полиомиелит — это острая инфекция, которая вызывается вирусом, имеющим три серотипа. Источником инфекции являются больные люди и вирусоносители. Передается заболевание фекально-оральным и капельным путем. То есть заразиться можно при контакте, через воду, посуду, продукты, на которые попал вирус. Во внешней среде он достаточно устойчив, что может провоцировать эпидемии. Наиболее подвержены его действию дети от 3 месяцев до 5 лет. При типичных формах полиомиелита вирус поражает двигательные ядра ствола мозга и спинной мозг. Клинически это выражается либо менингитом, либо развитием параличей, парезов, атрофией мышц. Также заболевание может протекать бессимптомно или в стертой форме. Пожизненный иммунитет сохраняет человек, перенесший полиомиелит. График прививок позволяет с детства выработать искусственный иммунитет к этой инфекции. Но нужно иметь в виду, что при отсутствии вакцинации, даже переболев полиомиелитом, человек может вновь заразиться им, но возбудителем будет выступать уже другой тип вируса.
Виды вакцин
Оральная вакцина

ОПВ разработал в 1955 году американский вирусолог А. Сэйбин. В ее состав входит живой, но ослабленный вирус. Внешне вакцина представляет собой жидкость, окрашенную в красный цвет с горьковатым привкусом. Вакцина вводится через рот, закапыванием, в зависимости от ее концентрации, от 2 до 4 капель. График прививок от полиомиелита для детей до года рекомендует закапывать вакцину на корень языка, чтобы избежать срыгивания. У более взрослых людей ее закапывают на небную миндалину. После процедуры в течение часа нужно исключить еду и питье. Если ребенок все-таки срыгнул, повторно вводится та же доза.
Через лимфоидную ткань глотки ослабленный вирус попадает в кишечник, где начинает размножаться, в ответ на что иммунной системой начинают вырабатываться антитела, благодаря которым и формируется защита организма. При инфицировании настоящим, активным вирусом полиомиелита они активируются, благодаря чему болезнь не развивается или проходит в легкой форме, не вызывая парезы и параличи.
Инактивированная вакцина
Чуть ранее, в 1950 году, была Дж. Солком была предложена инактивированная вакцина, содержащая убитый вирус. Она вводится инъекционно и выпускается в виде одноразовых шприцев, содержимое которых составляет одна прививка против полиомиелита. График прививок обычно рекомендует использовать инактивированную вакцину для проведения вакцинации. ИПВ вводят внутримышечно в область бедра или плеча. В случае ее использования не требуется воздерживаться от еды и питья.
Многочисленные исследования подтвердили, что обе вакцины позволяют выработать эффективный и стойкий иммунитет к такому заболеванию, как полиомиелит. График прививок разрешает использовать ту или иную вакцину в зависимости от индивидуальных особенностей ребенка. Решение об этом обычно принимает педиатр, предварительно проведя обследование и собрав подробный анамнез. Только после того, как ребенок или взрослый был тщательно осмотрен, он допускается к вакцинации то такого заболевания, как полиомиелит (прививка).
График прививок
Календарь прививок, который является основным документом, регулирующим сроки иммунизации населения в нашей стране, предписывает проводить вакцинацию от полиомиелита в несколько этапов. При этом на первых из них (вакцинация) используют инактивированную вакцину, а на последующих (ревакцинация) — живую. Подобная схема считается оптимальной для получения устойчивого иммунитета к заболеванию.
Первая прививка от полиомиелита (график вакцинации поможет молодым родителям сориентироваться) делается ИПВ в возрасте 3 месяца. Следующая вакцинация проводится также ИПВ в 4,5 месяца, третья (ОПВ) — в 6 месяцев. Дальше проводят ревакцинацию, которая также происходит в три этапа:
Существуют также схемы иммунизации, при которых используются только инактивированные препараты. В этом случае вакцинация проходит:
Далее следует прививка от полиомиелита, график ревакцинации которой включает следующие сроки:
Как видно, при использовании ИПВ график несколько сокращается. Такие схемы используют многие страны, не запрещена она и в России.
Нужно отметить, что если по каким-то причинам график прививок смещается, то не стоит отказываться от последующих вакцинаций. 45 дней, которые заложены как промежуток между процедурами, являются минимальным сроком, и если его увеличить, то не произойдет ничего страшного. Формирование иммунитета за это время не прекратится, и вам не придется начинать иммунизацию сначала. То есть если был пропущен какой-либо этап вакцинации, то от такого заболевания, как полиомиелит, график прививок просто продолжится по схеме, а не придется начинать иммунизацию сначала. Кроме того, надо отметить, что ОПВ и ИПВ являются взаимозаменяемыми препаратами.
Кроме плановых мероприятий для детей, в России проводится и иммунизация взрослого населения. Это происходит в случае, если человек едет в район, где наблюдается высокий уровень заболеваемости этой инфекцией, или как мера профилактики в случае вспышки заболевания.
Реакция на прививку
Несмотря на то что современные вакцины обычно хорошо переносятся, в ответ на прививку может последовать индивидуальная реакция организма. Как правило, на ОПВ она проявляется сильнее. Выражаться это может в повышении температуры до 37,0—37,5° на второй неделе после прививки. Также в течение двух дней может быть небольшая диарея. Несмотря на то, что такая реакция встречается довольно редко, она является нормальной и не требует специального лечения. Как правило, все эти расстройства проходят самостоятельно.

При введении ИПВ на месте укола может быть небольшая припухлость, также возможен небольшой подъем температуры тела, нарушение аппетита, беспокойство.
Осложнения
Единственным серьезным осложнением этой прививки является вакцино-ассоциированный паралитический полиомиелит — ВАПП. К счастью, он встречается крайне редко. Как правило, он возникает после первого использования ОПВ (реже — при второй вакцинации) и протекает со всеми признаками настоящего полиомиелита (парезами, параличами, атрофией мышц). Риск возникновения ВАПП велик у детей с низким иммунитетом, пороками развития, страдающих ВИЧ или СПИД, в случае, если при вакцинации используется ОПВ. Во избежание осложнений данному контингенту для иммунизации применяют только ИПВ.
Обратите внимание — непривитый человек (независимо от возраста), страдающий снижением иммунитета (ВИЧ, СПИД) или принимающий препараты, его подавляющие, может заразиться ВАПП от ребенка, привитого ОПВ, так как тот в течение двух месяцев после вакцинации выделяет вирус в окружающую среду.
Противопоказания

График прививок от полиомиелита для детей выделяет следующие противопоказания для проведения иммунизации:
острые заболевания или обострения хронических патологий — вакцинация откладывается на срок до 4 недель после выздоровления, в случае несильного ОРВИ вакцинацию можно провести после нормализации температуры;
сильная аллергическая реакция на компоненты вакцины;
иммунодефицит, злокачественные образования, иммуносупрессивные состояния;
неврологические расстройства, которые проявились при предыдущих вакцинациях.
Что такое иммунизация?
Иммунизация (или вакцинация) необходима для профилактики болезней: ветряной оспы, гриппа, полиомиелита и других заболеваний. Вакцины вводятся в организм подкожно, перорально или интраназально.
Когда человек получает вакцину, его иммунная система вырабатывает антитела, чтобы в будущем защитить организм от инфекции.
ВИЧ может ослабить иммунную систему и осложнить борьбу с инфекциями. Поэтому людям, живущим с ВИЧ, рекомендовано соблюдать график вакцинации.
Вакцины предотвращают эпидемии: "чёрную" оспу, например, удалось победить только благодаря всеобщей иммунизации. Чем больше людей получают прививки, тем меньше шансов на вспышку заболевания.
Какие вакцины рекомендованы людям, живущим с ВИЧ?
Против Гепатита В.
Пневмококковая (против пневмонии).
Против столбняка, дифтерии и коклюша (АКДС) – вводится однократно, в детском возрасте. Каждые 10 лет рекомендуется повторять вакцину против столбняка и дифтерии (АДС).
Против вируса папилломы человека (ВПЧ) (людям в возрасте до 26 лет).
Другие вакцины могут быть рекомендованы ВИЧ-положительному человеку в зависимости от возраста, предыдущих прививок, факторов риска конкретного заболевания или особенностей, связанных с ВИЧ. Поговорите со своим врачом о том, какие вакцины рекомендованы лично вам.
Все ли виды вакцин безопасны для людей, живущих с ВИЧ?
Есть два основных типа вакцин:
Живые ослабленные вакцины – содержат ослабленный, но живой вид болезнетворного микроорганизма. Такую вакцину можно сравнить с "демо-версией" настоящего вируса или бактерии. Благодаря иммунизации, в организме вырабатываются антитела, которые в будущем смогут уничтожить возбудитель болезни.
Инактивированные вакцины – сделаны из "мертвых" микроорганизмов, поэтому для выработки иммунитета требуются большие дозы такой вакцины, многократное применение и введение веществ-помощников (так называемые адъюванты, способны усилить защитную реакцию организма).
Вакцина от одной и той же болезни может быть как живой, так и мёртвой (пример – прививка от полиомиелита). В целях безопасности, люди с ВИЧ должны получать инактивированные вакцины, чтобы избежать даже минимального шанса получить болезнь.
Но некоторые вакцины доступны только в "живом" виде (к примеру, вакцина против ветряной оспы и опоясывающего лишая). В определенных ситуациях они могут быть рекомендованы для людей, живущих с ВИЧ.
Может ли ВИЧ влиять на работоспособность вакцины?
Да. ВИЧ может ослабить иммунный ответ вашего организма на вакцину, то есть сделать прививку менее эффективной. Кроме того, стимулируя иммунную систему, вакцины могут вызвать временный рост вирусной нагрузки.
Антиретровирусные препараты (АРТ) подавляют размножение вируса и позволяют иммунитету восстановиться. Если человеку недавно поставили диагноз ВИЧ, возникает вопрос, стоит ли делать прививки до начала приёма АРТ. Но каждый случай индивидуален, этот вопрос стоит обсудить с лечащим врачом.
Вызывают ли вакцины побочные эффекты?
Любая вакцина может вызвать побочные эффекты. Как правило, они незначительны (болезненность в месте инъекции или субфебрильная температура) и проходят в течение нескольких дней.
Тяжелые реакции на вакцины редки. Перед вакцинацией поговорите со своим врачом о преимуществах и рисках вакцины и возможных побочных эффектах.
Путешествия и вакцины
Если вы планируете поездку, вам могут понадобиться прививки против ряда болезней: желтой лихорадки, бешенства, клещевого энцефалита или брюшного тифа.
Если у вас ВИЧ, поговорите со своим врачом о вакцинах, которые вам можно сделать до путешествия.
Если требуется иммунизация и доступна только живая ослабленная вакцина, узнайте, насколько высоки потенциальные риски и не превышают ли они потенциальную защиту.
Если вы начали проходить терапию, но число лимфоцитов CD4+ менее 200 клеток, ваш лечащий врач может рекомендовать отложить поездку, пока АРТ не подействует и иммунная система не восстановится.
Существует ли вакцина против ВИЧ?
Нет. За прошедшие десятилетия учёные несколько раз пытались разработать подобную вакцину, но иммунный ответ был слишком слаб, чтобы подавить размножение ВИЧ. Но разработки в этой сфере продолжаются. О текущей ситуации вы можете узнать из материала СПИД.ЦЕНТРа.
История прививок от полиомиелита. Живая и инактивированная вакцины против полиомиелита
Прививку от полиомиелита дети получают в 3 и 4,5 месяца — инактивированной вакциной и в 6 месяцев — живой. Капли от полиомиелита начали производить в России более 60 лет назад, а инактивированную вакцину придумали, а потом усовершенствовали в США. Действительно ли удастся победить полиомиелит в мире, если в отдельных странах им уже давно не болеют?
Полиовирус — вирус кишечной группы, или энтеровирус, передающийся фекально-оральным путем. Источником и переносчиком его является инфицированный человек, выделяющий вирусные частицы со слизью носоглотки и верхних дыхательных путей, а также с фекалиями. Одним из основных путей распространения инфекции продолжают оставаться сточные воды. Заражение чаще всего происходит через грязные руки, предметы обихода, воду или пищу.
Полиомиелит — это заболевание нервной системы, вызываемое полиовирусом одного из трех типов — 1, 2 или 3. Проявляется лихорадкой, а затем периферическим параличом, который остается на всю жизнь. В самых тяжелых случаях в результате паралича дыхательной мускулатуры (бульбарная форма) болезнь влечет за собой смерть.
Клинические проявления полиомиелита относительно редки — 1 на 100–1000 случаев бессимптомного течения. Это затрудняет процесс своевременного обнаружения инфекции. Ограничение функциональности и чувствительности конечностей может быть вызвано и другими патологиями, поэтому для подтверждения диагноза "полиомиелит" нужны дополнительные анализы и тесты. Диагностировать непаралитические формы крайне сложно — для этого проводят специальные обследования окружения больного.
Вплоть до XIX века случаи заболевания полиомиелитом не привлекали особого внимания, так как на фоне тяжелейших эпидемий чумы, оспы и холеры были относительно малочисленны. При этом полиомиелит оставался одной из древнейших инфекций, известных человечеству. В египетском храме Изиды в Мемфисе (XIV–XVI век до н. э.) сохранилось изображение человека с укороченной ногой и свисающей стопой — типичное проявление паралитического полиомиелита. В странах Европы описание детских паралитических заболеваний известно со времен Гиппократа. Считается, что хромой римский император Клавдий был жертвой полиомиелита. Ретроспективно диагноз был поставлен писателю Вальтеру Скотту, который подробно описал симптомы перенесенной им болезни в 1773 году.
К началу XX века болезнь, раньше лишь изредка поражавшая преимущественно детей и молодых людей, приобрела характер эпидемии. В 39 лет полиомиелитом переболел и остался частично парализован президент США Франклин Рузвельт. Впоследствии он создал фонд для сбора средств в пользу жертв этого заболевания и спонсирования исследований в области профилактики — Национальный фонд борьбы с детским параличом (National Foundation for Infantile Paralysis).
После Второй мировой войны заболеваемость полиомиелитом резко возросла. Эпидемические вспышки проявлялись в скандинавских странах, США и Канаде. Полиомиелит был признан национальной опасностью во многих странах. Началась активная работа по созданию вакцин.
Первая вакцина против полиомиелита — инактивированная
Возможность иммунизации от полиомиелита была выявлена еще в начале XX века. Вирус — это паразит. Несмотря на наличие собственных генов (для человека они являются антигенами), он не способен самостоятельно передавать генетическую информацию. Для выживания вирусу необходимо внедриться в живую клетку и использовать ее гены и белки для размножения. В человеческом теле это вызывает иммунный ответ — образование антител, которые препятствуют размножению недружественных микроорганизмов и сохраняются в течение долгого времени. От соотношения этих сил и зависит тяжесть протекания инфекции.
Долгое время считалось, что полиовирус может расти только в нервных клетках, однако было не ясно, как он попадает в центральную нервную систему. В 1948 году трое ученых открыли способность полиовируса размножаться в клетках различных тканей, которые можно было культивировать. Джон Эндерс и его ассистенты Томас Уэллер и Фредерик Роббинс научились выращивать "полио" в пробирке, тем самым сильно расширив возможности его изучения в лабораторных условиях. За эту работу все трое впоследствии получили Нобелевскую премию по физиологии и медицине.
В 1950 году Джонас Солк убил формалином выращенный на клеточных культурах полиовирус, а скопления фрагментов клеток, в которых мог сохраняться живой вирус, удалил фильтрацией. Так он создал инактивированную полиовакцину (ИПВ), которая должна была вводиться внутримышечно. В 1954 году Солк испытал ее на 2 млн детей, и в 1955 году ИПВ была лицензирована в США, где началась массовая иммунизация с ее применением.
Однако через две недели произошла трагедия. Оказалось, что один из производителей ИПВ — Cutter Laboratories — не дезактивировал вирус полностью. В результате 120 тыс. детей были привиты некачественной вакциной, содержащей дикий, потенциально смертельный вирус. Семьдесят тысяч переболели полиомиелитом в легкой форме, 200 оказались необратимо и тяжело парализованы, а 10 умерли. Это была одна из самых страшных биологических катастроф в истории Америки.
В то же время другая группа американских ученых пыталась разработать вакцину на основе ослабленных штаммов живого вируса, полагая, что она будет эффективнее. Альберт Сейбин выделил штаммы полиовируса, которые могли расти в инфицированном организме, не поражая ЦНС, и создал прототип живой полиовакцины, которая вводилась через рот — вакцинному вирусу кишечной группы, считал Сейбин, целесообразно проникать в тело человека путем дикого вируса. Но распространению пероральной вакцины (ОПВ) мешали уже внедренная в массовом порядке ИПВ, а главное — сомнения научного сообщества в отношении безопасности применения живого вируса. Сейбину не давали разрешения даже на ограниченные клинические испытания. К счастью, судьба свела его советскими учеными.
Живая вакцина против полиомиелита
В СССР первые эпидемии полиомиелита официально зарегистрированы в 1949 году — в Прибалтике, Казахстане и Сибири. Однако еще в 1945 году советский эпидемиолог Михаил Чумаков вел активные исследования в области разработки вакцины от полиомиелита. В молодости он стал жертвой клещевого энцефалита, после чего почти полностью оглох и потерял подвижность правой руки.
Уже став академиком, Чумаков засыпал руководство Академии наук и советское правительство письмами о создании центра по борьбе с полиомиелитом. Институт по изучению полиомиелита он получил в 1955 году — и сразу же начал действовать.
В 1956 году академик Чумаков с несколькими коллегами отправились в длительную командировку в США. Там началось их сотрудничество с Альбертом Сейбиным, изменившее ход истории болезни.
К тому времени эпидемия в СССР приняла страшный размах. По некоторым данным, в 1957 году было зарегистрировано 24 тыс. случаев полиомиелита, 13 тыс. из них паралитических, — тысячи смертей. Система здравоохранения оказалась не готова к появлению огромного числа детей-инвалидов.
Усилиями команды Чумакова в 1957 году в стране начала производиться инактивированная вакцина, которую срочно отправляли в эндемичные районы. Однако требовалось более универсальное решение и явно больший охват иммунизации.
Альберт Сейбин бесплатно передал свои штаммы Михаилу Чумакову и Анатолию Смородинцеву, которые подвергли их тщательным лабораторным исследованиям. После получения положительных результатов они провели первые ограниченные исследования. В круг испытуемых, рассказывают современники, входили сотрудники институтов и их дети (в том числе дети Михаила Петровича Чумакова).
Переход на ОПВ был актуален для СССР. В отличие от убитой вакцины, она обладала низкой себестоимостью и могла производиться практически в любых количествах. Для введения ОПВ не требовался квалифицированный медицинский персонал, поскольку капля этой жидкости помещалась непосредственно в рот ребенка или на кубик рафинированного сахара, что позволяло охватить иммунизацией максимальное количество населения.
Не менее весомые преимущества нашлись и с биологической точки зрения. Живая вакцина препятствует репликации вируса и выделению его с калом — простыми словами, она рвет цепочку распространения дикого вируса. Зато введенный привитому ребенку вакцинный вирус контактным способом передается его братьям, сестрам и друзьям, создавая таким образом коллективный иммунитет.
В 1958 году Минздрав СССР разрешил проведение расширенных испытаний ОПВ. В январе — апреле 1959 года в Эстонии и Литве под руководством Михаила Чумакова были привиты и тщательно обследованы 27 тыс. детей, а под руководством Анатолия Смородинцева — 12 тыс. детей в Латвии. Полученные результаты подтвердили безопасность и высокую эффективность вакцины. К концу 1959 года в СССР были привиты более 15 млн человек. В 1960 году Минздрав издал указ о проведении обязательной иммунизации населения от 2 месяцев до 20 лет, вакциной было привито 77,5 млн человек (более 35% населения).
В 1961 году эпидемии полиомиелита в нашей стране прекратились. Динамика была поразительная: в 1958 году в СССР заболеваемость составляла 10,6 случая на 100 тыс. населения, а уже в 1963-м — 0,43 случая, в 1964–1979 годах — 0,1–0,01 случая на 100 тыс. человек.
Можно ли ликвидировать полиомиелит в мире
Документация по производству и контролю качества ОПВ из штаммов Сейбина была передана во Всемирную организацию здравоохранения (ВОЗ) и составила основу международных требований для иммунизации населения. В результате все страны быстро заменили ИПВ на ОПВ в календарях вакцинопрофилактики (за исключением трех скандинавских стран, добившихся полной ликвидации вируса и не видевших смысла в проведении дальнейшей иммунизации).
Живая вакцина, произведенная Институтом по изучению полиомиелита, экспортировалась более чем в 60 стран мира и помогла ликвидировать большие вспышки полиомиелита в Восточной Европе и Японии. Успех клинических испытаний ОПВ в Советском Союзе был критическим фактором для начала применения вакцины на ее родине — в Соединенных Штатах. Моновалентная ОПВ была зарегистрирована в США в 1961 году, а трехвалентная — в 1963-м.
Если вакцинацией охвачено большое количество людей в популяции, вирус лишается хозяев и не может распространяться и вызывать вспышки заболеваемости. В расчете на это и получив достаточное количество данных, в 1988 году ВОЗ приняла Программу глобальной ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) с использованием ОПВ. Она предусматривала систематическую вакцинацию новорожденных, национальные дни иммунизации для детей постарше и целевую иммунизацию в районах, где существовали факторы риска.
На момент принятия программы дикий полиовирус циркулировал в 125 странах мира, где полиомиелитом ежегодно заболевали свыше 350 тыс. человек. К 2015 году число зарегистрированных случаев сократилось до 74, а эндемичных стран — до двух (Пакистан и Афганистан, 5 и 7 случаев полиомиелита соответственно в 2017 году).
Как сейчас делают прививку от полиомиелита
Однако эти проблемы оказались не единственными. Несмотря все плюсы ОПВ, у нее достаточно быстро обнаружился серьезный недостаток. В крайних случаях — от 2 до 4 на 1 млн — у детей с изначально пониженным иммунитетом ОПВ может вызывать вакциноассоциированный паралитический полиомиелит (ВАПП). Организм этих детей не способен бороться даже с ослабленным вирусом в составе вакцины. Этот факт был достоверно установлен в США уже в 1962 году, где применялись моновалентные ОПВ. А позже ВАПП регистрировали и у людей, контактировавших с привитыми.
Сначала эти случаи не привлекали особого внимания, так как заболеваемость от дикого полиовируса была намного выше. Но к 1990-м годам ВАПП стал ведущей причиной полиомиелита в США, что поставило перед работниками здравоохранения вопрос об этических аспектах использования живой вакцины.
Бороться с проблемой научились, изменив схему вакцинации: стало доступным новое поколение ИПВ — и прививки младенцам делают убитой вакциной, а ревакцинацию проводят живой. Дело в том, что живая вакцина необходима, чтобы прервать цепь распространения диких штаммов полиовируса, и отказ от нее невозможен для территорий, где они циркулируют или куда могут попасть из других стран.
В России, куда последний раз дикий полиовирус был завезен из Таджикистана в 2010 году, первые две прививки от полиомиелита делают убитой вакциной, а для по следующих ревакцинаций применяют ОПВ. Исключительно ИПВ вакцинируются дети из групп риска.
Однако ученых ждало еще более неприятное открытие: вакцинные штаммы Сейбина, эволюционируя в восприимчивой части человеческой популяции, способны восстанавливать свои исходные дикие качества, в первую очередь патогенность и вирулентность. Возникающие таким образом полиовирусы называют вакцинородственными (ВРПВ) и приравнивают к диким штаммам, которые могут вызвать паралитический полиомиелит и передаваться. Впервые ВРПВ зарегистрированы во время вспышки полиомиелита на Гаити и в Доминиканской Республике в 2000 году, когда заболеваемость в отдельных странах уже была сведена до единичных случаев.
В связи с этим Всемирная организация здравоохранения приняла решение о поэтапном отказе от живой вакцины (ОПВ) — по мере остановки циркуляции дикого полиовируса типа 1, оставшегося на сегодня, — и повсеместном переходе на убитую вакцину (ИПВ). Это означает, что для завершения начатой в мире 1988 году тотальной борьбы с полиомиелитом потребуется выполнение парадоксального условия: ликвидация будет возможна лишь тогда, когда прекратится использование вакцины, с помощью которой полиомиелит был поставлен под контроль во всем мире.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Полиомиелит является вирусной инфекцией, поражающей двигательные центры ЦНС и оставляющей впоследствии параличи и деформации костей на всю жизнь. Особо тяжелые случаи могут закончиться летальным исходом. Возрастных ограничений для болезни нет, но, все же, наиболее часто она поражает детишек в дошкольном возрасте.
Вирус, выделяясь из организма больного или вирусоносителя, до 4 мес. сохраняет активность в окружающей среде. Инфицирование происходит через пищеварительный тракт с употреблением зараженной вирусами водой или пищей. В начальный период заболевание напоминает ОРВИ.
В медицине нет лекарственных препаратов, способных вылечить от полиомиелита. Поэтому такое огромное значение имеет единственная возможность не допустить развития заболевания с помощью прививки от полиомиелита – формирования иммунитета, защиты организма от такой опасной, инвалидизирующей болезни.
Прививка от полиомиелита инактивированной вакциной используется для первых двух введений вакцины при иммунизации. Применение живой вакцины от полиомиелита для первой и второй прививки запрещено.
Родителей больше волнует применение живой ОПВ, при которой возбудитель, хоть и ослабленный, вводится в организм ребенка и создает риск возникновения вакциноассоциированного полиомиелита (ВАП).
Живая вакцина от полиомиелита российского производства содержит ослабленные вирусы всех 3 типов возбудителя полиомиелита. Ее применяют в виде капель – 2 или 4 в зависимости от концентрации препарата.

В случае возникновения рвоты после применения ОПВ вакцину вводят ребенку повторно. Попадая в пищеварительный тракт, вирусы проникают в лимфоидные образования стенки кишечника. В результате воздействия вакцины на иммунную систему в организме прививаемого формируется не только гуморальный иммунитет за счет образования антител против вируса полиомиелита, а и местный – защита тканей слизистой кишечника от вируса.
Поэтому специалисты считают, что прививка от полиомиелита живой вакциной более эффективная, способствует формированию более быстрого и более активного иммунитета.
Однако, именно живая вакцина может вызвать осложнение – вакциноассоциированный полиомиелит. В этом ее главный недостаток и опасность. Из-за риска развития ВАПв европейских странах живая полиовакцина не выпускается и не применяется в европейских странах. Там используется только инактивированная полиомиелитная вакцина.
Начальными проявлениями ВАП могут быть:
- вялость или беспокойство ребенка;
- насморк, кашель;
- повышение температуры;
- расстройство пищеварения (понос, рвота);
- судорожные подергивания мышц.
В последующем могут развиваться мышечная слабость, парезы, параличи, мышечная атрофия.
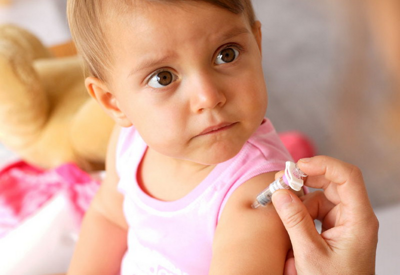
Сторонники применения ОПВ утверждают, что ВАП развивается только при иммунодефицитном состоянии ребенка, что после 2 введений инактивированной вакцины выработаются антитела, которые защитят организм и не допустят развития ВАП.
Однако, иммунная система у малышей недоразвита, предусмотреть ответ ее на введение ИПВ практически невозможно. Титры антител после ее введения лабораторно не проверяются. Поэтому исключить полностью риск развития ВАП после введения живой вакцины не представляется возможным.
Другим аргументом в пользу использования ОПВ указывают минимальность вероятности возникновения ВАП: 1 случай на 3 млн. привитых (хотя разные источники указывают и другие соотношения: 1 случай на 500000 привитых или 1 случай на 1 млн). Но ведь пострадавшему ребенку и его родителям не будет легче от того, что это 1 из миллиона случай.
Кроме осложнения (ВАП) после получения живой поливакцины могут возникать побочные аллергические реакции в виде высыпаний по типу крапивницы, кожного зуда, отечности лица.
Большое значение имеет и тот факт, что ребенок, получивший живую вакцину, в течение 2 месяцев представляет опасность для других лиц – не привитых, имеющих иммунодефицитное состояние. После прививки оральной полиовакциной дети не изолируются из детских коллективов. С ними могут контактировать детишки со снижением защитных сил в этот период (по той или иной причине) и заразиться вирусом.
Поэтому та волна протеста в РФ, которая поднялась против применения ОПВ, понятна и имеет основания. Не исключено, что министерское решение о применении ОПВ для иммунизации детей в России связано с финансовыми проблемами в государстве (инактивированная бельгийская вакцина дороже живой) или политическими мотивами (поддержка отечественного производителя).
Конечно, родители имеют законное право отказаться от проведения прививки ребенку живой вакциной и провести иммунизацию ИПВ. В этом случае они должны написать письменный отказ, и привить ребенка ИПВ, оплатив ее стоимость.
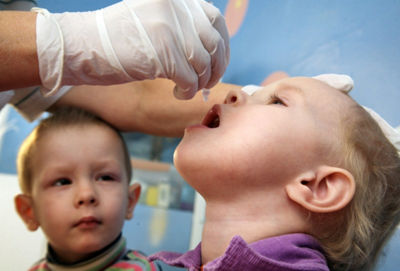
Противопоказания для оральной полиовакцины
Однозначно, применение ОПВ противопоказано при:
- иммунодефицитном состоянии (в результате СПИДа или возникшем по другой причине);
- злокачественном новообразовании;
- неврологических проявлениях при предыдущих прививках против полиомиелита;
- индивидуальная непереносимость компонентов вакцины;
- лечении препаратами с иммуноподавляющим действием;
- наличии в семье беременных женщин;
- проживании вместе с ВИЧ-инфицированными членами семьи или больными раком, получающими химиотерапию.
Во всех этих случаях проводится прививка инактивированной вакциной.
При наличии острого инфекционного заболевания или обострения хронического плановую вакцинацию откладывают до выздоровления или достижения ремиссии.
Читайте также:


