Вич ассоциированная легочная гипертензия
Легочная артериальная гипертензия определяется как среднее артериальное давление в легочной артерии (среднее ДЛА) 25 мм рт. ст. в покое или 30 мм рт. ст. при физической нагрузке.
При этом, лёгочная артериальная гипертензия (ЛАГ) является группой заболеваний характеризующихся прогрессирующим повышением легочного сосудистого сопротивления (ЛСС), что ведет к правожелудочковой недостаточности и преждевременной смерти .
Немного о сути предмета :
Средняя продолжительность жизни в середине 80-
гг. прошлого века от момента установления диагноза у больных с идиопатической
ЛАГ (ИЛАГ), ранее известной как первичная легочная гипертензия (ПЛГ), до
появления специфической направленной терапии была около2,8 лет . ЛАГ включает идиопатическую ЛГ и легочную гипертензию (ЛГ) при различных других состояниях, таких как заболевания соединительной ткани (ЗСТ), врожденные шунты между системным и легочными сосудами, портальная гипертензия и вич-инфекция .
Связь между легочной гипертензией и вич-инфекцией подробно описана ( в частности, Mette 1992, Simonneau 2004). В то же время патогенез легочной гипертензии при вич-инфекции остается неясным.
Принимая во внимание, что благодаря противовирусной терапии , прогноз при вич инфекции значительно улучшился, тяжелая легочная гипертензия может сокращать продолжительность жизни вич-инфицированных .Заболеваемость легочной гипертензией среди ВИЧ-инфицированных примерно в 1000 раз выше, чем у населения в целом. При этом не учитываются недиагностированные случаи, которые тоже имеют место.
Выживание и прогностические факторы в современную терапевтическую эру :
В некоторых исследованиях ( Bruno Deganо et al. HIV-associated pulmonary arterial hypertension: survival and prognostic factors in the modern therapeutic era. AIDS. 2009 Sep 16. ) определяли основные характеристики, определяющие выживаемость у пациентов с ЛГ , ассоциированной с вич-инфекцией в эру АРТ у 77 пациентов из French Reference Centre for Pulmonary Hypertension (2000-2008 гг.) с ЛГ без других ассоциированных факторов риска по ЛГ.
При установлении диагноза ЛАГ у 81% пациентов получали АРТ, у 79% уровень CD4 клеток был более 200 клеток/мл, и у 49% не определялась вирусная нагрузка. По New York Heart Association ( NYHA , в наст .время явл.стандартом комплексной оценки сохранности сердечных функций,прим. авт) функциональный класс II составил 22%, III – 69%, IV – 9%. 6-минутная ходьба составила 375 (288-421) м, легочная сосудистая резистентность – 689 (524-852) дин/кв.см. Все пациенты вне зависимости от стадии вич получали АРТ.
Специфическая терапия ЛГ проводилась у 50 пациентов и привела к улучшению 6-минутной дистанции и гемодинамических параметров. У пациентов, не получавших специфическую терапию по поводу ЛАГ, 6-минутная дистанция улучшилась, но гемодинамика не изменилась. Общие уровни выживаемости составили 88% на 1 году и 72% на 3 году. При мультивариантном анализе сердечный индекс более 2,8 л/мин. на метр и уровень CD4 лимфоцитов более 200 клеток/мл являлись независимыми признаками улучшения выживаемости.
У пациентов с вич ассоциированной ЛГ АРТ, скорее всего, не улучшает гемодинамические параметры. Прогноз у пациентов с вич ЛГ больше всего зависит от сердечной функции.
Ранее считалось,что
Прогноз при ЛГ остаётся серьёзным. Это заболевание по прежнему является большой проблемой клинической медицины.Вич-инфицированных, страдающих одышкой при нагрузке, нужно обследовать на предмет легочной гипертензии, если исключены другие легочные и сердечные заболевания (например, обструктивные или рестриктивные нарушения вентиляции легких, пневмония, ишемическая болезнь сердца). При подозрении на легочную гипертензию диагноз можно подтвердить предварительно (окончательно диагноз устанавливается при катетеризации правых отделов сердца и лёгочной артерии ) неинвазивными методами . Поскольку в последнее время появились новые методы лечения, правильный диагноз необходим.Однако, необходимо отметить, что широкое использование современных препаратов и методов лечения ограничено прежде всего высокой стоимостью соответствующих средств,операций,диагностических процедур.
Легочная гипертензия — тяжелое, сокращающее жизнь заболевание, которое нередко развивается у молодых. Связь между легочной гипертензией и ВИЧ-инфекцией подробно описана (Mette 1992, Simonneau 2004). В то же время патогенез легочной гипертензии при ВИЧ-инфекции остается неясным. Принимая во внимание, что благодаря ВААРТ прогноз при ВИЧ-инфекции улучшился, тяжелая легочная гипертензия может сокращать продолжительность жизни ВИЧ-инфицированных (Nunes 2002).
Причиной легочной гипертензии служат вазоконстрикция, снижение эластичности артерий из-за структурной перестройки стенок сосудов, а также выключение части сосудистого русла. При всех формах легочной гипертензии обнаруживаются функциональные нарушения (обратимая вазоконстрикция) и структурные нарушения (перестройка сосудов), которым нередко сопутствует тромбоз in situ. Повышение постнагрузки правого желудочка приводит к гипертрофии правого желудочка и его дилатации.
Хроническую легочную гипертензию разделяют на 5 групп в соответствии с классификацией, разработанной в 1998 г. Всемирным симпозиумом по первичной легочной гипертензии в Эвиане (с последующей доработкой в 2003 г. в Венеции). ВИЧ-ассоциированная легочная гипертензия относится к группе номер один (артериальная легочная гипертензия).
1.1. Первичная легочная гипертензия:
1.2. Вторичная — вследствие:
- а) коллагенозов;
- б) врожденного системно-легочного шунта;
- в) портальной гипертензии;
- г) ВИЧ-инфекции;
- д) лекарственных воздействий;
- е) персистирующая ЛАГ новорожденных.
В течении легочной гипертензии выделяют три клинических стадии:
1. Латентная легочная гипертензия характеризуется средним давлением в легочной артерии (СДЛА) менее 21 мм рт. ст. в покое и 30 мм рт. ст. при нагрузке. Эти больные при физической нагрузке испытывают одышку.
2. На стадии манифестной легочной гипертензии СДЛА превышает 25 мм рт. с. в покое. Больные испытывают одышку уже при легкой нагрузке.
3. Тяжелая легочная гипертензия характеризуется выраженным снижением сердечного выброса в покое, который не может возрасти при нагрузке из-за повышения постнагрузки на правый желудочек. У этих больных дискомфорт возникает при малейшем физическом усилии.
Катетеризация правых отделов сердца
В диагностике хронической легочной гипертензии катетеризация правых отделов сердца по-прежнему считается эталонным методом диагностики. Она позволяет оценить ключевые параметры легочной гемодинамики. Главный из них — легочное сосудистое сопротивление, которое может быть повышенным даже при нормальном давлении в легочной артерии. На стадии манифестной легочной гипертензии следует провести исследование на обратимость вазоконстрикции, чтобы определить, будут ли больному полезны вазодилататоры или нет. Для этого во время катетеризации правых отделов сердца больному дают кислород или вазодилататоры. У некоторых больных при вдыхании окиси азота снижается легочное артериальное давление на 30% и одновременно нормализуется сердечный выброс.
Изменения на ЭКГ при легочной гипертензии появляются тогда, когда толщина миокарда правых отделов сердца увеличивается вдвое. Характерные признаки:
- отклонение оси сердца вправо (в среднем > + 110°);
- соотношение зубцов R и S в отведении V6 < 1;
- зубец S в отведении I и зубец Q в отведении III;
- зубец S в отведениях I, II и III;
- повышение амплитуды зубца P (не всегда).
На рентгенограмме грудной клетки легочную гипертензию можно выявить по следующим признакам:
- расширение нисходящей части правой легочной артерии (диаметр более 20 мм);
- расширение центральных легочных артерий на фоне сужения сегментарных артерий;
- обрыв периферических легочных сосудов;
- расширение поперечного диаметра сердца и увеличение объема правого желудочка в ретростернальном пространстве.
Эхокардиография (ЭхоКГ) позволяет выявить расширение правых отделов сердца и оценить систолическое давление в легочной артерии. Характерные признаки легочной гипертензии:
- гипертрофия миокарда правого желудочка;
- аномальные движения межжелудочковой перегородки;
- изменения длительности фаз систолы;
- аномальные движения клапана легочной артерии;
- изменение направления выброса крови из правого желудочка (при чреспищеводной допплеровской ЭхоКГ).
Эти методы лучевой диагностики используются для выявления хронической тромбоэмболической легочной гипертензии, которая важна в дифференциальной диагностике у ВИЧ-инфицированных, употребляющих инъекционные наркотики, у которых возможны повторные тромбоэмболии; кроме того, эти методы помогают подобрать лечение (рис. 1).
Исходя из клинического опыта в лечении легочной гипертензии применяют различные неспецифические средства, которые перечислены ниже.
1. Диуретики
На поздних стадиях легочной гипертензии задержка жидкости может привести к значительному повышению преднагрузки на правый желудочек и как следствие — к застойной гепатомегалии, отекам и асциту. Причиной задержки жидкости служит не только хроническая правожелудочковая недостаточность, но и стимуляция ренин-ангиотензиновой системы повышенными уровнями альдостерона. В связи с этим комбинация петлевых диуретиков (например, фуросемид 20-80 мг/сут) с антагонистами альдостерона (например, альдактон 50-200 мг/сут) дает хорошие результаты. Следует принять во внимание обычные противопоказания, а также риск обезвоживания с последующим критическим снижением преднагрузки на правый желудочек. Для оптимального функционирования правого желудочка преднагрузка должна составлять около 6-10 мм рт. ст.
2. Сердечные гликозиды
Применение сердечных гликозидов пока остается спорным. Согласно рандомизированному плацебоконтролируемому двойному слепому исследованию, сердечные гликозиды приносят пользу только больным с легочным сердцем, у которых снижена функция левого желудочка. Однако сердечные гликозиды всегда принимаются во внимание в случае предсердных тахиаритмий. Следует иметь в виду, что сердечные гликозиды обладают высоким аритмогенным действием на фоне гипоксемии, что может вызвать серьезные осложнения.
3. Антикоагулянты
Для лечения хронической легочной гипертензии применяются гепарин и непрямые антикоагулянты (фенпрокумон, варфарин), при условии, что у больного нет противопоказаний к ним. Основанием для длительного лечения антикоагулянтами служат следующие особенности патофизиологии артериальной легочной гипертензии:
- повышенный риск тромбоза in-situ, обусловленный замедленным кровотоком в суженных и деформированных легочных сосудах;
- повышенный риск тромбоза, вызванный застоем в периферических венах, дилатацией правого желудочка и малой физической нагрузкой;
- сниженные уровни циркулирующих продуктов распада тромбина и фибриногена, которые действуют как факторы роста в ремоделировании сосудов.
Дозу антикоагулянтов следует подобрать так, чтобы поддерживать международное нормализованное отношение на уровне 2,5.
4. ВААРТ
ВААРТ считают неспецифическим средством лечения ВИЧ-ассоциированной легочной гипертензии. Согласно классификации Центров по контролю заболеваемости легочная гипертензия является клинически выраженным осложнением ВИЧ-инфекции и поэтому относится к критериям категории B. Поэтому независимо от числа лимфоцитов CD4 и вирусной нагрузки легочная гипертензия служит показанием к началу антиретровирусной терапии. По имеющимся данным, эффективная антиретровирусная терапия улучшает прогноз при ВИЧ-ассоциированной легочной гипертензии (Zuber 2004). Кроме того, стабилизация иммунного статуса в группах высокого риска способствует профилактике системных инфекций, и в первую очередь, пневмонии.
Цель специфического лечения — снизить артериальное давление в легочной артерии и, тем самым, ослабить постнагрузку на правый желудочек. Ниже перечислены препараты, которые уже используются в лечении легочной гипертензии или проходят клинические испытания:
- блокаторы кальциевых каналов;
- аналоги простагландинов (для в/в, ингаляционного, подкожного ведения и приема внутрь);
- блокаторы эндотелиновых рецепторов (селективные, неселективные);
- ингибиторы фосфодиэстеразы 5 типа.
Помимо немедленного расслабления мышц некоторые вазодилататоры (особенно аналоги простагландинов и ингибиторы фосфодиэстеразы 5 типа) оказывают, по-видимому, устойчивый антипролиферативный эффект.
1. Блокаторы кальциевых каналов
Сегодня из препаратов этой группы чаще всего используются нифедипин и дилтиазем. Они дают желаемый эффект примерно у 5-10% больных с первичной легочной гипертензией. Действие блокаторов кальциевых каналов следует оценить во время катетеризации правых отделов сердца.
Главный недостаток блокаторов кальциевых каналов — действие на системный кровоток. Периферическая вазодилатация приводит к артериальной гипотонии, а отрицательный инотропный эффект блокаторов кальциевых каналов приводит к снижению сердечного выброса. Кроме того, неселективная вазодилатация легочных сосудов может вызвать нежелательные изменения газообмена вследствие усиления неравномерности вентиляционно-перфузионного отношения. Для долговременного лечения доза нифедипина составляет до 250 мг, дилтиазема — до 750 мг. Начинают с низких доз и постепенно повышают дозу в течение нескольких недель.
2. Препараты простациклина в/в
У больных с легочной гипертензией отмечено снижение синтеза простациклина в эндотелии легких (Christman 1992, Tuder 1999). Поэтому для лечения этого заболевания стали использовать препараты простациклина (например, илопрост). Из-за короткого периода полувыведения илопрост вводят путем постоянной внутривенной инфузии с помощью портативного насоса и катетера или имплантированного под кожу резервуара. Дозу препарата медленно повышают до 0,5-2,0 нг/кг/мин.
Сегодня амбулаторное лечение простациклином в/в является признанным методом длительного лечения тяжелой легочной гипертензии (Barst 1996, Sitbon 2002). Длительная терапия простациклином в/в приводит к стойкому улучшению гемодинамики у больных с первичной легочной гипертензией (например, ВИЧ-ассоциированной).
Недостатки внутривенного введения препаратов простациклина:
- Системные побочные эффекты неселективных вазодилататоров, такие как артериальная гипотония, ортостатическая гипотония, гиперемия кожи, диарея, боль при жевании и головная боль;
- риск острой сердечной недостаточности вследствие нежелательного системного действия;
- риск катетерной инфекции;
- тахифилаксия.
Тахифилаксия наблюдается при длительном внутривенном введении простациклина и требует повышения дозы препарата.
Выводы: опыт применения препаратов простациклина при ВИЧ-ассоциированной легочной гипертензии ограничен маленькими неконтролируемым испытаниями. Однако эти исследования показывают улучшение прогноза (Aguilar 2000, Cea-Calvo 2003).
3. Ингаляционные аналоги простагландинов
Аналоги простагландинов для аэрозольного введения (например, недавно одобренный препарат илопрост, Ventavis®) лишены многих недостатков аналогов простагландинов для внутривенного введения. Поступление препарата в альвеолы позволяет ему оказывать избирательное действие на легкие. Недавнее кооперированное рандомизированное плацебо-контролируемое исследование показало, что у ВИЧ- отрицательных больных ингаляции илопроста безопасны и эффективны (Olschewski 2002). У больных, получавших илопрост, обнаружено значительное улучшение переносимости физической нагрузки (оценивалось с помощью ходьбы в течение 6 минут), а также тяжести по классификации Нью-Йоркской кардиологической ассоциации.
Эффективность илопроста при ВИЧ-ассоциированной легочной гипертензии была подтверждена в клиническом исследовании, проведенном в нашей клинике (Ghofrani 2004). Недостатки этого вида терапии — сложная технология ингаляционного введения препарата и короткое действие препарата после однократного ведения (60-90 мин), из-за чего требуются частые ингаляции (от 6 до 9 в сутки), а также ночные перерывы в лечении. В сутки больные получали 25-75 мг илопроста за 6-9 ингаляций.
4. Блокаторы эндотелиновых рецепторов
В нескольких предварительных испытаниях селективные и неселективные блокаторы эндотелиновых рецепторов показали свою эффективность. В III фазе клинических испытаний блокаторов эндотелиновых рецепторов у больных с первичной легочной гипертензией босентан для приема внутрь приводил к улучшению переносимости физической нагрузки и продлевал неосложненный период болезни (Rubin 2002). Дозы препарата составляли 62,5-125 мг два раза в сутки. Основной побочный эффект — повышение активности печеночных ферментов. Применять босентан у ВИЧ-инфицированных с гепатитом C следует с осторожностью.
На основании этих данных в Европе босентан был одобрен для лечения артериальной легочной гипертензии. Необходимо часто определять активность печеночных ферментов, так как она может повышаться. Босентан могут назначать только врачи, зарегистрированные в компании Actelion и получившие соответствующее разрешение.
В неконтролируемом исследовании уже получены первые результаты применения босентана у больных с ВИЧ-ассоциированной легочной гипертензией (Sitbon 2004).
5. Ингибиторы фосфодиэстеразы 5 типа
По последним данным, силденафил — селективный ингибитор фосфодиэстеразы 5 типа — способен вызывать значительную вазодилатацию легочных сосудов. В клинических испытаниях у небольшого числа больных с разными формами легочной гипертензии показана высокая эффективность и хорошая переносимость этого препарата для приема внутрь (Ghofrani 2002, Schumacher 2001, Carlsen 2002). Предполагается, что недавно завершенная III фаза клинических испытаний силденафила позволит одобрить этот препарат для лечения артериальной легочной гипертензии.
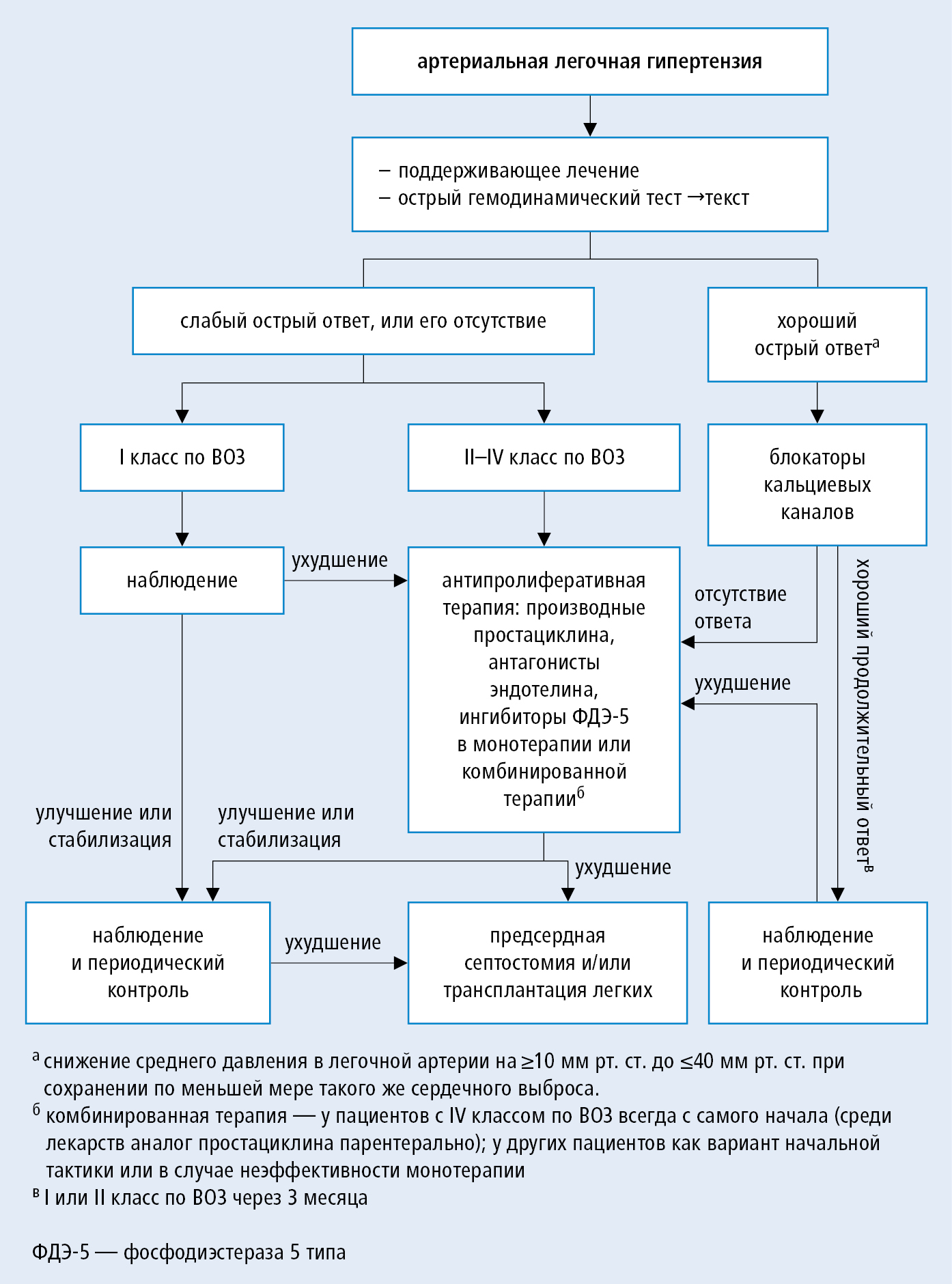
На сегодняшний день четких и общепринятых рекомендаций по лечению ВИЧ-ассоциированной легочной гипертензии не существует. Однако, принимая во внимание ее сходство с другими видами артериальной легочной гипертензии первой группы (Venice 2003), например идиопатической, для ее лечения можно использовать те же методы в зависимости от клинической тяжести заболевания (рис. 2). Обычно назначают силденафил 25-150 мг/сут в 2-3 приема.
ВИЧ-инфицированных, страдающих одышкой при нагрузке, нужно обследовать на предмет легочной гипертензии, если исключены другие легочные и сердечные заболевания (например, обструктивные или рестриктивные нарушения вентиляции легких, пневмония, ишемическая болезнь сердца). Заболеваемость легочной гипертензией среди ВИЧ-инфицированных примерно в 1000 раз выше, чем у населения в целом. При этом не учитываются недиагностированные случаи, которые тоже имеют место. При подозрении на легочную гипертензию диагноз можно подтвердить неинвазивными методами (например, ЭхоКГ). Поскольку в последнее время появились новые методы лечения, правильный диагноз необходим.
Дальнейшее обследование и лечение больных с любым видом легочной гипертензии нужно проводить в специализированных центрах с опытом лечения легочной гипертензии и ВИЧ-инфекции.
Патологическое повышение давления в легочной артерии, обусловленное заболеваниями сердца, легких или легочных сосудов.
Этиологическая классификация (по ESC ):
1 группа — артериальная легочная гипертензия (идиопатическая, наследственная, вызванная ЛС или токсинами, ассоциированная с заболеваниями соединительной ткани, ВИЧ-инфекцией, вторичной гипертензией, фистулой между системным и легочным кровообращением, шистосомозом);
группа 1' — облитерирующий эндартериит легочных вен и/или легочный капиллярный гемангиоматоз;
группа 1’’ — персистирующая легочная гипертензия новорожденных;
группа 2 — легочная гипертензия, вызванная поражением левых отделов сердца (нарушение систолической или диастолической функции левого желудочка, пороки клапанов, врожденная/приобретенная обструкция входного/выходного тракта левого желудочка или врожденная кардиомиопатия, врожденный/приобретенный стеноз легочных вен);
группа 3 — легочная гипертензия в результате патологии легких и/или гипоксемии (ХОБЛ, интерстициальные болезни легких, другие заболевания легких, нарушения дыхания во время сна, пребывание на больших высотах, аномалии развития);
группа 4 — хроническая тромбоэмболическая легочная гипертензия;
группа 5 — легочная гипертензия неясной этиологии или полиэтиологическая (гемодинамические нарушения [хроническая гемолитическая анемия, миелопролиферативные новообразования, после спленэктомии], системные заболевания [васкулит, саркоидоз, гистиоцитоз из клеток Лангерганса, лимфангиолейомиоматоз, нейрофиброматоз], болезни обмена веществ [гликогенозы, болезнь Гоше, заболевания щитовидной железы], опухолевая легочная тромботическая микроангиопатия, фиброзный медиастинит, хроническая почечная недостаточность, при лечении либо отсутствии лечения гемодиализом, сегментарная легочная гипертензия).
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Субъективные симптомы изолированной ЛГ : возрастающее ограничение толерантности к физической нагрузке в связи с одышкой или утомляемостью (главный симптом, независимо от этиологии); вначале неспецифические и незначительные симптомы, но даже на поздних стадиях ЛГ одышка в покое часто отсутствует; может появляться стенокардитическая боль вследствие ишемии миокарда правого желудочка или сдавления ствола левой коронарной артерии значительно расширенной легочной артерией; сдавление возвратного гортанного нерва расширенной легочной артерией может вызывать охриплость; кроме того симптомы основного заболевания (напр., сердечной недостаточности или системного заболевания). На основании тяжести симптомов определяется функциональный класс пациента по классификации ВОЗ →табл. 2.21-1.