Телефон горячей линии по сифилису
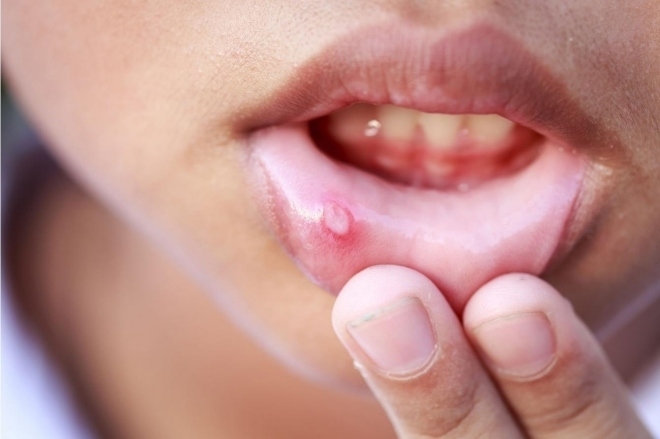
Сифилис — инфекционное заболевание, вызываемое бледной трепонемой (Treponema pallidum), передаваемое преимущественно половым путем, характеризующееся поражением кожи, слизистых оболочек, нервной системы, внутренних органов и опорно-двигательного аппарата.
ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ
Возбудитель сифилиса относится к порядку Spirochaetales, семейству Spirochaetaeceae, роду Treponema, виду Treponema pallidum, подвиду pallidum (син. Spirochaeta pallidum). Бледная трепонема легко разрушается под воздействием внешних агентов: высыхание, прогревание при 55° C в течение 15 мин., воздействие 50–56° раствора этилового спирта. В то же время низкие температуры способствуют выживанию бледной трепонемы.
Бледная трепонема представляет собой микроорганизм спиралевидной формы; число оборотов спирали от 8 до 12, ее завитки равномерны, имеют идентичное строение. Совершает характерные виды движения: вращательные, поступательные, волнообразные и сгибательные. Размножается преимущественно путем поперечного деления на два или несколько сегментов, каждый из которых вырастает затем во взрослую особь.
Микроорганизм также может существовать в виде цист и L-форм. Циста является формой выживания бледной трепонемы в неблагоприятных условиях среды, рассматривается как стадия покоя T. рallidum и обладает антигенной активностью. L-форма является способом выживания бледной трепонемы, обладает слабой антигенной активностью.
По данным официальной государственной статистической отчетности, эпидемиологическая ситуация по сифилису характеризуется постепенным снижением заболеваемости в целом по Российской Федерации (в 2009 г. — 53,3 случая на 100000 населения; в 2014 г. – 30,7 случаев на 100000 населения). На фоне снижения общей заболеваемости сифилисом отмечается увеличение числа зарегистрированных случаев нейросифилиса с преобладанием его поздних форм (70,1%).
– половой (наиболее частый и типичный путь инфицирования; заражение происходит через поврежденную кожу либо слизистые оболочки);
– трансплацентарный (передача инфекции от больной матери плоду через плаценту, ведущая к развитию врожденного сифилиса);
– трансфузионный (при переливании крови от донора, больного сифилисом в любой стадии);
– контактно-бытовой (является редкостью; встречается преимущественно у детей при бытовом контакте с родителями, имеющими сифилитические высыпания на коже и/или слизистых оболочках);
– профессиональный (инфицирование персонала лабораторий, работающего с зараженными экспериментальными животными, а также акушеров-гинекологов, хирургов, стоматологов, патологоанатомов, судмедэкспертов при выполнении профессиональных обязанностей).
Возможно заражение сифилисом грудных детей через молоко кормящих женщин, больных сифилисом. Также к заразным биологическим жидкостям относятся слюна и сперма больных сифилисом с клиническими проявлениями соответствующих локализаций. Случаев заражения через пот и мочу не наблюдалось.
Инкубационный период начинается с внедрения возбудителя сифилиса через поврежденную кожу или слизистую оболочку и заканчивается появлением первичного аффекта. В среднем продолжительность инкубационного периода составляет от 2 недель до 2 месяцев, этот период может сократиться до 8 дней или, наоборот, удлиниться до 190 дней. Сокращение инкубационного периода наблюдается при реинфекции и при внедрении возбудителя сифилиса в организм из нескольких входных ворот, что ускоряет генерализацию инфекции и развитие иммунных изменений в организме. Удлинение инкубационного периода наблюдается в результате применения небольших доз трепонемоцидных антибактериальных препаратов по поводу интеркуррентных заболеваний.
Первичный сифилис (А51.0-А51.2). В месте внедрения бледных трепонем развивается первичный аффект — эрозия или язва диаметром от 2–3 мм (карликовый шанкр) до 1,5–2 см и более (гигантский шанкр), округлых очертаний, с ровными краями, гладким, блестящим дном розового или красного, иногда серовато-желтого цвета, блюдцеобразной формы (язва), со скудным серозным отделяемым, безболезненная при пальпации; в основании первичной сифиломы — плотноэластический инфильтрат. Первичный аффект сопровождается регионарным лимфаденитом, реже лимфангитом; может быть типичным (эрозивный, язвенный) и атипичным (индуративный отек, шанкр-панариций и шанкр-амигдалит); единичным и множественным; генитальным, перигенитальным и экстрагенитальным; при присоединении вторичной инфекции — осложненным (импетигинизация, баланопостит, вульвовагинит, фимоз, парафимоз, гангренизация, фагеденизм). В конце первичного периода появляется полиаденит и общеинфекционная симптоматика (интоксикационный синдром).
Вторичный сифилис (А51.3). Обусловлен гематогенной диссеминацией инфекции на фоне развития инфекционного иммунитета и проявляется: высыпаниями на коже (розеолезными (пятнистыми), папулезными (узелковыми), папуло-пустулезными (гнойничковыми) и редко везикулезными) и/или слизистых оболочках (ограниченными и сливными розеолезными и папулезными сифилидами); лейкодермой, алопецией. Возможны остаточные явления первичного сифилиса, поражения внутренних органов, опорно-двигательного аппарата и нервной системы (А51.4).
Третичный сифилис (А52.7). Может развиваться непосредственно за вторичным сифилисом, но в большинстве случаев между вторичным и третичным периодами наблюдается скрытый период. Появление симптомов третичного сифилиса возможно спустя многие годы после заражения при бессимптомном течении инфекции. Проявляется высыпаниями на коже/слизистых оболочках (бугорковый и гуммозный сифилиды, третичная розеола Фурнье), поражениями внутренних органов, опорно-двигательного аппарата и нервной системы (А52.0-А52.7).
Скрытый сифилис. Различают ранний (А51.5) (до 2 лет с момента инфицирования), поздний (А52.8) (свыше 2 лет с момента инфицирования) и неуточненный как ранний или поздний (А53.0) скрытый сифилис. Характеризуется отсутствием клинических проявлений. Больных ранним скрытым сифилисом в эпидемическом отношении следует считать опасными, так как у них могут возникнуть заразные проявления заболевания. Диагноз устанавливается на основании результатов исследования сыворотки крови с помощью серологических методов (нетрепонемных и трепонемных тестов) и анамнестических данных. В некоторых случаях диагностике сифилиса помогают данные объективного осмотра (рубец на месте бывшей первичной сифиломы, увеличение лимфатических узлов), а также появление температурной реакции обострения (реакция Яриша — Герксгеймера) после начала специфического лечения.
Врожденный сифилис (А50). Развивается вследствие инфицирования плода во время беременности. Источником заражения плода является только больная сифилисом мать. Различают ранний (проявляется в первые 2 года жизни) и поздний (проявляется в более позднем возрасте) врожденный сифилис, протекающий как с клиническими проявлениями (манифестный) (А50.0; А50.3-А50.5), так и без них (скрытый) (А50.1; А50.6).
Нейросифилис. Различают асимптомный и манифестный нейросифилис. По срокам от момента заражения нейросифилис условно разделяют на ранний (до 5 лет с момента заражения) и поздний (свыше 5 лет с момента заражения). Такое деление полностью не определяет всех сторон поражения нервной системы, так как клинические проявления нейросифилиса представляют собой единую динамическую систему с комбинацией симптомов ранних и поздних форм.
Асимптомный нейросифилис (А51.4; А52.2) характеризуется отсутствием клинических проявлений. Диагноз основывается на патологических изменениях, выявляемых при исследовании цереброспинальной жидкости.
Нейросифилис с симптомами. Проявляется любыми неврологическими или психическими нарушениями, которые имеют острое или подострое развитие и прогрессируют в течение нескольких месяцев или лет. Чаще всего из ранних форм нейросифилиса (А51.4) встречается менинговаскулярный сифилис, в клинической картине которого преобладают симптомы поражения оболочек и сосудов мозга: сифилитический менингит (острый конвекситальный, острый базальный, острая сифилитическая гидроцефалия), сифилитический увеит (хориоретинит, ирит), васкулярный нейросифилис (ишемический, реже геморрагический инсульт), спинальный менинговаскулярный сифилис (сифилитический менингомиелит). К поздним формам нейросифилиса относят прогрессирующий паралич, спинную сухотку, табопаралич, атрофию зрительных нервов (А52.1) и гуммозный нейросифилис (А52.3), в клинической картине которых преобладают симптомы поражения паренхимы мозга.
Сифилис внутренних органов и опорно-двигательного аппарата по срокам от момента заражения условно разделяют на ранние (до 2 лет с момента заражения) и поздние (свыше 2 лет с момента заражения) формы. При ранних формах (А51.4) чаще всего развиваются только функциональные расстройства пораженных органов. В патологический процесс преимущественно вовлекается сердце (ранний кардиоваскулярный сифилис), печень (безжелтушные или желтушные формы гепатита), желудок (преходящая гастропатия, острый гастрит, образование специфических язв и эрозий), почки (бессимптомная дисфункция почек, доброкачественная протеинурия, сифилитический липоидный нефроз, сифилитический гломерулонефрит). Наиболее ранний симптом поражения опорно-двигательного аппарата — ночные боли в длинных трубчатых костях конечностей. Никакими объективными изменениями костей боли не сопровождаются. Могут наблюдаться специфические синовиты и остеоартриты.
При поздних формах (А52.0; А52.7) наблюдаются деструктивные изменения внутренних органов. Чаще всего регистрируются специфические поражения сердечно-сосудистой системы (мезаортит, недостаточность аортальных клапанов, аневризма аорты, миокардит, гуммозные эндо- и перикардиты), реже — поздние гепатиты (ограниченный (очаговый) гуммозный, милиарный гуммозный, хронический интерстициальный и хронический эпителиальный), еще реже — другие поздние висцеральные сифилитические поражения (А52.7).
К поздним проявлениям патологии опорно-двигательного аппарата относятся табетическая артропатия и гуммозные поражения костей и суставов (А52.7).
Специфическое лечение проводят с целью этиологического излечения пациента путем создания трепонемоцидной концентрации антимикробного препарата в крови и тканях, а при нейросифилисе — в ЦСЖ.
Превентивное лечение проводят с целью предупреждения сифилиса лицам, находившимся в половом и тесном бытовом контакте с больными ранними формами сифилиса, если с момента контакта прошло не более 2 месяцев.
Профилактическое лечение проводят с целью предупреждения врожденного сифилиса: а) беременным женщинам, лечившимся по поводу сифилиса до беременности, но у которых в нетрепонемных серологических тестах сохраняется позитивность; б) беременным, которым специфическое лечение сифилиса проводилось во время беременности; в) новорожденным, родившимся без проявлений сифилиса от нелеченной либо неадекватно леченной во время беременности матери (специфическое лечение начато после 32-й недели беременности, нарушение или изменение утвержденных схем лечения); г) новорожденным, матери которых, при наличии показаний во время беременности, не получили профилактического лечения.
Пробное лечение (лечение ex juvantibus) в объеме специфического проводят при подозрении на специфическое поражение внутренних органов, нервной системы и опорно-двигательного аппарата, когда диагноз не представляется возможным подтвердить убедительными серологическими и клиническими данными.
Показания к госпитализации
- подозрение на наличие или установленный диагноз нейросифилиса;
- сифилитическое поражение внутренних органов и опорно-двигательного аппарата;
- врожденный и приобретенный сифилис у детей;
- осложненное течение ранних и поздних форм сифилиса;
- сифилис у беременных;
- указание в анамнезе на непереносимость антибактериальных препаратов;
- социальные показания, в частности, для лиц без определенного места жительства.
Ведение контактных лиц
Лицам, находившимся в половом или тесном бытовом контакте с больными ранними формами сифилиса, у которых с момента контакта прошло не более 2 месяцев, показано превентивное лечение по одной из вышеуказанных методик.
Лицам, у которых с момента контакта с больным ранним сифилисом прошло от 2 до 4 месяцев, проводится двукратное клинико-серологическое обследование с интервалом в 2 месяца; если с момента контакта прошло более 4 месяцев, проводится однократное клинико-серологическое обследование.
Превентивное лечение реципиента, которому перелита кровь больного сифилисом, проводят по одной из методик, рекомендуемых для лечения первичного сифилиса, если с момента трансфузии прошло не более 3 месяцев; если этот срок составил от 3 до 6 месяцев, то реципиент подлежит клинико-серологическому контролю дважды с интервалом в 2 месяца; если после переливания крови прошло более 6 месяцев, то проводится однократное клинико-серологическое обследование.
Профилактика сифилиса включает: санитарно-просветительскую работу; скрининговое обследование определенных групп населения, подверженных повышенному риску инфицирования, либо тех групп, в которых заболевание ведет к опасным социальным и медицинским последствиям, а также проведение полноценного специфического лечения с последующим клинико-серологическим наблюдением.
Профилактика врожденного сифилиса осуществляется антенатально и постнатально.
Антенатальная профилактика включает: работу со здоровыми людьми, предоставление информации о возможности внутриутробной передачи сифилиса и необходимости раннего начала дородового наблюдения; трехкратное серологическое обследование беременных (при обращении в женскую консультацию, на сроке 28–30 недель и за 2–3 недели до родов); при выявлении сифилиса — адекватное специфическое и профилактическое лечение.
Постнатальная профилактика врожденного сифилиса заключается в профилактическом лечении детей.
Индивидуальная профилактика обеспечивается использованием барьерных методов контрацепции (презервативов). После случайного незащищенного полового контакта может быть осуществлена самостоятельно с помощью индивидуальных профилактических средств (хлоргексидина биглюконат, мирамистин).



Москва, улица Короленко, дом 3, строение 6
Одной из проблем оказания медицинской помощи детям и подросткам с ЗППП является недостаточная осведомленность специалистов по тактике ведения несовершеннолетних с урогенитальными инфекционными заболеваниями, что связано с отсутствием в системе специализированной дерматовенерологической помощи нормативной базы оказания медицинской и профилактической помощи несовершеннолетним.
С целью повышения уровня информированности о тактике ведения детей и подростков с ЗППП для специалистов, проводящих обследование несовершеннолетних, в 2005 году сотрудниками ФГБУ "Государственный научный центр дерматовенерологии и косметологии" было подготовлено Методическое письмо "Урогенитальные инфекционные заболевания у детей: этиология, клиника, диагностика и лечение". В Методическом письме представлены материалы по вопросам путей инфицирования, особенностям клинической картины, тактике обследования и лечения детей с урогенитальными инфекционными заболеваниями, основанные на международных стандартах и современных исследованиях по изучению роли ЗППП в заболеваниях урогенитального тракта у детей.
В 2006 году сотрудниками ФГБУ "Государственный научный центр дерматовенерологии и косметологии" было подготовлено Информационное письмо "Опыт организации центров профилактики и контроля инфекций, передаваемых половым путем, для социально-уязвимых групп населения - детей и подростков в субъектах Российской Федерации". Письмо было составлено на основании результатов работы Центров в 2005-2006 годах. В информационном письме представлены основные этапы оказания лечебно-диагностической помощи детям и подросткам с урогенитальными инфекционными заболеваниями, проведен анализ различных форм и видов профилактической работы, направленных на формирование ответственного поведения несовершеннолетних к репродуктивному здоровью. Методические и информационные письма были разосланы во все кожно-венерологические учреждения Российской Федерации, что позволило повысить осведомленность врачей - дерматовенерологов в вопросах обследования детей и подростков с ЗППП, а также ознакомить руководителей кожно-венерологических учреждений с моделью организации Центров профилактики и контроля ЗППП для детей и подростков.
Для организации качественного медицинского приема и проведения профилактической работы с подростками в 2005 и 2006 годах проводилось обучение специалистов всех вновь открытых Центров. Оказывалась консультативная помощь по вопросам организации медицинского и психологического приема детей и подростков, правил ведения медицинской документации, работы на телефонах "горячей линии", профилактической деятельности в образовательных учреждениях и молодежных коллективах.
С целью повышения информированности врачей Центров "Доверие" по вопросам обследования детей и подростков и основным направлениям профилактической деятельности среди несовершеннолетних сотрудниками ФГБУ "Государственный научный центр дерматовенерологии и косметологии" в 2005 и 2006 годах регулярно проводились региональные семинары для врачей дерматовенерологов и специалистов смежных специальностей. В программу семинаров включались вопросы структурной организации Центра, функциональных обязанностей сотрудников, профилактической работы с несовершеннолетними по формированию личностных установок на здоровый образ жизни. Основной задачей проведенных семинаров являлось обучение сотрудников Центров новым методикам диагностики и терапии урогенитальных инфекционных заболеваний у детей и подростков и современным направлениям профилактической деятельности, которая должна проводиться в Центрах контроля и профилактики ЗППП для детей и подростков. По итогам семинаров были выработаны основные направления медицинской и профилактической деятельности, реализованные в дальнейшем в Центрах "Доверие" в регионах Российской Федерации.
Врачам смежных специальностей, обследующих детей и подростков с урогенитальными инфекционными заболеваниями, регулярно предоставлялась информация о возможности бесплатного, анонимного обследования детей и подростков в Центре "Доверие". Информационные листовки были разосланы в 187 медицинских учреждений (детских поликлиник, женских консультаций и КВД г. Москвы). Также работа, усиливающая взаимодействие дерматовенерологов и врачей смежных специальностей (гинекологов, урологов) проводилась в региональных Центрах "Доверие" во время совместных конференций и семинаров. Проведенная работа позволила повысить уровень сотрудничества между специалистами, обследующих несовершеннолетних с ЗППП, и сформировать поток пациентов в Центры "Доверие" от врачей смежных специальностей. По результатам опроса пациентов Центра "Доверие" и анализа работы телефонов "горячей линии" установлено, что количество пациентов, направленных подростковыми гинекологами возросло с 2,4% до 9,8%.
В образовательные программы на курсах повышения квалификации и обучения в ФГБУ "Государственный научный центр дерматовенерологии и косметологии" были включены обучающие семинары "Организация приема в Центрах профилактики и контроля ЗППП для детей и подростков". Всего за отчетный период проведено более 20 обучающих семинаров, которые посетили более 150 специалистов. В 2006 году в программы IX Всероссийской конференции дерматовенерологов в г. Екатеринбурге и Х Всероссийской конференции дерматовенерологов в г. Москве были включены доклады по организации Центров контроля и профилактики ЗППП для детей и подростков и результатам работы межтерриториальных Центров "Доверие". В докладах были отражены основные направления деятельности Центров, их структура, принципы клинико-диагностической и профилактической деятельности, а также проведен анализ заболеваемости ЗППП у детей и подростков, подготовленный по результатам деятельности Центров профилактики и контроля ЗППП для детей и подростков за 2005-2006 годы. Представленные доклады позволили донести до широкого круга специалистов информацию о современных подходах к оказанию медицинской помощи несовершеннолетним с ЗППП.
Одним из ключевых моментов борьбы с распространением ЗППП является качественная лабораторная диагностика, которая зависит от высокого уровня их профессиональной подготовки.
К началу 2002 года, по данным статистики Госкомстата Российской Федерации, основную массу работников лабораторий (88%) составляли врачи клинической лабораторной диагностики (КЛД). Доля специалистов с высшим немедицинским образованием среди них составляла 25%. Штатные должности специалистов со средним медицинским образованием занимали фельдшеры - лаборанты (51%) и лаборанты КЛД (49%). Коэффициент совмещения профессий, определяемый отношением числа физических лиц к числу занятых должностей, как с высшим, так и со средним образованием, не превышал 1,0, что свидетельствовало о недоукомплектованности службы кадрами и экстенсивном развитии сферы диагностических услуг. Обращало на себя внимание преобладание в кадровом составе лиц пенсионного возраста (55%) (данные ФГБУ "Государственный научный центр дерматовенерологии и косметологии", 2002).
Переподготовка специалистов осуществляется на базах ВУЗов, занимающихся последипломным образованием, имеющих лицензию на образовательную деятельность, а также на курсах информации и семинарах в НИИ соответствующего профиля.
Как показали и результаты анкетирования регионов (ФГБУ "Государственный научный центр дерматовенерологии и косметологии", 2002), профессиональный уровень специалистов лабораторной службы, которые занимались диагностикой ЗППП, был довольно низким. Сертификаты специалистов имели в среднем лишь 68% сотрудников серологических лабораторий КВД (данные ФГБУ "Государственный научный центр дерматовенерологии и косметологии", 2002 г).
В качестве основных причин отсутствия сертификатов респонденты отмечали финансовые трудности и отсутствие путевок на обучение.
С целью исправления сложившейся ситуации в рамках мероприятий Подпрограммы проводилась работа по обучению сотрудников лабораторий кожно-венерологических учреждений современным методам диагностики сифилиса и гонореи, стандартизованным методам эффективного сбора клинического материала, необходимого для осуществления разработанного мониторинга антибиотикорезистентности возбудителей ЗППП.
Обучение специалистов бактериологических и серологических лабораторий кожно-венерологических диспансеров осуществлялось сотрудниками ФГБУ "Государственный научный центр дерматовенерологии и косметологии" и проводилось на рабочих местах в регионах Российской Федерации. Для этого в период с 2004 по 2006 годы в ФГБУ "Государственный научный центр дерматовенерологии и косметологии" был разработан ряд стандартных операционных процедур, предназначенных для обеспечения правильной техники забора, сохранения и доставки патологического материала от больных ЗППП в Центр Мониторинга и диагностики гонококковой инфекции и сифилиса. Для эффективного освоения методов верификации возбудителя гонореи - гонококка разработано Руководство по обучению стандартизированным методам верификации гонококка", для проведения диагностики сифилиса стандартными методами - 8 сборников стандартных операционных процедур, в которых изложены основные принципы диагностики сифилиса методами ИФА, РПГА, РМП, RPR. Разработанные стандартные операционные процедуры были изданы и разосланы всем участникам Подпрограммы, задействованным в выполнении работ по мониторингу гонококковой и сифилитической инфекции.
Для обучения работников лабораторий (врачей и лаборантов), участвовавших в системе мониторинга, в рамках VIII Всероссийской конференции дерматовенерологов "Новые технологии в организации дерматовенерологической помощи населению Российской Федерации", проводившейся 25-26 ноября 2004 г в г. Москве, был проведен обучающий семинар. В докладах специалистов ФГБУ "Государственный научный центр дерматовенерологии и косметологии", участвовавших в проведении семинара, были подробно освящены вопросы современной диагностики гонококковой и сифилитической инфекции, правильного осуществления доставки и хранения патологического материала, проведения мероприятий в рамках мониторинга.
Проведение обучающих мероприятий позволило, с одной стороны, улучшить качество проводимой на местах диагностики сифилиса и гонореи, а с другой - эффективно осуществлять мероприятия мониторинга антибиотикорезистентности возбудителей ЗППП. Всего за период выполнения мероприятий Подпрограммы было осуществлено более 20 командировок сотрудников ФГБУ "Государственный научный центр дерматовенерологии и косметологии" в территории, проведено 10 семинаров. При необходимости с регионами осуществлялись консультации по телефону и электронной почте.
Поликлиника
27-4-04;
29-2-26
Врачебная амбулатория
с.Платоновка
25-3-53
Врачебная амбулатория с.Верхнеспасское
61-2-43
Врачебная амбулатория с.Нижнеспасское
68-1-51
Врачебная амбулатория
с.Саюкино
67-5-28
Врачебная амбулатория
п. им.2-й Пятилетки
67-2-25
Детская поликлиника
28-8-70;
28-8-67
Стоматология
27-3-04
Женская консультация
27-4-43



На нашем сайте вы можете оценить качество условий оказания медицинских услуг нашего учреждения заполнив анкету (анонимно).



Профилактика сифилиса
Профилактика сифилиса не столь сложна, как может показаться на первый взгляд, но она может надежно защитить от этого неприятного и опасного заболевания. Его относят к группе социально-значимых, поэтому вопросами общей, специфической и индивидуальной профилактики всерьез занимаются многие специалисты.
В течение сифилиса выделяют несколько стадий, на каждой из которых вероятность и пути заражения существенно меняются:
- Инкубационный период. Время между заражением и появлением первых симптомов. Есть сведения, что уже на этой стадии больной становится заразным. Его партнер может инфицироваться во время незащищенного полового акта. Возбудители содержатся в сперме и смазке мужчин, а также влагалищном секрете женщин. Инкубационный период длится в среднем 30-35 дней.
- Первичный период.

На месте проникновения инфекции формируется язва – твердый шанкр. Выделяемая им жидкость содержит большое количество возбудителей сифилиса. При контакте первичного шанкра и кожи или слизистой здорового человека с микроповреждениями бактерии проникают в организм. Если первичный шанкр расположен во рту, заражение возможно даже при поцелуе.
- Вторичный период.
Кожные высыпания появляются по всему телу. Если они открыты и из них выделяется сукровица или гной, это отделимое наполнено большим количеством возбудителей. Контакт с ним часто приводит к заражению.
Также потенциально опасным является контакт с кровью.


- Третичный период.
На этом этапе больной менее заразен, чем при вторичном сифилисе. Инфицирование при бытовом контакте уже невозможно, риск передачи во время полового акта также ниже, но все же сохраняется.
Таким образом, наиболее опасным для окружающих является вторичный период. Он может длиться до 10 лет, с периодическими этапами затухания и обострения. Но и в период ремиссии больной представляет угрозу для окружающих, в особенности – своих половых партнеров и близких, проживающих с ним в одном доме.
Возможные пути передачи сифилиса
Вне зависимости от метода передачи, обязательным условиям является проникновение возбудителя сифилиса (бледной трепонемы) в организм. Произойти это может только при нарушении целостности кожи или слизистой. Достаточно даже микроскопического, незаметного глазу разрыва, ссадины, царапины или трещины, раздражения или расчеса. Такие микроповреждения есть у каждого человека, поэтому полагаться на барьерные свойства кожи не стоит.
Секс – самая частая причина заражения из-за контакта с жидкостями, содержащими большое количество возбудителей, а также высокой вероятностью появления микроскопических разрывов.
Выделяют несколько основных путей передачи возбудителей этого заболевания:
- Половой. При незащищенном половом контакте вероятность передачи составляет около 50-70%. Вероятность заражения выше у женщин, а также во время анального полового акта. В последнее время чаще стали фиксировать инфицирование при оральном сексе. Использование презерватива, хотя и снижает вероятность инфицирования, не может исключить её полностью.
- Бытовой. Бледная трепонема достаточно быстро гибнет во внешней среде, но при тесном бытовом контакте заражение все же возможно.
- Через кровь. Возможна передача бактерий через непосредственный контакт с кровью больного человека, но на практике это случается редко. Инфицирование при переливании исключено полностью, во время медицинских процедур и операций – маловероятно при соблюдении стандартных рекомендаций. Существует угроза передачи инъекционным способом среди наркоманов, использующих один шприц.
- Внутриутробный. Если беременная инфицирована сифилисом, то в 80-90% случаев плод также заражается. Как правило, это происходит после 24-25 недель беременности. Вначале трепонема поражает плаценту, а через неё – плод. Чаще всего такая беременность оканчивается внутриутробной гибелью плода, но в некоторых случаях он выживает и появляется на свет с врожденным сифилисом и тяжелыми патологиями всех органов.
Соответственно, по каждому пути распространения, требуется соответствующая профилактика сифилиса.
Профилактика передачи сифилиса половым путем
Рекомендуемые профилактические меры не отличаются от общих советов по предупреждению ЗППП:
- Люди, ведущие активную половую жизнь, должны ежегодно сдавать анализы на все ЗППП, в том числе – сифилис.
- Избегать секса с малоизвестными или случайными партнерами.
- Применять барьерные методы контрацепции (презерватив), даже если женщина принимает гормональные или другие препараты, предупреждающие нежелательную беременность.
Следует отметить, что хотя презерватив и снижает вероятность заражения сифилисом, он не исключает её вовсе. Если не проводится лечение, у больных вторичным сифилисом заразными являются высыпания по всему телу. Тем ни менее, использование презерватива значительно снижает вероятность инфицирования.
Часто презервативом пренебрегают во время орального полового акта, что стало причиной увеличения количества случаев появления первичного шанкра в ротовой полости.
Иногда встречаются следующие профилактические рекомендации: мочеиспускание сразу после полового акта, подмывание половых органов теплой водой с мылом, а также спринцевание бактерицидными препаратами. Но их эффективность достаточно низка, а регулярные влагалищные спринцевания могут нарушить состав микрофлоры и стать причиной гинекологических заболеваний.
Профилактика бытового пути передачи
Проживание в одном доме с человеком, больным сифилисом, создает потенциальную угрозу для членов семьи. Чтобы избежать этого, следует придерживаться рекомендаций:
- Исключить любой телесный контакт, включая объятия, рукопожатии и поцелуи.
- У больного должна быть строго индивидуальная посуда и столовые приборы. Её необходимо мыть отдельно от остальной, тщательно вытирать и дезинфицировать.
- Также строго индивидуальными должны быть предметы личной гигиены, особенно – полотенца, зубные щетки, любая одежда.
- Ванну, унитаз, раковину следует регулярно дезинфицировать.
Членам семьи назначают профилактическое лечение, но оно требуется не всегда. Вероятность передачи сифилиса бытовым путем не слишком велика, но все же она существует.
Профилактика передачи от матери к ребенку
Последствия внутриутробного заражения сифилисом – самые тяжелые, чаще всего оно оканчивается гибелью плода или рождением ребенка с тяжелейшими отклонениями.
Поэтому профилактические меры соблюдаются повсеместно:
- Крайне желательно делать анализ на сифилис ещё на этапе подготовки к беременности.
- Все беременные женщины должны несколько раз проходить делать на сифилис – при постановке на учет, на 26-30 неделях и перед родами.
- Если любой из анализов оказался положительным, назначается дополнительная диагностика. При подтверждении диагноза обязательно лечение – курс антибиотиков.
- Женщинам, которые ещё состоят на учете после терапии, также должны пройти профилактическое лечение.
В некоторых случаях профилактическое лечение во время беременности действительно помогает предупредить внутриутробное заражение. При его неэффективности врач может предложить рассмотреть возможность прерывания беременности по медицинским показаниям, но само это решение всегда принимает женщина.
Чтобы избежать этого тяжелого выбора, всем женщинам, планирующим беременность, рекомендуют пройти обследование на ЗППП, в том числе – на сифилис.
Тем же, кто прошел лечение, лучше предохраняться, пока полное излечение не будет подтверждено получением нескольких чистых отрицательных результатов анализа на сифилис.
Экстренная профилактика сифилиса
После незащищенного полового акта с человеком, возможно больным сифилисом, в течение 48 часов можно прибегнуть к так называемой экстренной профилактике.
Для этого необходимо обратиться к венерологу или в кожно-венерологический диспансер. Врач назначит профилактическое лечение – курс антибиотиков, которые помогут предупредить дальнейшее развитие заболевания.
Важно! Нельзя принимать антибиотики самостоятельно! Неправильно подобранная доза, тип препарата и схема приема в инкубационный период может продлить его, смазать симптомы и результаты анализов.
Через некоторое время следует сдать анализы, чтобы убедиться в полном уничтожении возбудителей. Для уверенности, врач может порекомендовать сделать повторный контроль через некоторое время. Если клинические симптомы не появятся в течение 2 месяцев, можно считать, что предпринятые меры были эффективными, и заражение не подтвердилось.
К сожалению, пока так и не изобретена прививка от сифилиса, так что грамотная профилактика и экстренная терапия – это единственный метод защиты.
Как не допустить распространения сифилиса?
Несмотря на многочисленные меры, в профилактике распространения сифилиса значительную роль играет поведение инфицированных людей. Чтобы предупредить дальнейшее распространение, для них есть ряд важных ограничений и рекомендаций:
- Обязательно начинать лечение при получении положительного результата. Откладывать или прерывать его опасно не только для своего здоровья, но и для здоровья близких.
- Крайне важно поставить в известность всех половых партнеров, в том числе тех, с кем был контакт в инкубационный период.
- Лечение желательно проводить в условиях стационара кожно-венерологического диспансера, где есть возможность выдержать строгую форму введения антибиотиков.
- После того, как окончено лечение, следует продолжать регулярно посещать венеролога и сдавать анализы. Сифилис склонен к длительному рецидивирующему течению с периодами ремиссии и обострения.
- Период лечения может длиться от нескольких недель при вторичном сифилисе до нескольких лет при третичном. В это время важно избегать половых контактов, регулярно посещать врача и соблюдать все его рекомендации.
Предупредить распространение сифилиса проще, чем лечить. Но даже это возможно, хотя и требует времени, терпения и дисциплины.
В заключение, хочется призвать всех жителей нашей области пройти обследование на данную патологию в нашем диспансере и его филиалах, расположенных в г.Моршанске и г.Мичуринске.
Необходимо помнить: наше здоровье – в наших руках!
Читайте также:


