Сифилиса и туберкулеза на слизистой оболочке полости рта

8. Специфические поражения слизистой оболочки полости рта (сифилис, туберкулез, лепра). Проявления гонореи в полости рта.
Актуальность темы. Частота таких заболеваний инфекционной природы, как туберкулез, сифилис, гонорея в последнее время заметно растет. Такая тенденция объясняется существенным влиянием негативных внешних факторов, связанных с урбанизацией, общими экологическими нарушениями, загрязнением окружающей среды промышленными отходами, ухудшением иммунитета населения. Все это приводит к значительному снижению реактивных резервов организма, слизистой оболочки полости рта и способствует развитию инфекционных болезней.
По данным ВООЗ ежегодно в мире регистрируется 8-10 млн. случаев первичного инфицирования туберкулезом, около 50-ти млн. случаев заболеваний сифилисом и 250 млн. гонореей.
В современных условиях изменился характер течения и клинические проявления специфических заболеваний. Это значительно усложняет их диагностику и лечение. Часто единственным проявлением заболевания являются изменения со стороны слизистой оболочки полости рта, отличающиеся значительным полиморфизмом. В этих случаях больной обращается к стоматологу. Поэтому врач-стоматолог должен иметь достаточный уровень знаний, чтобы своевременно заподозрить одно из этих заболеваний, провести дальнейшее углубленное обследование и определить тактику ведения таких больных.
Общая цель: Уметь поставить предварительный клинический диагноз сифилиса, туберкулеза, лепры и гонореи, определить тактику ведения больного и принципы лечения этой группы больных.
Исходный уровень знаний-умений
1. Выделить из жалоб больного и анамнестических данных признаки, которые определяют наличие специфических поражений СОПР и гонореи
1. Собирать и оценивать жалобы и анамнез (каф. внутренней медицины, каф. пропедевтической стоматологии).
2. Выделить из жалоб и данных анамнеза признаки, какие характеризуют наличие специфических заболеваний (каф. инфекционных заболеваний, каф. дерматовенерологии, каф. фтизиатрии)
2. Составить индивидуальную схему диагностического поиска
3. Определить необходимый объем и последовательность методов обследования
- физических (каф. внутренней медицины, каф. пропедевтической стоматологии)
-микробиологических (каф. микробиологии),
- иммунологических (каф. микробиологии, каф. дерматовенерологии, каф. фтизиатрии)
3. Выявить наиболее информативные признаки специфических поражений СОПР и гонореи, при объективном (осмотр, инструментальные методы) и лабораторном (цитология, микроскопия, серологические реакции, РИФ, РИБТ) обследовании больного
4. Проводить объективное обследование (каф. внутренней медицины, каф. пропедевтической стоматологии), оценивать результаты лабораторных исследований (каф. инфекционных болезней, каф. дерматовенерологии, каф. фтизиатрии)
4. Провести дифференциальную
диагностику между проявлениями в полости рта специфических инфекций и гонореи и другими заболеваниями СОПР
5. Распознавать синдромы (каф. дерматовенерологии, каф. фтизиатрии) и морфологический субстрат заболевания (каф. патологической анатомии)
5. Поставить предварительный клинический диагноз специфического заболевания и гонореи на основании проявлений в полости рта
6. Поставить предварительный клинический диагноз специфического заболевания (каф. инфекционных болезней, каф. дерматовенерологии, каф. фтизиатрии)
6. Определить тактику ведения больных и принципы симптоматического лечения проявлений в полости рта специфических заболеваний и гонореи
7. Определить тактику ведения больных и принципы лечения специфических заболеваний и гонореи (каф. инфекционных болезней, каф. дерматовенерологии, каф. фтизиатрии)
8. Назначать средства этиотропной, патогенетической и симптоматической терапии:
- медикаментозные (каф. фармакологии)
9. Интерпретировать показатели реактивности организма, иммунологические нарушения в развитии специфических заболеваний (каф. инфекционных болезней, каф. дерматовенерологии, каф. фтизиатрии)
7. Определить необходимый режим работы и диету при лечении специфических заболеваний и гонореи с проявлениями на СОПР
10. Определять необходимый режим работы и диету при лечении специфических заболеваний и гонореи (каф. дерматовенерологии, каф. фтизиатрии)
8. Заполнить медицинскую карту стоматологического больного и направление на дополнительное обследование пациентам с проявлениями в полости рта специфических заболеваний и гонореи
11. Заполнять медицинскую карту стоматологического больного (каф. пропедевтической стоматологии)
Определение и обеспечение исходного уровня знаний-умений
Задания для проверки исходного уровня
Задание №1. К врачу-стоматологу обратился мужчина 25 лет с жалобами на наличие плотной безболезненной язвы на языке, диаметром около 1 см, которая существует около недели. Перед этим пациент болел ангиной и принимал антибиотики. Что из жалоб и анамнеза должно насторожить врача в отношении сифилиса?
A. Безболезненность язвы
C. Локализация поражения
D. Продолжительность заболевания
E. Применение антибиотиков
Задание №2. При консультации пациентки 26 лет врач-стоматолог выявил язву на слизистой оболочке нижней губы, появившуюся две недели назад. Врач заподозрил сифилис. Что из нижеперечисленного характерно для первичного сифилиса?
A. Нарушение общего состояния
B. Регионарный склераденит
C. Болезненность очага поражения
D. Рецидивирующий характер поражения
E. Наличие полиморфного высыпания на коже
Задание №3. К врачу-стоматологу обратился мужчина 45 лет с жалобами на наличие высыпания в полости рта. Объективно: на слизистой оболочке нижней губы и щек определяются папулы, размером до 0,7 см, покрытые сероватым налетом. При снятии налета образуются ярко-красные эрозии. Врач заподозрил у пациента вторичный сифилис. Какой метод диагностики необходимо провести этому больному?
Задание №4. На прием к врачу-стоматологу обратился мужчина 58 лет с жалобами на наличие язвы в полости рта. Объективно: на слизистой оболочке десен в области верхних моляров определяются две поверхностные резко болезненные язвы с подрытыми краями. Дно язв желтоватое, зернистое, покрыто грануляциями. Регионарные лимфоузлы увеличенные, плотные. Врач заподозрил у пациента миллиарно-язвенный туберкулез. Какая микрофлора будет выявлена при микроскопии отделяемого с язв у этого больного?
A. Палочка Лефлера
B. Микобактерия Ганзена
C. Бледная трепонема
E. Фузоспириллярный симбиоз
Задание №5. Женщина 34 года жалуется на незначительную болезненность при глотании, неприятный запах изо рта. Объективно: слизистая оболочка мягкого неба, миндалин, корня языка гиперемирована, отечна, определяются множественные мелкие эрозии, слабо болезненные при дотрагивании. Зев, корень языка, мягкое небо покрыты значительным количеством зеленовато-гнойного налета. Какая микрофлора будет выявлена при микроскопии налета у этой больнойї?
A. Фузоспириллярный симбиоз
B. Спирохета Венсана
E. Палочка Лефлера
Задание №6. У мужчины 47 лет на СОПР, носа, гортани и коже лица сформировались гранулемы и инфильтраты, появились участки анестезии и амиотрофии. Гистологически: гранулема состоит из эпителиоидных и плазматических клеток, лимфоцитов, клеток Вирхова - Даниэльсона, в цитоплазме которых определяются значительное количество возбудителя заболевания. Врач заподозрил у больного лепру. Какой возбудитель заболевания у этого пациента?
A. Палочка Лефлера
B. Микобактерия Ганзена
C. Бледная трепонема
E. Фузоспириллярный симбиоз
1.Гребенев внутренних болезней – М.: Медицина, 1995. – С.23-86.
3. Шкірні та венерічні хвороби. – Київ: Здоров'я. – 1995. – С. 76-88, 239-285.
4. Хоменко ёз. - Москва: Медицина. – 1996. – 256 с.
5.Фармакология / , , [и др.] // Донецк, 2004.
6.Передерий внутренней медицины / , // Винница, 2009.
Содержание обучения в соответствии с целями
Теоретические вопросы темы
1. Клиническое проявление разных периодов сифилиса в полости рта.
2. Клиническое проявление разных форм туберкулеза в полости рта.
3. Клиническое проявление лепры в полости рта.
4. Клиническое проявление гонореи в полости рта.
5. Дифференциальная диагностика проявлений в полости рта сифилиса, туберкулеза, лепры и гонореи с другими заболеваниями СОПР.
6. Тактика ведения пациента с сифилисом, туберкулезом, лепрой и гонореей.
7. Принципы симптоматического лечения пациентов с сифилисов, туберкулезом, лепрой и гонореей.
1. Эрозивная форма лейкоплакии
2. Эрозивная форма красного плоского лишая
5. Хронический рецидивирующий афтозный стоматит
6. Хронический рецидивирующий герпетический стоматит
7. Многоформная экссудативная эритема
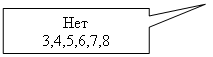
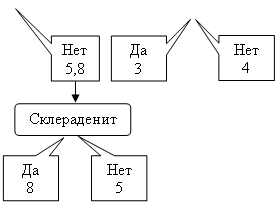
8. Вторичный сифилис

 |
 |
 |
 |  |
 |
 |
 |
 |
 |
 |
 |
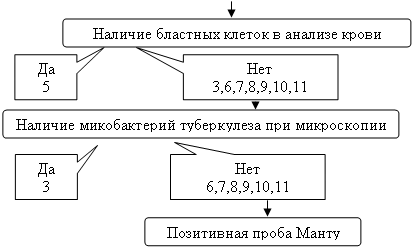
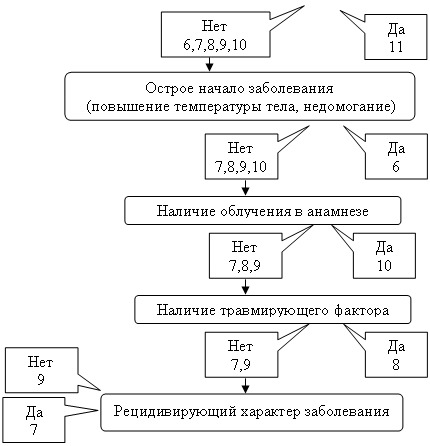
1. Первичный сифилис
2. Третичный сифилис
3. Миллиарно-язвенный туберкулез
6. Стоматит Венсана
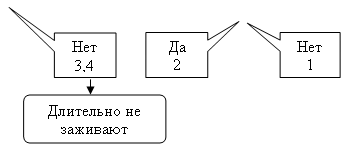
8. Декубитальна язва
9. Трофическая язва
10. Лучевая язва
11. Туберкулезная волчанка

 |
 |
 |
 |  |



Набор заданий для проверки достижения конкретных целей обучения
Задание №1. К врачу-стоматологу обратился мужчина 52 лет с жалобами на наличие безболезненной длительно незаживающей язвы на твердом небе, изменение голоса. Объективно: в задней трети твердого неба – глубокая кратерообразная язва, выполненная грануляциями, на дне которой определяется костный секвестр. Края язвы плотные. Регионарные лимфоузлы не изменены. Каков наиболее вероятный диагноз?
А. Туберкулезная язва
С. Третичный сифилис
Д. Декубитальная язва
Е. Первичный сифилис
Задание №2. При лечении зубов у женщины 25 лет стоматолог обнаружил у нее плотную, значительно увеличенную правую миндалину медно-красного цвета, незначительно болезненную при дотрагивании. Регионарные лимфоузлы плотные, увеличенные, не спаянные с подлежащими тканями, безболезненные. Каков наиболее вероятный диагноз?
В. Шанкр - амигдалит
С. Катаральная ангина
Д. Ангина Плаута - Венсана
Е. Эритематозная сифилитическая ангина
Задание №3. Пациентка 46 лет жалуется на значительное увеличение и деформацию верхней губы. Объективно: верхняя губа резко увеличена в размере вследствие отека, плотноэластической консистенции, малоподвижна. На внутренней поверхности губы на фоне инфильтрации определяются мелкие бугорки желтовато-красного цвета. Какое дополнительное исследование необходимо провести для уточнения диагноза этой больной?
Задание №4. Мужчина 39 лет жалуется на неловкость и наличие высыпаний на языке. Объективно: на спинке языка по средней линии от корня до кончика 4 неглубокие безболезненные язвы с зубчатыми, подрытыми инфильтрированными краями. Дно язв шероховатое, покрыто сероватым налетом. Вокруг язв определяются белесоватые поверхностные рубцы. Отмечается значительное снижение болевой и температурной чувствительности СОПР и кожи лица. Кожа лица сухая, шероховатая. Каков наиболее вероятный диагноз?
Д. Третичный сифилис
Е. Туберкулезная волчанка
Задание №5. На прием к врачу-стоматологу обратилась женщина 33 лет с жалобами на наличие язвы на языке. Объективно: на спинке языка язва округлой блюдцеобразной формы, с ровными приподнятыми краями и хрящеподобным инфильтратом в основании. Дно дефекта покрыто сальным налетом. Каков наиболее вероятный диагноз?
D. Инфекционный мононуклеоз
Задание №6. Пациент 33 лет, практически здоровый, жалуется на необычный вид языка, чувство дискомфорта. Объективно: на спинке языка определяются очаги десквамации, овальной формы, размером до 1 см в диаметре с блестящей поверхностью, безболезненные при пальпации. Регионарные лимфоузлы увеличены, плотные, безболезненные. Поставьте наиболее вероятный диагноз этому больному.
A. Десквамативный глоссит
B. Гюнтеровский глоссит
C. Бляшки "скошенного луга"
D. "Кардинальский язык"
E. Географический язык
Задание №7. Женщина 38 лет обратилась к врачу-стоматологу с целью санации полости рта. Объективно: в 36, 16 зубах определяются кариозные полости. Слизистая оболочка мягкого неба и корня языка покрыта обильным зеленовато-гнойным налетом. Какая первоочередная тактика врача?
A. Провести лечение зубов
B. Провести лечение заболевания слизистой оболочки
C. Консультация инфекциониста
Краткие методические указания к работе студентов на практическом занятии.
В начале занятия после определения актуальности темы, цели занятия, проводится проверка исходного уровня знаний-умений с помощью тестов, далее студенты приступают к самостоятельной работе – приему больных (желательно тематических) в клиническом зале под контролем преподавателя: проводят опрос пациентов, целенаправленно собирают анамнез заболевания и жизни, проводят осмотр и инструментальные методы обследования, выделяют ведущий клинический синдром, с помощью диагностических алгоритмов проводят дифференциальную диагностику, анализируют результаты дополнительных методов исследования. В результате обстоятельного клинического разбора с помощью преподавателя в присутствии всей группы ставят предварительный диагноз, определяют тактику ведения больного. При необходимости, пациент может быть направлен на консультацию к другому специалисту. Студент заполняет медицинскую карточку стоматологического больного, журнал ежедневного учета приема больных.
Далее проводится анализ проведенной самостоятельной работы, акцентируется внимание на допущенных ошибках. При отсутствии тематических больных студенты решают ситуационные задачи, в том числе визуализированные. В конце занятия студенты решают задания для итогового контроля. Подводится общий итог занятия, выставляются оценки.
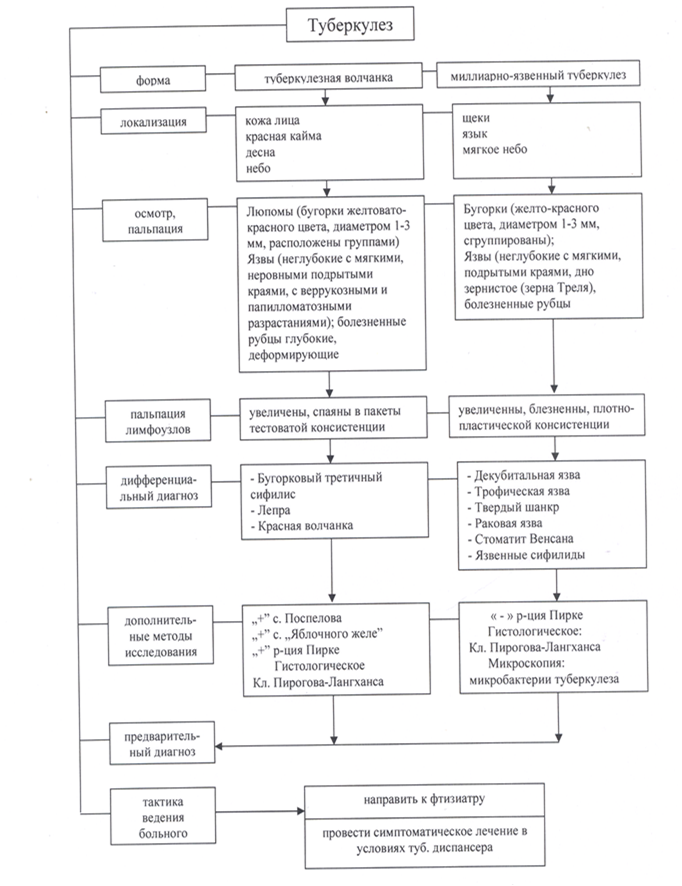
Медицинские работники, в том числе стоматологи, все больше осознают необходимость превентивных мер во избежание передачи инфекции от пациентов персоналу, а также по предупреждению распространения инфекции в самом лечебно-профилактическом учреждении. Тем более, что на стоматологическом приеме все чаще встречаются пациенты с ослабленным иммунитетом (страдающие общесоматическими заболеваниями; лица, получающие радио- и химиотерапию; находящиеся на учете в наркологическом, онкологическом, противотуберкулезном диспансерах), которые составляют группы повышенного рискакак по передаче инфекции, так и по восприимчивости к ней. Поэтому врач должен рассматривать каждого пациента как потенциального носителя инфекции и принимать все меры по предупреждению ее распространения. Возможность перекрестного заражения на поликлиническом приеме у стоматолога требует внимания всего медицинского персонала и строгого соблюдения правил асептики, антисептики, а также тщательного соблюдения правил личной гигиены. Проблема внутрибольничной инфекции и опасность заражения перекрестной инфекцией на приеме у врача-стоматолога становится все более актуальной в связи совсе возрастающим распространением таких заболеваний, как гепатит и ВИЧ-инфекция, а на их фоне туберкулеза и сифилиса. 1. Туберкулез Туберкулез является хроническим инфекционным заболеванием,вызываемым Mycobacteriumtuberculosis. На месте первичнойинфекции образуется первичный воспалительный инфильтрати увеличение регионарных" лимфатических узлов –первичныйкомплекс. Чаще всего эти явления наблюдаются в легких.Если инфекция внелегочная, то первичный инфильтрат изъязвляется,и возбудитель гематогенным путем может попасть в легкие,слизистую оболочку полости рта и другие органы и вызватьспецифическую тканевую реакцию. Она характеризуется участкаминекротического распада, которые окружены инфильтрационным валом. В инфильтрате содержится большое количество лимфоцитови соединительнотканных клеточных образований. Основнуюдолю инфильтрата составляют гигантские эпителиоидные клеткиПирогова-Лангханса— так выглядит туберкулезный бугорок.Клинические проявления туберкулеза слизистой оболочки полостирта у детей встречаются при остром миллиарном(диссеминированном) туберкулезе и при вторичной туберкулезной инфекции.У детей раннего возраста может возникнуть довольно редкая форматуберкулеза полости рта — острый миллиарныйтуберкулез полостирта, клиническая картина которого впервые описана Яришемв187б г.Это заболевание характеризуется появлением большого количествамельчайших бугорков на деснах, слизистой оболочке щек имягком небе. Бугорки содержат микобактерии туберкулеза, изъязвляются,сливаются и образуют язву. Язвы поверхностные, покрытыжелтоватым налетом, края мягкие, безболезненные, на ихместе после эпителизацииостаются гладкие блестящие рубцы.Язвенный туберкулез возникает у лиц, страдающих тяжелымтуберкулезом легких, вследствие аутоинфицированиямикобактериями туберкулеза слизистой оболочки полости рта в результатеострой или хронической травмы ее. Может поражатьсяслизистая оболочка щек по линии смыкания зубов, спинка и боковыеповерхности языка, мягкое небо или миндалины.Туберкулезная язва характеризуется сравнительно большимиразмерами и глубиной. Края ее неровные, фестончатые, нависающиенад изъязвленным зернистым дном. По краям виднымелкие вкрапления желтого цвета — микроабсцессы, или зернаТреля. Окружающая язву слизистая оболочка инфильтрирована,уплотнена. Характерна резкая болезненность язвы. [-- Image: Рисунок 1 --] Рисунок 1 – Туберкулезная язва на твердойнебе Диагностика производится на основании микроскопическогоисследования соскоба со днаязвы, окрашенного поЦилю-Нильсену, в котором выявляются гигантские клетки Пирогова-Лангханса. Лечение заболевания должно проводитсясовместно с фтизиатром.Местно применяются обезболивающие препараты, антисептическиеи кератопластическиесредства. Обязательна тщательнаясанация полости рта и соблюдение гигиенических правил. Туберкулезное поражение слизистой оболочки рта и красной каймы губ обычно является вторичным и возникает при наличии туберкулезного процесса в легких, лимфатических узлах или костях. Микобактерии туберкулеза попадают на слизистую оболочку рта чаще всего гематогенным или лимфогеннымпутем из первичного туберкулезного очага. Слизистая оболочка рта, благодаря выраженной резистентности, является неблагоприятной средой для размножения микобактерии туберкулеза. Как правило, они быстро гибнут на ее поверхности. Первичный туберкулез в полости рта взрослых людей практически не встречается, крайне редко бывает у маленьких детей.На слизистой оболочке рта и красной каймы губ вторичная туберкулезная инфекция проявляется обычно в виде туберкулезной волчанки и милиарно-язвенного туберкулеза. Крайне редко можетнаблюдаться скрофулодерма (колликвативныйтуберкулез). 1.1. Обыкновенная волчанка (туберкулезная волчанка) Это наиболее часто встречающееся заболевание среди туберкулезных поражений слизистой оболочки рта и красной каймы губ. При туберкулезной волчанке поражение слизистой оболочки рта, как правило, сочетается с поражением кожи. Излюбленной локализацией туберкулезной волчанки является кожа лица, которая поражается примерно у 75% больных. Очень часто поражается красная кайма верхней губы в результате распространения процесса с кожи носа. В последующем в процесс часто вовлекается и слизистая оболочка рта. Иногда встречается изолированное поражение только красной каймы верхней губы. Избирательное же поражение только слизистой оболочки рта встречается редко. Волчаночный процесс может поражать любой участок слизистой оболочки рта или красной каймы губ, но наиболее типичная его локализация на слизистой оболочке верхней губы, альвеолярного отростка верхней челюсти в области фронтальных зубов, твердом и мягком небе. Первичным элементом этой формы туберкулеза является бугорок или люпома, представляющее собой ограниченное, вначале плоское, безболезненное образование величиной с булавочную головку (диаметр 1—3 мм), мягкой консистенции, красного или желтовато-красного цвета.
Заболевания слизистой оболочки полости рта включают в себя не только привычные для каждого стоматолога, но и такие заболевания как кандидозы, хейлиты, стоматиты. Слизистая оболочка полости рта имеет и важное значение для оценки общего состояния пациента, его иммунитета. Ведь зачастую слизистая оболочка полости рта является чуть ли не первым местом проявления инфекционных заболеваний, таких как сифилис, туберкулез, скарлатина, дифтерия,гонорея. И здесь врачу – стоматологу следует не только качественно диагностировать инфекционное заболевание, чтобы оказать помощь человеку, но и предостеречь себя, дабы не произошло перекрестного инфицирования.

Туберкулез слизистой оболочки полости рта
Туберкулез слизистой оболочки полости рта возникает вследствие внедрения Микобактерии туберкулеза, она же Mycobacterium tuberculosis. Проще говоря, палочка Коха. Туберкулез слизистой оболочки полости рта является проявлением основного хронического заболевания – туберкулеза. В принципе, возникновение, проявление, течение и исход заболевания зависит от общего состояния организма, его реактивности и иммунитета.

Путь проникновения Микобактерии туберкулеза прост. Это либо эндогенное проникновение, то есть через кровь, лимфу; либо экзогенно ( воздушно – капельный путь).

Но слизистая оболочка полости рта не чувствительна к этой бактерии, мало восприимчива. Поэтому внедрение Микобактерии туберкулеза возможно только через слизистую полости рта, которая повреждена, воспалена, на которой уже имеются очаги воспаления: эритемы, язвы. То есть входными воротами для туберкулеза полости рта могут быть:
- Патологические карманы;
- Десна над прорезывающимися зубами;
- Рана после удаления зуба;
- Поврежденный эпителий вне зависимости от природы травмы.
Туберкулез как хроническое заболевание бывает первичным и вторичным. Так вот первичный туберкулез слизистой оболочки полости рта чаще всего встречается у детей либо грудничков ( так как палочка Коха может попасть через молоко коров), либо у школьников 8 — 12 лет, в семьях которых есть люди, болеющие открытой формой туберкулеза.
Туберкулез слизистой оболочки полости рта может быть нескольких форм: это либо туберкулезная волчанка, либо милиарно – язвенный туберкулез, либо в виде туберкулезной язвы Эти две формы туберкулеза слизистой оболочки полости рта наиболее часто встречаемые.
Инкубационный период для возникновения туберкулезной язвы при туберкулезе слизистой оболочки полости рта длится от 8 до 30 дней. После этого промежутка времени на месте внедрения Микобактерии туберкулеза появляется язва. Размер язвы при туберкулезе слизистой оболочки ротовой полости достигает до 1,5 см в диаметре. Края туберкулезной язвы неровные, подрыты, могут быть плотными либо мягкими. Сама по себе язва при туберкулезе слизистой оболочки полости рта неглубокая, но болезненная. Дно туберкулезной язвы зернистое.

Форма язвы не всегда овальная, например, если проявление туберкулеза будет на переходной складке либо языке, скорее всего форма туберкулезной язвы будет щелевидная. Понятное дело, что реакция лимфатических узлов при туберкулезе слизистой оболочки полости рта будет положительная. Лимфоузлы увеличиваются в размерах, уплотняются, сперва они подвижны, но чем больше времени проходит со дня заражения, тем сильнее они спаиваются не только между собой, но и с кожей. При чем через время лимфатические узлы могут нагнаиваться и вскрываться.


Туберкулезная волчанка — явление проявляющееся в первую очередь на коже, чаще всего это кожа лица. Но есть и сочетанные формы, когда кроме кожи лица в процесс вовлекается и слизистая оболочка полости рта. Излюбленным местом для данной формы туберкулеза слизистой оболочки полости рта является десна и мягкое небо. Так что же искать на десне и мягком небе при подозрении на туберкулез? Ответ очевиден – туберкулезные бугорки!
Клиническая картина при туберкулезной волчанке достаточна ясна. На мягком небе – туберкулезный бугорок. Размер туберкулезного бугорка небольшой, часто сравнивается с булавочной головкой. Посмотрели, оценили цвет – желтовато – розовый. Необходимо пропальпировать. Туберкулезный бугорок окажется мягким.


Зачастую при туберкулезной волчанке туберкулезные бугорки располагаются группами на мягком небе. То есть они подвержены сливанию, быстрому распаду с обнажением язвенной поверхности. Язвенная поверхность при туберкулезной волчанке ярко – красного цвета, легко кровоточит, покрыта желто – серым налетом, при попытке снятия которого – боль.


На деснах туберкулезная волчанка проявляется также бугорками, но эти бугорки быстро превращаются в язвы, распростроняются на межзубные сосочки, край десны. Все те же признаками, что и при изъявлении бугорков на слизистой мягкого неба.
Миллиарно – язвенный туберкулез наиболее часто встречаемая форма вторичного туберкулеза у детей. Часто возникает у детей с открытой формой туберкулеза. То есть при кашле выделяется мокрота, в мокроте – Микобактерии туберкулеза, которые легко проникают через поврежденную слизистую полости рта.

Клиническая картина при миллиарно – язвенном туберкулезе характеризуется тем, что на слизистой облочке щек, на спинке и боковых поверхностях языка, так же и на мягком небе возникают красные точки. Эти красные точки при данной форме туберкулеза слизистой оболочки полости рта слегка выпуклые, возвышаются над нормальной слизистой оболочкой. Однако эта стадия быстро сменяющаяся, зачастую даже не заметна для глаза. Но эти красные точки изъязвляются, возникает язва. Часто эти язвы быстро растут на периферию, могут сливаться между собой. Язва при миллиарно – язвенной форме туберкулеза слизистой оболочки полости рта неправильной формы, с подрытыми неровными краями, дно может быть зернистое, слизистая вокруг язв отечна и гиперемирована.
Лечение туберкулеза слизистой оболочки ротовой полости, конечно же, в первую очередь должно быть направлено на лечние общего туберкулеза, то есть в специальном лечебном учреждении. Врач – стоматолог должен выявлять таких пациентов и организовывать диспансерное наблюдение.
Сифилис слизистой оболочки полости рта
Сифилис слизистой оболочки полости рта является проявлением общего хронического заболевания, которое затрагивает весь организм. В принципе, все врачи, как общей практики, так и стоматологи, знают: мнение о том, что сифилис может проявиться только на половых органах, является заблуждением.

Сифилис в 21 веке является медико – социально проблемой.
Клиническая картина сифилиса в первую очередь зависит и отличается, конечно же, от периода сифилиса. В развитии сифилиса выделяют 3 периода. Каждый период имеет свои особенности в проявлении и лечении заболевания. Нужно помнить о том, что в отдельную группу сифилитической болезни относят и врожденный сифилис.
Для развития клинической картины сифилиса необходимо, чтобы прошло около 3 – 4 недель, что является инкубациионным периодом сифилиса. Но возможно как его укорочение до 1 – 1,5 недель, так и удлинение до полугода.
Клиническая картина первичного периода сифилиса связана с возникновением на месте, где внедрилась трепонема, появлением твердого шанкра – первичной сифиломы.

Первичная сифилома будет клинически заметна в течение 1,5 — 2 месяцев, то есть около 6 – 8 недель. Как же выглядит твердый шанкр? В принципе твердый шакр может быть либо в виде язвы, либо в виде эрозии. Часто овальной либо округлой формы, может быть блюдцеподобным. Края всегда ровные, четкие. Сифилитический шанрк всегда находится на одном уровне со слизистой оболочкой полости рта.


Кроме того, первичный сифилис может проявляться не только в виде эрозии либо язвы, так же может быть обычной ссадиной. Излюбленными местами, когда первичный сифилис будет в виде ссадины являются углы рта – идентичен заедам, только в отличие от них, ссадина будет плотная у основания. На переходной складке – вытянутой формы, на языке – это средняя треть, одна ссадина, максимум две. Если же первичный сифилис проявится на деснах, то это будет язва, ярко – красного цвета, по длине своей соответствует ширине 1 – 2 зубов.
Очень редкие случаи проявления первичного сифилиса на миндалине. Однако! Первичный сифилис на миндалине характеризуется односторонним ее увеличением, безболезненностью, с наличием гнойных пробок.


При первичной сифиломе твердые шанкры могут близко располагаться друг от друга, сливаться, образуя герпетиформный шанкр. Это проявление первичного сифилиса наиболее редкое из всех проявлений в полости рта, что были ранее.
Если подытожить, то запомнить следует вот что: первичный сифилис – через 6 -8 недель после заражения. Первое его проявление – твердый шанкр (тут нужно еще раз прочитать описание твердого шанкра), который может располагаться на слизистой щек, неба, губ, переходной складке, языке и в редких случаях на миндалине. Лимфатические узлы увеличиваются через неделю после проявления твердого шанкра. Диагноз будет установлен только после выявления в пунктате шанкра, и лимфатических узлов – бледной трепонемы. Серологические реакции положительные через 4 -5 недель после заражения.
Вторичный период сифилиса характеризуется длительным течением, а именно от 3 до 5 лет. Вторичный период сифилиса начнется через 1,5 – 2 месяца после появления твердого шанкра. Важное отличие вторичного периода сифилиса от первичного не только элементами поражения, но и особенностью течения. Так как вторичный период сифилиса протекает волнообразно. Что это значит, а то, что во втором периоде сифилиса есть как активный период, когда есть элементы поражения, так и скрытый период, когда никаких элементов, видимых для глаз, нет.


Во время активного вторичного периода сифилиса клиническая картина будет характеризоваться наличием таких элементов, как розеолы, папулы, пустулы – вторичные сифилиды. Это элементы, возникающие как на коже, так и на слизистой оболочке. Очертания элементов при вторичном периоде сифиилиса округлые, ровные, границы четкие и резкие. По цвету от ярко – розового до алого и красного. Эти элементы не имеют возможности к сливанию друг с другом. Вторичные сифилиды быстро проходят, не вызывают зуда, не оставляют рубцов.
Вторичные сифилиды могут возникать кроме кожи и слизистой губ и щек на языке, мягком небе и миндалинах. Главной особенностью возникновения сифилид вторичных на этих местах является их постоянная тенденция к сливанию, образуя большие очаги поражения. Слизистая в этих местах гиперемирована, отечна, при глотании может возникать боль.

Однако наиболее частыми элементами поражения все же на слизистой являются папулы. Папулы при вторичном сифилисе округлые, плотные, безболезненные при пальпации, окруженные венчиком гиперемии. Размеры папул могут варьировать от 3 – 10 мм. Локализация различна.
Папулы могут возникать на языке, здесь есть некоторые свои особенности:
Клиническая картина третичного периода сифилиса наиболее сложная, характеризуется возникновением сифилитических гумм либо бугорков, склерозирующего глоссита. При этом сифилитические гуммы отличаются от вторичных сифилид более глубоким проникновением в коже и слизистых и во влечением в патологический процесс центральной нервной системы и других систем организма. Третичный сифилис может являться причиной возникновения паралича из – за необратимых деструктивных процессов.

Третичный период сифилиса, к счастью, встречается редко, так как пациенты обращаются за помощью на первой стадии заболевания. Третичный период сифилиса наблюдается у пациентов, которые прошли либо не качественное лечение сифилиса, либо незаконченное лечение. В литературе выделяют некоторые предрасполагающие факторы для возникновения третичного периода сифилиса:
- Детский либо старческий возраст;
- Алкоголзим;
- Наличие сопутствующей трудно излечимой патологии
Третичный период сифилиса длится 8 – 10 лет. Чтобы проявились сифилитические гуммы должен пройти не 1, а как минимум 3 месяца. Важной особенностью течения третичного периода является то, что после исчезновения гуммы остаются рубцы.
Если же возникает бугорок, то чаще всего на губах. Клиническая картина при бугорковом сифилисе: бугорки красно – синего цвета, первоначально располагаются поодиночке, со временем сливаются, после распада которых возникают язвы: болезненные, глубокие, небольшие, с подрытыми краями. Язва заживает – рубец на всю жизнь.

Сифилитические гуммы будут располагаться уже в полости рта. Их всегда мало. Либо группа, либо поодиночке. Размеры сифилистических губ небольшие, часто сравниваются с орехом. После распада гуммы возникает язва, которая имеет подрытые неровные края, часто покрыта грануляциями, на дне плотный синюшно – красный валик. Гуммы могут перфорироваться твердое/ мягкое небо при отсутствии лечения.

Чаще всего сифилитические гуммы возникают на языке, что приводит к развитию сифилитического склерозного глоссита. Язык утолщается, становится плотным и менее подвижным. Возникает стойкая деформация языка.
При распаде сифилитической гуммы на альвеолярном отростке возникает патологическая подвижность зубов, перкуссия будет положительной.
Врожденный сифилис возникает у детей при проникновении бледной трепонемы через плаценту от матери, которая более сифилисом. Внутриутробное заражения происходит на границе между 3 и 4 месяцами беременности.
Врожденный сифилис может быть ранним, то есть проявляется сразу же после рождения, в течение 1 – 2 месяцев; может быть поздним – проявляется в промежутке между 5 – 14 годами.
Клиническая картина раннего врожденного сифилиса весь вариабельна. В патологический процесс вовлекаются не только кожа и слизистые оболочки, но и кости, органы, центральная нервная система.

Если проявление на коже – это сифилитическая пузырчатка. Пузыри плотные, вокруг них лиловый ободок.


Проявление раннего врожденного сифилиса на коже подбородка либо губ характеризуется инфильтрацией Гохзингера. То есть возникает эритема либо в виде очага, либо в виде диффузии. После чего происходит развитии инфильтрации. Кожа становится плотной, теряет эластичность. Губы отекают, увеличиваются в размере. Губы изменяются и в цвете, появляется желтоватый оттенок. Если ребенок кричит, то это приводит к травме, так как возникают трещины. Трещины зачастую кровоточат, в последущем покрываются корками. Если лечение направленное на эпителизацию не эффективно, либо не проводится, то возникают рубцы Робинсона- Фурнье – радильаные рубцы в области углов рта.
Клиническая картина при позднем врожденном сифилисе проявляется в период от 5 до 14 лет, характеризуется наиболее тяжелыми изменениями, которые вызывают глубокие повреждения в тканях и органах.
Есть две группы симптомов, по которым можно диагностировать поздний врожденный сифилис:
- Достоверны признаки: триада Гетчинсона: кератит, зубы Гетчинсона, глухота;
- Вероятные признаки: околоротовые рубцы, ягодицеобразный череп, седловидный нос, саблевидные голени, кисетообразные первые моляры и клыки.
Лечение сифилиса должно проводится врачом – дерматологом в специализированных лечебных учреждениях. Стоматолог может осуществлять лишь местное лечение: гигиена полости рта, антисептические полоскания, устранение раздражителей.
Читайте также:


