С-реактивный белок при сифилисе
СРБ – классический белок острой фазы, который рассматривается как наиболее чувствительный лабораторный маркер инфекции, воспаления и тканевого повреждения. По структуре СРБ относится к семейству пентраксинов с ММ 115–135 кДа, он состоит из пяти идентичных негликолизированных полипептидных субъединиц, образующих циклическую дискообразную пентамерную структуру. Синтез СРБ происходит в гепатоцитах и регулируется провоспалительными цитокинами, в первую очередь ИЛ-6, а также ИЛ-1 и ФНОα. Период полувыведения СРБ составляет 19 ч и является постоянной величиной в норме и патологии. На фоне воспаления, инфекции или травматического повреждения, уровень СРБ быстро возрастает в 100 и более раз. Уровень СРБ в крови составляет более 5 мг/л уже через 6 ч после активации его синтеза в гепатоцитах, достигая максимальных значений через 24–72 ч. Наиболее значительное увеличение концентрации C-реактивного белка в крови выявляется при бактериальных (100 мг/л и выше), системных грибковых и вирусных инфекциях (10-30 мг/л); туберкулезе; ревматических заболеваниях (ревматоидный артрит, ювенильный хронический артрит, анкилозирующий спондилоартрит, псориатический артрит, системные васкулиты, ревматическая полимиалгия, болезнь Рейтера, болезнь Крона, ревматическая лихорадка, эритема нодозум, семейная средиземноморская лихорадка); некрозах (ИМ, метастазы опухолей, острый панкреатит); травмах (хирургические вмешательства, ожоги, переломы); злокачественных новообразованиях (лимфома, карцинома, саркома). Незначительное повышение или нормальный уровень СРБ в крови отмечается при некоторых аутоиммунных заболеваниях, язвенном колите, лейкозах, реакции трансплантат против хозяина.
Полагают, что при отсутствии очевидных причин (инфекция, травма, опухоли, аутоиммунная патология) небольшое увеличение концентрации C-реактивного белка в крови может отражать хроническое субклиническое воспаление сосудистой стенки, связанное с атеросклерозом. Выявлена положительная корреляция между уровнем СРБ в крови, классическими факторами риска и маркерами атеросклероза (возраст, курение, индекс массы тела, артериальное давление, уровень общего ХС, ТГ, гомоцистеина, фибриногена, Д-димера). По современным представлениям даже незначительное повышение концентрации СРБ является независимым проспективным фактором риска кардиоваскулярных осложнений.
В зависимости от цели исследования определение концентрации СРБ проводится классическими и высокочувствительными методами. Классические методы предназначены для выявления повышенного уровня СРБ при остром воспалении и тканевом повреждении в пределах диапазона концентраций 5–500 мг/л. Высокочувствительный анализ СРБ (hsСРБ) позволяет измерять концентрации СРБ ниже 5мг/л и используется для оценки базального уровня hsСРБ и связанного с ним кардиоваскулярного риска.
Анализ на С-реактивный белок (СРБ) классическими методами является полезным тестом для скрининга поражения внутренних органов; оценки активности патологического процесса у больных с ревматическими и другими хроническими воспалительными заболеваниями, а также у больных с острым панкреатитом; мониторирования и контроля эффективности терапии бактериальных и вирусных инфекций, в т. ч. интеркуррентных инфекций при СКВ и др. заболеваниях с незначительным или отсутствующим острофазовым ответом; дифференциальной диагностики хронических воспалительных заболеваний (СКВ и РА, болезни Крона и язвенного колита). Определение базального уровня hsСРБ имеет важное значение для стратификации больных ревматическими заболеваниями по степени кардиоваскулярного риска. Кроме того, увеличение базальной концентрации СРБ ассоциируется с тяжелыми деструктивными поражениями суставов. С 2010 года СРБ служит лабораторным классификационным критерием РА.
Базальная концентрация hsСРБ менее 1 мг/л соответствует низкому, 1–3 мг/л – среднему, более 3 мг/л – высокому кардиоваскулярному риску. Уровень hsСРБ от 3 до 10 мг/л ассоциируется с субклиническим воспалением, а более 10 мг/л – с системным персистирующим воспалением.
Показания к исследованию
- Хронические воспалительные заболевания: оценка активности патологического процесса, контроль эффективности терапии;
- инфекционные заболевания: диагностика и контроль эффективности терапии;
- опухоли;
- повреждение тканей;
- определение риска сердечно-сосудистых осложнений у пациентов с атеросклерозом, диабетом.
Метод исследования. Классические методы определения СРБ включают радиальную иммунодиффузию, иммунотурбидиметрию и иммунонефелометрию. Метод hsСРБ основан на усилении аналитической чувствительности иммунохимических методов в 10 и более раз с помощью специальных реагентов.
- Острые заболевания:
- бактериальная инфекция;
- сепсис новорожденных;
- вирусная инфекция;
- послеоперационные осложнения;
- некроз тканей:
- инфаркт миокарда, легкого, почки и др. органов;
- острый панкреатит;
- онкологические заболевания, метастазы;
- хронические заболевания.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Данный показатель отражает общее количество белков в крови.Общий белок сыворотки представляет собой сумму всех циркулирующих белков и является основной составной частью крови. Определение общего белка используется в диагностике и лечении различных заболеваний, включая заболевания печени, почек, костного мозга, а также нарушений метаболизма и питания. Физиологическая гипопротеинемия может наблюдаться у детей раннего возраста, у женщин во время беременности (особенно в третьем триместре), при лактации, при длительном постельном режиме. Ложно-повышенный уровень общего белка может наблюдаться при длительном наложении жгута на вены предплечья. Изменение горизонтального положения тела на вертикальное может повысить концентрацию белка в течение 30 минут приблизительно на 10%; активная физическая работа - до 10%.
Повышенный белок: обезвоживание, заболевания крови, инфекционно-воспалительные процессы, миеломная болезнь, после вакцинации, после интоксикации и критических ситуаций.
Пониженный белок: неправильное питание, истощение организма, заболевания печени и почек, осложнения сахарного диабета, анемия, после кровотечения, прогрессирование онкологических заболеваний, ВИЧ.
Референсные значения:
сыворотка - взрослые 64-83 г/л
Повышенный альбумин: обезвоживание (после рвоты или поноса), инфекционные заболевания, запор, ревматоидный артрит, гепатит, обширные ожоги, холера.
Пониженный альбумин: после голодания или неправильного питания, заболевания ЖКТ, после кровотечений, инфекционные заболевания, сердечная недостаточность.
Референсные значения:
сыворотка - взрослые до 60лет 35-60 г/л, 60-90лет 34-48г/л
Наличие реактивного белка в крови — это признак воспалительного процесса, травмы или проникновения в организм паразитов — бактерий, паразитов или грибов. Чем выше уровень реактивного белка в сыворотке крови – тем острее воспалительный процесс или активнее заболевание в организме. С-реактивный белок (СРБ) – один из наиболее чувствительных маркеров острого воспаления.
Повышение уровня СРБ в сыворотке крови: системные ревматические заболевания;болезни желудочно-кишечного тракта; злокачественные опухоли;вторичный амилоидоз;инфаркт миокарда (появляется на 2-й день заболевания, к концу 2-й - начале 3-й недели исчезает из сыворотки, при стенокардии СРБ в сыворотке отсутствует);сепсис новорожденных;менингит;туберкулез;послеоперационные осложнения;нейтропения;прием эстрогенов, оральных контрацептивов.
Референсные значения:
сыворотка 18 лет 35 - 129 Е/л
Холестерин синтезируется в организме повсеместно и является необходимым компонентом клеточных мембран, входит в состав липопротеинов, является предшественником синтеза желчных кислот и стероидных гормонов. Диагностическое значение измерения содержания холестерина состоит в оценке риска ишемической болезни сердца и атерогенеза.
Повышенный холестерин: неправильное питание, отсутствие физической нагрузки, прием некоторых лекарственных препаратов, атеросклероз, инсульт, болезни сердца и кровеносных сосудов, недостаток гормонов щитовидной железы, сахарный диабет, почечная недостаточность, болезни печени.
Пониженный холестерин: неправильное питание, голодание, анорексия, стресс, отравление, анемия, сепсис, туберкулез, цирроз.
Референсные значения:
Холестерин 3.2 - 5.9 ммоль/л
Соединения белков с холестерином, которые транспортируют холестерин из печени к тканям. При повышении их концентрации увеличивается риск развития атеросклероза.
Повышенные ЛПНП: неправильное питание, отсутствие физической активности, ожирение, курение, злоупотребление алкоголем, сахарный диабет, гипертония, гипотиреоз, заболевания печени, гиперлипопротеинемия.
Референсные значения:
ЛПНП 1 - 4,12ммоль/л
Повышенные ЛПВП: наследственная предрасположенность, заболевания печени, злоупотребление алкоголем, чрезмерные физические нагрузки, беременность, прием некоторых лекарственных препаратов.
Пониженные ЛПВП: наследственность, стресс, перенесенная болезнь, прием некоторых препаратов, холестаз, гепатит, цирроз, камни в желчном пузыре, сахарный диабет, воспаление почек, почечная недостаточность.
Референсные значения:
ЛПВП ж 1 - 2,2ммоль/л м 0,9 - 1,8ммоль/л
Триглицериды - эфиры глицерина и жирных кислот, в плазме крови транспортируются в виде липопротеинов. ТГ являются для органов и тканей источником жирных кислот, которые обеспечивают организм энергией.
Повышение ТГ: Физиологическая гипертриглицеридемия возникает после приема пищи и может продолжаться 12-24 ч, в зависимости от характера и количества принятой пищи. Во 2-3 триместре беременности также возникает физиологическая гипертриглицеридемия. Патологическая гипертриглицеридемия патогенетически может быть разделена на первичную и вторичную. Первичная гипертриглицеридемия может быть обусловлена генетическими нарушениями метаболизма липопротеинов или перееданием. Вторичные гипертриглицеридемии возникают как осложнения основного патологического процесса. В клинической практике исследование ТГ проводится для классификации врожденных и метаболических нарушений липидного обмена, а также для выявления факторов риска атеросклероза и ишемической болезни сердца.
Снижение уровня триглицеридов: гиполипопротеинемия; гипертиреоз; гиперпаратиреоз;недостаточность питания; синдром мальабсорбции; лимфангиэктазия кишечника; хронические обструктивные заболевания легких;прием холестирамина, гепарина, витамина С, прогестинов.
Референсные значения:
Триглицериды до 2,3 ммоль/л
Основной показатель углеводного обмена. Больше половины энергии образуется за счет окисления глюкозы. Значения глюкозы в крови в течение дня непостоянны, зависят от мышечной активности, интервалов между приемами пищи и гормональной регуляции. Измерение содержания глюкозы в крови является основным лабораторным тестом в диагностике, мониторинге лечения сахарного диабета, используется для диагностики других нарушений углеводного обмена.
Повышенная глюкоза: неправильное питание, стресс, сильные эмоции, курение, сахарный диабет, панкреатит, муковисцидоз, заболевания печени и почек, кровоизлияние в мозг, инфаркт миокарда, опухоли поджелудочной желещы, эндокринные нарушения.
Пониженная глюкоза: заболеваний поджелудочной железы, заболевания печени, рак, аденома, отравление, передозировка некоторыми медицинскими препаратами.
Референсные значения:
взрослые
сыворотка 3,4 – 5,9 ммоль/л
капиллярная кровь 3,3 – 5,6 ммоль/л
моча 0,1 – 2,7 ммоль/л
желчный пигмент, один из главных компонентов желчи в организме человека и животных. Это вещество, которое образуется в организме человека при утилизации разрушенных или поврежденных эритроцитов.
Повышенный билирубин общий: гепатит, цирроз, анемия, желчнокаменная болезнь, недостаток витамина В12, рак печени, токсические поражения печени, отравления лекарствами, врожденные гипербилирубинемии, глистная инвазия.
Пониженный билирубин общий: стресс, вредные привычки, болезни сердца. Пониженный билирубин считается редкостью. Причины еще исследуются.
Референсные значения:
общий билирубин
взрослые 2 - 18 мкмоль/л
новорожденные 24 - 205 мкмоль/л
Билирубин состоит из двух фракций: прямой (связанный билирубин) и непрямой (несвязанный билирубин). Общий билирубин показывает общее содержание прямого и непрямого билирубина.
Непрямой билирубин – это токсичный билирубин, который недавно образовался в организме из гемоглобина и еще не обработан печенью. Непрямой билирубин не растворим в воде, но в то же время хорошо растворяется в жирах (липидах). С легкостью проникает в здоровые клетки и нарушает их функционирование.
Билирубин прямой - это обработанный печенью непрямой билирубин, который в дальнейшем выводится из организма при помощи желчи. Прямой билирубин менее токсичен и растворим в воде.
Повышенный билирубин прямой: гепатит, мононуклеоз, цитомегаловирусная инфекция, сифилис, паразитарные инвазии, жировой гепатоз беременных, онкологические заболевания печени, холецистит, холангит, наследственные заболевания, желчнокаменная непроходимость, закупорка желчных протоков, опухоли поджелудочной железы, гемолитическая анемия, нехватка в организме витамина В12, малярия.
Референсные значения:
билирубин прямой 1,2 - 6мкмоль/л
Один из метаболитов биохимических реакций аминокислотно-белкового обмена в организме.
Повышенный креатинин: избыточный или быстрый прирост мышечной массы, чрезмерные физические нагрузки, разрушение мышечной ткани, заболевания почек, гангрена, ожоги, обезвоживание, сахарный диабет, ревматоидный артрит, лептоспироз, сердечная недостаточность, токсикоз при беременности, беременность и лактация.
Пониженный креатинин: кахексия, быстрая потеря массы, дистрофия мышц, беременность.
Референсные значения:
креатинин ж 58-96 мкмоль/л, м 72-127 мкмоль/л
Выводит избыток азота из организма.
Повышенная мочевая кислота: чрезмерная физическая нагрузка, голодание, подагра, лейкоз, лимфома, анемия (вызванная дефицитом витамина В12), пневмония, скарлатина, туберкулез, заболевания печени, почек, желчных путей, сахарный диабет, экзема, псориаз, крапивница, токсикоз у беременных, ацидоз, алкогольное отравление.
Пониженная мочевая кислота: болезнь Вильсона-Коновалова, синдром Фанкони, неправильная диета, прием некоторых медицинских препаратов.
Референсные значения:
ж 140 - 390 мкмоль/л
м 260 - 450 мкмоль/л
Активное вещество, основной продукт распада белков.
Повышенная мочевина: после физической нагрузки, прием некоторых лекарственных препаратов, заболевания почек, сердечная недостаточность, нарушение оттока мочи, лейкоз, злокачественные опухоли, кровотечения, кишечная непроходимость, непроходимость мочевыводящих путей, шоковое состояние, лихорадочное состояние, ожоги, инфаркт миокарда.
Пониженная мочевина: заболевания печени, заболевания пищеварительной системы, после операций на кишечнике, паразитарные заболевания кишечника, панкреатит.
Референсные значения:
мочевина 2,5 - 8,3 ммоль/л
Важнейший микроэлемент, входит в состав гемоглобина, участвует в транспорте и депонировании кислорода, играет важную роль в процессах кроветворения.
Избыток железа: прием некоторых медицинских препаратов, гемохроматоз, отравление препаратами железа, отравление свинцом, анемия, талассемия, нефрит, гепатит, лейкемия.
Дефицит железа: чрезмерные физические нагрузки, неправильная диета, прием некоторых лекарственных препаратов, анемия, авитаминоз В12, инфекционные заболевания, опухоли, кровопотери, заболевания желудка и кишечника, гипотериоз, гепатит, цирроз.
Референсные значения:
ж 6,6 - 26 мкмоль/л
м 10,5 - 28,3 мкмоль/л
Важный микроэлемент в организме, принимающий участие в обмене веществ, нормальной деятельности сердца, акте мышечного сокращения, проведении импульса по нервным волокнам.
Повышенный калий: заболевания почек, переливание большого объема долго хранившейся крови, неконтролируемое введение растворов содержащих калий.
Пониженный калий: рвота, диарея, кишечная непроходимость, обширные ожоги, недостаточное потребление калия, анорексия, алкалоз, стресс, после заболеваний и операций.
Референсные значения:
калий общий 3,5 - 5,5 ммоль/л
Данный показатель очень важен. Этот макроэлемент необходим для образования костной ткани, участвует в работе мышц, нервов и сердечнососудистой системы, также очень важен для обмена веществ.
Повышенный уровень кальция: передозировка некоторыми лекарственными препаратами, переизбыток в организме витамина D, новообразования паращитовидных желез, злокачественные опухоли, гемобластозы, тиреотоксикоз, недостаточность функции надпочечников, заболевания почек, саркоидоз, гиперкальциемия,
Пониженный уровень кальция: недостаток витамина D, прием некоторых лекарственных препаратов, гипопаратиреоз, псевдогипопаратиреоз, острый панкреатит, заболевания почек и печени, нарушение кислотно–щелочного баланса.
Референсные значения:
кальций общ. 20-50лет 2,2 - 2,55 ммоль/л, 50-100лет 2,1 - 2,7 ммоль/л
Отвечает за водный обмен, кровяное давление, работу нервной и мышечной ткани и пищеварительных ферментов.
Повышенный уровень натрия: обезвоживание, прием некоторых лекарственных препаратов, повышенная функция коры надпочечников, кома, патология гипоталамуса, задержка натрия в почках, преизбыток солей натрия, избыточное употребление соли.
Пониженный уровень натрия: прием некоторых лекарственных средств, недостаток натрия в пище, лихорадка, после рвоты и диареи, недостаточность надпочечников, гипотиреоз, сахарный диабет, почечная недостаточность, отеки, цирроз, сердечная недостаточность.
Референсные значения:
натрий 136 - 145 ммоль/л
Много процессов в клетках организма являются магниезависимыми: окислительный метаболизм, гликолиз, синтез нуклеиновых кислот, процессы нервной и мышечной возбудимости и др.
Повышенный уровень магния: дегидратация, почечная недостаточ¬ность, гипермагниемия, сахарный диабет, гипотиреоз, болезнь Аддисона, травма тканей, системная красная волчанка, множественная миелома.
Пониженный уровень магния: недостаточное поступление магния в организм (с пищей), в период беременности, подросткового возраста и после перенесенной болезни, алкоголизм, стресс, нарушение выработки инсулина, продолжительный прием некоторых лекарственных препаратов, внутривенное лечебное питание, отравление.
магний ж 0,77 - 1,06 ммоль/л, м 0,73 - 1,06 ммоль/л
Присутствует в каждой клеточке тела и участвует практически во многих физиологических химических реакциях. Необходим для нормального функционирования центральной нервной системы.
Повышенный уровень фосфора: после приема противоопухолевых средств, опухоли, лейкоз, саркоидоз, избыток витамина D, заживление переломов костей, гипопаратиреоз,
почечная недостаточность, остеопороз, ацидоз, цирроз.
Пониженный уровень фосфора: дефицит витамина D, недостаток гормона роста, пародонтоз, понос, рвота, нарушение всасывания фосфора, гиперкальциемия, гиперпаратиреоз, подагра, гиперинсулинемия.
Референсные значения:
фосфор неорганический 0,81 - 1,62 ммоль/л
Это витамин, который необходим для нормального синтеза ДНК и процессов кроветворения.
Повышенный уровень фолиевой кислоты: вегетарианская диета, анемия, дефицит витамина B12, заболевания дистального отдела тонкой кишки, синдром приводящей петли.
Пониженный уровень фолиевой кислоты: недостаточное поступление фолиевой кислоты в организм (с пищей), анорексия, алкоголизм, энтерит, прием некотрорых лекарственных препаратов, беременность и лактация, подростковый возраст, пожилой возраст, лихорадка, анемия, злокачественные опухоли, заболевания печени, хронический гемодиализ.
Референсные значения:
фолиевая кислота 3 - 17 нг/мл
Витамин В12 тесно связан с фолиевой кислотой. Необходим для синтеза ДНК, кроветворения и нормального функционирования нервной системы.
Повышенный уровень витамина B12: почечная недостаточность, сердечная недостаточность, диабет, заболевания печени, эритролейкемия, метастазы злокачественных опухолей в печень, миелолейкоз, лейкоз.
Пониженный уровень витамина B12: недостаточное поступление витамина B12, вегетарианская диета, алкоголизм, целиакия, спру, резекция различных участков ЖКТ, заболевания тонкой кишки, гастрит, паразитарные инвазии, анемия, болезнь Альцгеймера
Референсные значения:
витамин В12 211 - 911 пг/мл
Бактериальные инфекции
А.П. Суворов, В.Ф. Оркин, Е.В. Румянцева, А.Л. Бакулев, А.И. Завьялов
Кафедра и клиника кожных и венерических болезней Саратовского государственного медицинского университета
Описан случай поздней диагностики третичного сифилиса. На коже и слизистых оболочках у пациентки констатированы характерные стигмы заболевания. Диагноз верифицирован серологически.
Несмотря на значительный рост заболеваемости сифилисом последние годы, поздние его формы встречаются относительно редко [1]. Верификация диагноза в третичном периоде представляет определенные трудности, так как клинические проявления скудны, классические серологические реакции информативны лишь в 65 - 70% случаев [2]. К тому же врачами часто допускаются диагностические ошибки, нередко такие больные поступают в дерматологические клиники с диагнозами васкулитов , глубоких микозов и туберкулеза кожи [3]. По поводу высыпаний на коже пациенты получают разнообразное лечение, в том числе хирургическое, которое им противопоказано и не дает желаемого эффекта.
Приводим собственное наблюдение.
Больная С., 1929 г. рождения, поступила в клинику 20.03.97 в связи с тем, что при обследовании по поводу предстоящей операции глаукомы были выявлены положительные серологические реакции на сифилис (КСР от 18.03.97 К4+; У2+; РМ4+).
Из анамнеза: больная родилась здоровым ребенком, патологии со стороны костно-суставной системы не было. Однако в молодом возрасте отметила внезапное изменение формы носа (искривление и деформация хрящевой части). В юности на коже спины, затем на коже бедер и живота стали появляться многочисленные , которые субъективно не беспокоили. Без лечения высыпания постепенно разрешились, оставляя на коже рубцовые изменения. В 1952 - 1953 гг. больной неоднократно производилась аутопластика кожи и пересадка хрящевой ткани в связи с деформацией носа. Однако имело место постоянное отторжение трансплантатов (всего 32 операции). Реакция Вассермана , со слов больной, на момент операции была отрицательной, в дальнейшем серологические реакции на сифилис не исследовались. Донором не была. Антибиотики за последние несколько лет не принимала. Туберкулезом и инфекционным гепатитом не болела.
Объективно: состояние удовлетворительное, астенического телосложения, пониженного питания. Подкожный жировой слой распределен равномерно. Периферические лимфоузлы не пальпируются. Костно-суставной аппарат визуально без деформаций. Активные и пассивные движения в суставах - в полном объеме. Тоны сердца приглушены, ритмичные. Частота сердечных сокращений 64 в минуту. АД 130/80 мм рт.ст. По всем полям легких - везикулярное дыхание. Живот мягкий, безболезненный. Печень, селезенка не увеличены.
Локальный статус: слизистая оболочка полости рта бледной окраски. На твердом небе имеется дефект щелевидной формы 3,0x0,3 см, не сообщающийся с полостью носа (рис.1). Рубцовое сужение преддверия носа, деформация хрящевой части (рис.2). На спине, медиальной поверхности левого бедра с переходом на паховую область и ягодицу, а также в нижней трети живота имеются слегка атрофичные рубцы с чередующимися участками гипо- и гиперпигментации, неровных, фестончатых очертаний, размером до 20x40 см, а также отдельные , втянутые, гиперпигментированные, размером до 10 см в диаметре. Кроме того, в местах оперативных вмешательств имеются келоиды.
 | Рис.1. Дефект твердого неба. |
 | Рис.2. Деформация носа. |
Клинический анализ крови: Hb 133 г/л, эр. 4,7ћ10 12 /л, л. 3,6ћ10 9 /л, с. 52%, лимф. 42%, мон. 6%; СОЭ 5 мм/ч.
Биохимический анализ крови: общий белок 76 г/л, альбумины 48 г/л, АсАТ 16 ед., АлАТ 12 ед., сахар 3,8 ммоль/л, тимоловая проба 1,6 ед., ДФА - 260 ед., С-реактивный белок, N-ацетилнейраминовая кислота 270 ед.
Анализ мочи без патологии.
Данные серологических исследований крови: РМ2+ от 20.03.97; КСР от 21.03.97 К3+, У-, РМ3+; КСР от 24.03.97 К 1/5 3+, 1/10 2+, 1/20 и т.д.-; У 1/52+, 1/10 и т.д. -; РИФ-200 3+ от 19.03.97.
Рентгенография от 24.03.97. На рентгенограммах черепа в двух проекциях, костей голени и ключиц костных изменений не выявлено.
Реакция Манту с 5 ТЕ - 3 мм от 03.04.97.
Окулист: открытоугольная глаукома ОД - III степени. Специфическая симптоматика отсутствует.
Отоларинголог: слизистая полости рта бледная, на твердом небе дефект щелевидной формы около 3 см длиной. Связь с полостью носа отсутствует. Полость носа не осмотрена из-за резкого рубцового сужения преддверия.
Невропатолог: дисциркуляторная энцефалопатия I степени атеросклеротического генеза. Данных, свидетельствующих о сифилитическом поражении нервной системы нет.
Терапевт: атеросклероз мозговых сосудов, атеросклеротический кардиосклероз . Специфической патологии со стороны висцеральных органов не выявлено.
Диагноз: сифилис третичный скрытый.
Таким образом, особенностью данного наблюдения явилось длительное, относительно благополучное течение сифилитического процесса у больной. Обращает на себя внимание отсутствие поражений висцеральных органов и нервной системы.
Несмотря на характерные клинические проявления заболевания на коже и слизистых полости рта, деформацию хрящевой части носа, врачами различных специальностей были допущены диагностические ошибки. Больной своевременно не проводилась специфическая противосифилитическая терапия.
Вестник дерматологии и венерологии, N 6-1998, стр. 54-55.
1. Прохоренков В.И., Бекетов А.М. Два случая спинной сухотки. Вестн дерматол 1995;4:47 - 48.
2. Методические указания по клинической оценке серологических реакций при сифилисе. М 1973;1 - 21.
3. Фришман М.П. Ошибки в диагностике сифилиса. Киев 1983;133.
Ревматоидный артрит (РА) – аутоиммунное заболевание неясной этиологии, характеризующееся симметричным эрозивным артритом (синовитом) и широким спектром внесуставных (системных) проявлений. РА – распространенное заболевание, им традает примерно 1 процент населения земного шара; характерная его черта – неуклонное прогрессирующее поражение суставов (постоянные боли, деформация, нарушение функции) и внутренних органов, приводящее к инвалидизации (около 1/3 больных за 20 лет болезни становятся полными инвалидами) и снижению продолжительности жизни. Последнему в немалой степени способствует высокий риск развития сопутствующих заболеваний (инфекции, атеросклеротическое поражение сосудов, артериальная гипертензия – АГЮ остеопороз и др.).
Развитие и прогрессирование РА определяется сложным, плохо изученным сочетанием генетически детерминированных и приобретенных дефектов (дисбалансом) нормальных (иммуно)регуляторных механизмов, ограничивающих патологическую активацию иммунной системы в ответ на потенциально патогенные, а нередко и физиологические стимулы (схема 1). Этот дисбаланс ведет быстрой трансформации физиологической (защитной) острой воспалительной реакции в хронический неконтролируемый прогрессирующий воспалительный процесс, потенциально затрагивающий все органы и системы человека, в первую очередь – суставы.
Неизученность этиологии РА делает невозможной эффективную этиотропную терапию и ставит его лечение в ряд наиболее сложных проблем медицины. Тем не менее в последние годы в этом направлении достигнуты определенные успехи. Благодаря расшифровке механизмов, лежащих в основе эффективности и токсичности нестероидных противовоспалительных препаратов (НПВП), симптоматическая терапия РА была усовершенствована, чему во многом способствовало создание нового класса этих препаратов – так называемых ингибиторов циклооксигеназы (ЦОК-2), а расширение знаний о механизмах ревматоидного воспаления позволило оптимизировать патогенетическую (базисную) терапию РА. Прогресс, достигнутый за последние годы, особенно хорошо виден при сравнении рекомендаций Американской коллегии ревматологов по фармакотерапии РА, опубликованных в 1996 и 2002 гг.
— глюкокортикоиды – ГК (внутрисуставно, перорально);
— базисные препараты: гидроксихлорохин, сульфасалазин, метотрексат, золи золота (внутримышечно, перорально), азатиоприн, D-пеницилламин.
— ГК (внутрисуставно, перорально);
— базисные препараты: гидроксихлорохин, сульфасалазин, метотрексат, соли золота (внутримышечно, перорально), азатиоприн, D-пеницилламин, циклоспорин А, лефлюномид, миноциклин;
— биологические агенты: моноклональные акнтитела – МАТ – к фактору некроза опухоли (ФНО)-ά (ремикейд); растворимый ФНО-75-Fc lgG (этанерцепт); растворимый антагонист ИЛ-1 (анакинра); иммуноадсорбция с использованием белка А стафилококка.
Однако особое значение имеет разработка концепции ранней, агрессивной терапии, в основе которой лежат данные о том, что наиболее высокая скорость деструкции суставов, в конечном счете, и определяющая неблагоприятный (непосредственный и отдаленный) прогноз болезни, наблюдается именно в дебюте РА. Полагают, что, поскольку применение базисных препаратов при раннем РА позволяет модифицировать течение болезни, активное лечение РА (как и других хронических заболеваний человека – сахарного диабета, АГ, ИБС и др.) должно начинаться как можно раньше. Ранняя диагностика и ранняя терапия любыми базисными противоревматическими препаратами имеют важное значение для улучшения качества жизни и отдаленного прогноза у пациентов с РА.
Современные подходы к диагностике РА подробно освещены в специальной литературе, их обсуждение выходит за рамки задач данной публикации. Следует лишь напомнить, что характерными признаками ревматоидного синовита являются утренняя скованность, длительность которой составляет не менее 1 ч. И симметричное поражение суставов кистей (и стоп); реже бывают поражены коленные, голеностопные, плечевые, локтевые, плюснефаланговые суставы, включая сустав большого пальца стопы, а также шейный отдел позвоночника и тазобедренные суставы. Поскольку РА и другие заболевания опорно-двигательного аппарата распространены весьма широко, очевидно, что заподозрить РА должны еще на поликлиническом этапе врачи-терапевты. Именно поэтому группа авторитетных европейских и американских ревматологов с позиций доказательной медицины разработала алгоритм ранней диагностики РА для поликлинических врачей: более трех воспаленных суставов, поражение пястнофаланговых/плюснефаланговых суставов, утренняя скованность более 30 мин – показания для немедленной консультации ревматолога. Применение алгоритма в широкой клинической практике должно способствовать улучшению прогноза РА, так как при правильной диагностике можно раньше назначить активную терапию базисными противоревматическими препаратами.
После постановки диагноза РА всем больным необходимо провести базовое клиническое, лабораторное и инструментальное обследование.
В клиническое обследование входят выявление субъективных симптомов (выраженность болей в суставах, длительность утренней скованности, длительность общего недомогания, ограничение подвижности в суставах) и физическое обследование:
— определение числа воспаленных и болезненных суставов; оценка механических нарушений (нарушение подвижности, крепитация, нестабильность и/или деформации);
— обнаружение внесуставных проявлений;
— оценка функционального статуса или качества жизни (по стандартным опросникам);
— общая оценка активности врачом;
— общая оценка активности пациентом.
При лабораторном обследовании:
— определяют СОЭ и концентрацию С-реактивного белка (С-РБ); ревматоидный фактор;
— проводят общий анализ крови;
— оценивают уровень электролитов;
— выполняют общий анализ мочи;
— проводят биохимическое исследование на печеночные ферменты, креатин, альбумин;
— исследуют синовиальную жидкость;
— проводят анализ кала на скрытую кровь.
Инструментальное обследование состоит в рентгенографии суставов кистей и стоп, при необходимости – других пораженных суставов.
При каждом визите пациента врач-ревматолог должен оценить активность патологического процесса, эффективность терапии и клинической ремиссии с использованием международных критериев.
Оценка активности РА:
Во время каждого визита определяют:
— выраженность болей в суставах (визуальная аналоговая шкала);
— длительность утренней скованности, в мин;
— наличие воспаленных суставов (болезненные и припухшие суставы);
— прогрессирование заболевания: нарастание ограничения подвижности, нестабильности и/или деформации суставов;
— прогрессирование по данным рентгенографии;
— динамику минеральной плотности костной ткани (МПКТ) по данным костной денситометрии.
Определяют и другие параметры, характеризующие ответ на лечение:
— активность, по мнению врача;
— активность, по мнению пациента;
— функциональный статус или качества жизни (по стандартизованным опросникам).
В задачи терапии РА входят:
— снижение выраженности симптомов, включая недомогание, боли, отек и скованность суставов;
— предотвращение деструкции, нарушения функции и деформации суставов;
— сохранение качества жизни;
— достижение клинической ремиссии;
— увеличение продолжительности жизни.
Нестероидные противовоспалительные препараты
Основной метод симптоматического лечения РА – назначение НПВП с целью уменьшения боли и воспаления в суставах. Однако эти препараты недостаточно хорошо контролируют не только прогрессирование, но и субъективные симптомы у пациентов с РА и вызывают побочные эффекты, особенно у лиц пожилого возраста. У пациентов с факторами риска осложнений со стороны желудочно-кишечного тракта – ЖКТ (пожилой возраст, язвенный анамнез, сочетанное применение глюкокортикоидов – ГК, антикоагулянтов) препаратами выбора являются так называемые ингибиторы ЦОГ-2 – мелоксикам (мовалис), целекоксиб (целебрекс) и нимесулид. Для профилактики и лечения НПВП-индуцированных поражений ЖКТ следует использовать ингибиторы протонной помпы и мизопростол, но не антагонисты Н2-гистаминовых рецепторов и антациды. Следует помнить, что, хотя ингибиторы ЦОГ-2 существенно реже вызывают поражение ЖКТ, чем стандартные НПВП, на фоне их приема также могут возникать нежелательные явления : симптомы диспепсии, замедление заживления язв желудка и двенадцатиперстной кишки, задержка жидкости, повышение АД. Применять как стандартные НПВП, так и ингибиторы ЦОГ-2 следует с особой осторожностью у пациентов со сниженным внутрисосудистым объемом или отеками, связанными с застойной сердечной недостаточностью, нефротическим синдромом, циррозом печени или при повышении концентрации креатина до уровня более 2,5 мг%.
Лечение низкими ( Поделиться: Tweet
4 комментариев(-ия)
скажите пожалуйста от чево РА
Спасибо затакой подробный ответ!
А где в Новосибирске можно сдать кровь на антиССР?
Отвечает главный специалист по клинической лабораторной диагностике
Главного управления здравоохранения мэрии г. Новосибирска,
кандидат медицинских наук Обухов Александр Васильевич:
Определение в крови антител к цитрулинсодержащему белку или цитруллиновые антитела – современный, эффективный, а главное ранний метод клинической лабораторной диагностики ревматоидного артрита.
Выявление антикератиновых антител (АКА) важно для ранней диагностики ревматоидного артрита. Их присутствие может предшествовать клиническим проявлениям заболевания – в ретроспективных исследованиях на замороженных пробах сыворотки показано, что в четверти случаев АКА можно выявить за 5 лет и менее до дебюта ревматоидного артрита, в 10% случаев – за 5 — 9 лет, в 8% случаев – за 10 и более лет. Этот вид антител может встречаться у пациентов с серонегативным ревматоидным артритом. По сравнению с ревматоидным фактором, для АКА характерна более высокая специфичность (88 — 99%), при более низкой чувствительности (40 — 60%).
Необходимо помнить, что НПВП, а тем более глюкокортикоиды (ГК), могут маскировать диагностически важные клинические признаки РА, поэтому от их назначения до установления точного диагноза лучше воздерживаться. Крайне нежелательно проведение внутрисуставных инъекций ГК, поскольку эта манипуляция на несколько недель, а иногда и месяцев затушевывает клиническую симптоматику и поэтому является одной из наиболее частых причин запоздалой постановки правильного диагноза.
Оценка лабораторных показателей воспаления – СОЭ, С-реактивный белок (СРБ), белковые фракции – имеет второстепенное значение в диагностическом процессе, и отсутствие их изменений не должно препятствовать постановке диагноза. В первые 2-3 месяца величины этих параметров не менее чем у 50% больных не выходят за пределы нормальных значений. Кроме того, изменения острофазовых показателей совершенно неспецифичны для РА.
Гораздо большее значение имеет обнаружение в крови РФ в диагностических титрах. Известно также, что больные, позитивные по РФ, имеют худший прогноз течения заболевания. Однако РФ-фенотип имеет два существенных ограничения. Во-первых, специфичность этого теста для РА является достаточно низкой: РФ обнаруживается примерно у 5% здоровых людей, у 5-25% лиц пожилого возраста, а также у значительного числа больных с хроническими заболеваниями. Так, классический IgM-РФ выявляется у 30-35% больных с системной красной волчанкой и системной склеродермией, 20% больных с дерматомиозитом, узелковым полиартериитом и болезнью Бехтерева, 10-15% больных с псориатическим артритом, болезнью Рейтера, сифилисом, туберкулезом, саркоидозом, хроническим активным гепатитом. При наличии суставного синдрома IgM-РФ-позитивными оказываются 25-50% больных с инфекционным эндокардитом, 45-70% — с первичным билиарным циррозом печени, 20-75% — с гепатитом В или С, 15-65% — с другими вирусными инфекциями, 5-25% — с опухолями. Во-вторых, наличие РФ не является стабильным. Частота выявления РФ существенно зависит от длительности заболевания: в первые 6 месяцев он выявляется лишь у 15-43% больных РА, в последующем часть РФ-негативных пациентов становятся РФ-позитивными. Под влиянием лечения возможна и обратная трансформация.
Указанных ограничений лишен недавно внедренный в клиническую практику новый тест иммуноферментного определения антител к цитруллинсодержащим белкам – производным филаггрина, в котором в качестве антигенной субстанции используется синтетический циклический цитруллинированный пептид (ЦЦП), что значительно повысило эффективность лабораторной диагностики РА на ранних стадиях.
Установлено, что анти-ЦЦП являются более специфичными для РА и, по меньшей мере, так же чувствительны, как традиционный РФ: чувствительность анти-ЦЦП при диагностике РА составляет 70-80%, специфичность – 98-99%. Чувствительность теста для больных с ранним РА колеблется между 40 и 70%. Согласно результатам одного из исследований специфичность анти-ЦЦП при диагностике РА на ранних стадиях составляет 86%, комбинации анти-ЦЦП + СОЭ – 95%, анти-ЦЦП + РФ – 91%, анти-ЦЦП + СРБ – 97%, анти-ЦЦП + полиартикулярная боль – 95%, анти-ЦЦП + утренняя скованность – 99%. При этом на момент обследования только 27% больных соответствовали диагностическим критериям ACR. Показано, что наличие этих антител предвещает развитие РА у здоровых на момент обследования людей и прогрессию недифференцированного артрита в РА.
В крупномасштабных клинических исследованиях установлено, что анти-ЦЦП-статус остается стабильным по меньшей мере в течение первых 3-5 лет РА. Наличие анти-ЦЦП на момент установления диагноза предвещает более агрессивное течение заболевания и более выраженное рентгенологическое прогрессирование, несмотря на проводимую терапию. Последующие колебания уровня этих АТ не отражают изменения активности заболевания. Ни НПВП, ни ГК, ни большинство базисных препаратов не влияют на уровень анти-ЦЦП. Следовательно, в клинической практике определение анти-ЦЦП имеет важное значение не только в ранней диагностике РА, но и в планировании терапевтической стратегии. Однако для контроля эффективности лечения данный тест не пригоден.
Таким образом, анти-ЦЦП и РФ являются наиболее важными лабораторными параметрами в диагностике РА на ранних стадиях. При решении вопроса о целесообразности одновременного или последовательного назначения больному этих тестов необходимо учитывать следующее. До 90% анти-ЦЦП(+) больных являются также позитивными по РФ, а одновременное присутствие обеих разновидностей антител не является более специфичным для РА, чем каждый из этих показателей в отдельности. Как уже упоминалось, РФ — достаточно чувствительный, но относительно неспецифичный маркер РА. Поэтому на ранних стадиях заболевания диагностическое значение имеют только высокие титры РФ. Например, если согласно методике РФ определяется как позитивный при значениях >20 Ед/мл, то высокими титрами считаются величины ≥50 Ед/мл. Кроме того, анти-ЦЦП и высокие титры РФ имеют примерно одинаковое прогностическое значение в плане агрессивного, с быстрым рентгенологическим прогрессированием течения заболевания.
Из вышеизложенного вытекает, что дополнительное определение анти-ЦЦП у больных с высокими титрами РФ с учетом экономических соображений нецелесообразно, поскольку не позволяет получить новую диагностическую и прогностическую информацию. В то же время при низких титрах РФ или у РФ-негативных пациентов такое исследование является исключительно полезным. Этот подход отражен в предлагаемом алгоритме диагностики РА на ранних стадиях (рис.).
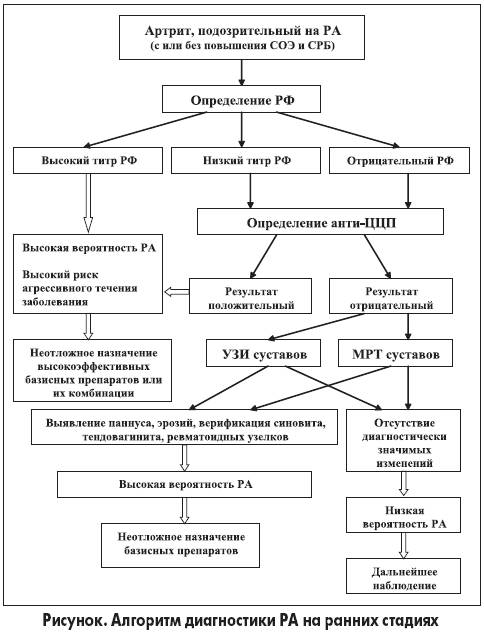
Расскажите пожалуйста о месте исследования в диагносике РА крови на Антитела к цитрулинсодержащему белку, или порекомендуйте источник, где можнооб этом почитать.
Читайте также:


