Родинками у кого при вич появлялись родинками
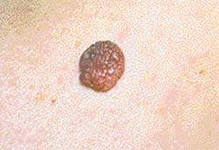
Родинка (невус) –это ограниченные пигментированные пятна или узелки, состоящие из скоплений меланоцитов (клеток, содержащих пигмент меланин).
Меланома – это злокачественная опухоль кожи, маскирующаяся под родинку.
Меланома составляет около 10% от всех опухолей кожи.
Обращает на себя внимание рост заболеваемости меланомой кожи во всех странах мира на 2,6 – 11,7 % ежегодно.
Общемировая тенденция роста заболеваемости кожи объясняется произошедшим за последние десятилетия увеличением суммарного времени воздействия УФ части спектра солнечного света на человека, генетически к этому не подготовленного. Увеличение этого времени обусловлено, в свою очередь, как ростом благосостояния населения и полученной благодаря этому возможностью путешествовать в тропические страны, так и постоянным проживанием населения в странах с традиционно высокой инсоляцией.
Факторы риска при меланоме
1 Множественные родинки.
2 Наличие атипичной родинки (родинки неправильной формы, неоднородные по цвету, кровоточащиеся, сопровождающиеся зудом, жжением, болью).
3 Чрезмерно белая кожа, рыжие или светло-русые волосы, голубые или зеленые глаза, кожа не подвержена загару, на которой легко возникают солнечные ожоги.
4 Семейный анамнез – в семье имеются случаи развития предраковых заболеваний кожи, маланома.
5 Избыточное воздействие ультрафиолетового излучения, наличие эпизодов солнечных ожогов.
7 Случаи развития меланомы у человека в прошлом, удаление подозрительных родинок.
Самообследование кожи позволяет диагностировать меланому на ранних стадиях
Рекомендуется тщательный осмотр всего тела снизу вверх. Лучше всего проводить его перед зеркалом в полный рост.
Как правильно самостоятельно обследовать кожу
Сделать самостоятельный осмотр более быстрым и удобным помогут следующие рекомендации. Лучшее время для осмотра – после принятия душа или ванны. Используйте 2 зеркала: в полный рост и небольшое, желательно с длинной ручкой – их комбинация позволяет рассмотреть все участки тела. Также для осмотра головы потребуется расчёска/гребень или фен (с их помощью можно обнажить участи кожи под волосяным покровом). Осмотр необходимо производить в хорошо освещенном помещении, возможно, потребуется также небольшой фонарик.
| I. Стоя перед большим зеркалом, осмотрите лицо: обратите внимание на губы, кожу возле ушей и глаз. С использованием фонарика проверьте полость рта, ноздри и ушные раковины. Затем осмотрите шею, плечи, грудь. | ||||||||||||||||||||||||
| II. Возьмите второе зеркало и с его помощью осмотрите кожу за ушами, шею и верхнюю часть спины. С использованием ручного зеркала и фена/гребня последовательно осмотрите кожу головы. Если испытываете трудности – попросите помощи у близких. |
| |||||||||||||||||||||||
| III. Проверьте кожу в области живота, с боков. Большое внимание уделите спине: это очень распространенная локализация злокачественных новообразований. Осмотрите область гениталий и ягодиц. |
| |||||||||||||||||||||||
| IV. Затем, стоя перед зеркалом, поднимите руки и осмотрите их со всех сторон. Не забудьте про подмышки и кожу между пальцев. |
| |||||||||||||||||||||||
| V. Осмотр ног удобнее производить в положении сидя. Согните одну ногу и с помощью ручного зеркала проверьте все участки кожи, в том числе ступни и пальцы на ногах. |
При появлении одного или нескольких признаков необходимо СРОЧНО обратиться к врачу дерматологу, который при необходимости направит на консультацию к врачу-онкологу . Чем раньше выявлена опухоль, тем благоприятнее прогноз. При раннем выявлении меланомы показатели излечиваемости достигают 100% Профилактика меланомы
Родинки (меланоцитные или невоидные образования, невусы) — ограниченные пигментированные пятна или узелки, состоящие из скоплений меланоцитов (клеток, содержащих пигмент меланин) или невусных клеток. Родинки различаются по цвету. Родинки и родимые пятна, происходящие из кровеносных и лимфатических сосудов, окрашены в бледно-розовый или ярко-красный цвет, пигментные — окрашиваются меланином в коричневый или черный цвет. Родинки бывают разнообразными по размеру: от мелких (с булавочную головку) до размером с детскую ладонь ( родимые пятна). Область родинки желательно не травмировать . Чрезмерное увлечение солнцем является фактором значительного риска малигнизации родинки (превращения в злокачественную опухоль — меланому ). Около 40-50% злокачественных меланом развивается из меланоцитов родимых пятен (остальные — из меланоцитов нормальной кожи); у детей эти опухоли встречаются очень редко и происходят из крупных пигментированных родимых пятен, имеющихся от рождения. Есть родинки, появляющиеся с рождением, другие появляются в течение жизни. Чаще всего новые родинки возникают в период полового созревания, в течение беременности, во время климакса.Бесцветные родинки, о существовании которых вы раньше и не подозревали, могут темнеть и проявляться.
Свои родинки надо регулярно осматривать. С появлением каждой новой родинки необходимо обратиться к дерматологу. Росту родинок и родимых пятен способствует травматизация, раздражение, мацерация: во время бритья мужчины повреждают родинки, а женщины раздражают их, выдергивая волосы. Не оставляйте без внимания изменения кожного покрова, возникшие без видимых причин — будь это узелковые образования, потемневшие участки, найдите время и посетите дерматолога. Плоские родинки от розового до темно-коричневого цвета относятся к самым безобидным. Эти родинки не травмируются и не создают неудобств. Единственное, о чем нужно помнить — это защита таких родинок (на открытых участках тела) от солнечных лучей, использование кремов с солнцезащитным фильтром. К выпуклым родинкам, тем более, если они часто задеваются одеждой, нужно относиться более внимательно. Если они есть на спине и на других недоступных вашему взгляду местах, то наблюдение нужно поручить кому-нибудь из близких. Если произойдут какие-то перемены — родинка станет больше, из плоской превратиться в выпуклую или изменит свои очертания (это нередко случается у обладателей шоколадного загара после пляжного сезона), надо сразу же обратиться к специалисту. Отличить доброкачественную родинку от недоброкачественной сможет любой опытный дерматолог, который в случае необходимости может отправить на консультацию к онкологу. Невусы могут появляться при стрессовых состояниях организма, во время беременности. Но основным и самым мощным толчком к развитию новых и перерождению в недоброкачественные уже имеющихся родинок чаще всего служат солнечные лучи, а точнее содержащийся в них ультрафиолет. Часто родинки травмируются во время мытья. Это тоже не очень хорошо. Раковые клетки в невусах, если они там присутствуют, плохо связаны между собой, при травмах они легко разносятся с кровью по всем органам. Если на теле много родинок — мыться только мягкой губкой. А выступающие родинки мыть руками. Вышеперечисленное может служить показанием к удалению невуса. Метод удаления хирургическим лазером. Получить справочную информацию, а также записаться на процедуру можно по телефону: 956-70-86
О каких болезнях могут рассказать родинки и почему они не любят солнце?Родинки на лице придавали дополнительный шарм и очарование Мэрилин Монро, Синди Кроуфорд и прочим мировым красавицам. В XVII- XVIII веках европейские аристократки специально ставили мушки на лице и груди, чтобы казаться мужчинам привлекательнее. Но медики на эту красоту смотрят под другим углом: практически все меланомы развиваются на месте родинок.
В Витебской области за последние пять лет заболеваемость меланомой выросла на 5,8%. В регионе ежегодно выявляется около тысячи случаев злокачественных новообразований кожи. Не случайно в областном центре дерматовенерологии и косметологии открыт кабинет оптической диагностики пигментных новообразований кожи. Карты в руки В кабинете изучают каждое пятнышко на теле пациента – обычные родинки, кератомы, гемангиомы (сосудистые звездочки), паппиломы. Даже составляют своеобразную карту – с помощью дерматоскопа врач изучает подозрительные участки, полученные данные обновляет и сравнивает каждые 3-6 месяцев. Это позволяет уловить момент, когда обычная родинка начнет перерождаться или появляться новые элементы. В этом году к дерматологам в День профилактики меланомы обратилось 893 пациента, на дообследование к онкологам направлено 60 пациентов, в том числе 5 – с подозрением на меланому. С недавних пор на вооружении витебских дерматологов появился еще и сиаскоп. – С помощью этого высокотехнологичного аппарата проводим спектрофотометрический анализ пигментных пятен, который незаменим для раннего выявления таких злокачественных новообразований, как меланома. Сиаскопия помогает быстро и безоперационно увидеть распределение и концентрацию эпидермального и дермального меланина, гемоглобина и коллагена. В дальнейшем это позволяет наблюдать динамику развития новообразования, – рассказал о высокотехнологичной новинке главврач учреждения Виктор Спиридонов. Также он сообщил, что сегодня в центре активно используется телемедицина, в т. ч. теледерматоскопия. Этот современный подход дает возможность витебским дерматологам дистанционно – посредством телекоммуникаций и высокоточных изображений пораженных участков кожи – установить или подтвердить диагноз, дать рекомендации по лечению пациента, пришедшего на прием к врачу общей практики или районному специалисту.
– На протяжении 10 лет в области проводится акция по ранней диагностике меланомы. В этом году к дерматологам в День профилактики меланомы обратилось 893 пациента, на дообследование к онкологам направлено 60 пациентов, в том числе 5 – с подозрением на меланому. Внедрение скрининга новообразований кожи позволяет дерматологам и косметологам проводить раннюю диагностику рака кожи, дифференцировать доброкачественные, предраковые и злокачественные новообразования, что уменьшает поток обращений к онкологам, – подчеркнул Виктор Ефимович. – Контролировать появление родинок практически невозможно: сколько их заложено, столько и будет, большую роль играет наследственный фактор. Надо помнить, что меланома не всегда развивается на месте родинок, поэтому необходимо осматривать кожу и при малейшем подозрении обращаться к врачу. За любым новообразованием на коже надо следить, не травмировать, не подвергать излишней инсоляции, чтобы не было перерождения в злокачественную опухоль, – подчеркнул специалист. Появление пигментных образований на коже иногда связано с определенными нарушениями. Например, сосудистая гемангиома на теле может служить своеобразным признаком заболеваний печени, множественные кератомы на коже – значит, непорядок с кишечником. Не меньшего внимания заслуживают и белые пятна. Они свидетельствуют о различных недугах. Таких пациентов витебские дерматологи также берут на учет. – Одна из основных причин депигментации – нарушение работы щитовидной железы, которая в основном ответственна за выработку пигментов. Также спровоцировать могут инфекции желудочно-кишечного тракта и половой сферы, гормональные сбои у женщин, глистные инвазии у детей. Даже банальные травмы и ссадины могут оставить после себя белый след. Поэтому витилиго требует комплексного подхода, – обратил внимание Евгений Либартович. Проблема еще в том, что большинство людей пытаются избавиться от этого изъяна с помощью загара, что ни в коем случае нельзя делать, ведь, наоборот, запускается аутоиммунный процесс, и пятен станет еще больше. Ультрафиолетовые лучи действительно применяются при лечении депигментации, в том числе и витебскими дерматологами. Однако это не агрессивное солнце или солярий, а специальная УФБ-камера, которая минимизирует негативное воздействие лучей, оставляя только положительный эффект. Загар смоется, а проблемы останутся Дерматологические проблемы, как показывает практика, нередко обусловлены и типичными ошибками в уходе за кожей. Вот что говорят специалисты. В период агрессивного солнца обязательно использовать фотозащитные крема. Еще одно правило: летом для лица можно использовать только увлажняющий (а никак не питательный) крем, и наносить его следует минимум за полчаса до выхода на улицу. Еще хуже, когда находятся под палящим солнцем после приема обезболивающих препаратов или антибиотиков, от этого кожа моментально сгорает, шелушится и образуются пигментации. Оказывается, даже морковный сок, витамин А усиливают негативное влияние УФ-лучей на кожу. При том, что медики советуют не увлекаться соляриями – такой искусственный загар повышает риск развития меланомы на 75%, базалиомы на 150% – не все их предупреждения слышат. Более того, женщины забывают или не знают, что солярий нельзя посещать во время приема противозачаточных гормональных препаратов, антибиотиков. – Тем, у кого много родинок, светлая кожа или депигментация, в сезон активного солнца или при выезде в жаркие страны надо обязательно защищать кожу, не рисковать здоровьем, – резюмировал дерматолог. В группе риска развития рака люди:
Родинки, которые должны насторожить: – асимметричные, имеющие неровные края; – кровоточивая поверхность с возможными узелками; – меняющие окраску, с вкраплениями различных цветов, особенно черного; – размером более 6 мм в диаметре (хотя ранняя меланома часто меньше 5 мм); – вокруг невуса потемнение или покраснение кожи;
Народная примета гласит: много родинок – значит, счастливчик. Медики с этим категорически не согласны и советуют, если на теле появляются всё новые родинки, обязательно сходить к врачу. Особенно важно провериться сейчас, после жаркого лета и окончания сезона отпусков. Почему же к родинкам требуется такое внимание? И какие опасности они таят? Мы решили найти ответ на пять самых главных вопросов о родинках. Какие родинки считаются опасными? Родинки, или, говоря по-научному, невусы могут появляться при рождении, а также на протяжении всей жизни. По мере взросления человека их количество обычно увеличивается. Например, бывает, что родинки буквально высыпают во время беременности. Впрочем, некоторые со временем пропадают. Родинки бывают разного цвета – жёлтые, чёрные, коричневые (в зависимости от количества пигмента – меланина), разного размера – от малюсеньких точек до довольно внушительных образований. Но иногда родинка способна к злокачественному перерождению – разрастается, меняет цвет и форму, может кровоточить. И становится меланомой – самой распространенной злокачественной опухолью на коже.
Дерматологи-онкологи советуют регулярно внимательно осматривать себя, отмечая появление странных родинок или новообразований. – Врачами создана аббревиатура ABCDE, которая поможет поэтапно исследовать кожное образование самостоятельно, – рассказывает ведущий эксперт Центра молекулярной диагностики CMD Наталья Беглярова. – Первое – A: асимметрия. То есть родинка неравномерно разрастается в сторону. В норме, если через середину родинки провести воображаемую прямую, половинки должны быть симметричными. Второе – B: неровный край, изрезанный, нечёткий – это один из признаков меланомы. У безопасных родинок ровные края. В-третьих, на что нужно обратить внимание – цвет родинки. Её неоднородность, вкрапления чёрных, красных, сизых оттенков должны насторожить. В норме родинка должна быть целиком одного цвета. В-четвёртых, важную роль играет размер родинки. Если она в диаметре больше 6 миллиметров (это примерно размер ластика на кончике карандаша), она требует внимания специалиста. В идеале родинки должны быть меньшего размера. И, в-пятых, значение имеет изменчивость родинки. Если она меняет цвет, форму, размер – всё это повод нанести визит к дерматологу. Здоровые родинки остаются неизменными всю жизнь.
Кому стоит насторожиться в первую очередь? В первую очередь, это люди, у чьих родственников была меланома. В этом случае риск заболеть ею увеличивается в два раза. Злокачественные заболевания молочной железы, почек, предстательной железы, щитовидной железы, яичников, поджелудочной железы, неходжкинская лимфома и лейкемия увеличивают риск развития меланомы в два и более раза. Кроме того, риск развития меланомы кожи выше на 50 процентов у пациентов с ВИЧ-инфекцией и СПИД, чем у здоровых людей. Установлен повышенный риск развития меланомы кожи при ревматоидном артрите – почти на четверть, при болезни Крона (тяжёлое хроническое заболевание желудочно-кишечного тракта) – на 80 процентов, неспецифическом язвенном колите – на 23 процента.
Опасно ли для родинок солнце? Главной причиной возникновения злокачественных опухолей кожи считается воздействие ультрафиолетовых лучей, которое вызывает серьёзное повреждение ДНК. – Некоторые учёные связывают риск развития новообразований кожи с тем, что в детском и подростковом возрасте человек часто получал солнечные ожоги, – говорит Наталья Беглярова. – Они вызывают изменения в меланоцитах – клетках кожи, которые со временем и приводят к злокачественным состояниям. Этим же объясняется и тот факт, что почти в 50 процентах случаев меланома развивается на ногах – именно ноги всегда открыты летом и подвергаются солнечному излучению наиболее интенсивно. Учёные из Международного научно-исследовательского института по профилактике заболеваний во французском Лионе полагают, что самый высокий риск развития меланомы у людей, родившихся между 1900 и 1960 годами. В начале XX столетия врачи были убеждены, что благодаря солнечному свету можно лечить кожные заболевания и рахит, тогда же был открыт витамин D. А детям всех возрастов прописывалось солнце – до полудня либо искусственное УФ-излучение. Мода на солнце прошла лишь в 60-е годы прошлого столетия, когда появились эффективные методы лечения. Тогда же появились и первые данные о связи УФ-излучения с раком кожи. Последнее время много говорят и об опасности соляриев, в котором получают те же УФ-лучи, пусть и искусственные. По некоторым данным, 10-минутный сеанс в солярии равняется целому дню на пляже. В некоторых европейских странах (Германия, Франция и Австрия) и американском штате Калифорния запрещено пользоваться соляриями детям до 18 лет. Хотя люди, которые вынуждены длительное время находиться на солнце? чаще имеют немеланомный рак кожи. Американские учёные связывают развитие меланомы с потреблением алкоголя. По их данным, ежедневное потребление бокала вина увеличивало риск развития меланомы на 13 процентов. Причём речь идёт только о белом вине. Хотя это исследование большинство учёных и медиков всерьёз не воспринимают. Повышенный риск образования меланомы имеют также люди с очень светлой кожей и светлыми волосами.
Что делать? К сожалению, за последние десять лет случаев заболеваний меланомой кожи стало больше. В России этот показатель вырос с 39,7 до 59,3 случая на 100 тысяч населения. А потому необходимо очень внимательно относиться к своим родинкам. В случае, если вы в группе риска либо заметили один из признаков ABCDE, стоит обратиться к врачу для более подробного исследования – дерматоскопии. Это метод исследования, при котором врач изучает родинки и пятна на коже при помощи специального прибора, создающего многократное увеличение поверхности. При необходимости врач может более тщательно исследовать родинку под микроскопом в специализированной лаборатории. Можно ли удалять родинки? Вопрос о том, можно ли удалять родинки, является сегодня, пожалуй, одним из наиболее актуальных. У современной медицины есть несколько эффективных методов удаления. Однако не стоит торопиться. Дело в том, что любая операция должна сопровождаться консультациями как дерматологов, так и дермоонкологов. Диагностика невусных клеток необходима не только для исключения потенциальной онкологии, но и для выбора способа удаления родинки. В одном случае подойдёт моментальное срезание при помощи тока высокой частоты, а для удаления других – хирургический скальпель. В особых случаях специалисты применяют лазер или жидкий азот. В случае если родинка по всем признакам доброкачественная, её удаляют прямо в день обращения после консультации онколога. Для удаления выпуклых родинок, возвышающихся над поверхностью, чаще всего используют: электрокоагулятор, лазер, жидкий азот, диатермокоагулятор (именуемый в народе радионож). Последняя технология – самая новая. Этот аппарат при помощи радиоволн высокой частоты одновременно выполняет сразу несколько операций: режет, запаивает мелкие капилляры, останавливает кровь и дезинфицирует рану. Операция по удалению меланомы более радикальная. Масштаб вмешательства зависит от стадии инвазии (то есть проникновения вглубь) злокачественного образования. Иногда случается, что вместе с новообразованием приходится удалять лимфатические узлы, мышечную ткань и подкожно-жировую клетчатку, затронутые процессом. Подобные операции проводятся уже под общим наркозом. …Ну а чтобы не доводить до таких крайностей, если вас смущают ваши родинки – как можно скорее запишитесь на приём ко врачу. — Как часто нужно проходить профилактический осмотр у дерматолога, если меня ничего не беспокоит? — Это зависит от результатов первичного осмотра у дерматолога. Я осматриваю все образования на коже, и если есть подозрительные, то выделяю их, измеряю и составляю карту невусов (родинок). Если есть образования, требующие динамического наблюдения, то мы приглашаем пациентов на прием раз в год. Также раз в полгода-год нужно приходить на осмотр к дерматологу тем, у кого образований (в данном случае образованием считается только невус) на коже много, более пятидесяти-ста. Такие люди относятся к пациентам с синдромом диспластического невуса: у них все время появляются новые родинки, и они более склонны к изменениям в сторону дисплазии (состояния, которое является предшественником меланомы). Взрослых после сорока мы тоже приглашаем на осмотр раз в год — если в этом возрасте на коже появляется новый невус, то выше риски, что это окажется чем-то злокачественным. Если человеку меньше сорока и на первичном приеме нет образований, которые вызывали бы настороженность, и нет тенденции, что в будущем может появиться что-то подозрительное, тогда на прием нужно будет приходить только раз в три года. Но это при условии, что дома человек будет самостоятельно наблюдать за невусами и проводить самообследование не реже одного раза в шесть месяцев. — На что стоит обращать внимание дома и как проводить самостоятельные осмотры между посещениями врача? — Дома время от времени нужно будет сверяться с параметрами карты новообразований. Если увидите какую-то динамику: рост, изменения цвета, окраски — то нужно прийти на прием раньше. Например, если активно растет родинка (более чем на два миллиметра в год), это должно насторожить. К подозрительным образованиям также относятся невусы больше сантиметра, несимметричные, с неровной окраской и границами. Если такое образование начинает меняться, лучше прийти и показать его врачу. Но нужно следить и за новыми образованиями. До сорока лет у человека могут появляться новые невусы, это нормально, но если они черного цвета, то надо насторожиться. Когда такой появился, то независимо от его размера нужно консультироваться с врачом. Если вы не уверены, черное образование или нет, возьмите какой-то черный предмет, например телефон, приложите его к невусу и сравните. Если образование темно-коричневого цвета, скорее всего, оно доброкачественное. — Что делает врач, если при осмотре выявляет что-то подозрительное? — Если невус кажется подозрительным, мы всегда подозреваем злокачественное пигментное образование, меланому in situ, и предлагаем ее удалить. В зависимости от визуальной оценки определяем, что это может быть: доброкачественный невус, который только начал меняться, или уже изменившееся образование. В первом случае удаляем невус с определенным отступом, во втором — более серьезное вмешательство, нужно проходить дополнительные обследования, чтобы выяснить, находится ли процесс только в коже или уже распространился за ее пределы. Если это образование оказывается меланомой in situ или тяжелой дисплазией, то все заканчивается хирургическим удалением, а материалы после операции отправляются на гистологию. Если по результатам гистологии ставится первая-вторая стадия, то это хороший прогноз, и в будущем можно рассчитывать на полное излечение. При третьей-четвертой стадии лечение необходимо продолжать, но окончательное выздоровление уже маловероятно. Поэтому очень важно приходить к врачу при первых признаках изменений на коже, когда только начался прогресс цвета или размера. Меланомный рак кожи развивается быстро, на коже может появиться небольшое темное пятнышко в два миллиметра, это уже будет меланома, и нужно будет принимать активные меры, чтобы ее удалить. Не надо ждать. Если пациент успевает прийти к врачу в течение полугода, то, как правило, образование не успевает перейти в стадию, когда мы не сможем ему помочь и потребуется дополнительное лечение помимо хирургического. — Как можно снизить риски заболеть раком кожи? Не загорать вообще? Загорать только с фотозащитой? — Меланома провоцируется солнечным ожогом. Чем активней солнце, тем легче получить солнечный ожог. Активность солнца возрастает с приближением к экватору — в близких к нему странах, например в Таиланде, куда сейчас часто ездят на несколько месяцев, ультрафиолет более высокой интенсивности (индекс активности по шкале от 0 до 10 достигает максимальных значений, солнечный луч сильнее повреждает генетический аппарат клеток кожи). Подобное излучение способно спровоцировать меланому без видимого солнечного ожога. Никакие средства защиты не способны полностью противостоять излучению, но с фотозащитой и фотозащитной одеждой можно избежать повреждений кожи и снизить риски развития меланомы. Однако даже со средствами защиты ультрафиолет будет накапливаться — мы называем это хроническим ультрафиолетовым излучением, что повышает риски развития непигментных раков кожи, в частности базалиомы плоскоклеточного рака. Это вид опухолей, которые развиваются из непигментных клеток кожи эпидермиса (кератиноцитов), а не из пигментных клеток (меланоцитов). Фотозащита — это солнцезащитные кремы. Фотозащитная одежда — специальная одежда, защищающая от солнца. Как правило, она сделана из более плотных и несветлых тканей, которые не просвечивают, и поэтому на такой одежде пишут, что она фотозащитная. — Что опаснее — ультрафиолет или солярий? — Опаснее солнечный ожог. Но, во-первых, в солярии солнечный ожог получить проще: люди проводят в нем достаточное для этого количество минут и не пользуются средствами фотозащиты. Поэтому после солярия на коже, как правило, есть эритема (покраснение кожи). Во-вторых, лампы, которые используются в солярии, ближе к экваториальному излучению, и, соответственно, там проще получить солнечный ожог. — Часто ли при ВИЧ появляются кожные заболевания, и в какой момент стоит забеспокоиться и пойти сдать анализ? — В острой стадии ВИЧ-инфекции у пациента могут появляться разные экзантемы — высыпания на коже или на слизистых, но специфичными для ВИЧ они не являются: такие же высыпания встречаются и при других вирусных инфекциях. Острая стадия также сопровождается температурой, увеличением лимфоузлов — привычными симптомами, поэтому люди, столкнувшись с ними (как и с высыпаниями), обычно думают, что болеют ОРВИ или гриппом. Кроме того, момент, когда на коже появляются высыпания, довольно часто совпадает с периодом серонегативного окна. Поэтому если человек сразу после незащищенного секса забеспокоится и пойдет сдавать анализ, результат может быть отрицательным. Поэтому мы рекомендуем пересдать анализ на ВИЧ через три месяца после контакта. — При ВИЧ-инфекции всегда бывают осложнения в виде саркомы Капоши, себорейного дерматита и других кожных заболеваний, и как их можно предотвратить? — Как правило, изменения на коже у человека с ВИЧ появляются на стадии вторичных заболеваний. Это происходит, когда человек не знает, что инфицирован (и живет с вирусом много лет), или знает, но не принимает антиретровирусную терапию (или терапия неэффективна), и, соответственно, вирус прогрессирует.
Если у человека с ВИЧ появились характерные узлы и он пришел на прием к дерматологу, то необходимо сказать о своем статусе врачу. У меня был случай, когда пациент пришел ко мне на прием с жалобами на узлы по типу саркомы Капоши на лице. Они беспокоили его только с эстетической точки зрения, и о своем ВИЧ-статусе он мне не сообщил. Мы выставили клинический диагноз, назначили терапию и предложили пациенту сдать кровь на ВИЧ. И только когда пришел положительный анализ, пациент признался, что до этого знал о болезни. Итог — потерянное время. Если бы я заранее знала, что у него ВИЧ, то назначила бы другую линию терапии, потому что стандартные препараты для лечения саркомы Капоши у пациентов с ВИЧ не дают должного эффекта. У людей с ВИЧ кожные заболевания часто вызваны вирусом иммунодефицита. Это относится и к опоясывающему, и к простому герпесу, и к инфекциям, передаваемым половым путем (тоже частая причина обращений). В моей практике были случаи неэффективного стартового лечения, потому что пациент не сообщал о своем иммунодефиците. Очень важно, чтобы пациент при этом получал адекватное лечение у инфекциониста: в некоторых случаях дерматологи не могут справиться с кожными состоянии без их вмешательства. — То есть профилактика кожных осложнений — это своевременный прием терапии? — Да. Приведу еще пример. Когда количество Т-лимфоцитов CD-4 снижается и их становится меньше 200-300 клеток на кубический миллиметр, в организме активируется собственная микрофлора, которая нормальна для человека. Соответственно, запускаются заболевания, которые здоровые люди могут и не лечить: контагиозный моллюск, вирусные бородавки и другие. Но у пациентов с ВИЧ все это принимает более выраженную, проблемную форму — появляются гигантские бородавки, гигантский моллюск, они широко распространяются. В этом случае качество жизни пациента значительно снижается. Поможет антиретровирусная терапия — если вирусная нагрузка неопределяемая, эти процессы не запускаются.
— Расскажите про акне — всегда ли нужно обращаться к врачу или можно справиться самому? — При акне пациенту всегда нужна медицинская помощь. Встречаться это заболевание может в любом возрасте, преимущественно в подростковом, но бывает и у взрослых. Акне связано с активностью сальной железы и чрезмерной продукцией кожного сала. Это, в свою очередь, провоцируется рядом причин: гормональным фоном, генетической обусловленностью и другими факторами. В результате, кожный проток забивается плотным секретом (кожным салом), активируется своя микрофлора, кутис-бактерия (это нормальная для человека бактерия, которая живет на здоровой коже, но когда забивается кожный проток, эта бактерия в том числе провоцирует акне), и за счет этой активности начинается воспалительный процесс. Самостоятельно наружными средствами вылечить акне достаточно сложно, можно не справиться с побочным действием местных препаратов (сухостью, шелушением жжением, покраснением вплоть до аллергической реакции), и не будет хорошего косметического эффекта. Врач подбирает лечение по типу кожи (сухая, жирная, нормальная) и по стадиям заболевания (тяжелая, средняя, легкая). В легкой степени предлагается наружная терапия, в ней комбинируются два или три препарата: местные ретиноиды, антибиотики в наружной форме и бензоилпероксидсодержащие средства. В тяжелой или средней стадии акне выше риск, что могут остаться пятна или рубцы, тогда лечение должно быть более активным. Пациенту с такой стадией предложат системную терапию, которая воздействует на сальную железу, иногда на гормональный фон. Выбор препарата для такой терапии зависит от пола, возраста пациента, локализации акне и многих других факторов. Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|