Профилактика передачи вич при вертикальном пути передачи
Тревожной тенденцией в развитии эпидемии ВИЧ-инфекции является вовлечение в эпидемию женщин и детей. В последние годы в России отмечается увеличение числа ВИЧ-инфицированных женщин, сохраняющих беременность. По-прежнему, до 30 % случаев ВИЧ-инфекции у беременных женщин выявляется впервые при обследовании в связи с беременностью.
Тест на ВИЧ предлагается всем беременным женщинам. Во время наблюдения в женской консультации проводится 2-хкратное тестирование:
-при первичном обращении по поводу беременности;
-в сроке беременности 28-30 недель.
Беременным женщинам, являющимся контактными по ВИЧ-инфекции, следует обследоваться на ВИЧ методом ИФА ежемесячно с момента постановки на учёт до поступления в родильное отделение.
Внутривенное употребление психоактивных веществ и/или незащищённые половые контакты с ВИЧ-инфицированным партнёром являются факторами высокого риска инфицирования беременной. Заражение во время беременности ВИЧ-инфекцией приводит к развитию острой стадии заболевания и значительному повышению риска передачи ВИЧ ребёнку. Поэтому очень важно исключить незащищённый секс и употребление психоактивных веществ.
Раньше наличие ВИЧ-инфекции являлось препятствием для того, чтобы женщина решилась стать мамой: страх передачи вируса будущему малышу превосходил желание иметь детей. Зачастую беременность в сочетании с ВИЧ-инфекцией была слишком сильной нагрузкой для женского организма и создавала угрозу жизни. Но медицина не стоит на месте, и благодаря современным препаратам появилась возможность выносить и родить здорового ребёнка.
Тем не менее, ВИЧ-инфекция и беременность – это риск. Зная о нем, нужно тесно сотрудничать с лечащим врачом, соблюдая все его рекомендации, и строго придерживаться курса противовирусной терапии. Без надлежащих мер предосторожности во время беременности, родов и после них риск инфицирования новорожденного ВИЧ составляет 25%-45%. При своевременно начатой профилактике он может быть снижен до 1-2%.
ВИЧ может передаваться от женщины к малышу только тремя способами:
1. Внутриутробно (особенно на поздних сроках беременности - после 30 недель).
2. Во время родов.
3. При грудном вскармливании.
Выявление ВИЧ-инфекции у беременной женщины является показанием к проведению профилактики передачи ВИЧ от матери ребенку.
Максимальная эффективность профилактических мероприятий, направленных на предотвращение передачи ВИЧ-инфекции от матери ребенку, достигается снижением вирусной нагрузки в крови матери до неопределяемого уровня (во время беременности и родов) и предотвращением контакта ребенка с биологическими жидкостями матери (во время и после родов - кровь, вагинальное отделяемое, грудное молоко).
Как предупредить заражение?
1. Медикаментозная профилактика. Для того, чтобы снизить концентрацию вируса в крови и предотвратить инфицирование ребенка, беременной назначается курс лекарств, применяемых для лечения ВИЧ-инфекции. Антиретровирусные препараты также назначаются женщине во время родов (внутривенно) и новорожденному (в виде сиропа). Своевременное начало приема лекарств позволяет снизить количество вируса в крови беременной до неопределяемого и практически полностью предотвратить заражение малыша.
Антиретровирусные препараты (АРВП) назначаются женщине не позднее 24-27 недель беременности (если у женщины нет показаний для назначения постоянной антиретровирусной терапии),
2. Кесарево сечение. Если профилактика антиретровирусными препаратами по каким-либо причинам не проводилась или была неэффективна, то женщинам, живущим с ВИЧ, рекомендуют плановое кесарево сечение. Проведение этой операции позволяет избежать дополнительного контакта с кровью при естественных родах и снизить возможный риск заражения ребенка.
Важно! Окончательное решение о необходимости кесарева сечения принимается акушером-гинекологом индивидуально, с учетом состояния здоровья беременной.
3. Отказ от грудного вскармливания. Чтобы обезопасить ребенка от заражения ВИЧ-инфекцией через грудное молоко, маме необходимо применять только искусственное вскармливание. В настоящее время смеси для замены грудного молока полностью адаптированы к потребностям младенца и гарантируют его отличный рост и развитие.
Опасна ли беременность для мамы?
Нет никаких научных данных о том, что беременность может ускорить развитие ВИЧ-инфекции. Однако, чтобы обезопасить малыша от патологий развития и внутриутробных заболеваний, как и все беременные, женщины с ВИЧ - позитивным статусом должны изменить свой образ жизни на более здоровый. Это означает полный отказ от алкоголя, сигарет и, разумеется, психоактивных веществ. Женщине также необходимо полноценно питаться и выполнять все рекомендации лечащего врача.
Посоветуйтесь с врачом
Прежде чем забеременеть, женщина, живущая с ВИЧ - позитивным статусом, обязательно должна обратиться к своему врачу, чтобы узнать о том, как ей защитить своего партнера и будущего ребенка от ВИЧ-инфицирования. Врач также решит, какие дополнительные исследования потребуются перед беременностью и во время нее, и назначит изменения в схеме лечения.
В результате организационной и методической работы охват химиопрофилактикой ВИЧ-инфицированных беременных женщин в Российской Федерации вырос до 95,1 %, в Ивановской области до 99,3%. Ежегодно в Ивановской области проходит более ста родов у женщин с ВИЧ-инфекцией (в 2012г. -139), всего родов было 963 за всё время регистрации ВИЧ-инфекции, при этом родилось 954 малыша, и только 68 детей оказались инфицированными (данные на 31.05.2013г.).
После рождения ребёнок в течение 1,5 лет наблюдается врачом Центра. Мать всегда передаёт ребёнку свои антитела (клетки, которые вырабатывает организм в ответ на любую инфекцию), которые, в отличие от вируса иммунодефицита человека, гораздо меньше размером и могут проникать через плацентарный барьер. Но антитела не могут вызвать ВИЧ-инфекцию. Все дети, рождённые ВИЧ-положительными матерями, имеют сразу после рождения положительный результат традиционных тестов крови на антитела к ВИЧ, потому что у всех детей присутствуют материнские антитела. Антитела матери сохраняются у ребёнка до 18 мес.
Для диагностики ВИЧ-инфекции у детей в возрасте до 12 месяцев, рожденных ВИЧ-инфицированными матерями, используют методы, направленные на выявление генетического материала ВИЧ, (ДНК или РНК). Получение положительных результатов обследования на ДНК ВИЧ или РНК ВИЧ в двух отдельно взятых образцах крови у ребенка старше одного месяца является лабораторным подтверждением диагноза ВИЧ-инфекции. Получение двух отрицательных результатов обследования на ДНК ВИЧ или РНК ВИЧ в возрасте 1–2 месяцев и 4–6 месяцев (при отсутствии грудного вскармливания) свидетельствует против наличия у ребенка ВИЧ-инфекции, однако снятие ребенка с диспансерного учета по поводу интранатального и перинатального контакта по ВИЧ-инфекции может производиться в возрасте старше 1 года.
Е. В. Соколова, В. В. Покровский, Н. В. Деткова
Федеральный научно-методический центр по профилактике и борьбе со СПИДом, Москва
Имеются данные, что риск рождения инфицированного ребенка от ВИЧ позитивной матери снижается при химиопрофилактике противовирусными препаратами, обработке родовых путей хлоргексидином, родоразрешении путем кесарева сечения, и при отмене грудного вскармливания [4, 7, 8, 9, 10, 12, 13]. Химиопрофилактика передачи ВИЧ-инфекции от матери ребенку возможна на трех этапах: химиопрофилактика матери во время беременности, химиопрофилактика в родах, химиопрофилактика новорожденному. Наиболее эффективной является трехэтапная химиопрофилактика [12]. Осуществление вышеперечисленных мероприятий является сложной организационной задачей, для обеспечения которой требуется научно обоснованная стратегия и обученный персонал, прошедший психологическую подготовку, имеющий навыки консультирования.
В России до настоящего времени не существовало единой практики по предупреждению передачи ВИЧ-инфекции от матери ребенку.
Задачей нашего исследования было изучение сложившейся ситуации по предупреждению передачи ВИЧ-инфекции от матери ребенку на территориях Российской Федерации для разработки единой системы профилактических мероприятий.
Нами была запрошена информация из 86 региональных центров по профилактике и борьбе со СПИДом об исходах беременности у ВИЧ позитивных женщин в 2001 году и мероприятиях по предупреждению вертикальной передачи ВИЧ (в 2 субъектах РФ на конец 2001 года не было зарегистрировано ни одного случая ВИЧ инфекции, в 1 среди выявленных ВИЧ-инфицированных были только мужчины). На основании сведений, полученных из республиканских, краевых, окружных и областных центров по профилактике и борьбе со СПИДом, проведен анализ данных о выполненных профилактических мероприятиях, таких как консультирование, химиопрофилактика, кесарево сечение, санация родовых путей (врачами центров по профилактике и борьбе со СПИД в данном случае подразумевалось лечение воспалительных заболеваний инфекционной природы), отмена грудного вскармливания.
При рождении ребенка от ВИЧ позитивной женщины в его крови при серологических исследованиях обнаруживаются антитела к ВИЧ, но их обнаружение не является достоверным признаком того, что ребенок ВИЧ-инфицирован. Это материнские антитела, проникающие в кровоток плода через плаценту. Не позднее, чем к 12 месяцу, материнские антитела исчезают из крови ребенка. К 18 месяцу, если ребенок не инфицирован ВИЧ, антитела у него не обнаруживаются, если он инфицирован у него уже выработаются собственные антитела к ВИЧ [5]. Поэтому в нашем исследовании анализу подлежали мероприятия, проведенные женщинам, возраст детей которых был 18 месяцев и более.
Достоверность различия между сравниваемыми группами определялась по значениям точного критерия Фишера и критерия c2. Различия считались достоверными при р 3,84.
Наряду с ежегодным ростом общего числа ВИЧ-инфицированных российских граждан растет количество ВИЧ-инфицированных беременных женщин (Рисунок 1), а также детей, рожденных от ВИЧ позитивных матерей (Рисунок 2).
Информация на запрос о мероприятиях по прерыванию вертикальной передачи ВИЧ была получена из 70 региональных центров по профилактике и борьбе со СПИДом, что составляет 81,3% субъектов РФ, в которых официально зарегистрированы случаи ВИЧ-инфекции среди женщин. Таким образом, данную выборку можно считать репрезентативной для России, несмотря на то, что территории с наибольшей численностью населения (такие как Москва, Московская область, Санкт-Петербург) не представили запрашиваемую информацию.
Обобщив сведения, содержавшиеся в ответах территориальных центров на наш запрос об исходах беременности в 2001 году, нами было подсчитано, что 1222 (57%) беременности были искусственно прерваны.
Из ответов на запрос о профилактических мероприятиях, проводимых инфицированным ВИЧ беременным женщинам, стало очевидным, что на разных территориях Российской Федерации разные возможности и подходы к снижению вертикальной передачи ВИЧ. Данные о превентивных мероприятиях по снижению передачи ВИЧ от матери ребенку сведены в таблицу.
Как видно из таблицы, частота вертикальной передачи ВИЧ в целом по России составила 19,3%.
В 10,8% случаев никакие профилактические мероприятия по предупреждению передачи ВИЧ-инфекции от матери ребенку по различным причинам не проводились. В этой группе частота передачи составила 51,1% (различия с группами, где проводились профилактические мероприятия, достоверны, р=0,0001).
Применение одного из видов химиопрофилактики или их комбинации наблюдалось в 38,6% случаев. При проведении в качестве профилактических мероприятий, направленных на прерывание вертикального пути передачи, одно-, двух- или трехэтапной химиопрофилактики, частота передачи ВИЧ-инфекции от матери ребенку составляла 6,9%. При отсутствии в перечне мероприятий химиопрофилактики такая вероятность повышалась до 21,9% (различия достоверны,
Частота передачи ВИЧ при проведении трехэтапной химиопрофилактики составила 5,2%. При проведении двухэтапной химиопрофилактики, включавшей химиопрофилактику во время беременности и в родах частота передачи составляла 7,7%, при химиопрофилактике во время беременности и новорожденному 0%, как и при химиопрофилактике в родах и новорожденному, однако различия в этих трех группах не достоверны вследствие их малочисленности.
При проведении одноэтапной химиопрофилактики частота передачи варьировала: 33,3% при химиопрофилактике новорожденному, 9,7% при химиопрофилактике во время беременности до 0% при химиопрофилактике в родах, но и в этих трех группах различия не были достоверны вследствие их малочисленности.
При проведении плановой операции кесарева сечения достоверной разницы в снижении вертикальной передачи ВИЧ не было обнаружено. Необходимо отметить, что в качестве превентивного мероприятия, к данному виду родоразрешения прибегают крайне редко в 7% случаев.
При переходе ВИЧ позитивных женщин на искусственное вскармливание своих детей, без других методов профилактики, частота передачи ВИЧ-инфекции составляла 27,5% (различия с группой женщин, продолжавших кормление грудью, достоверны, р=0,009).
Наглядный положительный эффект консультирования можно видеть при сравнении двух групп женщин, отказавшихся от грудного вскармливания, только в одной из которых проводилось консультирование. В случае, когда женщины были консультированы, частота передачи ВИЧ ребенку достоверно снижалась в два раза
70% ВИЧ позитивных женщин во время беременности проводилась санация родовых путей с применением местных антибактериальных препаратов. У женщин, которым проводилось данное лечение, частота вертикальной передачи ВИЧ, во всех группах, составляла 10,6%. В группах, где санация родовых путей не проводилась, частота передачи ВИЧ от матери ребенку составила 22,9% (различия между группами, где проводилась и не проводилась санация родовых путей, достоверны,
Результаты нашего исследования показали, что эффективным мероприятием по предупреждению вертикальной передачи ВИЧ-инфекции является как трехэтапная химиопрофилактика, (то есть химиопрофилактика во время беременности, химиопрофилактика в родах и химиопрофилактика новорожденному), так двух- и одноэтапная химиопрофилактика женщине в родах или во время беременности.
В качестве мероприятия по предупреждению передачи ВИЧ от матери ребенку один из видов химиопрофилактики или их комбинация, применялись в 38,6% случаев. Низкий охват химиопрофилактикой беременных женщин и их детей до 2000 года объясняется отсутствием препаратов, необходимых для химиопрофилактики у беременных женщин и детей, на территориях, поздним выявлением ВИЧ-инфекции у части беременных женщин, отказом ВИЧ позитивных беременных от наблюдения в центре по профилактике и борьбе со СПИД, низкая приверженность терапии у беременных, продолжающих употребление наркотических препаратов во время беременности.
При выявлении беременности у ВИЧ позитивной женщины необходимо следить за состоянием родовых путей. При выявлении острых или хронических инфекций необходимо проведение санации родовых путей, поскольку, по нашим данным, это мероприятие снижает частоту передачи ВИЧ от матери ребенку в два раза.
Высокая частота передачи ВИЧ-инфекции от матери ребенку без проведения профилактических мероприятий в России за период до 2000 года (51,1%), по сравнению с периодом до 1990 года [2], и со странами Западной Европы и Северной Америки, связана, по нашему мнению, с тем, что большинство инфицированных ВИЧ женщин в России заразились при употреблении наркотических препаратов инъекционным способом и продолжали их употребление во время беременности. Исследования, проведенные за рубежом, показывают высокую связь между вероятностью передачи ВИЧ-инфекции от матери ребенку и употреблением наркотиков во время беременности [6].
Таким образом, для проведения полноценной профилактики вертикальной передачи необходимо раннее выявление ВИЧ-инфекции у беременных женщин, наблюдение их в течение всего периода беременности для консультирования о возможных исходах беременности, вероятности инфицирования ВИЧ ребенка, вариантах родоразрешения, назначения и контроля приема антиретровирусных препаратов, для выявления хронического воспаления родовых путей инфекционной природы и его лечения, для консультирования по вопросу отмены грудного вскармливания и проведения полноценного, во всех отношениях, искусственного вскармливания.
ВИЧ-инфекцией довольно трудно заразиться, но в то же время люди могут стать ВИЧ-позитивными даже после однократного контакта с вирусом.
Риск передачи ВИЧ-инфекции зависит от количества вирусов, содержащихся в биологической жидкости ВИЧ-инфицированного, с которой контактирует здоровый человек. Концентрация вируса неодинакова в разные периоды развития инфекции и в разных жидкостях организма у человека — источника ВИЧ-инфекции.
Инфицирование человека вирусом происходит при попадании биологических жидкостей, содержащих ВИЧ в максимальной концентрации, в кровоток или на слизистую оболочку.
ВИЧ-инфекция может передаваться, как естественным, так и искусственным путем.
К естественному пути передачи ВИЧ относятся:
ВИЧ не передается воздушно-капельным, водным, контактно-бытовым путем, через пользование общей посудой, одним туалетом, транспортом, при посещении школы, во время спортивных игр, плавания в бассейне, рукопожатия, объятия, при поцелуях.
Не участвуют в передаче вируса кровососущие насекомые и членистоногие (комары, клопы, вши, клещи).
Вероятность передачи ВИЧ-инфекции
| Путь передачи
ВИЧ-инфекции, % |
| От мужчины к женщине при незащищенном вагинальном контакте |
| От женщины к мужчине при незащищенном вагинальном контакте |
| От мужчины к мужчине при незащищенном анальном контакте |
| Вертикальная передача от матери к ребенку |
| При уколе контаминированной ВИЧ иглой |
| При использовании нестерильного инструментария для инъекционного употребления наркотиков |
| При переливании инфицированных кровепродуктов
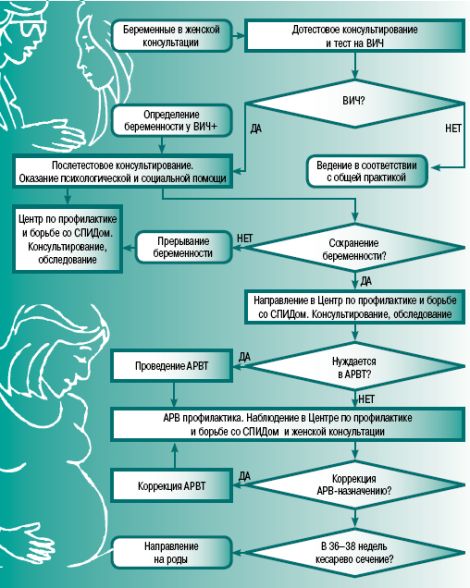
Наибольший риск заражения ВИЧ возникает при контактах поврежденных кожных покровов с ВИЧ-инфицированной кровью. Практически 100 процентная вероятность заражения ВИЧ существует при переливании инфицированной ВИЧ крови, компонентов крови и пересадке органов и тканей.Передача ВИЧ-инфекции в мире также регистрируется при использовании донорской спермы и грудного молока. В Пермском крае зарегистрирован только 1 случай инфицирования ВИЧ при переливании компонентов крови в 2001 году. Другой вариант передачи ВИЧ-инфекции искусственным путем - заражение при употреблении наркотиков нестерильным инструментарием. Это самый распространенный путь передачи ВИЧ-инфекции во всём мире. Данные о вероятности заражения ВИЧ серьезно отличаются (от менее 1% до 70%). Это связано с наличием различных рискованных в плане заражения ВИЧ практик употребления наркотиков: использование общих игл, шприцев или емкостей для употребления наркотиков. К естественным путям передачи ВИЧ-инфекции относятся половой при гомо и гетеросексуальных контактах и передача ВИЧ-инфекции от матери ребенку. При сексуальных контактах наиболее рискованными являются незащищенные анальные контакты. Наименьший риск заражения отмечается при вагинальных половых контактах неинфицированного мужчины с инфицированной ВИЧ женщиной. От заражения ВИЧ-инфекцией половым путем эффективно защищают презервативы. Риск заражения ВИЧ может возникнуть только при повреждении, разрывах или неправильном их использовании. Риск передачи ВИЧ-инфекции от матери к ребенку при применении современных высокоактивных схем химиопрофилактики удается снизить до 2% и менее. При их отсутствии инфицируется до 45% детей. Профилактика вертикального пути передачи ВИЧ-инфекции Уже при первом обращении женщины в связи с беременностью в женскую консультацию врачу предстоит заняться анамнезом и провести акушерско-гинекологический осмотр. В ходе его выясняются возможные факторы риска для вынашивания и рождения ребенка, в том числе вероятность ВИЧ-инфицирования. Среди тестов, которые предлагается пройти женщинам, намеренным сохранить беременность, — и тест на ВИЧ, однако это обследование по закону является добровольным. Двукратное тестирование (второй раз — в третьем триместре беременности, на 34–36 неделе) проводится в период наблюдения женщины в женской консультации. Тестирование (иммуно-ферментный анализ) является выявлением антител к ВИЧ. Стандартное для России оборудование, как правило, позволяет выявить такие антитела в течение трех, реже — четырех-девяти месяцев после инфицирования. Если тест дал положительные результаты, тестирование проводится вновь. При подтверждении результата проводится реакция иммунного блоттинга. Это более специфичный иммуно-ферментный анализ, определяющий антитела к определенным антигенам ВИЧ. Считается, что его положительный результат подтверждает ВИЧ-инфицирование. Сомнительные результаты могут потребовать дополнительных исследований спустя две недели, три и шесть месяцев. До и после тестов проводится консультирование женщины. Его осуществляет врач акушер-гинеколог или акушерка. Предполагается, что в ходе консультирования женщина дает добровольное согласие на тестирование ВИЧ. Если результат обследования на ВИЧ отрицателен, женщину информируют о необходимости повторного обследования на 34–36 неделе беременности, чтобы исключить вероятность недавнего инфицирования или инфицирования во время беременности. Если результат положителен, беременную, с соблюдением норм конфиденциальности, консультируют специально подготовленный врач акушер-гинеколог (особенно если он наблюдает беременную женщину) и психолог. Затем ВИЧ-инфицированная беременная направляется в территориальный центр по профилактике и борьбе со СПИДом. Во время консультаций врач-инфекционист углубленно и детально освещает следующие темы:
Женщин, употребляющих наркотики, необходимо направлять в центры наркологического лечения и реабилитации. При необходимости назначается также терапия ВИЧ- инфекции. Предпочтительно назначение эффективных антиретровирусных препаратов, предотвращающих перинатальную передачу ВИЧ, с низким риском негативного влияния на вынашиваемого ребенка. При нормально текущей беременности проводится рутинное наблюдение женщины в женской консультации, как правило, шесть–восемь раз за время беременности. Условием этого является регулярное наблюдение женщины специально подготовленной акушеркой после 28 недель беременности. При осложненной беременности, угрозе прерывания оказывается соответствующая медицинская помощь. При отдаленности проживания от регионального Центра по профилактике и борьбе со СПИДом наблюдение и назначение АРВ-препаратов проводится специалистом районной больницы, обученным в территориальном Центре по профилактике и борьбе со СПИДом. Плановая госпитализация в родильный дом рекомендуется на 36–38 неделе беременности. При выявлении алкогольной или наркотической зависимости беременную убеждают обратиться к психиатру-наркологу ради сохранения здоровья ее и будущего ребенка. Если женщина не готова к лечению зависимости от психоактивных веществ, необходимы меры, направленные на уменьшение вреда от рискованного поведения. Как правило, это консультирование о безопасном сексе, методах лечения наркозависимости и профилактики передачи ВИЧ, информирование о программах обмена использованных игл или раздачи презервативов (если такие программы действуют в данном регионе). Люди с наркотической зависимостью имеют право на отношение к себе как к личности и уважение. Инфекционист, консультирующий женщину в период наблюдения, определяет наиболее приемлемую схему приема антиретровирусных препаратов в зависимости от здоровья женщины, контролирует эффективность их приема, возможные побочные эффекты, приверженность лечению. Первое плановое обследование проводится за две недели, второе – через четыре недели после начала приема антиретровирусных препаратов (то есть через две недели после первого обследования). А затем – каждые четыре недели. План обследования в Центре по профилактике и борьбе со СПИДом включает в себя определение лимфоцитов CD-4, вирусной нагрузки, общего и биохимического анализа крови. Количество лимфоцитов CD-4 в сыворотке крови устанавливается для уточнения состояния иммунной системы, выбора схемы антиретровирусной профилактики, риска нежелательных явлений, возможной коррекции назначений. Исследование уровня лимфоцитов CD-4 проводится после 4, 8, 12 недель от начала приема антиретровирусных препаратов, за четыре недели до предполагаемого срока родов. Исследование популяции лимфоцитов, процента содержания CD-4(+)-Т-лимфоцитов и CD-8-Т-лимфоцитов, а также их абсолютного количества проводится за время беременности четыре раза. Уровень РНК ВИЧ (вирусной нагрузки) в плазме крови показывает активность ВИЧ-инфекции и проводится для выбора схемы антиретровирусной профилактики и терапии. Имеющиеся данные свидетельствуют, что на фоне принимаемых антиретровирусных препаратов с неопределяемой вирусной нагрузкой или в случаях, когда этот показатель ниже 1000 копий/мл, риск вертикальной передачи ВИЧ не превышает двух проценто Принципиально важно, что проведение этого исследования до начала антиретровирусной профилактики помогает выбрать необходимые препараты и схему химиопрофилактики, а за две недели до предполагаемой даты родов (36–38 недель) – метод ведения родов. Если вирусная нагрузка превышает 1000 копий/мл, рекомендуется выполнение кесарева сечения на 38 неделе беременности. Уровень РНК ВИЧ и CD-4 лимфоцитов помогает прогнозировать риск передачи ВИЧ-инфекции от матери ребенку. Исследование гемограммы и некоторых биохимических параметров (билирубина и трансаминаз) выполняется для контроля нежелательных побочных явлений приема антиретровирусных препаратов. Таким образом, если антиретровирусная профилактика назначается с 28 недели, обследование в Центре СПИДа должно строиться по следующему плану:
Дата публикации: 27.01.2020 2020-01-27 Статья просмотрена: 47 раз ВИЧ-инфекция — медленно прогрессирующее заболевание, вызываемое вирусом иммунодефицита человека (ВИЧ). Вирус поражает клетки иммунной системы, имеющие на своей поверхности рецепторы CD4: Т-хелперы, моноциты, макрофаги, клетки Лангерганса, дендритные клетки, клетки микроглии. Основные пути передачи ВИЧ:
ВИЧ остается одной из основных проблем глобального общественного здравоохранения. По данным ВОЗ в мире зарегистрировано примерно 40 миллионов ВИЧ — положительных людей, половину из которых составляют женщины детородного возраста, более 9 миллионов детей, чьи матери или оба родителя умерли от ВИЧ-инфекции [5]. На сегодняшний день этот вирус унес более 32 миллионов человеческих жизней. –Каждую неделю в мире ВИЧ заражаются около 6000 молодых женщин в возрасте от 15 до 24 лет. –Более одной трети (35 %) женщин по всему миру подвергались физическому и/или сексуальному насилию в некоторые периоды своей жизни, в результате чего вероятность заражения ВИЧ возрастает в 1,5 раза [3]. Заражение ребенка от ВИЧ-инфицированной матери возможно во время беременности, особенно на поздних сроках гестации (после 30 недель), во время родов и при грудном вскармливании. Вероятность передачи ВИЧ от матери ребенку без проведения профилактических мероприятий составляет 20–40 %. Факторами, влияющими на прогноз для матери и ребенка при ВИЧ-инфекции, являются социальные характеристики беременной, концентрация РНК вируса в ее крови и состояние иммунной системы, состоятельность плацентарного барьера. [3] С целью проведения профилактики передачи ВИЧ от матери ребенку все беременные (не стоящие на диспансерном учете в Центре СПИД) должны быть обследованы на антитела к ВИЧ при постановке на учет по беременности и на 31–33 неделе беременности. Если обследование не было проведено, то обязательно проводится при госпитализации в акушерский стационар на роды. Риск заражения новорожденного от инфицированной ВИЧ матери обусловлен следующими факторами: – свойства вируса: генотип, штамм, количество, лекарственная резистентность; – исходное состояние женского организма: клиническая и иммунологическая характеристика заболевания, наличие инфекций, передаваемых половым путем, коинфекций, статус питания; – социальные характеристики беременной употребление наркотиков, алкоголя, курение, промискуитет; – характер вскармливания ребенка в первый год жизни, постнатальная антиретровирусная профилактика; – способ, срок и особенности родоразрешения, применение акушерских манипуляций, антиретровирусная профилактика во время беременности и в родах. При выявлении у беременной ВИЧ проводится клинико-лабораторное обследование (определяются стадия заболевания, уровень CD4-лимфоцитов, вирусная нагрузка). По результатам обследования назначают антиретровирусные препараты (АРВП). Плановое кесарево сечение до начала родовой деятельности и излития околоплодных вод значительно уменьшает степень контакта плода с инфицированными секретами материнского организма. И поэтому считается самостоятельным методом профилактики передачи ВИЧ от матери ребенку, снижая риск инфицирования на 50 %. За 3 часа до операции начинают внутривенное введение зиновудина (из расчета: в 1 час — 2 мг/кг, затем 1 мг/кг/час до пересечения пуповины). Рождение ребенка через естественные родовые пути в несколько раз повышает риск заражения его ВИЧ-инфекцией. Есть ряд особенностей, требующих строгого выполнения: продолжительность безводного периода менее 4–6 часов; обработка влагалища 0,25 % раствором хлоргексидина; строго обоснованное проведение акушерских манипуляций, повышающих контакт крови матери с ребенком (эпизиотомия, перинеотомия и т. д.); специальная обработка ребенка после рождения. Прикладывание ребенка к груди или вскармливание молоком ВИЧ-инфицированной матери нужно исключить, риск заражения возрастает на 16–30 %. Дополнительный фактор инфицирования наличие трещин сосков матери. Строго рекомендовано искусственное вскармливание. Чтобы максимально снизить вероятность инфицирования плода АРВП назначаются во время беременности (1 этап); во время родов (2 этап); ребенку после рождения (3 этап — назначается всем детям независимо от того, принимала мать АРВП или нет). Терапия назначается с целью химиопрофилактики (для плода) и терапии (для матери). В I триместре плод наиболее чувствителен к воздействию фармакологических препаратов, поэтому по возможности АРВП не назначают. Выбор схемы АРВП для беременной ВИЧ-инфицированной женщины определяется: – величиной вирусной нагрузки; – наличием и характером сопутствующих заболеваний Химиопрофилактика для новорожденного должна быть начата в возрасте не более 3 суток (72 часов) жизни при отсутствии вскармливания грудным молоком матери (позже начатая химиопрофилактика неэффективна). В случае вскармливания материнским молоком ХП должна быть начата не позднее, чем через 2 часа с момента последнего вскармливания.
Похожие статьиВо время родов через естественные родовые пути должны быть, по возможности, исключены любые инвазивные вмешательства, повышающие Таким образом, результаты проведенных исследований раскрывают особенности ведения родов и беременных с ВИЧ инфекцией. В настоящее время в результате повсеместного широкомасштабного распространения ВИЧ-инфекция/СПИД является глобальной медицинской, социальной, психологической и юридической проблемой [20,35,36,48]. Всем ВИЧ-инфицированным беременным проведены профилактические мероприятия передачи ВИЧ-инфекции от матери к ребенку в период беременности (1-й этап профилактики), в периоде родов (2-й этап) и постродовом периоде включая профилактику и новорожденного. Ведение беременности и родов специалист центра обсуждает с наблюдающим женщину • риск передачи ВИЧ-инфекции ребенку в период беременности, родов и при грудном Факторы, от которых зависит риск заражения медицинского персонала ВИЧ - инфекцией. вертикальный путь передачи ВИЧ от ВИЧ-инфицированной матери ребенку (во время беременности, родов или после родов, через Максимальный противовирусный эффект ожидается через 4–6 месяцев. Вирусная нагрузка — самый важный критерий эффективности. По окончании беременности все женщины были разделены на 3 группы в зависимости от наличия у новорожденных признаков инфекционного заболевания, появившихся в первые 3 суток постнатальной жизни и расцененных как последствия внутриутробного инфицирования. В течение беременности у 9 % была диагностирована анемия 1–2ст. 22 % женщин перенесли во время беременности поздние гестозы. ВУИ плода ЦМВ у беременных с первичным инфицированием достигает 30–50 %, при этом только у 5–18 % инфицированных детей. Ключевые слова: акушерство, осложненная беременность, вирусный гепатит С, вертикальная передача, ретроспективный анализ. Проблема вирусного гепатита С (ВГС) в последнее время привлекает значительное внимание на международном уровне. III, группа, время беременности, триместр беременности, беременная, ранний срок беременности, внутриутробное инфицирование плода, высокий риск, внутриутробная инфекция, инфицирование плода. ВИЧ-инфекция распространяется преимущественно в уязвимых группах населения — люди, употребляющие инъекционные наркотики, работники Управление репродуктивным поведением у ВИЧ-инфицированных женщин с целью снижения риска перинатальной трансмиссии. Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|