Отношение врачей к больным сифилисом
Приводятся данные структурного анализа диагностических ошибок на основании наблюдения больных ранним манифестным сифилисом и пациентов со скрытой формой заболевания. Рассматриваются случаи сифилиса со значительными отклонениями от стандартного течения заб
The data of structural analysis of misdiagnosis based on observations of patients with early syphilis and the manifest patients with latent form of the disease are presented. The cases of syphilis patients with significant deviations from the standard of the disease are reviewed.
Сифилис является социально значимой инфекцией из группы заболеваний, передаваемых половым путем, и характеризуется длительным течением, системностью поражений, способностью приводить к необратимым поражениям внутренних органов и нервной системы, инвалидности и летальным исходам. Наблюдаемый в последние годы высокий уровень заболеваемости и клиническое многообразие проявлений свидетельствуют о несомненной актуальности проблемы и определяют контроль сифилитической инфекции в качестве приоритетного направления в мировом здравоохранении [1–4].
Одним из серьезных вопросов сифилидологии, требующим особого внимания, изучения и отношения, были и остаются диагностические ошибки. Они способствуют распространению инфекции, развитию тяжелых, нередко инвалидизирующих больного поражений внутренних органов и нервной системы, затрудняют возможность контроля эпидемиологической ситуации [2–7]. По данным российских авторов частота диагностических ошибок при сифилисе составляет около 30% по отношению к числу зарегистрированных больных, причем большая часть (84,5–99,7%) приходится на ранние формы заболевания [8–11]. Наиболее часто ошибки совершают акушеры-гинекологи (22,5–35,3%), терапевты (20–35,3%), дерматовенерологи (14–24%), что объясняется более частой обращаемостью больных к этим специалистам. Особенно много ошибок допускается в отношении больных с экстрагенитальным расположением сифилидов, специфическими поражениями внутренних органов и центральной нервной системы (ЦНС), наличием других инфекций, передаваемых половым путем (ИППП) [3, 7, 12–15].
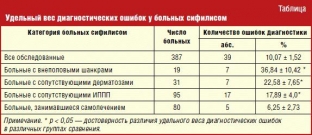
Структурный анализ диагностических ошибок проводился на основании наблюдения 387 больных ранним манифестным сифилисом и 108 пациентов со скрытой формой заболевания. В комплексе обследования использовались прямая детекция бледной трепонемы методом темнопольной микроскопии; микрореакция преципитации (МРП); реакция иммунофлюоресценции (РИФ) в модификациях: РИФ-абс (РИФ с абсорбцией) и РИФ-200 (тестируемую сыворотку перед реакцией разводят в 200 раз); иммуноферментный анализ (ИФА); реакция пассивной гемагглютинации (РПГА). Для диагностики ИППП применялись микроскопия, посев, метод пассивной иммунофлюоресценции (ПИФ), полимеразно-цепная реакция (ПЦР), аминная проба. Статистическая, математическая и графическая обработка полученных данных осуществлялась при помощи пакета статистических программ Statistica 6.0, Биостат, программ Microsoft Office Exсel 2007 и Microsoft Office Word 2007.
По нашим данным ошибки диагностики были допущены в отношении 39 (10,8%) из 387 больных ранним манифестным сифилисом. Причем в отношении названных 39 пациентов было допущено 47 диагностических ошибок: 12 — дерматовенерологами, 9 — акушерами-гинекологами, по 8 — хирургами и терапевтами, 3 — отоларингологами, 2 — урологами, по 1 — онкологом, фтизиатром, педиатром, проктологом, офтальмологом. После ошибочных диагнозов 24 пациента получали различные виды местной и системной терапии. Неадекватное лечение удлинило диагностический маршрут и в 3 случаях ухудшило состояние пациентов в виде осложнения контактным дерматитом. 2 пациента подверглись необоснованному хирургическому вмешательству (обрезание крайней плоти и лапароскопия).
Из 12 больных сифилисом, обратившихся к дерматовенерологам, в 3 случаях установлен диагноз: пиодермия, по 2 — чесотка и алопеция, по 1 — микоз стоп, трещина прямой кишки, аллергический дерматит, герпес, красный плоский лишай.
При обращении к врачам других специальностей (27 больных) в качестве ошибочных выдвигались следующие диагнозы: подчелюстной лимфаденит, острые респираторные заболевания, пиодермия, герпес, геморрой, кольпит, трещина прямой кишки, аднексит, грипп, фимоз, трихомониаз, внематочная беременность, крапивница, паховый дерматит, ангина, серная пробка, увеит, цистит, кандидоз, хронический бронхит.
Надо отметить, что довольно часто проявления болезни были пропущены вследствие небрежности специалистов: не полного осмотра (25,7%) и не проведенной лабораторной экспресс-диагностики сифилиса (18,3%). Однако у большей части больных (56,0%) ошибки явились следствием недостаточного знания клиники сифилиса. Причем в 72,5% случаев специалисты неверно трактовали его клинические проявления. Экстрагенитальные твердые шанкры расценивались как пиодермия, трещина прямой кишки или герпес. Паховый лимфаденит определялся гинекологами как аднексит и даже внематочная беременность. У пациентов с продромальными явлениями диагностировались ОРЗ, грипп. Эрозивные папулы принимались за герпес, паховый дерматит, розеолезная сыпь — за крапивницу. В 27,5% случаев сифилиды позиционировались как симптомы банального воспаления: подчелюстной лимфаденит, ангина, фимоз, увеит.
Сравнительный анализ частоты регистрации диагностических ошибок в различных группах выявил достоверное преобладание (р
Г. И. Мавлютова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
ГБОУ ДПО КГМА МЗ РФ, Казань

Сколько живет сифилис?
Для начала нужно разобраться, что понимается под этим словом? Это опасная венерическая болезнь, которую уже научились лечить. Во всяком случае, на ранних стадиях уж точно. В более запущенных случаях — сложнее, а также:
- Провоцируется болезнь бледной спирохетой (т. е. трепонемой).
- Она очень быстро проникает в различные ткани и органы больного через малейшие ссадинки на кожных покровах.
- В течение болезни эти организмы распространяются по абсолютно всем органам человека.
Когда и как же они погибают? При высыхании и высоких температурах, (если температура составляет +55 градусов, то им понадобится лишь около 15 минут, чтобы погибнуть. Погибают они и под действием щелочей и кислот.

Что интересно, к охлаждению они приспособились, поэтому даже если охладить место их нахождения, им ничего не будет.
Как жить с сифилисом?
В первую очередь, нужно успокоиться, и ни в коем случае не паниковать. Сифилис в наше время достаточно легко лечится. Лечение тоже достаточно легкое. Ставят уколы раз в неделю. От стадии зависит, сколько требуется уколов. Обычно немного. Но не 3 или 4, как написано в сети Интернет. Это не хламидии. От них люди лечатся месяцами. И это, конечно, не СПИД. От него вообще часто умирают.
Жизнь с этим диагнозом имеет лишь незначительные ограничения в сравнении с той жизнью, которые ведут ни разу не болевшие этой для кого-то позорной болезнью.
- Запрещено заниматься сексом во время курса терапии, которую назначит врач. Отказ от секса должен длиться минимум до контрольного анализа.
- Трепонема (бледная) распространяется на весь организм, поражая все системы и органы. Поэтому нужно следить за иммунитетом.
- Заражение другого человека сифилисом, если он не знал, что его партнер опасен, рассматривается в суде как причинение вреда здоровью. Причем тяжкого. А процент вероятности заражения сифилисом при половом контакте от 73 до практически 100 процентов. То есть, половая связь наверняка окончится заражением.
- При первом приеме венеролог обязан завести на пациента диспансерную карту. Потом начинаются лечебные мероприятия, время от времени серологические анализы для контроля, наблюдение за его состоянием.
Для разных пациентов предусмотрены разные сроки лабораторного контроля:
- Если пациент уже прошел превентивное лечение, то ему предстоит однократно обследоваться через 3 месяца.
- Если у пациента имеется ранняя форма сифилиса, то ему тоже предстоит обследоваться каждые 3 месяца, пока инфекция в полной мере не исчезнет. Потом — в течение 6 месяцев находиться под наблюдением с обязательной сдачей необходимых анализов каждые 3 месяца.
- Если у пациента поздняя форма заболевания, то ему предстоит 3 года обязательно сдавать анализы и появляться у врача. И один раз в год — РИБТ, РПГА, ИФА, РИФ. Решение о дальнейшем наблюдении принимает доктор в зависимости от каждого конкретного случая.
- При нейросифилисе, наблюдать за пациентом нужно минимум 3 года. И это не зависит от стадии заболевания.

Пациент должен наблюдаться в КВД, это никакого отрицательного влияния на репутацию не оказывает. Ведь при этом не разглашается диагноз.
Больного вызывают по телефону, или повесткой по почте. Отказ от наблюдения и контроля приравнивается к уголовному преступлению. В редких, крайних случаях для сдачи анализов пациента доставляют сотрудники правоохранительных органов. Но и им тоже не сообщается диагноз больного.
Возникнуть сифилис может во многих местах, в том числе и сифилис на половом члене. В этой статье вы можете узнать, сколько стадий развития сифилиса на половом члене и какие есть методы лечения.
Если больной сифилисом, еще заболел другой болезнью, то ему обязаны оказать помощь врачи нужного профиля. То есть, больной может рассчитывать на абсолютно любую помощь. Исключением является только хирургическое вмешательство.
Жизнь после сифилиса
Можно ли таким больным иметь детей? Можно. Правда, госпитализируют рожениц в инфекционное отделение родильного дома. Но соседкам по палате эти данные не сообщают. Главное — чтобы будущая мама сказала, что у нее есть или был сифилис, и все. Ей в этом случае доступны все нужные процедуры, в которых включено и кесарево сечение, если таковое потребуется.
Они не ограничены в выборе профессии, но и недопустимо таким людям выполнять ту работу, которая требует общения с большим количеством людей. Например, врачи, учителя, воспитатели детских садиков.

Профессиональный спорт для больного закрыт, пока его не снимут с учета. Потому что все лекарства от сифилиса находятся под запретом антидопинговых организаций.

А на любительском уровне занятия некоторыми видами (те, в которых не предусмотрен прямой контакт с людьми) можно заниматься. Например:
- езда на велосипеде и т. д.
Нельзя только любые единоборства и командные мероприятия.
Ничего сложного, просто нужно соблюдать некоторые правила:
- Больной должен пользоваться личными средствами гигиены. Например, зубной щеткой, мочалкой, полотенцем, бритвенным станком. Это касается и не больных сифилисом.
- Больной должен иметь только его личную посуду. Брать ее другим членам семьи запрещается.
- Проводить дезинфекцию не требуется. Достаточно обычной уборки в помещении. Белье больного стирают вместе с бельем других членов семьи.
Видео
Также вы можете посмотреть видеоролик, где венеролог расскажет вам, что необходимо пациенту знать после лечения сифилиса.

Сегодня статистика не упоминает об эпидемиях сифилиса, как и других венерических заболеваний, но это не означает, что болезни исчезли. Ранее случаи подобных заболеваний регистрировались более тщательно, теперь же значительное число пациентов получает амбулаторное лечение упрощенными методами, посещает знакомых врачей, занимается самолечением, что не позволяет вести адекватную статистику. Тем не менее, дерматовенерологи отмечают, что случаев сифилиса, особенно вторичного, бессимптомного, меньше не стало, а его признаки часто напоминают другие заболевания, создавая трудности в диагностике.
Структура заболеваемости сифилисом в последние годы меняется: становится больше случаев скрытого сифилиса, постоянно выявляются больные нейросифилисом (кстати, в статистике ранний нейросифилис не регистрируется). Симптомы сифилиса многообразны, и многочисленны случаи латентного, бессимптомного течения болезни.
Выявление больных происходит как при их активном обращении к врачу по поводу симптомов болезни, так и при профилактическом серологическом обследовании в таких ситуациях, как пребывание в соматическом стационаре, беременность, аборт, роды, подготовка к оперативным вмешательствам, либо обследование по месту работы. Давно было образно подмечено, что сифилис копирует симптомы многих других болезней. Поэтому вполне понятно, что больные сифилисом проводят “додиагностическое” обследование гораздо чаще у врачей любых других специальностей, чем у дерматовенерологов.
Выявление сифилиса – это наша общая проблема, она касается любого врача, медицинской сестры и акушерки. При этом речь идет не только о здоровье пациента, но нередко о защите здоровья работников медицины.
Какие же специалисты и в каких типичных случаях должны заподозрить сифилис у своего пациента?
Напомним, что сифилис передается в подавляющем большинстве случаев при половых контактах, но инфекция может переноситься также при переливании крови от больного донора, через плаценту от больной матери ребенку, а также при тесных бытовых контактах (пользование общей постелью, предметами гигиены и т.д.) с больными, имеющими заразные проявления заболевания на коже и слизистых оболочках.
Инкубационный период болезни продолжается 3–4 нед, прием трепонемоцидных антибиотиков (пенициллинов, тетрациклинов, макролидов, цефалоспоринов) по поводу интеркуррентных заболеваний может пролонгировать инкубационный период до 2–3 мес. Реакция Вассермана у пациента, находящегося в инкубационном периоде, отрицательная. С 3–4–й недели могут стать положительными реакция иммунофлуоресценции (РИФ) и ИФА (иммуноферментный анализ). Заражение сифилисом от человека, находящегося в инкубационном периоде, возможно только через кровь.
Первичный сифилис
По окончании инкубационного периода на месте внедрения инфекции появляется твердый шанкр – это начало первичного периода заболевания. Шанкр может быть поверхностным дефектом на коже или слизистой оболочке (эрозия) или более глубоким (язва), причем он не обязательно одиночный – возможен и множественный. Наиболее характерная особенность шанкра – это плотный, хрящеподобной консистенции инфильтрат в его основании, что и дало повод называть шанкр твердым. Через неделю после появления шанкра увеличиваются и уплотняются близлежащие (регионарные) лимфоузлы. Иногда увеличенные лимфоузлы заболевшие замечают раньше, чем шанкр, и с этим обращаются к врачу. Шанкр и регионарный лимфаденит – признаки первой стадии сифилиса, которая продолжается столько времени, сколько они существуют (6–7 нед).
В большинстве случаев шанкры располагаются в области половых органов, при этом увеличиваются паховые лимфоузлы. Пациенты, которые имеют представление о венерических болезнях, обращаются с такими проявлениями чаще всего по адресу – в кожно–венерологический диспансер, и диагностика проходит, как правило, успешно. Однако малоосведомленные люди идут к хирургу и показывают только увеличенные лимфоузлы. Я не припомню случая, чтобы хирург в этой ситуации рискнул обследовать половой орган больного, попросил бы пациента обнажить головку члена, осмотрел бы внутренний листок крайней плоти или (совсем уж “кощунственно”) осмотрел бы наружные гениталии женщин. Хирург изучает исключительно место, соответствующее его компетенции — лимфатический узел – и ставит диагноз: “банальный лимфаденит” или “лимфаденит неясной этиологии”. Он назначает антибиотик, нередко (ненамеренно) трепонемоцидный, что приводит к частичному или полному регрессу клинических проявлений сифилиса и переводит его в скрытую стадию, которую вылечить, как известно, уже труднее. А иногда и оперирует – удаляет лимфоузел. До сих пор приходится встречаться с линейными шрамами в паховой области у больных сифилисом после удаления лимфоузлов.
Еще хуже обстоит дело, когда увеличены не паховые, а шейные и подчелюстные лимфоузлы. Нередко это бывает у молоденьких девушек, заразившихся сифилисом при оральном сексе. Девушки–подростки нередко начинают с него свои сексуальные контакты с подспудной мыслью о сохранении физиологической девственности и избегании беременности. При таком пути заражения шанкр располагается на слизистой рта, чаще в области миндалин, и может напоминать лакунарную ангину (язвенный шанкр) либо обострение хронического тонзиллита (атипичный безъязвенный шанкр – амигдалит, с резким увеличением миндалины). Девушка может попасть на прием не только к хирургу, но даже чаще к терапевту, а иногда к гематологу, отоларингологу. Если не иметь в виду возможность сифилиса и не взять кровь на серологические реакции, сифилис в первой стадии остается невыявленным и, возможно, его течение будет извращено нецеленаправленным применением антибиотиков. Итак, если у вас на приеме юная девушка, которой вы не рискнете задать вопрос об оральном сексе, ничего не спрашивайте и направьте пациентку сдать кровь на РВ.
Еще один камень преткновения при первичном сифилисе – это атипичный шанкр у женщин в виде индуративного отека, напоминающего бартолинит, без изъязвления, но со значительным увеличением одной из половых губ и резким изменением ее цвета до багрово–синюшного. Знаю случаи, когда гинекологи, не обследовав на сифилис, назначали антибиотики, вскрывали “абсцесс” и, не получив гноя, вскрывали повторно. Исключите сифилис! Быстро, оперативно, поскольку в этой ситуации время не терпит. Поставьте микрореакцию преципитации с кровью из пальца – вы получите ответ через 20 минут.
Еще один вид твердого шанкра, который заставляет подумать о хирургическом лечении – это анальный шанкр у мужчин–гомосексуалов. За последнее время вырос удельный вес мужчин, заразившихся гомосексуальным путем (до 10–15%). Анальный шанкр чрезвычайно похож на трещину: он располагается в глубине анальной складки, имеет “ракетообразные”, удлиненные очертания, его основание не инфильтрировано, а регионарные лимфоузлы, расположенные в полости малого таза, недоступны наблюдению. В отличие от шанкров других локализаций, анальный болезнен. Ошибиться легко. Приходилось видеть больных, подвергнутых оперативному вмешательству, у которых результаты серореакций были рассмотрены только после операции. К тому же возможно инфицирование оперирующего хирурга, особенно если он не думает об опасности.
Вторичный сифилис
Еще больше путаницы с диагностикой вторичного сифилиса, или второй стадии сифилиса, потому что она гораздо более разнообразна и многолика по симптоматике. Как правило, шанкр еще не успевает зажить, и лимфоузлы еще увеличены, когда происходит генерализация инфекции. Гематогенное обсеменение трепонемами ведет к возникновению обильной сыпи на коже.
С этого и начинается вторичный сифилис: инфекция уже нелокальна, но генерализована, и проявления ее могут возникать на любых участках тела. Вторичный период сифилиса может продолжаться до 3–4 лет, причем периоды с клиническими симптомами сменяются латентным течением, чтобы затем снова наступил рецидив клинических проявлений. С каждым рецидивом число элементов все меньше, каждый из них крупнее, бледнее окрашен и более массивно инфильтрирован. В конце вторичного периода могут встречаться и “монорецидивы”, при которых вся клиника ограничивается одним–единственным элементом.
Длительность существования первой генерализованной сыпи у нелеченного больного около 1,5–2 мес. Сыпь располагается чаще на груди, животе и боковых поверхностях туловища. Иногда она настолько обильна, что покрывает и спину, и конечности, и даже лицо, где ее появление – большая редкость. Сыпь яркая, некрупная, элементы не сливаются друг с другом. Зуд и шелушение отсутствуют. Самочувствие страдает мало, хотя иногда может повышаться температура. Сыпь чаще всего пятнистая, элементы розового цвета, не возвышаются над окружающей кожей и исчезают при надавливании. Хорошо, если возникновение подобной сыпи приведет пациента к дерматовенерологу.
Чаще с этим имеет дело участковый врач, мысль которого может иметь два направления: детская инфекция (корь, краснуха) либо аллергия. В первом случае вызывается инфекционист, который, как правило, подтверждает диагноз: ведь большинство нынешних молодых людей в детстве корью (краснухой) не болели; тем более тяжелым ожидается течение настоящей инфекции.
Настораживается инфекционист только спустя 2–3 нед, когда сыпь вместо того, чтобы исчезнуть, продолжает цвести. Жизненного опыта некоторых инфекционистов хватает на то, чтобы назначить исследование крови на серореакции. Другие этого не делают, и “корь” остается “корью”, а выявление сифилиса происходит на каком–то более позднем этапе, когда прогноз в отношении излечения уже не столь оптимистичен. В случае установления “аллергии” многое зависит от настойчивости и осведомленности самого больного.
Однако сыпь вторичного свежего периода не всегда пятнистая: она может быть узелковой, и это обычно приводит пациента к дерматологу, а затем и венерологу. Мелкопустулезная сыпь с ее папуло–корочками при большом изобилии высыпных элементов удачно имитирует ветрянку. Пациент находится без лечения до тех пор, пока отсутствие регресса сыпи во все мыслимые для ветрянки сроки не пробуждает тревогу лечащего инфекциониста. А иногда больной просто перестает обращаться, сыпь в конце концов разрешается, а сифилис переходит в латентную стадию.
У больных алкоголизмом и наркоманией проявления вторичного сифилиса нередко бывают злокачественными: на коже лица и туловища образуются множественные язвы, покрытые гнойными корками. Заболевание напоминает тяжелую форму пиодермии.
Проявления вторичного сифилиса при рецидивах высыпаний очень разнообразны, они обычно локальны, т.е. располагаются на отдельных участках кожи и слизистых оболочек. Высыпания на слизистой рта обычно заставляют обратиться к стоматологу. Это могут быть белесоватые овальные папулы на миндалинах или на слизистой щек, темно–розовые, слегка возвышающиеся округлые папулы на слизистой твердого и мягкого неба, на слизистой губ. В углах рта нередко образуются папулезные элементы, покрытые корками, а затем и трещины – заеды. Оригинальную картину может представлять спинка языка, на которой видны овальные участки ярко–красного цвета, лишенные сосочков, – это папулы языка, а картина носит название “симптом скошенного луга”. Все проявления в полости рта весьма заразны, что требует от стоматологов большой бдительности – как в интересах других пациентов, так и в своих собственных.
Одно из типичнейших, почти патогномоничных проявлений вторичного сифилиса – это папулы на ладонях и подошвах. Они располагаются на сводах стоп и в центре ладоней. Обычно это возвышающиеся образования темно–красного или синюшно–красного цвета, иногда с чешуйками по периферии. Врач любой специальности, заметив подобные проявления, должен обследовать пациента на сифилис.
Не менее типичны и характерные изменения пигментации кожи и поражения волос при вторичном сифилисе, которые чаще встречаются у женщин. На заднебоковых поверхностях шеи появляются небольшие овальные пятнышки гипопигментации на фоне слегка гиперпигментированной окружающей кожи. Пятнышек бывает несколько, а может быть множество. Эта картина получила название “ожерелье Венеры”, а медицинское ее наименование – сифилитическая лейкодерма. Рисунок лейкодермы сравнивают с кружевом либо с игрой солнечного света, пробивающегося сквозь листву.
Сифилитическая алопеция может быть диффузной – волосы выпадают на всей голове, причем иногда их теряют быстро (“утром они остались лежать на подушке”), а иногда медленно – в течение 1–1,5 мес. К концу этого срока остатки истонченных волос уже не в состоянии закрывать кожу. При мелкоочаговом облысении волосистая часть головы выглядит как “мех, побитый молью”. Выпадают также брови и ресницы. По поводу выпадения волос женщины склонны обращаться к косметологам. До сих пор бывают случаи, когда в косметологических учреждениях проводят лечение по этому поводу, не исследовав кровь на серореакции.
Все наружные проявления сифилиса, расположенные на слизистых оболочках (язвы, эрозии, мацерированные и эрозированные папулы, пустулезные элементы) – словом, все элементы, из которых есть хотя бы скудное отделяемое, заразны. При соприкосновении с ними можно заразиться сифилисом, если на коже или слизистой здорового человека имеются входные ворота – микротравмы. Заразна также кровь больного сифилисом в любой стадии, начиная с инкубационного периода, если она переносится здоровому человеку, и не только гемотрансфузией, но и в случае травмирования кожи или слизистой оболочки иглой или инструментом, на который попала кровь больного.
Здесь уместно остановиться на возможности профессионального заражения медицинского персонала от нелеченного больного сифилисом. Это может произойти при хирургическом вмешательстве в случае ранения рук хирурга и попадания в ранку крови пациента. Описаны случаи заражения патологоанатомов при травмировании рук во время аутопсии. Возможно заражение стоматолога, имеющего микротравмы на руках, при контакте с заразными проявлениями сифилиса на слизистой рта и с кровью пациента. Стоматолог может заразиться не только при прямом контакте с заразными проявлениями (язвочками, эрозиями, эрозивными папулами), но и через инструменты и ручку бормашины, соприкасающиеся с подобными проявлениями, расположенными на губах, на слизистой или в углу рта.
Опасности заражения подвергаются гинекологи и акушерки при родах от необследованной женщины, больной заразной формой сифилиса. Заразны кровь и выделения такой женщины, а также кровь и отделяемое эрозивных элементов, если они имеются у ребенка. В случае, если возможность такого профессионального заражения имела место, следует посоветоваться с венерологом о степени опасности и по его рекомендации провести превентивное лечение дюрантными препаратами пенициллина.
В заключение хочется еще раз напомнить врачам всех специальностей: к любому из вас завтра может постучаться больной сифилисом. Расценивайте это как удачу, поскольку больной излечим. И первое, что нужно сделать, – анализ крови на реакцию Вассермана.
Здравствуйте уважаемые читатели моего блога!
В этой статье я хочу рассказать вам об одной из главной проблеме сифилитической инфекции – об остаточных положительных серологических реакциях крови после лечения сифилиса.
1. Что значит кровь на сифилис?
2. Какие бывают анализы крови на сифилис?
3. Почему часть реакций крови на сифилис после полноценного лечения остаются положительными?
4. Что делать если у меня после лечения остались положительные реакции крови на сифилис?
Что значит кровь на сифилис
О клинических проявлениях сифилиса вы можете посмотреть мой видеоролик, поэтому сейчас я не буду останавливаться на описании признаков сифилиса.
Важно отметить, что какие бы типичные признаки сифилиса не наблюдались у пациента, диагноз сифилиса не может быть выставлен без его подтверждения лабораторным путем!
Проще говоря, что бы окончательно поставить диагноз сифилиса пациенту надо сдать кровь на сифилис. Если реакции положительны, то только тогда врач имеет права выставить диагноз сифилиса. По клиническим признакам выставляют стадию заболевания, но только по клинике диагноз сифилиса выставить нельзя. Это закон!
Таким образом, основой диагностики у пациента сифилиса является сдача им анализа крови на специфические тесты или серодиагостика (от лат. serum — сыворотка и диагностика).
Какие бывают анализы крови на сифилис
Оценка пригодности серологических тестов, являющихся в настоящее время основой лабораторной диагностики сифилиса, базируется на таких понятиях, как чувствительность и специфичность. Чем выше эти показатели, тем ближе к идеальному считается тест.
Помимо диагностики серологический тест должен позволять осуществлять контроль за эффективностью проводимого лечения. В основном проведение серологической диагностики основано на тестировании больных отборочными тестами, после которых идет проверка результатов подтверждающими тестами. Последние используются для различия ложноположительных и ложноотрицательных результатов, полученных в результате скрининга.
Все серологические методы диагностики сифилиса основаны на взаимодействии индикаторного антигена с биопробой, возможно, содержащей антитела к T.pallidum. Различия между тестами определяются природой используемого антигена (трепонемные или нетрепонемные тесты), принципом используемого серологического теста (флокуляция, связывание комплемента, иммунофлуоресценции и др.). При выборе теста также играет роль технические и экономические соображения: техническая простота, возможность автоматизации и финансовая стоимость. Но если вы не врач вам все это в подробностях не нужно.
Основным нетрепонемным тестом остается реакция микропреципитации с кардиолипиновым антигеном (МР), которая является отборочным тестом при обследовании населения на сифилис. Так же у нас применяются зарубежные тесты ВДРЛ (VDRL), РПР (RPR) аналогичные МР как по принципу постановки реакции, так и по чувствительности и специфичности. Этот метод удобен, дешев и используется как основной скрининговый тест, а также для контроля излеченности.
МР нередко дает ложноположительные или ложноотрицательные результаты в отношении сифилиса. Поэтому для подтверждения результатов МР используют трепонемные тесты, обнаруживающие специфические антитела, образующиеся в организме пациента в ответ на инфекцию T.pallidum. Чаще всего у нас в стране применяют:
- иммуноферментный анализ (ИФА / ELISA);
- реакцию пассивной гемагглютинации (РПГА).
В качестве варианта ИФА используют еще метод иммуноблотинга, применяемого в двух вариантах для выявления IgGи IgM антител к возбудителю сифилиса.
Все, выше перечисленные, реакции обладают примерно одинаковой чувствительностью и специфичностью.
Для обозначения степени позитивности серологических тестов на сифилис пользуются системой четырех плюсов: 4+ резко положительная реакция, 3+ положительная реакция, 2+ слабоположительная реакция, 1+ сомнительная реакция.
Важно знать! Что примерно у 85% больных после успешного лечения сифилиса трепонемные тесты остаются положительными в течение нескольких лет, а у некоторых – в течение всей жизни. Контролем излеченноси является нетрепонемный тест – МР или его аналоги.
Почему часть реакций крови на сифилис после полноценного лечения остаются положительными
Однозначного ответа на этот вопрос нет, считается, что это некая иммунная память.

Таким образом, после полноценного лечения от сифилиса у человека могут в течение всей последующей жизни часть реакций на сифилис оставаться положительными. Это нормальное явление. Сифилиса при этом у пациента нет. Человек не опасен, как в половом, так и в бытовом плане. Дополнительно ему лечиться не нужно.
Вот почему все лица, прошедшие лечение от сифилиса, должны находиться на клинико-серологическом контроле в течение различных сроков (от трех месяцев до трех лет) в зависимости от стадии заболевания на момент лечения.
На самом деле, подавляющее большинство пациентов клинико-серологический контроль не проходят. Основные причины этого возросшая в последние годы миграция населения, а также широко распространенное неофициальное лечение сифилиса.
В результате этого часто возникает ситуация, когда человек несколько лет назад переболел сифилисом, пролечился и забыл об этом. А тут ему потребовалось сдать кровь на сифилис, например для госпитализации в стационар. Он сдал кровь, а она положительна. И у человека возникает недоумение и множество вопросов.
Что делать если у меня после лечения остались положительные реакции крови на сифилис
Часть пациентов (болевших сифилисом, прошедших лечение в официальных лечебных учреждениях) знают об этом и, перед тем как обратиться к врачу другой специальности, берут у венеролога заключение. В котором подробно описано, какое лечение прошел пациент, каковы результаты последнего клинико-серологического контроля и даны рекомендации о возможности пребывания пациента в том или ином стационаре и возможности выполнения ему тех или иных процедур.
А что делать если человека не предупредили, что после лечения у него могут остаться положительными реакции на сифилис и возможности обратиться в то учреждение где он проходил лечение, нет. Например, это было давно, в другом городе, в другой стране и т.д.
Совет только один: не паниковать, а спокойно обратиться к врачу дерматовенерологу. Врач в случае необходимости попросит вас дополнительно сдать кровь на другие реакции на сифилис. Если это действительно остаточные реакции (а не новое заражение или не долечивание) выдаст вам официальное заключение об этом. Вы его отнесете своему лечащему врачу (терапевту, хирургу, гинекологу и т.д.) и продолжите спокойно заниматься лечением другой проблемы.
В следующей моей статье вы можете прочитать о других ситуациях с реакциями на сифилис (о ложноположительных реакциях и т.д.).
Напоминаю вам, что вы так же можете задать мне личный ваш вопрос на почту в разделе индивидуальные консультации.
Читайте также:


