От чего появляются родинки на теле вич

Родинки (или, как их называют врачи, невусы) есть на теле практически у каждого человека. Обычно они не причиняют нам никакого беспокойства. Но если родинка растет, меняет цвет, форму, появляются другие неприятные ощущения – это повод как можно скорее показаться врачу-дерматологу и, возможно, даже удалить родинку.
Анна Валентиновна Миченко, кандидат медицинских наук, ведущий научный сотрудник отдела клинической дерматовенерологии и косметологии Московского научно-практического центра дерматовенерологии и косметологии
Отчего на теле появляются возникают новые родинки? Нормально ли это?
Появление родинки может быть обусловлено всего двумя факторами: воздействием ультрафиолетового излучения и генетической программой человека. Кроме того, гормональные перестройки могут способствовать появлению новых и изменению уже существовавших невусов (например, в период пубертата, на фоне беременности, при приёме гормональных эстрогенсодержащих препаратов).
В целом, если у вас на теле появилась пара-тройка новых родинок, это не повод для беспокойства. Тревожный сигнал – когда в течение какого-то времени общее число невусов диаметром больше 2 мм достигло 50 и более штук. Вам стоит срочно показаться врачу.
Когда родинки изменяются?
Во-первых, все приобретенные родинки в первой половине жизни появляются, а во второй половине жизни часть из них исчезает, а часть может равномерно утолщаться, постепенно бледнеть, преобразуясь в шаровидные элементы, которые сохранятся до преклонного возраста.
В-третьих, на фоне беременности, опять же благодаря гормональным изменениям, родинки могут темнеть и увеличиваться. При формировании сомнительных изменений родинок у беременных нецелесообразно откладывать их удаление до родоразрешения.
Все это вполне закономерные изменения, которые, как правило, не имеют признаков перерождения в меланому, хотя отдельные родинки могут приобретать черты диспластического невуса.

Какие изменения родинок должны насторожить – и что делать, если я вижу у себя эти изменения?
Подозрение на меланому вызывают следующие изменения родинок:
Увеличение размера до 6 мм в диаметре и больше,
Изменение цвета: появление темных или светлых участков на поверхности родинки;
Утолщение отдельных участков родинки, изменение ее поверхности или толщины;
Деформация контуров: вместо круглой или овальной форма родинки становится неправильной, неровной;
Появление неприятных ощущений: покраснение кожи вокруг родинки, болезненность, зуд, кровоточивость, образование корочек на поверхности родинки.
Если вы обнаружили у себя хотя бы один-два из этих признаков, как можно скорее запишитесь к врачу-дерматологу, при необходимости – онкологу. Врач внимательно осмотрит вас и проведет дерматоскопическое исследование ВСЕХ образований (не только изменившегося).
В зависимости от результатов исследования, вам будет назначено лечение. При необходимости, врач проведет проведет удаление невуса с гистологическим исследованием для уточнения диагноза.
Памятка. Как записаться к врачу-дерматологу?
Чего ни в коем случае нельзя делать ни с какими родинками?
2. Удалять родинки деструктивными методами в косметическом кабинете (лазером, электрокоагулятором, жидким азотом) без гистологического исследования. Только врач-дерматолог может, осмотрев родинку, принять решение о том, каким методом ее стоит удалять, а гистологическое исследование позволит понять, какова была причина ее изменения и чего вам ожидать в дальнейшем от ваших родинок.
Как врач осматривает родинки? Какие процедуры меня ожидают?
Для того, чтобы удалить родинку, не требуется никаких дополнительных анализов и исследований. В отдельных случаях вам могут назначить предварительный гистологический анализ – не после удаления, а перед ним (например, при очень крупном врожденном невусе).
Как скоро я смогу избавиться от родинки?
Все зависит от характера новообразования, но, если случай не тяжелый, процедура удаления родинки проводится прямо в день обращения. Это малоинвазивная процедура, однако все равно стоит соблюдать определенный режим, чтобы кожа успешно зажила.
Могут ли возникнуть какие-нибудь осложнения после удаления родинки?
Если медицинская манипуляция проведена верно, то удаление родинки проходит без осложнений. Самые частые нежелательные последствия процедуры – покраснение и отек на месте манипуляции, незначительные болезненные ощущения, которые пройдут в течение 1-2 дней после удаления.
Можно ли свести родинку без особых показаний, просто потому что она мне мешает, и я хочу от нее избавиться?
Существует два типа показаний для удаления родинки: медицинские и косметические. Само наличие родинки не является медицинским показанием для ее удаления – но, если родинка мешает вам с косметической точки зрения, врач может ее удалить.
Важно! Иногда характер невуса таков, что при удалении может образоваться косметический дефект, возможно еще более заметный, чем само новообразование. Если вы собрались удалить родинку по косметическим показаниям, обязательно проконсультируйтесь с врачом, чтобы понять, в какой мере вы можете достичь своей цели.
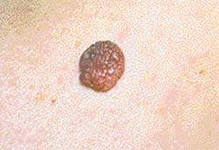
Родинка — это пигментный невус — специфическое образование на коже, относящееся к доброкачественным опухолям, имеющим тенденцию перерождаться в злокачественные.
Родинки (меланоцитные или невоидные образования, невусы) — ограниченные пигментированные пятна или узелки, состоящие из скоплений меланоцитов (клеток, содержащих пигмент меланин) или невусных клеток. Родинки различаются по цвету. Родинки и родимые пятна, происходящие из кровеносных и лимфатических сосудов, окрашены в бледно-розовый или ярко-красный цвет, пигментные — окрашиваются меланином в коричневый или черный цвет.
Родинки бывают разнообразными по размеру: от мелких (с булавочную головку) до размером с детскую ладонь ( родимые пятна). Область родинки желательно не травмировать . Чрезмерное увлечение солнцем является фактором значительного риска малигнизации родинки (превращения в злокачественную опухоль — меланому ). Около 40-50% злокачественных меланом развивается из меланоцитов родимых пятен (остальные — из меланоцитов нормальной кожи); у детей эти опухоли встречаются очень редко и происходят из крупных пигментированных родимых пятен, имеющихся от рождения.
Есть родинки, появляющиеся с рождением, другие появляются в течение жизни. Чаще всего новые родинки возникают в период полового созревания, в течение беременности, во время климакса.Бесцветные родинки, о существовании которых вы раньше и не подозревали, могут темнеть и проявляться.
- Лентиго — плоское равномерно пигментированное пятно от коричнево-бурого до черного цвета. По сравнению с веснушками лентиго темнее и располагаются более редко; кроме того, их окраска не усиливается и число не возрастает под действием солнечного излучения.
- Эпидермо-дермальные невусы обычно плоские, но иногда возвышаются над уровнем кожи. Окраска варьирует от светло-коричневой до почти черной, размеры — от 1 до 10 мм в диаметре.
- Сложные невусы чаще имеют темную окраску и в той или иной степени возвышаются над уровнем кожи.
- Интрадермальные невусы возвышаются над уровнем кожи; их окраска варьирует от телесной до черной, а поверхность может быть гладкой, покрытой волосами или бородавчатой.
- Невусы Сеттона — это пигментные родимые пятна, окруженные кольцом депигментированной (неокрашенной) кожи. Невусы Сеттона исчезают спонтанно и лишь в редких случаях дают начало меланомам.
- Диспластические невусы — это пигментированные пятна неправильной формы и с нечеткими границами, слегка возвышаются над уровнем кожи, окраска их варьирует от рыжевато-коричневой до темно-бурой на розовом фоне.
Свои родинки надо регулярно осматривать. С появлением каждой новой родинки необходимо обратиться к дерматологу.
Росту родинок и родимых пятен способствует травматизация, раздражение, мацерация: во время бритья мужчины повреждают родинки, а женщины раздражают их, выдергивая волосы. Не оставляйте без внимания изменения кожного покрова, возникшие без видимых причин — будь это узелковые образования, потемневшие участки, найдите время и посетите дерматолога.
Плоские родинки от розового до темно-коричневого цвета относятся к самым безобидным. Эти родинки не травмируются и не создают неудобств. Единственное, о чем нужно помнить — это защита таких родинок (на открытых участках тела) от солнечных лучей, использование кремов с солнцезащитным фильтром. К выпуклым родинкам, тем более, если они часто задеваются одеждой, нужно относиться более внимательно. Если они есть на спине и на других недоступных вашему взгляду местах, то наблюдение нужно поручить кому-нибудь из близких. Если произойдут какие-то перемены — родинка станет больше, из плоской превратиться в выпуклую или изменит свои очертания (это нередко случается у обладателей шоколадного загара после пляжного сезона), надо сразу же обратиться к специалисту. Отличить доброкачественную родинку от недоброкачественной сможет любой опытный дерматолог, который в случае необходимости может отправить на консультацию к онкологу. Невусы могут появляться при стрессовых состояниях организма, во время беременности. Но основным и самым мощным толчком к развитию новых и перерождению в недоброкачественные уже имеющихся родинок чаще всего служат солнечные лучи, а точнее содержащийся в них ультрафиолет.
Часто родинки травмируются во время мытья. Это тоже не очень хорошо. Раковые клетки в невусах, если они там присутствуют, плохо связаны между собой, при травмах они легко разносятся с кровью по всем органам. Если на теле много родинок — мыться только мягкой губкой. А выступающие родинки мыть руками.
Вышеперечисленное может служить показанием к удалению невуса. Метод удаления хирургическим лазером.
Получить справочную информацию, а также записаться на процедуру можно по телефону: 956-70-86



О каких болезнях могут рассказать родинки и почему они не любят солнце?
Родинки на лице придавали дополнительный шарм и очарование Мэрилин Монро, Синди Кроуфорд и прочим мировым красавицам. В XVII- XVIII веках европейские аристократки специально ставили мушки на лице и груди, чтобы казаться мужчинам привлекательнее. Но медики на эту красоту смотрят под другим углом: практически все меланомы развиваются на месте родинок.

В Витебской области за последние пять лет заболеваемость меланомой выросла на 5,8%. В регионе ежегодно выявляется около тысячи случаев злокачественных новообразований кожи.
Не случайно в областном центре дерматовенерологии и косметологии открыт кабинет оптической диагностики пигментных новообразований кожи.
Карты в руки
В кабинете изучают каждое пятнышко на теле пациента – обычные родинки, кератомы, гемангиомы (сосудистые звездочки), паппиломы. Даже составляют своеобразную карту – с помощью дерматоскопа врач изучает подозрительные участки, полученные данные обновляет и сравнивает каждые 3-6 месяцев. Это позволяет уловить момент, когда обычная родинка начнет перерождаться или появляться новые элементы.
В этом году к дерматологам в День профилактики меланомы обратилось 893 пациента, на дообследование к онкологам направлено 60 пациентов, в том числе 5 – с подозрением на меланому.
С недавних пор на вооружении витебских дерматологов появился еще и сиаскоп.
– С помощью этого высокотехнологичного аппарата проводим спектрофотометрический анализ пигментных пятен, который незаменим для раннего выявления таких злокачественных новообразований, как меланома. Сиаскопия помогает быстро и безоперационно увидеть распределение и концентрацию эпидермального и дермального меланина, гемоглобина и коллагена. В дальнейшем это позволяет наблюдать динамику развития новообразования, – рассказал о высокотехнологичной новинке главврач учреждения Виктор Спиридонов.
Также он сообщил, что сегодня в центре активно используется телемедицина, в т. ч. теледерматоскопия. Этот современный подход дает возможность витебским дерматологам дистанционно – посредством телекоммуникаций и высокоточных изображений пораженных участков кожи – установить или подтвердить диагноз, дать рекомендации по лечению пациента, пришедшего на прием к врачу общей практики или районному специалисту.

– На протяжении 10 лет в области проводится акция по ранней диагностике меланомы. В этом году к дерматологам в День профилактики меланомы обратилось 893 пациента, на дообследование к онкологам направлено 60 пациентов, в том числе 5 – с подозрением на меланому. Внедрение скрининга новообразований кожи позволяет дерматологам и косметологам проводить раннюю диагностику рака кожи, дифференцировать доброкачественные, предраковые и злокачественные новообразования, что уменьшает поток обращений к онкологам, – подчеркнул Виктор Ефимович.
– Контролировать появление родинок практически невозможно: сколько их заложено, столько и будет, большую роль играет наследственный фактор.
Надо помнить, что меланома не всегда развивается на месте родинок, поэтому необходимо осматривать кожу и при малейшем подозрении обращаться к врачу.
За любым новообразованием на коже надо следить, не травмировать, не подвергать излишней инсоляции, чтобы не было перерождения в злокачественную опухоль, – подчеркнул специалист.
Появление пигментных образований на коже иногда связано с определенными нарушениями. Например, сосудистая гемангиома на теле может служить своеобразным признаком заболеваний печени, множественные кератомы на коже – значит, непорядок с кишечником.
Не меньшего внимания заслуживают и белые пятна. Они свидетельствуют о различных недугах. Таких пациентов витебские дерматологи также берут на учет.
– Одна из основных причин депигментации – нарушение работы щитовидной железы, которая в основном ответственна за выработку пигментов. Также спровоцировать могут инфекции желудочно-кишечного тракта и половой сферы, гормональные сбои у женщин, глистные инвазии у детей. Даже банальные травмы и ссадины могут оставить после себя белый след. Поэтому витилиго требует комплексного подхода, – обратил внимание Евгений Либартович.
Проблема еще в том, что большинство людей пытаются избавиться от этого изъяна с помощью загара, что ни в коем случае нельзя делать, ведь, наоборот, запускается аутоиммунный процесс, и пятен станет еще больше. Ультрафиолетовые лучи действительно применяются при лечении депигментации, в том числе и витебскими дерматологами. Однако это не агрессивное солнце или солярий, а специальная УФБ-камера, которая минимизирует негативное воздействие лучей, оставляя только положительный эффект.
Загар смоется, а проблемы останутся
Дерматологические проблемы, как показывает практика, нередко обусловлены и типичными ошибками в уходе за кожей. Вот что говорят специалисты.
В период агрессивного солнца обязательно использовать фотозащитные крема.
Еще одно правило: летом для лица можно использовать только увлажняющий (а никак не питательный) крем, и наносить его следует минимум за полчаса до выхода на улицу. Еще хуже, когда находятся под палящим солнцем после приема обезболивающих препаратов или антибиотиков, от этого кожа моментально сгорает, шелушится и образуются пигментации. Оказывается, даже морковный сок, витамин А усиливают негативное влияние УФ-лучей на кожу.
При том, что медики советуют не увлекаться соляриями – такой искусственный загар повышает риск развития меланомы на 75%, базалиомы на 150% – не все их предупреждения слышат. Более того, женщины забывают или не знают, что солярий нельзя посещать во время приема противозачаточных гормональных препаратов, антибиотиков.
– Тем, у кого много родинок, светлая кожа или депигментация, в сезон активного солнца или при выезде в жаркие страны надо обязательно защищать кожу, не рисковать здоровьем, – резюмировал дерматолог.
В группе риска развития рака люди:
- со светлыми кожей и волосами, голубыми, зелеными глазами, быстро обгорают на солнце;
- старше 40 лет (меланома чаще обнаруживается у людей в возрасте 40 – 60 лет);
- имевшие солнечные ожоги, особенно в детстве и подростковом возрасте;
- с большим количеством родинок, особенно в местах возможной травматизации;
- чья работа или образ жизни связаны с длительным пребыванием на солнце (строители, сельскохозработники и пр.);
- частые посетители соляриев;
- с диагностированными в прошлом злокачественными формами кожных новообразований;
- у ближайших родственников которых (родителей, брата, сестры) был рак кожи, в т.ч. меланома;
- перенесшие трансплантацию тканей или органов, пациенты с ВИЧ.
Родинки, которые должны насторожить:
– асимметричные, имеющие неровные края;
– кровоточивая поверхность с возможными узелками;
– меняющие окраску, с вкраплениями различных цветов, особенно черного;
– размером более 6 мм в диаметре (хотя ранняя меланома часто меньше 5 мм);
– вокруг невуса потемнение или покраснение кожи;
Кожа — самый крупный орган тела и первая линия защиты от внешних инфекций. Когда эта защита прорвана — через порезы или царапины, — тело становится уязвимым для инфекций. Проблемы с кожей, волосами и ногтями могут быть первым сигналом о том, что у человека что-то не так со здоровьем.
Исследования показывают: больше половины людей, живущих с ВИЧ, отмечают проблемы с кожей. Не все эти проблемы требуют немедленного вмешательства, но, если есть сомнения, лучше проконсультироваться с вашим лечащим врачом.
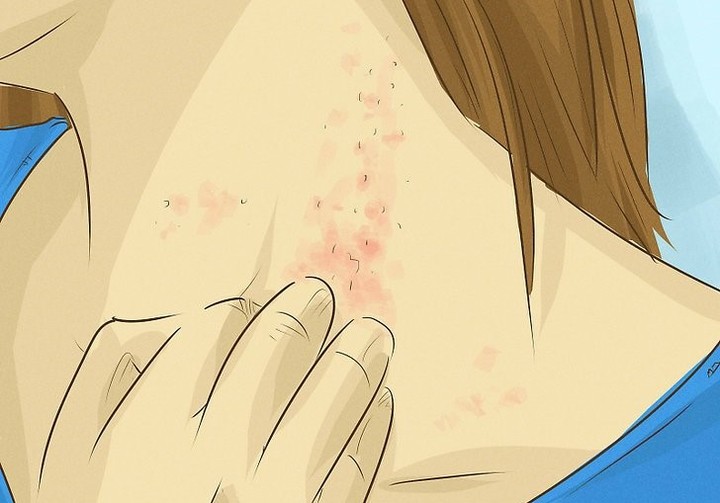
Какие причины вызывают проблемы с кожей?
Бактериальные инфекции, включая Staphylococcus aureus — золотистый стафилококк, который может вызывать различные гнойничковые заболевания кожи, а в некоторых случаях приводить к развитию сепсиса и другим грозным заболеваниям, таким как менингит, пневмония и т.д. Большая часть из них лечится антибиотиками в форме мазей или таблеток. Но есть штаммы микроорганизма, устойчивые к действию антибиотиков.
Вирусные инфекции, включая бородавки, контагиозныого моллюска и герпетические язвы. Лечение может включать прижигание или замораживание жидким азотом в случае бородавок и антивирусные препараты в других случаях.

Грибковые инфекции могут поражать не только кожу, но и ногти на ногах и руках, обычно лечатся мазями, а в агрессивных случаях таблетками.
Рак кожи может проявляться в виде родинок странной формы, красных бугорков и обесцвечивания кожи и должен быть обследован дерматологом. Лечение в этом случае варьируется от простейших операций по удалению новообразования до химиотерапии или лучевой терапии. Один из видов раковых заболеваний, называемый саркомой Капоши, наиболее часто встречается среди людей с пониженным количеством CD4-клеток (как правило, менее 200 кл/мкл), но также может появиться и у людей, показатели которых в норме. Наиболее действенная профилактика в этом случае — держать ВИЧ под контролем и укреплять свою иммунную систему. Тем не менее, лечением саркомы Капоши являются химио- и лучевая терапия или использование специальных гелей.
Псориаз, вызванный гиперактивностью иммунной системы, приводит к возникновению шелушащихся красных пятен, обычно вблизи суставов. Обычно лечится с использованием стероидных препаратов или кремов. Похожее заболевание — экзема — тоже лечится кремами, но хроническое шелушение или пропадание волосяного покрова могут потребовать использования лосьонов и лечебных ванн.
Могут ли препараты АРВТ вызывать проблемы с кожей?
Кожная сыпь — довольно частый побочный эффект, который возникает у людей, начинающих прием ННИОТ (ненуклеозидных ингибиторов обратной транскриптазы), таких как эфавиренз, интеленс, невирапин и рилпивирин. Сыпь обычно проходит сама собой в течение пары недель и не требует особого лечения.
НИОТ (нуклеозидные ингибиторы обратной транскриптазы), такие как абакавир, известны тем, что часто вызывают сыпь, а также могут вызывать серьезное осложнение — реакцию гиперчувствительности, которая развивается примерно у 5 % принимающих их людей. Специальный тест крови поможет определить, кто находится в группе риска появления аллергических реакций, еще перед началом приема препарата. Если у вас проявляется аллергическая реакция, вам никогда не следует принимать абакавир снова.

Некоторые ингибиторы протеазы (ИП) могут вызывать кожные высыпания, это такие препараты, как дарунавир, фосампренавир. Такие ИП, как атазанавир и индинавир, могут также вызвать желтуху — иными словами, пожелтение кожи и слизистых оболочек. Однако желтуха может быть проявлением серьезных нарушений в работе печени, а значит, следует сразу же обратиться к вашему лечащему врачу для обследования.
Такой класс препаратов, как ингибиторы интегразы, также могут вызывать кожную сыпь. Это является наиболее частым побочным эффектом в случае приема таких препаратов, как ралтегравир, элвитегравир и долутегравир.
В последнее время обесцвечивание (или гиперпигментация) кожи и ногтей наблюдается у некоторых пациентов, принимающих зидовудин и эмтрицитабин. Чаще этот побочный эффект встречается у пациентов с темным цветом кожи.
Простые советы:
Накладывайте повязки на царапины и порезы, чтобы облегчить заживление и предотвратить инфицирование.
Поддерживайте вашу иммунную систему и следите за уровнем CD4-клеток, чтобы избежать проблем с кожей.
Используйте крем от загара с SPF 30 или больше. Не стоит находиться на солнце во время приема препаратов, так как они делают вашу кожу более уязвимой к той части спектра, которая вредна для нее. Проконсультируйтесь с вашим лечащим врачом, если сомневаетесь.
ВИЧ сам по себе может вызывать сухость кожи, как и определенные препараты. Хорошей идеей будет использование увлажняющего лосьона каждый раз после приема душа.
Расскажите вашему лечащему врачу о возникновении любых проблем с кожей, а также предоставьте ему информацию о том, как менялись форма и размер беспокоящих вас родинок или обесцвеченных участков кожи.
Родинки или невусы имеются на теле у всех людей. Одни из них присутствуют на коже с рождения (редко), другие появляются в процессе жизни.
- Невусы часто неотличимы от меланомы – злокачественной опухоли, которая также развивается из меланоцитов.
- Меланома может развиваться в пределах давно существующего доброкачественного невуса.
- Наличие у пациента диспластического невуса с атипичными признаками свидетельствует о высокой вероятности развития меланомы.
Меланома – одна из самых агрессивных опухолей.
Она является основной причиной смертности у пациентов со злокачественными новообразованиями кожи.
В России ежегодно регистрируется около 10 000 новых случаев меланомы.
Как отличить безобидный доброкачественный невус от меланомы? Необходим регулярный осмотр кожных покровов онкологом или дерматологом и наблюдение за имеющимися и появляющимися образованиями кожи.
Простого осмотра недостаточно: с 90-х годов в арсенале онкологов появился новый метод, который позволяет значительно улучшить диагностику злокачественных образований кожи, прежде всего меланомы. Это – дерматоскопия.
Дерматоскопия – простой, эффективный и неинвазивный (т.е. без нарушения целостности кожи) метод исследования образований кожи с помощью оптического прибора – дерматоскопа. Это сочетание мощной лупы и источника яркого освещения. Чтобы заглянуть через роговой слой эпидермиса, сделать его прозрачным, используют либо иммерсионную среду (гель, масло, жидкость) с контактным дерматоскопом или кросс-поляризованный свет – бесконтактный дерматоскоп. Также специалисты применяют гибридные приборы.
Врач получает детальное изображение кожного новообразования и на основе данных о структуре, цвете, размере, границах, сосудистом рисунке объекта, делает вывод о степени безопасности родинки. Если при дерматоскопии выявлены признаки злокачественности, пациенту порекомендуют биопсию образования.
Области применения дерматоскопии в онкологии:
- мониторинг пигментных образований кожи, включая образования малых размеров;
- диагностика меланомы, базальноклеточного и плоскоклеточного рака кожи.
Людям, у которых много родинок и появляются новые, необходима консультация онколога с дерматоскопией всех образований. После диагностики врач определяет необходимую кратность обследования и решает вопрос целесообразности биопсии.
Люди, имеющие кровных родственников с диагнозом меланомы, должны обследоваться каждые 6 месяцев.
Дерматоскопия должна быть выполнена всем пациентам, планирующим удалять родинки, бородавки, папилломы и другие образования на коже!
Также дерматоскопия необходима, если существующая длительное время (с детства) родинка вызывает беспокойство: зудит, шелушится, кровоточит, увеличилась в размере, уплотнилась, поменяла цвет.
Посетить онколога и провести дерматоскопию следует в следующих случаях:
- родинка стала расти;
- изменились цвет или форма родинки;
- частая травматизация родинки;
- зуд, боль, шелушение и другие неприятные ощущения в зоне образования кожи;
- на родинке появились пятна или изъязвление;
- поверхность невуса мокнет или кровоточит;
- если на неповрежденной коже появилось пигментное образование.
Регулярно проходить дерматоскопию должны пациенты с высоким риском развития меланомы.
- люди со светлой кожей;
- пациенты старше 60 лет;
- люди, длительно пребывавшие на солнце (и даже 1-кратно посетившие солярий!);
- пациенты с родимыми пятнами диаметром более 6 см;
- люди с врожденными невусами;
- пациенты, имеющие диспластические невусы;
- родственники пациентов с диагнозом меланомы, рака кожи;
- люди с многочисленными пигментными образованиями кожи;
- пациенты, прооперированные ранее по поводу злокачественных образований кожи;
- люди, которые подвергались воздействию радиации;
- люди с иммуносупрессивными состояниями (пациенты с сахарным диабетом; прошедшие химиотерапию или лучевое лечение; пациенты, получающие иммуносупрессирующую терапию по поводу системных заболеваний и после хирургической трансплантации органов, ВИЧ-больные и инфицированные);
- беременные.
Врачи-онкологи не рекомендуют лечить невусы самостоятельно – прижигать, удалять, шлифовать или осветлять образования. Самолечение часто приводит к развитию осложнений: ожогам, кровотечению, образованию грубых рубцов.
Самолечение – это потеря времени. Когда пациент с меланомой откладывает визит к онкологу, он рискует своей жизнью. Обязательно требуйте направления любого удаленного образования на гистологическое исследование, как это делается в нашем центре МЕДСКАН.
Дерматоскопию в наших центрах проводит врач-онколог. Врач выслушивает жалобы пациента, задает уточняющие вопросы, осматривает и пальпирует образование. После этого доктор приступает к дерматоскопии.
Врач наносит на образование кожи небольшое количество геля и прикладывает дерматоскоп. С помощью прибора он осматривает родинку и оценивает ее по необходимым критериям: симметричность, цвет, однородность, границы, сосудистый рисунок, структуры и др. Затем врач составляет и выдает пациенту протокол дерматоскопии с предположительными диагнозами и рекомендациями.
Процедура безболезненна и безопасна для пациента.
Подготовка к процедуре:
Дерматоскопия не требует специальной подготовки. Если до обследования вы наносили на беспокоящий участок кожи лекарственное средство, крем или мазь, в день обследования не делайте этого.
Диагностика в среднем занимает 15 минут.
Сразу после обследования вы получаете медицинское заключение. Врач сообщает, требуется пациенту биопсия или динамическое наблюдение, и назначает дату следующего осмотра.
Оборудование для дерматоскопии
Для диагностики используется специальный оптический прибор – дерматоскоп. Аппарат оснащен источником света и оптической системой, которая позволяет увеличить образование на коже в десятки раз. В отличие от обычного светового микроскопа дерматоскоп позволяет исследовать не только поверхностный рельеф кожи, но и внутрикожные структуры до сосочкового слоя дермы включительно.
Доказано, с применением дерматоскопа диагностика меланомы в мире увеличилась на 30%
В центре МЕДСКАН диагностика образований кожи проводится с помощью контактных иммерсионных дерматоскопов Heine и KAWE – признанного европейского лидера в этой области. Современные приборы обеспечивают высокое оптическое качество. Риск занести инфекцию во время исследования отсутствует: части аппарата, контактирующие с кожей, стерилизуются сертифицированными антисептиками.
Мелконян Лиа Эдуардовна – врач-онколог, хирург, терапевт. Ведет прием пациентов с заболеваниями кожи и мягких тканей. Выполняет дерматоскопию, биопсию, хирургическое, радиоволновое и фотодинамическое лечение новообразований. Член Российского Общества Онкологов. Член Российского Общества Хирургов. Стаж работы – более 7 лет.
Олькин Дмитрий Борисович – врач-онколог с опытом работы более 7 лет. Оказывает квалифицированную помощь пациентам с меланомой и другими онкологическими заболеваниями в соответствии с международными стандартами. Член Европейского общества онкологов (ESMO). Член Американского общества онкологов (ASCO).
Калакутская Наталья Львовна – врач-онколог, хирург со стажем работы более 22 лет. 18 лет лечит и оперирует пациентов онкологического профиля.
- Квалифицированные врачи-онкологи. Дерматоскопию выполняют онкологи с большим практическим опытом. Обследование проводится в соответствии с международными стандартами, поэтому результаты диагностики будут точными, а рекомендации – грамотными и эффективными.
- Обследование в профильном онкологическом центре. Если при дерматоскопии врач выявит признаки злокачественного новообразования, возможно выполнение биопсии, дальнейшее обследование и лечение в МЕДСКАН.
- Качественное оборудование. Дерматоскопия и другие диагностические мероприятия проводятся с применением современного оборудования экспертного класса. Аппараты проходят проверку на исправность и регулярно обновляются.
- Экономия времени! В центрах МЕДСКАН вы можете пройти дерматоскопию без очередей уже в день обращения!
Читайте также:


