Может быть выкидыш из за трихомониаза

Трихомониаз(https://www.cdc.gov/std/trichomonas/default.htm) (или трихомоноз) — это широко распространенное заболевание, передающееся половым путем (ЗППП). Оно возникает из-за заражения простейшим микроорганизмом под названием Trichomonas vaginalis. Поскольку симптомы трихомониаза варьируются, большинство зараженных не могут самостоятельно определить у себя наличие этого заболевания.
Трихомониаз — это наиболее распространенное излечимое заболевание, передающееся половым путем. По оценкам специалистов, в США количество зараженных составляет 3,7 млн человек. Однако симптомы этого заболевания проявляются только примерно у 30 % заболевших. Инфекция чаще встречается у женщин, чем у мужчин. Пожилые женщины страдают от нее чаще, чем молодые.
Во время секса микроорганизмы передаются от зараженного человека к здоровому. У женщин чаще всего поражаются нижняя часть половых органов (вульва, влагалище, шейка матки или уретра). У мужчин — внутренняя часть пениса (уретра). Во время секса микроорганизмы попадают из пениса во влагалище или из влагалища в пенис. Они также могут попасть из одного влагалища в другое. Микроорганизмы могут поражать и другие части тела, например, руки, рот или анус. Пока неизвестно, почему у некоторых зараженных людей симптомы трихомониаза возникают, а у других — нет. Вероятно, это зависит от возраста и общего состояния здоровья человека. Даже при отсутствии симптомов носитель заболевания может передать его другим.
Примерно у 70 % зараженных людей не наблюдается признаков или симптомов этого заболевания. При возникновении симптомы могут варьироваться от легкого раздражения до сильного воспаления. У некоторых людей симптомы появляются через 5–28 дней после заражения. У других симптомы появляются намного позже. Симптомы могут появляться и исчезать.
Симптомы заболевания у мужчин:
- зуд или раздражение внутри пениса;
- жжение после мочеиспускания или эякуляции;
- выделения из пениса.
Симптомы заболевания у женщин:
- зуд, жжение, покраснение или болезненность половых органов;
- дискомфорт при мочеиспускании;
- изменение выделений из влагалища (меняется запах или количество), они могут стать прозрачными, белыми, желтоватыми или зеленоватыми с непривычным запахом рыбы.
Наличие трихомониаза может вызвать неприятные ощущения при занятии сексом. Без лечения заболевание может длиться несколько месяцев или даже лет.
Трихомониаз увеличивает риск заражения другими инфекциями, передающимися половым путем. Например, трихомониаз может вызвать воспаление половых органов, это облегчает заражение ВИЧ или передачу ВИЧ(https://www.cdc.gov/std/hiv) сексуальному партнеру.
У беременных женщин с трихомониазом(https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm) чаще других рождаются недоношенные дети (происходят преждевременные роды). Кроме того, дети, рожденные такими матерями, чаще имеют низкий вес при рождении (менее 2,5 кг).
Диагностику трихомониаза невозможно провести только на основании внешних симптомов. Поэтому обратитесь в медицинское учреждение, где вас осмотрят и сделают лабораторные анализы.
Для лечения трихомониаза используются специальные препараты (метронидазол или тинидазол). Они выпускаются в виде таблеток. Эти препараты безопасны для беременных. После их приема не рекомендуется употреблять алкоголь в течение 24 часов.
Человек, излечившийся от трихомониаза, может заболеть им снова. Примерно каждый пятый выздоровевший заражается снова в течение 3 месяцев после окончания лечения. Чтобы избежать повторного заражения, вам необходимо убедиться, что лечение прошли все сексуальные партнеры. Кроме того, необходимо подождать 7–10 дней после окончания лечения и только после этого снова заниматься сексом. Если симптомы появились опять, необходимо пройти повторное обследование.
Единственный способ избежать ЗППП — не заниматься вагинальным, анальным или оральным сексом.
Если вы сексуально активны, то для снижения вероятности заражения трихомониазом:
- поддерживайте длительные взаимные моногамные отношения с партнером, который прошел обследование и у которого результаты анализов на ЗППП отрицательные;
- правильно используйте латексные презервативы каждый раз, когда вы занимаетесь сексом. Это может понизить вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые презервативом, поэтому презервативы не могут полностью защитить вас от трихомониаза.
Вы также можете заранее обсудить с новым сексуальным партнером потенциальный риск появления ЗППП. И по результатам этой беседы принять взвешенное решение с учетом риска, который вы готовы допустить в своей сексуальной жизни.
Если у вас или кого-то из ваших знакомых есть вопросы о трихомониазе или любом другом ЗППП, обратитесь к врачу.
Многие будущие мамы недоумевают, когда им назначают анализы на инфекции, передающиеся половым путем: зачем перестраховываться, если вроде бы все в порядке? К сожалению, эти заболевания в наше время довольно распространены и часто протекают бессимптомно. Между тем среди них есть и такие, которые могут отрицательно повлиять на ход беременности, роды и здоровье малыша. Именно поэтому данные болезни заслуживают особого разговора.
Виновником болезни является влагалищная трихомонада (Trichomonas - vaginalis) — одноклеточный организм, поражающий слизистую оболочку влагалища и уретры (мочеиспускательного канала). Это единственный паразит, способный существовать в половых органах человека.
Обязательным условием жизнеспособности трихомонады является наличие влаги: при высушивании она быстро погибает, во влажной среде выживает до нескольких часов (например, на стенках ванн, бассейнов, сиденьях унитазов). Кроме того, она неустойчива также ко многим другим факторам окружающий среды: повышению температуры более 40°С, прямым солнечным лучам, воздействию антисептических средств и проч. Трихомониаз — единственное из венерических заболеваний, возможность бытового заражения которым доказана, хотя такая вероятность ничтожно мала. Заражение трихомониазом может произойти при ношении чужого белья, пользовании общим полотенцем, мочалкой. В большинстве же случаев заражение происходит при генитальных половых контактах. Заражение при оральном и анальном сексе маловероятно.
Продолжительность инкубационного периода трихомониаза (времени, которое проходит от заражения до первых проявлений болезни) может колебаться в пределах от 2 дней до 2 месяцев.
Еще несколько лет назад после инкубационного периода развивались острые симптомы трихомониаза, которые заставляли женщину немедленно обратиться к врачу. При этом женщины жаловались на очень сильный зуд и боли во влагалище, наружных половых органах и при мочеиспускании; обильные пенистые желто-зеленые с неприятным запахом выделения из половых органов; чувство тяжести и жара внизу живота; частый стул. Как правило, нарушалось общее состояние: поднималась температура тела, появлялась слабость, утомляемость. Слизистая на половых органах приобретала яркий красный цвет, даже с точечными кровоизлияниями.
Трихомониаз, по мнению большинства врачей, не относится к тем заболеваниям, которые могут оказать губительное влияние на плод; он не вызывает пороки развития у плода. Но, разумеется, трихомониаз при беременности — состояние крайне нежелательное. Причин этому несколько.
Во время первого же гинекологического осмотра врач берет так называемый общий мазок для бактериоскопического исследования. Для анализа на трихомониаз берут выделения из заднего свода влагалища. Лучше, если этот анализ делается немедленно: биение ресничек трихомонады и высокая подвижность овальных микроорганизмов хорошо заметны под микроскопом, а результат исследования готов уже через 20 минут. Этот вид диагностики позволяет установить общее количество микробов и степень выраженности воспалительной реакции. Если мазок исследуют после высушивания и окрашивания, то результат чаще всего отрицательный, т.к. трихомонада при высушивании теряет свою подвижность и специфическую форму. При этом возможны диагностические ошибки, поскольку клетки эпителия влагалища могут быть приняты за трихомонад.
Наиболее точным методом на настоящий момент считается полимеразная цепная реакция (ПЦР). В ходе нее определяется, есть ли во влагалищном отделяемом ДНК трихомонады. Точность этого исследования составляет около 95%, а делается анализ за 1 —2 дня.
В сомнительных случаях при диагностике трихомониаза дополнительно может использоваться метод прямой иммунофлюоресценции (ПИФ) — для выявления антител к возбудителю инфекции в крови больного.
Трихомониаз (он же трихомоноз) — это одна из самых распространенных в мире инфекций, передающихся половым путем. Считается, что трихомониазом заражено 10% населения земного шара. По данным ВОЗ, это заболевание ежегодно регистрируют примерно у 200 млн. человек. Причем среди зарегистрированных больных женщин в четыре раза больше, чем мужчин.
Основной группой лекарственных средств, применяемых при лечении трихомониаза, являются производные имидазола (МЕТРОНИДАЗОЛ, 0РНИДА30Л, ТИНИДАЗОЛ, НАКСОДЖИН, АТРИКАН). Препараты этой группы категорически противопоказаны до 12 недель беременности, в связи с их возможным отрицательным влиянием на плод. После 12 недель в некоторых случаях возможно применение этих препаратов короткими курсами. Такая терапия менее эффективна, чем обычный курс, и чаще дает рецидивы, но все же необходима во время беременности. При такой тактике лечения существенно уменьшается медикаментозная нагрузка на организм матери и плода. До 12 недель беременности лечение проводят только местными (вагинальными) препаратами (КЛОТРИМАЗОЛ, ГИНЕЗОЛ, БЕТАДИИ).
Для успешного лечения трихомониаз; необходимо начинать лечение немедленно после выявления заболевания, обязательно обследовать и лечить половых партнеров, в период лечения избегать незащищенных половых контактов, в связи с возможностью повторного инфицирования.
Женщины с трихомониазом рожают в специальных обсервационных отделениях. Новорожденных лечат после обследования при выявлении этого заболевания. Всем пациентам после окончания лечения проводятся контрольные исследования мазков на трихомонаду. Первый контроль осуществляют сразу после завершения лечения, два последующих — после каждой менструации, а у беременных — ежемесячно 3 раза. Спустя 4 недели после окончания лечения для контроля можно использовать ПИФ (анализ крови на антитела). Надо иметь в виду и то, что, даже полностью вылечив, можно очень легко заразиться им вновь.
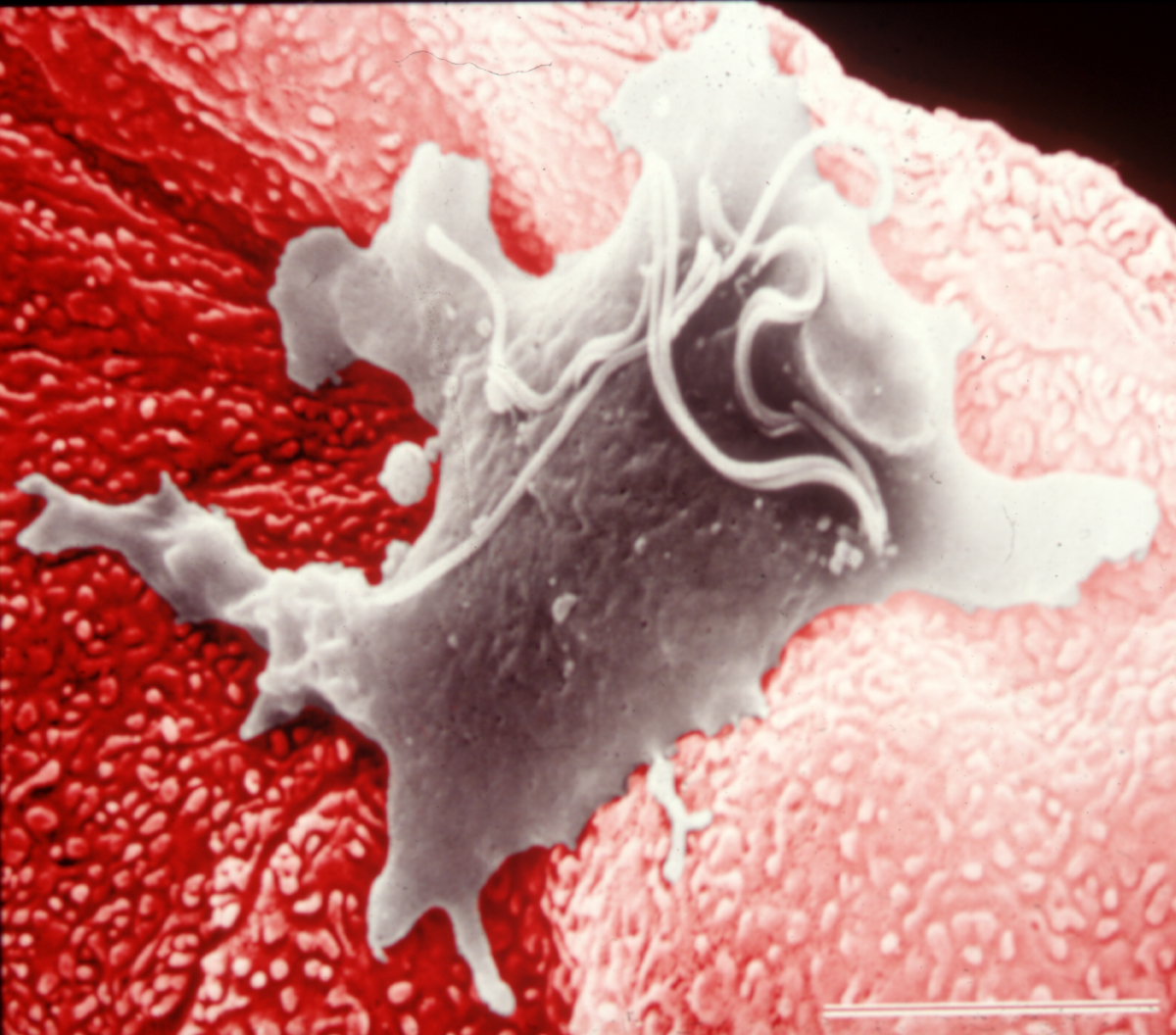
Трихомониаз (трихомоноз) вызывается простейшими рода Trichomonas. В норме в ротовой полости обитают Т. tenax, в толстой кишке – T. hominis. Влагалищные паразиты – Trichomonas vaginalis, являются патогенными для человека и вызывают трихомониаз, для которого характерно комплексное поражение мочеполовой системы.
Заболевание передается половым путем, от матери плоду при прохождении через родовые пути, редко возможен контактно-бытовой путь передачи – через полотенца, губки, контаминированные поверхности. В среднем 25% женщин и мужчин, ведущих активную половую жизнь, инфицированы трихомонадами. Возможно как бессимптомное носительство, так и клинически выраженное течение заболевания. Носители T. vaginalis представляют большую эпидемиологическую опасность. Заболевание встречается повсеместно и с одинаковой частотой возникает у мужчин и женщин. У девочек трихомонадная инвазия встречается крайне редко. Инкубационный период обычно составляет от 4 до 28 дней у примерно 50% инфицированных лиц, но может сокращаться до 1-3 дней.
Реализация патогенных и вирулентных свойств T. vaginalis зависит от состояния иммунной, нервной, эндокринной систем инфицированного человека.
Существуют различные клинические классификации мочеполового трихомониаза. В зависимости от длительности заболевания и интенсивности реакции организма на внедрение возбудителя, различают следующие формы трихомониаза:
- свежий - острый, подострый, торпидный (малосимптомный);
- хронический (торпидное течение и давность заболевания свыше двух месяцев);
- трихомонадоносительство (при наличие трихомонад в отделяемом из влагалища отсутствуют объективные и субъективные симптомы заболевания).
Особенностью течения трихомониаза на современном этапе является то, что яркие клинические проявления заболевания встречаются все реже, преобладают вялотекущие, малосимптомные формы.
Местом внедрения трихомонад (входными воротами) у женщин является слизистая влагалища. Затем постепенно они попадают в уретру, парауретральные ходы и цервикальный канал. Возникают вульвиты, вестибулиты, бартолиниты, аднекситы, пиосальпингиты, кольпиты, эндометриты, эндоцервициты, эрозии шейки матки, циститы, уретриты. Могут иметь место и тубоовариальные образования. Для мочеполового трихомониаза характерно многоочаговое поражение мочеполовой системы и возникновение осложнений, в том числе первичного и вторичного бесплодия, неразвивающейся беременности и самопроизвольных выкидышей.
Наиболее часто трихомониаз у женщин выражается как острый или подострый диффузные вагиниты. Симптомы – зуд, жжение, дизурические расстройства, боли при половых актах, в 75% случаев – серозно-гнойные, пенистые желто-зеленые тягучие выделения. Характерно скопление экссудата на задней стенке свода влагалища, стенки влагалища гиперимированы, слизистые воспалены. Для тяжелых форм характерны множественные кровоизлияния, эрозии слизистой оболочки. Примерно у 2% пациенток могут быть обнаружены незначительно выраженные геморрагии на слизистой влагалища, шейки матки и цервикального канала ("клубничное проявление"). Острые воспалительные явления могут постепенно стихать произвольно или под влиянием неспецифического лечения, и трихомонадный вульвовагинит переходит в подострую, а затем и хроническую стадию. При хроническом течении болезни преобладает слабовыраженная симптоматика. Хронический трихомонадный вульвовагинит течет волнообразно, обострения чередуются с ремиссиями, больные женщины жалуются на обострения накануне и после менструации. В 14% случаев наблюдается восходящий трихомониаз.
Вплоть до 25-50% инфицированных женщин имеют бессимптомное носительство (при нормальных значениях рН влагалища 3,8-4,2 и относительно нормальной вагинальной флоре). Клинические симптомы развиваются только у половины таких пациенток в течение 6-ти месяцев, последующих за первичным обращением. Носительство может быть транзиторным.
У мужчин местом обитания T. vaginalis является уретра, предстательная железа и семенные пузырьки. Мужской трихомониаз часто протекает бессимптомно или со стертыми симптомами, что связано с удалением значительной части трихомонад при мочеиспускании. Наиболее выраженным клиническим проявлением заболевания у них являются уретро- и везикулопростатиты. Значительно реже развиваются орхиты и орхоэпидидимиты, что, как правило, обусловлено смешанной трихомонадно - бактериальной урогенитальной инфекцией. Общие жалобы у мужчин включают скудные, слизисто-гнойные выделения, дизурию, слабый зуд или жжение немедленно после коитуса. Осложнения, связанные с трихомониазом, включают негонококковый уретрит и другие урогенитальные заболевания: простатит, везикулит, баланопостит, эпидидимит. Хронизация инфекции в 100% случаев приводит к развитию простатита.
Встречаются штаммы T. vaginalis, которые не вызывают видимых клинических выражений у носителей, однако после передачи половым путем, с переменой условий обитания они становятся патогенными и вызывают развитие воспалительных процессов в слизистой мочеполовых органов. Возможен переход асимптомной формы трихомониаза в манифестную (авирулентной формы трихомонад в вирулентную) вследствие изменения реактивности организма при инфекционных заболеваниях, переохлаждении, переутомлении, изменении гормонального статуса, стрессах, и др. факторах, приводящих к снижению как местной, так и общей иммунорезистентности. Исходом носительства при хорошем иммунитете может быть самоизлечение.
Наличие у трихомонад специфических рецепторов эстрадиола и дигидротестостерона при хронизации инфекции может служить фактором, способствующим развитию гиперпластических процессов в гормонально-зависимых тканях: у женщин - гиперплазия эндометрия и миомы матки; у мужчин - аденомы предстательной железы.
Качественное определение ДНК трихомонады (Trichomonas vaginalis) методом ПЦР.
Показания:
- Установление этиологии хронического инфекционного процесса урогенитального тракта;
- Воспаление мочеполовой системы;
- Цистит, пиелонефрит, эндометрит;
- Беременность;
- Простатит, везикулит;
- Бесплодие;
- Зуд в области наружных половых органов;
- Обильные выделения из влагалища у женщин или скудные белесоватые или серые пенистые выделения из мочеиспускательного канала у мужчин;
- Прожилки крови в сперме;
- Дифференциальная диагностика урогенитальных инфекций;
- Профилактические скрининговые исследования.

ИППП широко распространены во всем мире. По данным ВОЗ на земном шаре каждый шестой житель болеет какой-либо из болезней, передаваемой половым путем. Для нашей республики проблема ИППП также является чрезвычайно актуальной. Суммарная заболеваемость ИППП из всех инфекционных заболеваний занимает 4-е место после ОРВИ, гриппа, гельминтозов. Среди случаев первичной заболеваемости более половины приходится на возраст от 15 до 29 лет. Женщины заболевают в 3-5 раз чаще, чем мужчины. ИППП часто являются причиной бесплодия (у 55-85% женщин и у 20-40% мужчин), патологического течения беременности, выкидышей, внутриутробных инфекций, врожденной патологии у новорожденных, детской смертности и инвалидности.
Основные признаки ИППП
Некоторые ИППП не имеют ярко выраженных клинических симптомов, протекают малосимптомно или даже бессимптомно, особенно у женщин из-за анатомических и физиологических особенностей половых органов, в силу чего они долго не обращаются за медицинской помощью, заражая половых партнеров
В тех случаях, когда ИППП не имеет скрытого, хронического течения, их основными признаками, в зависимости от вида возбудителя являются:
- необычные выделения (обильные, желтоватые, пенистые, творожистые, возможно с запахом) из влагалища, мочеиспускательного канала или из прямой кишки;
-зуд, жжение, раздражение, отек в области половых органов; боли внизу живота, в области поясницы у женщин; в области яичек или промежности у мужчин;
- кровянистые выделения из влагалища у женщин в период между менструациями;
-болезненные ощущения во время полового акта;
-рези или дискомфорт при мочеиспускании; может появиться учащенное мочеиспускание, помутнение мочи;
-сыпь на теле, половых органах, ладонях, подошвах
-язвочки, пузырьки, эрозии на половых органах, в полости рта, в области ануса;
-разрастания в области половых органов или ануса;
- увеличение лимфатических узлов.
Для благоприятного исхода беременности и рождения здорового малыша необходимо проводить диагностику и лечение ИППП на этапе планирования. Это позволит свести к минимуму возможные осложнения даже при наличии у женщины или ее партнера половых инфекций. Обследоваться обязаны оба партнера.
Методы диагностики
Многие ИППП протекают без симптомов, поэтому женщина на момент зачатия может и не подозревать о наличии у себя каких-либо инфекций, которые впоследствии негативно скажутся в период вынашивания ребенка.
В связи с этим обоим партнерам в обязательном порядке необходимо пройти диагностику на этапе планирования. Если беременность оказалась незапланированной, то обследование нужно пройти сразу после того, как будет произведено определение срока беременности.
Это позволит вовремя выявить инфекцию и при ее наличии сразу начать лечение, что минимизирует возможные риски для матери и ребенка.
К применяемым в медицинской практике методам диагностики относятся:
- анализ мазка методом ПЦР;
- иммуноферментный анализ (ИФА);
- мазок на флору (бактериоскопия);
- бактериологический посев на флору.
Диагностика наиболее опасных ИППП планово проводится при постановке на учет и в 30 недель беременности. Воспаление половых органов, сыпь, различные патологические выделения, боли в животе, боли в спине при беременности являются показаниями для внеплановой сдачи анализов на ИППП.
Если при беременности температура 37 о С и выше, то это также может быть симптомом наличия половой инфекции в организме. Нельзя оставлять без внимания такие признаки, как тошнота и рвота при беременности.
Они могут быть следствием не только обычного токсикоза, но и вирусного гепатита. Особенно в случаях, когда эти симптомы не прекращаются на протяжении длительного времени.
Влияние ИППП на течение беременности и ее исход
Очень часто наличие у кого-либо из партнеров ИППП приводит к проблемам с зачатием ребенка или бесплодию. На протяжении длительного времени у женщины не наступает долгожданная беременность.
Это заставляет ее обратиться к врачу и пройти полное обследование. По результатам анализов обнаруживается наличие в организме инфекции. Если беременность все-таки наступила, то последствия ИППП могут оказаться достаточно серьезными. К наиболее часто встречающимся осложнениям относятся:
- выкидыши на различных сроках беременности;
- заражение плода;
- преждевременные роды
- врожденные пороки и аномалии развития различных органов и систем у плода;
- мертворождение;
- замершая беременность;
- патологии плаценты.
Передача инфекции ребенку от матери может произойти интранатально при проникновении возбудителя заболевания через плацентарный барьер, в родовом процессе или в период лактации.
Установлено, что инфицирование гонококками, генитальным герпесом, хламидиями и вирусом гепатита в большинстве случаев происходит при прохождении ребенка через родовые пути.
При своевременном и адекватном лечении инфекций, передающихся половым путем, они могут никак не отразиться на здоровье и развитии будущего ребенка.
Первичное заражение цитомегаловирусом (ЦМВ) в период беременности, а также обострение хронической формы этой инфекции представляет большую угрозу для плода.
Инфицирование в первом триместре беременности приводит к патологиям развития головного мозга у плода (анэнцефалия, гидроцефалия), что относится к показаниям для прерывания беременности.
Если заражение плода случилось в третьем триместре, то симптомы инфекции у ребенка обычно отсутствуют, но в его крови обнаруживаются антитела к ЦМВ. В дальнейшем при прогрессировании заболевания у него могут наблюдаться патологии со стороны нервной системы.
Наличие антител к ЦМВ у женщины при планировании или во время беременности говорит о том, что ранее ею уже была перенесена эта инфекция. В таком случае прогноз для успешного исхода беременности благоприятный. Пациентке для профилактики обострений ЦМВ назначают прием витаминных комплексов и препаратов, повышающих иммунитет.
Хламидиоз при беременности часто протекает бессимптомно. В этом заключается его основная опасность. Выявить заболевание становится возможным только при плановом осмотре и диагностике, что затягивает начало лечения.
К осложнениям хламидиоза относятся угроза преждевременных родов, замершая беременность, многоводие, развитие патологий плаценты и плодных оболочек, мертворождение, поражение внутренних органов плода.
У новорожденного, инфицированного хламидиями, присутствует вероятность развития конъюнктивита или пневмонии. Хламидиоз хорошо поддается лечению, поэтому при своевременной диагностике и терапии беременность на фоне хламидийной инфекции заканчивается благополучно.
Герпес во время беременности представляет опасность только в случае первичного инфицирования. Если женщина болела генитальным герпесом еще до зачатия, то риск заражения ребенка становится минимальным, так как в ее организме уже выработан иммунитет к этому вирусу, который передается ребенку.
При первичном инфицировании в первом или втором триместре в редких случаях возможны преждевременные роды, задержка внутриутробного развития, водянка головного мозга у ребенка. При заражении в третьем триместре риск развития осложнений у плода и новорожденного становится наиболее высоким.
Если инфицирование ребенка случилось во время родов, то у него развивается неонатальный герпес, который чаще всего проявляется в виде характерной сыпи вокруг глаз и рта, но возможно поражение мозга и других органов.
При наличии сифилиса у беременной женщины есть вероятность внутриутробного заражения плода (врожденный сифилис). Первичное заражение сифилисом при отсутствии своевременного лечения приводит к выкидышу, мертворождению или смерти ребенка вскоре после родов.
При отсутствии серьезных поражений плода ребенок рождается с маленьким весом и ростом, сморщенной кожей, возможно присутствие сыпи на кожных покровах. Наблюдаются характерные для заболевания деформации костной системы, которые могут проявиться сразу или спустя некоторое время после рождения.
Микоплазмы и уреаплазмы иногда присутствуют в составе нормальной микрофлоры влагалища. Их относят к условно-патогенным микроорганизмам. При беременности иммунитет у женщины значительно снижен, что может приводить к развитию воспалительных процессов, обусловленных увеличением количества этих микробов.
Уреаплазмоз и микоплазмоз не оказывают тератогенного действия на плод. Однако часто эти инфекции становятся причиной преждевременных родов или выкидышей, многоводия и плацентарной недостаточности, приводящей к гипоксии плода.
При беременности случаи заражения плода отмечаются крайне редко. Инфицирование в большинстве случаев происходит во время родов, что приводит к развитию у новорожденного пневмонии и других осложнений.
Трихомониаз не приводит к появлению пороков в развитии плода, так как его возбудители не способны проходить сквозь плацентарный барьер. Инфицирование ребенка может произойти во время родового процесса.
Заражение беременной женщины трихомониазом увеличивает риск преждевременных родов и недостаточность массы тела новорожденного. Опасность трихомонад заключается и в том, что они могут способствовать развитию таких инфекций, как хламидиоз, гонорея и др.
Гонорея представляет опасность для будущей матери и ее ребенка только на ранних сроках беременности. Она может стать причиной выкидыша или неразвивающейся беременности.
После четвертого месяца беременности гонококки уже не могут проникнуть к плоду благодаря плодным оболочкам. Часто на фоне гонореи наблюдается плацентарная недостаточность.
Заражение ребенка во время родов приводит к возникновению так называемого гонококкового конъюнктивита. У женщин в послеродовой период возможно воспаление матки и ее придатков.
Гонококковый коньюктивит у новорожденного ребенка представлен гнойными выделениями, которые засыхая, образуют корочку и покраснением кожи век.
Примерно у половины пациенток в период беременности отмечается обострение вагинального кандидоза, что обусловлено изменением гормонального фона и общим снижением иммунитета.
Для его лечения в настоящее время разработано очень много противогрибковых препаратов. При отсутствии терапии инфекции ребенок может заразиться от своей матери в результате прохождения по родовым путям.
Это будет способствовать развитию у него молочницы, характерным симптомом которой у детей является образование белого налета в ротовой полости.
Профилактика
ИППП и беременность – не самое лучшее сочетание для рождения здорового ребенка.
Первичное инфицирование или обострение перенесенных ранее половых инфекций в период беременности, особенно на ранних сроках, представляют наибольшую опасность для плода, поэтому очень важно соблюдать меры для их профилактики.
Чтобы свести к минимуму вероятность развития ИППП для будущей матери и ее ребенка необходимо:
- При планировании беременности пройти диагностику на инфекции, передающиеся половым путем, обоим половым партнерам.
- При выявлении инфекции у кого-либо из партнеров пройти совместное лечение.
- Во время беременности при половых контактах использовать презерватив как наиболее надежное средство защиты.
- Избегать случайных сексуальных связей с малоизвестными партнерами.
- Регулярно сдавать анализы на ИППП в период вынашивания ребенка для своевременного выявления и лечения инфекции.
ВВЕДЕНИЕ
После деления медицины на узкие отрасли (кардиологию, гастроэнтерологию, хирургию и т. д.) каждый специалист стремится определить и вылечить симптомы болезни, относящейся к его области. Но это совершенно неправильно! Организм человека – целостная система, в нем все взаимосвязано. И главной целью врачей должно стать возвращение здоровья как такового, а не облегчение болей в сердце, печени или желудке.
Одной из причин, заставивших меня написать эту книгу, стало желание развеять ошибочное представление о паразитарных заболеваниях как об относительно легких недугах. Хочется, чтобы вы понимали, кто такие паразиты и как с ними бороться. Способы избавления от многих вредителей, приведенные в книге, очень просты, а программы очищения организма легко проводить в домашних условиях.
Вы не найдете здесь рецепта чудодейственных лекарств от всех болезней. Но, безусловно, сможете улучшить свое самочувствие, помочь своему организму восстановить силы. Я не удивлюсь, если вы начнете рекомендовать данные средства очищения своим близким, как это часто делают мои пациенты.
Описанные в книге рецепты не являются моим изобретением, они давно прошли испытание временем и практикой. Однако хочу предупредить вас: чтобы вернуть и сохранить самое ценное, что есть у человека, – здоровье, нужно приложить немало усилий и подойти к лечению ответственно и добросовестно. Вам придется изменить свою жизнь (режим дня, питание), отказаться от некоторых привычек и пристрастий. Отличнейшее самочувствие, хорошее настроение стоят того. Продлите свою молодость и жизнь. Наберитесь терпения и оптимизма, и тогда у вас все получится!
Глава 1
КТО ТАКИЕ ПАРАЗИТЫ И ПОЧЕМУ С НИМИ НЕОБХОДИМО БОРОТЬСЯ
Паразиты (от греч. parasitos, то есть нахлебник, тунеядец) – организмы, питающиеся за счет других организмов (называемых хозяевами) и большей частью вредящие им. Паразиты вызывают ослабление и истощение организма хозяина, а нередко и его гибель.
По данным Всемирной организации здравоохранения, до 80 % всех существующих заболеваний либо напрямую вызываются паразитами, либо являются следствием их жизнедеятельности в нашем организме. На сегодняшний день более 4,5 млрд человек заражено паразитарными болезнями. И это касается не только бедных, неразвитых стран – каждый третий европеец страдает от подобных недугов. Ежегодно они уносят 15-16 млн жизней.
Многие очень тяжелые заболевания могут развиться из-за живущих в человеке паразитов: это и бронхиальная астма, и сахарный диабет, и экзема, и псориаз, и воспалительные заболевания суставов. Паразиты вызывают аллергии, снижают иммунитет, поражают организм ребенка в утробе матери (в этом случае для борьбы с ними нельзя применить ни антибиотики, ни облучение, ни операции).
Люди заражаются паразитами по-разному: через загрязненную воду и пищу, при несоблюдении элементарных правил гигиены (например, как бы банально это ни прозвучало, не помыв руки перед едой), злоупотребляя химикатами и некоторыми лекарственными препаратами или в процессе общения с домашними животными. Существует множество путей заражения, причем все они очень будничные, повседневные.
Наше внутреннее загрязнение гораздо опаснее, чем наружное. И чем раньше мы это поймем, тем проще будет очиститься. Поэтому я призываю вас с большим вниманием изучить самые частые признаки заражения организма паразитами. Если вас начнет беспокоить хотя бы один из них, следует как можно скорее пройти диагностику и по необходимости начать лечение.
Наиболее распространенными симптомами заражения паразитами принято считать:
• повышенное газообразование и вздутие живота;
• боли в суставах и мышцах;
• аллергические реакции, сыпь, экзему;
• пониженный иммунитет и прочее.
Результатом присутствия в организме паразитов могут являться и такие патологии, как избыточный вес или резкая потеря веса, чрезмерное постоянное ощущение голода, плохой привкус во рту и запах изо рта, астма, диабет, эпилепсия, прыщи и угревая сыпь, мигрени, а также онкологические и сердечно-сосудистые заболевания.
Наиболее уязвим к губительному воздействию паразитов неокрепший, развивающийся детский организм. Даже самый жизнерадостный, активный и общительный ребенок после заражения становится вялым, рассеянным и капризным. Кожа заболевшего малыша бледнеет, аппетит ухудшается. Ребенок начинает быстро переутомляться, жаловаться на головную боль, в некоторых случаях наблюдается отставание в развитии. Повышенная нервная возбудимость, частые судорожные припадки тоже указывают на вероятность паразитарного заболевания.
Заражение детей возможно еще на стадии внутриутробного развития. Например, трихомонада (об этом вредителе мы поговорим подробнее в следующей главе) попадает в организм ребенка даже на ранних сроках беременности.
Знаете, меня всегда очень огорчает, когда от паразитов страдают дети. В самом начале жизни в их телах уже поселились настоящие кровопийцы, высасывающие из растущего организма здоровье и энергию. Часто приходится общаться с родителями, которые недоумевая спрашивают, откуда у их любимого чада могли появиться глисты. Но через пару минут выясняется, что Сашенька ездил с родителями отдыхать в Таиланд, а Машеньке дали попробовать суши, Димочка подрался с соседским мальчиком и тот набросал ему в рот песка, а у Дашеньки есть любимая кошка Мурка, которую она не выпускает из рук. Все эти, казалось бы, безобидные вещи приводят к тому, что в детских животиках ползают десятиметровые цепни, кишат клубки аскарид, в крови плавают тысячи личинок. Помните, дорогие родители, что главное в жизни – это здоровье. Берегите детей с самого раннего возраста, приучайте к гигиене, расскажите им об опасности паразитов, научите элементарным способам избежать заражения. Привлекайте своих малышей к дегельминтизации, пусть в будущем это станет для них доброй привычкой.
Итак, чтобы жить активной и полной жизнью, хорошо выглядеть и хорошо себя чувствовать, с паразитирующими в нас существами нужно бороться. В следующих главах мы подробнее поговорим о самых распространенных и опасных паразитах, которые угрожают нашему здоровью, а также о методах лечения и профилактике паразитарных заболеваний.
Глава 2
ВРАГ НОМЕР 1 – ТРИХОМОНАДА
Трихомонада очень стойкий паразит, который способен существовать вне тела человека на протяжении нескольких часов. Правда, только во влажной среде и при температуре не выше 40 °С. Поэтому существует вероятность заражения через общие предметы обихода: влажные полотенца или купальные халаты, – а также в общественных местах (главным образом в туалетах). Риск невелик, но он есть.
В результате проживания этого паразита в организме у людей развивается заболевание – трихомониаз. На сегодняшний день болезнь широко распространена в мире. Чаще всего ею страдают девушки и женщины от 16 до 35 лет. Судите сами, каждый год только в, казалось бы, благополучных США заражается около 3 млн женщин.
В организме человека могут существовать целых три вида трихомонад: кишечные, ротовые и урогенитальные.
Кишечная трихомонада создает человеку множество проблем, связанных с кишечником (колит, энтероколит, холецистит), вызывает тошноту, снижение аппетита, ухудшает пищеварение. Больные обычно жалуются на вздутие живота. Как показали научные исследования, отеки, эрозии, полипы, язвы, мышечная слабость и анемии также могут быть вызваны этим паразитом.
Трихомонада, которая поселяется во рту, на миндалинах и в дыхательных путях человека, вызывает кариес, парадонтоз, приводит к лор-заболеваниям. Кроме того, она проникает в пищеварительный тракт, поражая при этом печень и другие жизненно важные органы.
Даже моя знакомая, которая много знает об опасности паразитов и очень бдительна, не смогла избежать заражения ими. Произошло это совершенно случайно. Как-то в один из июльских дней она поехала отдохнуть на берег неизвестной до этого ей речушки. Во время купания глотнула воды. Через неделю заболела тонзиллитом, потом трахеитом, потом бронхитом. Вдобавок ко всему появился кариес (это при том, что к стоматологу она ходила лишь для профилактики, а вся ее семья имела здоровые зубы до глубокой старости). Уже через полгода она потеряла половину зубов и стала постоянным посетителем лор-врача. Меня огорчало лишь одно: слишком поздно моя знакомая обратилась ко мне, потеряв так много драгоценного времени, а вместе с ним и здоровья. Когда мы проводили курс очищения, из нее выходили килограммы паразитов! Зрелище было жуткое. Но главное – с ними ушли и все проблемы со здоровьем.
Наконец, самый грозный и опасный вид трихомонады – влагалищная, или урогенитальная, которая передается половым путем и порождает острую или хроническую формы трихомониаза. Признаки этой болезни у мужчин и женщин отличаются.
Признаки острого трихомониаза у женщин
Обычно проходит несколько недель, прежде чем появляются первые симптомы болезни: обильные пенистые выделения желтого цвета с неприятным запахом, сильный зуд, отеки и краснота, болезненное мочеиспускание.
Признаки острого трихомониаза у мужчин
Самые характерные проявления острого трихомониаза у мужчин – это обильные пенистые выделения, боль и жжение при мочеиспускании. Болезнь поражает мочеиспускательный канал, семенные пузырьки, яички, предстательную железу.
Если не принять своевременные меры, болезнь переходит в стадию хронической. В редких случаях трихомониаз с самого начала носит хронический характер.
Хотя у женщин трихомониаз обнаруживается чаще, чем у мужчин, нередко мужчины являются неявными носителями инфекции. Дело в том, что человек с хорошим иммунитетом может быть носителем трихомонад и не заболеть трихомониазом. И это очень плохо для окружающих, потому что он заражает других, сам не подозревая об этом.
Таким образом, многие из нас слишком легкомысленно относятся к трихомониазу, считая его не более серьезным заболеванием, нежели насморк, и надеются, что оно само пройдет. Но это не так: само по себе ничто не исчезнет, а последствия могут быть очень серьезными.
Откровенно признаюсь, методов борьбы с трихомониазом, известных современным ученым, не слишком много. Но, к счастью, чтобы победить недуг, иногда достаточно прибегнуть к средствам народной и нетрадиционной медицины. Я порекомендую вам несколько простых и эффективных способов.
Этот способ относится к числу самых простых. Возьмите головку чеснока, выжмите сок. Принимайте его по половине чайной ложки утром, в обед и вечером.
Не секрет, что лук обладает лечебными свойствами, к примеру, это хорошее болеутоляющее средство. Против трихомонады помогают луковые тампоны. Рецепт их изготовления прост. Измельчите на терке луковицу средних размеров, полученную кашицу заверните в продолговатый кусок марли длиной около 10 см и используйте его в качестве тампона. Оставьте аппликацию на 8-10 часов. При появлении зуда или раздражения добавьте в луковую кашицу мазь календулы. Курс лечения длится 2-3 недели.
Одну столовую ложку смеси цветов черемухи, календулы, сирени и листьев чистотела залейте стаканом воды. Кипятите смесь в течение 5 минут. Полученный отвар используется для микроклизм (для проведения одной процедуры достаточно 4 столовых ложек).
Выпивайте по одной чайной ложке сока алоэ 3 раза в день за полчаса до еды.
Сборы лекарственных трав также хорошо помогают против зловредной трихомонады. Вот несколько проверенных рецептов.
Рецепт 1. Листья березы – 2 части, кора дуба – 2 части, цветки лаванды – 1 часть, цветки календулы – 2 части, трава полыни – 1 часть, цветки ромашки – 3 части, трава сушеницы – 2 части.
Все компоненты смешайте и залейте литром кипятка. Полученную смесь кипятите на водяной бане 25-30 минут. Отвар должен настояться в течение нескольких часов, после чего его следует процедить и использовать для спринцевания дважды в день. Курс лечения – 10 дней.
Рецепт 2. Побеги крапивы жгучей – 2 части, корень лопуха большого – 2 части, почки березы белой – 2 части, корень девясила большого – 2 части, трава зверобоя – 5 частей, цветки календулы лекарственной – 4 части, трава мать-и-мачехи – 2 части, трава пастушьей сумки – 4 части, цветки пижмы обыкновенной – 3 части, цветки розы крымской – 2 части, трава спорыша – 3 части, трава тысячелистника обыкновенного – 2 части, трава чистотела большого – 2 части, листья эвкалипта шарикового – 1 часть.
Возьмите 2-4 столовые ложки сбора, залейте его полулитром кипятка, дайте настояться 2-3 часа, процедите. Полученный настой принимайте в течение дня небольшими порциями. На следующий день вам нужно будет приготовить свежий отвар по тому же рецепту. Курс лечения – 2-3 недели. Кстати, этот сбор помогает не только при трихомониазе, но и при женских воспалительных заболеваниях.
Рецепт 3. Трава крапивы жгучей – 5 частей, трава зверобоя – 5 частей, кора вербы белой – 2 части, корень лапчатки прямостоячей – 1 часть, трава пастушьей сумки – 3 части, цветки ромашки аптечной – 3 части, трава шалфея лекарственного – 2 части, трава яснотки белой – 1 часть.
Залейте 5 столовых ложек сбора 2 литрами кипятка, варите смесь на медленном огне 5-10 минут, затем процедите. Теплый отвар используйте для спринцевания 2 раза в день. Рекомендуемый курс лечения – от 2 до 3 недель.
Читайте также:


