Лечение трихомониаза в израиле

Трихомониаз или трихомоноз – одно из наиболее часто встречаемых инфекционных венерических заболеваний, вызванное одноклеточным паразитом, вагинальной трихомонадой.
Согласно данным ВОЗ, заболеванием поражены около 170 человек во всем мире. При этом, реальное количество больных может значительно превышать указанную цифру.
Всего существует свыше 50 видов трихомонад. Опасными для человеческого организма, на текущий момент, являются три из них:
- трихомонада влагалищная (урогенитальная);
- трихомонада кишечная;
- трихомонада ротовая.
Пути передачи трихомониаза
Так как локализация трихомонад сперма или выделения из влагалища, то и основной путь передачи данного заболевания половой. Источник – человек, имеющий данное заболевание или являющийся трихомонадоносителем.
У болезни трихомониаз пути передачи могут быть и бытовые (полотенца, предметы личной гигиены, купальники и т. д.), так как трихомонады живут во влажной среде несколько часов. Заразиться подобным образом крайне сложно. Такая возможность реальна только, если человек нарушает все возможные правила личной гигиены.
Симптоматика трихомониаза
Клиническая картина заболевания у мужчин и женщин отлична друг от друга.
Для женщин характерны следующие симптомы:
- влагалищные выделения имеют серый, желтый или зеленый цвет. Могут быть пенистыми, обильными с неприятным запахом. Характер выделений, а также их количество напрямую зависит стадии заболевания (острый или хронический процесс). Если трихомониаз в хронической стадии протекания. Выделения могут содержать незначительное количество слизи;
- отмечается зуд в районе половых органов;
- во время полового акта могут быть болевые ощущения и дискомфорт;
- при мочеиспускании отмечаются неприятные ощущения;
- гиперемия вульвы и влагалища;
- иногда отмечается симптом земляничной шейки (точечные кровоизлияния на шейке матки);
- могут возникать болевые ощущения внизу живота.
Симптомы заболевания у мужчин
У мужчин, в подавляющем большинстве случаев, заболевание протекает без проявления каких-либо симптомов. В данном случае они являются носителями инфекции.
У некоторых случаях первые симптомы трихомониаза у мужчин способствуют развитию трихомонадного уретрита, которому свойственны жжение и болевые ощущения во время мочеиспускания, выделения из уретры, дискомфорт после полового акта. Также трихомониаз может стать причиной простатита хронической формы.
У всех больных увеличивается риск заразиться ВИЧ-инфекцией.
У женщин увеличивается процент вероятности заболеть раком шейки матки.
Осложнения
Как и любое другое венерическое инфекционное заболевание, трихомониаз опасен не столько сама по себе, как осложнениями, которые он вызывает.

Опасность для женщин заключается в:
- хронические воспалительные процессы, вызываемые трихомонадой, могут стать причиной непроходимости маточных труб, как следствие, женщине грозит бесплодие;
- негативное влияние на течение беременности – увеличивается риск преждевременных родов и рождение младенцев с малым весом;
- трихомонады повреждают эпителий половых путей, что увеличивает риск заболеваемости человеком другими инфекциями;
- в два раза увеличивается риск развития рака шейки матки.
Не смотря на то, что в большинства мужчин инфекция протекает без выраженной симптоматики, она может осложниться следующими проблемами:
- снижение активности и жизнеспособности сперматозоидов, что ведет к бесплодию;
- увеличивается риск заражения ВИЧ-инфекцией;
- трихомониаз провоцирует развитие простатита в хронической форме;
- частые случаи уретрита.
Профилактика данного заболевания абсолютно ничем не отличается от остальных ИППП: здоровый, постоянный половой партнер, исключение спонтанного незащищенного секса.
Диагностика трихомониаза в Израиле
Учитывая особенности течения заболевания, выявить его у пациента достаточно сложно. При отсутствии симптомов болезни, еще не значит, что ее нет. Лабораторная диагностика трихомониаза, которой пользуются израильские специалисты, наиболее эффективна для выявления возбудителя в организме человека. Порой, однократного обследования не достаточно, так как при выраженной симптоматике не всегда трихомонады находят.
Применяются следующие виды исследований:
- исследование мазков пациента под микроскопом (микроскопия нативных и окрашенных препаратов);
- метод культуральный;
- методы иммунологические (самый результативный из них – диагностика с применением меченых антител к возбудителю инфекции);
- ПЦР – точный диагностический метод, который способен дать положительный результат при остальных отрицательных.
Следует помнить, что трихомонад достаточно сложно вывить в организме. У мужчин это сложнее сделать, чем у женщин.
За семь дней до обследования прекращается прием пациентом противохромонадных лекарственных средств. Непосредственно перед забором материала для исследования нельзя делать спринцевания.
Лечение трихомониаза в Израиле
Трихомонада не является бактерией – это животное класса простейших. Таким образом, антибиотики не способны ее убить. Эффективное лечение трихомониаза подразумевает в своей основе применение лекарственных препаратов, относящихся к группе 5-нитромидазолов:
- метронидазол;
- тинидазол;
- орнидазол (возможно лечение, даже если пациент по какой-то причине не может отказаться от приема алкогольных напитков);
- секнидазол;
- ниморазол;
- тернидазол.
Важно: препараты для лечения окажут действенный результат только в том случае, если будут применяться внутрь (таблетированная форма выпуска). Местные лекарственные средства не дадут результатов.
Для эффективности лечения следует:
- проводить лечение только по назначению врача, без самодеятельности;
- лечиться вместе с партнером (партнерами);
- точно придерживаться всех рекомендаций лечащего врача.
При неэффективном лечении следует исключить возможность повторного заражения от партнера, а, также, возможно, пройти повторный курс лечения (по назначению врача) или же к схеме существующего лечения добавить вакцину.

Трихомониаз – это паразитарное заболевание, в основе которого лежит заражение особым видом микроорганизмов, называемых простейшими. Возбудителем этого заболевания является Trichomonas vaginalis.
Чаще всего при заражении трихомониазом поражаются мочеиспускательный канал у мужчин; влагалище, канал шейки матки, уретра и парауретральные ходы у женщин. Иногда простейшие проникают в бартолиниевы железы и мочевой пузырь, реже – в полость матки и в маточные трубы. Инкубационный период равен в среднем 5-15 дням, но может колебаться от 1-3 дней до месяца.
Чаще всего заражение происходит при половых генитальных контактах. В некоторых случаях инфицирование может произойти при использовании чужого белья, общей мочалки и полотенца.
Простейшие достаточно быстро теряют жизнеспособность вне человеческого организма. Во внешней среде при высушивании возбудители заболевания погибают за несколько секунд; губительное действие на них оказывают температура выше 40°С, прямые солнечные лучи, медленное замораживание и антисептики.
Формы трихомониаза
Может протекать в острой и хронической формах.
Для острого течения заболевания характерны:
- сильный зуд, жжение половых органов (такая реакция объясняется раздражающим воздействием простейших на слизистую);
- покраснения кожи, которые образуются из-за расчесываний;
- выделения с преобладанием пены, с неприятным запахом (цвет выделений может колебаться от белого до зеленовато-желтого и сероватого; пенистость объясняется присутствием особых бактерий, которые выделяют газ).
При хроническом течении симптомы могут быть слабо выраженными или даже вовсе отсутствовать. Именно по этой причине для предотвращения осложнений при имеющемся заболевании важны профилактические медицинские осмотры.
Не вылеченный вовремя трихомониаз может привести к расстройствам со стороны нервной системы и невозможности ведения полноценной половой жизни. При беременности инфекция негативно влияет на женщину и будущего ребенка и даже может вызвать преждевременные роды.
К осложнениям у мужчин относятся простатит, везикулит и эпидидимит. При длительном течении этого недуга возможно образование множественных стриктур (сужений) уретры. При лечении обязательно лечение прочих, одновременно протекающих инфекционных заболеваний мочеполовых органов.
Лабораторная диагностика
Сдать мазок на трихомониаз – это первое, что нужно делать при подозрении на наличие инфекции в организме.
Для обследования женщин на выявление заболевания применяют осмотр половых органов, влагалища и шейки матки. Также во время обследования врачом берутся мазки из влагалища и цервикального канала, прямой кишки и уретры.
При обследовании мужчин проводят визуальный осмотр наружных половых органов, пальпацию предстательной железы, мочеиспускательного канала, содержимого мошонки. Во время осмотра врач берет мазки из мочеиспускательного канала.
Обследование может включать в себя:
- световую микроскопию как неокрашенных, так и окрашенных препаратов на стекле;
- бактериологический метод – посев на питательные среды;
- ПЦР (полимеразную цепную реакцию), направленную на выявление ДНК возбудителя;
- реакцию иммунофлюоресценции.
При использовании ПЦР проблему можно диагностировать еще в инкубационном периоде и при скрытом его течении, когда нет никаких клинических или лабораторных симптомов заболевания.
Обследования могут выполняться в любой день, лучше в утреннее время, до осуществления туалета половых органов. Женщинам не рекомендуется накануне делать спринцевание влагалища.
Любые виды анализов на выявление трихомониаза можно сдать в медицинском центре ОН КЛИНИК, после чего вы получите быстрый результат с расшифровкой и интерпретацией лечащего врача. У нас вы можете получить консультацию по результатам, пройти дополнительное обследование и получить точную схему лечения.
Везикулит — это инфекционное заболевание. Микроб попадает в семенные пузырьки с током крови при бактериемии (гематогенным путем при ангине, пневмонии, гриппе), с током лимфы (лимфогенным путем) и через семенной канатик (восходящий путь). Развитие болезни может вызвать любой микроб. Чаще всего это гонококк, стафилококк, кишечная палочка и другие микроорганизмы, вызывающие инфекционные заболевания мочеполовой системы. Попав в семенной пузырек, бактерии начинают размножаться на слизистых и провоцировать развитие воспаления.
- Инфекционно-воспалительные заболевания: грипп, ОРВИ, ангина, тонзиллит.
- Инфекционно-воспалительные заболевания органов мочеполовой системы: простаты (простатит), мочеиспускательного канала (уретрит), яичек (орхит).
- ЗППП (заболевания, передающиеся половым путем): гонорея, хламидиоз, трихомониаз, микоплазменная инфекции и т.д.
Провоцирующими факторами для развития везикулита являются:
- Переохлаждение.
- Состояние неспецифического иммунодефицита.
- Длительное сидение в одной позе.
- Половое воздержание.
- Неразборчивая половая активность, чаще у неразборчивых мужчин.
- Неправильное питание и длительные запоры у больных с патологией кишечника.
- острые боли в паху, прямой кишке, крестце, над лобком, усиливающиеся во время акта дефекации и наполненном мочевом пузыре;
- боль при семяизвержении;
- учащенные позывы к мочеиспусканию;
- кровь в сперме;
- выделения из уретры;
- высокая температура тела, ознобы, слабость, головная боль.
- нерегулярные боли ноющего характера в паху, крестце, промежности, отдающие в половые органы;
- болезненные ночные эрекции;
- боль при семяизвержении;
- ускоренное семяизвержение;
- учащенное мочеиспускание; кровь в сперме;
- выделения из мочеиспускательного канала (уретры);
- сперматорея — выделение из мочеиспускательного канала спермы во время дефекации (опорожнения прямой кишки), напряжения.
- Острый везикулит — остро развившееся воспаление семенных пузырьков, сопровождающееся выраженными болями и интоксикацией (головной болью, слабостью, болями (ломотой) в мышцах и суставах).
- Хронический везикулит — последствие недолеченного острого воспаления семенных пузырьков. Жалобы очень похожи на жалобы при острой форме, но степень их выраженности значительно ниже.
Помимо перечисленных форм везикулит также может характеризоваться другим, достаточно грозным своим осложнением, которое заключается в нагноении семенных пузырьков. Данный процесс формируется в результате несвоевременности лечения острой формы везикулита, а также при образовании с прямой кишкой свищей. В этом случае состояние больного характеризуется как тяжелое, температура может достигать отметки порядка 40°C. При развитии заболевания с переходом в данную форму необходимо оперативное хирургическое вмешательство.
Лучшие государственные клиники Израиля





Лучшие частные клиники Израиля





Лечение заболевания
Адекватное лечение везикулита напрямую зависит от характера имеющегося патологического процесса и от основного заболевания которое спровоцировало везикулит.
Пациенту с острым везикулитом рекомендуют соблюдать постельный режим. Для борьбы с инфекцией назначают антибиотики, для уменьшения болевого синдрома — болеутоляющие средства, для уменьшения болей при дефекации — слабительные. После устранения общих проявлений инфекционного процесса (гипертермии, ознобов и т.д.) назначаются физиотерапевтические процедуры, горячие микроклизмы, грелки на область промежности, горячие лечебные ванны.
Пациентам с эмпиемой семенных пузырьков показано оперативное лечение. Для удаления гноя проводится пункция семенных пузырьков с последующим дренированием.
Разработанная современной урологией терапия хронического везикулита комплексная, длительная. Пациенту рекомендуют вести активный образ жизни, не употреблять острую пищу и алкоголь. Применяются антибактериальные препараты, физиотерапевтические процедуры (диатермия, лазеротерапия), трансректальный массаж семенных пузырьков. Назначается грязелечение: грязевые ректальные тампоны, грязевые аппликации на область промежности.
При неэффективности лечения проводится пункция с промыванием семенных пузырьков растворами антисептиков. В отдельных случаях показана везикулэктомия (удаление семенного пузырька).
Диагностика заболевания
Как правило, уточнение диагноза везикулит производится со стандартным применением целого специального комплекса, который разработан в урологии и предстает в виде комплекса важных диагностических процедур.
Конечно для диагностики данного заболевания, прежде всего, следует сделать общие анализы (моча и кровь), которые позволяют определить наличие либо же отсутствие основных признаков воспалительного процесса.
В целом же реальная верификация описываемого заболевания стандартно осуществляется на основании определенных данных, которые получают при проведении УЗИ. Это обследование, как правило, предполагает детальное рассмотрение и анализ работы предстательной железы, и, конечно же, семенных пузырьков. Причем именно последние в случаях наличия воспалительных процессов в таковых, будут значительно увеличенными, так же в них, возможно, будет определяться и наличие очень значительного объема некой жидкости. Более того чаще всего и стенки описываемых семенных пузырьков будут обладать неравномерной плотностью, некой утолщенностью, которая может образовываться в результате сильного отека.
А вот для того чтобы суметь конкретизировать возбудителя данного заболевания, медики могут делать стандартный посев части содержимого воспаленных семенных пузырьков. Так же в некоторых отдельных случаях может применяться и спермограмма. Поскольку на наличие воспаления семенных пузырьков может указывать некая замедленность в привычном разжижении спермы.
Кроме того на везикулит может указывать и резкое увеличение либо же уменьшение объемов спермы, наличие определенных примесей в таковой в виде частиц крови, ну и конечно же нарушения подвижности имеющихся сперматозоидов.
Вульвит может развиться как у взрослых женщин, так и у девочек — чаще у девочек младше 10 лет, часто страдающих простудными заболеваниями. Это происходит из-за сниженного иммунитета, а также из-за частого приема антибиотиков.
Врачи выделяют первичный вульвит, который развивается как самостоятельное заболевание, и вторичный, возникающий как осложнение какого-либо другого заболевания.
Первичный вульвит часто развивается из-за:
- несоблюдения личной гигиены;
- механических повреждений наружных половых органов;
- ношения слишком тесной или грубой одежды и белья;
- длительного использования гигиенических прокладок;
- первичный вульвит могут вызвать условно патогенные (кишечная палочка) или патогенные бактерии (трихомонады, гонококки), грибы (Candida) или вирусы (герпес или ВПЧ).
Вторичный вульвит может развиться как следствие эндокринных заболеваний, таких как сахарный диабет или ожирение, аллергических заболеваний, глистных инвазий (острицы), свищей в области половых органов или кишечника, инфекций мочеполовой системы. Причиной вторичного вульвита может быть длительное и неправильное лечение антибиотиками.
- Жжение, зуд, боль в области наружных половых органов.
- Выделения из половых органов — прозрачные, белесоватые, творожистые, желтоватые, зеленые (в зависимости от возбудителя).
- Боли и дискомфорт во время полового акта (диспареуния).
- Повышение температуры тела, общая слабость — возникают редко.
- Зуд, жжение и боль могут усиливаться при ходьбе, давлении на половые органы (сидение, катание на велосипеде), половых контактах.
Выделяют первичный и вторичный вульвит.
- Первичный вульвит. Является следствием несоблюдения гигиенических правил, снижения иммунитета, механического или химического повреждения.
- Вторичный вульвит. Возникает как следствие других воспалительных процессов половых органов: вагинита (воспаления влагалища), эндоцервицита (воспаления канала шейки матки) и др.
По характеру течения выделяют острый и хронический вульвит.
- Острый (признаки воспаления выражены, при адекватном лечении симптомы быстро исчезают).
- Хронический (признаки воспаления вялые и длительные).
Лучшие государственные клиники Израиля






Лучшие частные клиники Израиля





Лечение заболевания
Лечение вульвита комплексное. При этом применяется местное и общее воздействие. Большую роль играет определение вида возбудителя воспалительного процесса. При получении данных лабораторного исследования и антибиотикограммы назначается прием соответствующих препаратов. При выявлении бактериальных возбудителей используются современные антибиотики. Если возбудитель имеет грибковую природу, назначаются фунгицидные лекарственные средства. Лечение назначается внутрь в виде таблеток, внутримышечно и внутривенно в виде инъекций, внутривлагалищно в виде местных кремов, мазей, тампонов, свечей. На период лечения назначается постельный режим и полное воздержание от половой жизни.
Кроме того в лечении вульвита находят применение антигистаминные, противовоспалительные, иммуномодулирующие препараты. Назначение лекарственных средств, повышающих иммунитет, витаминотерапии очень важно, так как зачастую заболевание вызывается условно-патогенной микрофлорой, активирующееся в условиях иммунодефицита.
При выраженом зуде в области гениталий место используются мази с местными анестетиками, глюкокортикоидами, которые эффективно снижают раздражение и неприятные ощущения. Кроме того в борьбе с зудом большое значение имеет соблюдение диеты с ограничением кондитерских продуктов, соленых и острых блюд чая, кофе. Данные продукты способствуют повышенной возбудимости нервной системы, стимуляции воспаления.
В качестве местного лечения используются компрессы и примочки с дезинфицирующими средствами, травяными растворами. Также назначаются свечи с противовоспалительными препаратами, спринцевание растворами антисептиков. Для нормализации процессов функционирование половых органов в период стихания воспаления применяются физиотерапевтические методы лечения.
Диагностика заболевания
Для диагностики вульвита необходима консультация гинеколога. Диагностические мероприятия включают сбор данных анамнеза, жалобы больной, данные гинекологического осмотра, кольпоскопии (по необходимости) и результатов лабораторных анализов.
Для выделения возбудителя воспаления проводят бактериоскопию мазков и культуральный посев с определением чувствительности к антибиотикам.
Кроме того, выявляют сопутствующие вульвиту заболевания, которые могут являться источником инфекции или понижать иммунный статус организма.
О заболеваниях мочевой системы
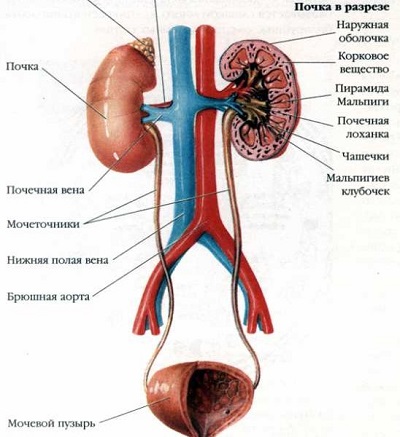
Мочевая система очень уязвима для всевозможных вирусов и инфекций. Мочеполовые пути – это стерильная среда, в которой не должны находиться вредоносные микроорганизмы. Воспалительные процессы в мочеполовой системе главным образом поражают мочевой пузырь, почки, мочеточники и уретру. Все эти органы обеспечивают работу мочевыделительной системы.
Инфекции мочевыводящих путей известны нам как цистит – воспалительный процесс в мочевом пузыре, частично поражающий мочевыводящие пути.
Существует два пути развития инфекции:
- воспаление образуется в нижних мочевых путях - это простой цистит;
- инфекция поражает верхние мочевые пути – это пиелонефрит, или почечная инфекция.
Иногда инфекция поражает уретру. Такой воспалительный процесс называется уретритом.
Место возникновения инфекции существенно влияет на лечение воспалений: инфекцию, расположенную в верхних мочевых путях, лечить гораздо сложнее.
Лечение воспалений мочевой системы в Израиле пользуется огромным спросом. Тысячи человек ежегодно обращаются в израильские клиники за квалифицированной помощью в связи воспалительными, инфекционными заболеваниями мочевыделительной системы. Чаще всего заболеваниями этой группы страдают взрослые и всего 1-2% детей. В большей степени такие болезни, как цистит, пиелонефрит или уретрит свойственны представительницам женского пола. Специалисты предполагают, что такая женская анатомическая особенность, как более короткая уретра может способствовать большему риску возникновения воспалений. По статистике, почти 40% женщин и всего 12% мужчин хотя бы раз в жизни сталкиваются с воспаление мочевыводящих путей.
Виновниками инфекций, провоцирующих воспалительные процессы в органах мочевой системы, принято считать кишечную палочку, стрептококк, стафилококк, энтеробактерии, трихомонады, хламидии, вирусы гонореи и герпеса.
У женщин риск инфицирования возрастает при значительной половой активности, при камнях в почках, при частых водных процедурах, при задержке мочи. У мужчин же фактором риска может являться простатит или камни в почках.
получить бесплатную консультацию
Некоторые признаки воспалительных заболеваний системы мочевыделения схожи с симптомами венерических болезней, поэтому рекомендуется незамедлительно обратиться к врачу и сдать необходимые анализы.
Признаки воспалений мочевого пузыря:
- боли внизу живота;
- частое мочеиспускание;
- мутная, зловонная моча;
- жжение во время мочеиспускания.
Признаки воспалений в почках:
- боли в спине;
- жар и озноб;
- тошнота и рвота.
Как диагностируют воспаления органов мочевой системы в Израиле?
Лечение в Израиле предполагает индивидуальный подход и начинается с тщательного обследования пациента. Обязательным пунктом диагностики является физикальный осмотр. Лучшие специалисты в области урологии и нефрологии изучают историю болезни пациента, привычки, образ жизни, принятие медицинских препаратов и, безусловно, симптоматику заболевания. Затем следуют лабораторные исследования.
В большинстве случаев, чтобы диагностировать инфекцию мочевыделительных органов, достаточно анализа мочи с использование индикаторной палочки. В более сложных случаях пациентам назначают бактериологическое исследование. Если врач подозревает пиелонефрит, то появляется необходимость в анализе крови.
Для диагностики цистита использую также следующие методы:
- Цистоскопия
- Гидродистенция
- Калиевая проба (проводится вместе с цистоскопией)
Ультразвуковое исследование проводится в индивидуальных случаях, чаще всего связанных с рецидивирующей инфекцией, необычными бактериями или анатомическими аномалиями.
Как лечат воспаления мочевой системы в Израиле?
Главным образом лечение воспалительных процессов в мочевыделительной системе проходит при помощи антибиотиков. В случаях, когда инфицирование происходит достаточно часто, требуется специальная терапия.
Лечение воспалений мочевой системы в Израиле основано на современных фармакологических достижениях. Все процессы лечения проходят под личным контролем лечащего врача. При подборе препаратов, врачи, координирующие лечение, внимательно изучают личные данные и показатели пациента.
Согласно статистике Всемирной Организации Здравоохранения, гинекология в Израиле занимает стабильно высокие позиции на Ближнем Востоке и в мире. В своей работе израильские акушеры-гинекологи ежедневно используют современное лечебно-диагностическое оборудование, опираясь на принципы доказательной медицины.
В Израиле успешно справляются с проблемой бесплодия, в том числе методом ЭКО, а развитая сеть онкогинекологических центров позволяет вовремя выявить злокачественные новообразования женских половых органов и достичь стойкой многолетней ремиссии.
Заболевания и методы лечения
- Гормональные нарушения
- Эндометриоз
- Онкогинекология
- Фиброма яичников
- Киста яичников
- Хирургическая гинекология
- Поликистоз яичников
- Фиброаденома
- Заболевания матки
- Эрозия шейки матки
- Миома матки
- Удвоение матки
- Полипы матки
Профильные специалисты
Сохранение репродуктивной функции пациенток.
Специалист по лечению бесплодия и эндоскопической гинекологии
Специалист в лечении гинекологических злокачественных опухолей
Видео-интервью с доктором о лечении гинекологических заболеваний
Дов Лаксман, директор центра женского здоровья Айя Медикал ответил на вопросы Давида Бурда, основателя медицинского сервиса, который занимается организацией онлайн консультаций для русскоязычных граждан с врачами из Израиля.
Диагностика гинекологических заболеваний
Материально-техническое оснащение гинекологических клиник Израиля позволяет установить правильный диагноз в течение 2-3 дней. Это особенно актуально для медицинских туристов, прибывающих из России и стран СНГ, где отмечается достаточно высокий уровень диагностических ошибок.
По данным Министерства здравоохранения Израиля, каждый третий пациент из стран постсоветского пространства, приезжает на лечение с неправильным диагнозом
Обследование пациенток включает как традиционные, так и инновационные диагностические методики, в том числе:
- гормональный и иммунологический профиль;
- определение уровня высокоспецифичных онкомаркеров в крови;
- ПЭТ-КТ и ПЭТ-МРТ органов малого таза;
- молекулярно-генетическое исследование образцов опухолей и других патологических процессов.
На основании полученной информации врачи разрабатывают персонализированный план лечения, учитывающий индивидуальные особенности женщины. Это позволяет избежать нежелательных последствий терапии и сократить сроки госпитализации до 2-2,5 раз. Быстрая и точная диагностика особенно необходимо в онкогинекологии, когда докторам нужно как можно скорее приступить к эффективному лечению.
Методы лечения доброкачественных заболеваний половых органов

В Израиле распространенность острых и хронических воспалительных заболеваний органов малого таза крайне мала, что обусловлено высоким качеством медицинских услуг и успешной профилактической работой. Инфекции, передающиеся половым путем (гонорея, хламидиоз, уреаплазмоз, трихомониаз), встречаются спорадически, и при их выявлении достаточно короткого терапевтического курса длительностью до 1 недели (чаще 1-2 дня), чтобы добиться полного излечения.
Гинекология в Израиле накопила большой опыт малоинвазивного лечения миомы матки. Для устранения этого доброкачественного новообразования широко используются нехирургические методики, включая криодеструкцию и эмболизацию маточной артерии. Крупные миомы удаляются в ходе роботизированных операций с применением аппарата Da Vinci, после которых, в отличие от традиционных лапароскопических вмешательств, более 80% женщин могут рожать самостоятельно.
Онкогинекология в Израиле
Ежегодно в израильские больницы приезжают десятки тысяч женщин, страдающие злокачественными новообразованиями половых органов. Среди них свыше половины – это пациентки с раком матки, которым требуется комплексное противоопухолевое лечение с применением современных препаратов и оборудования.
Для борьбы с этим заболеванием используются такие методы лечения, как:
робот-ассистированные и трансвлагалищные хирургические вмешательства;
Эти же методики применяются в лечении рака шейки матки. Это заболевание успешно излечивается на ранних стадиях, при которых гинекология в Израиле использует криодеструкцию, термокоагуляцию, лазерную хирургию и другие малоинвазивные методы.
Цены на процедуры гинекологии в Израиле
Стоимость медицинских услуг в израильских клиниках напрямую зависит от вида заболевания, возраста пациентки и опыта предшествующего лечения. Большое преимущество медицины Израиля – мировой уровень качества при сравнительно низких ценах, которые в 2-3 раза ниже, чем в европейских медцентрах.
Ведущие гинекологические клиники Израиля

Во всех крупных израильских больницах – как государственных, так и частных – функционируют гинекологические отделения для больных с доброкачественными заболеваниями органов малого таза. Крупные подразделения онкогинекологии есть в каждом онкологическом центре Израиля. Доступность современного оборудования и новейших лекарственных препаратов делает лечение гинекологической патологии полноценным и всесторонним.
Израильская репродуктология
Центры репродуктивной медицины в Израиле пользуются особой популярностью, поскольку в этой стране на протяжении многих лет держится высокий процент успешных ЭКО и нормально протекающих беременностей. Более чем у половины супружеских пар процедура оказывается эффективной уже с первого раза.
Крупнейшие израильские центры ЭКО входят в состав ведущих многопрофильных клиник с мощной научно-исследовательской базой. Благодаря этому каждой пациентке доступны консультации любых специалистов и полноценное лечение бесплодия без необходимости в дополнительных разъездах.
После лечения эндометриоза в нашей областной больнице никак не могла забеременеть, прошла всех врачей. Сказали, нужна лапароскопия. Решила, что надежнее сделать ее в известной клинике, обратилась в “МЦ Ассута”. Выяснилось, что у меня образовались спайки вокруг маточных труб, доктора сразу во время операции их удалили. Надеюсь только на положительный результат
Мне выставили диагноз примерно 2 месяца назад и назначили прижигание. Очень не хотелось этого делать, начиталась в интернете, что после этого бывают осложнения, и не рожавшим лучше не делать. Но у меня наследственность плохая, у мамы рак шейки был, поэтому решила лечиться как можно скорее. Выбрала себе клинику Рамат Авив. Мне там проводили прижигание LEEP методом. Некоторый дискомфорт в первые 2 дня конечно испытывался, но не более. Доктор сказала, что у меня будет все хорошо, надо только обследоваться раз в 6 месяцев, а на этом сайте можно и удаленно, отправляя результаты анализов врачу.
В больницу Ихилов обратилась из-за нескольких уплотнений в груди. Доктора после обследования нашли у меня гормональные проблемы, назначили лечение, сказали, что операция пока не нужна.
Лечилась в клинике Хадасса по поводу поликистоза яичников. Мне 27 лет. Врачи подобрали самые безопасные гормональные препараты. Принимаю их дома уже 3 месяца, и состояние значительно лучше - уходит лишний вес, исчезли прыщики, нормализовался цикл. Надеюсь скоро стать мамой!
Лечилась в клинике Ассута по поводу эндометриоза яичников. Все консультации и диагностика были проведены очень быстро. Доктор объяснил мне, какие лекарства нужно принимать, и когда связаться с ним для повторной консультации. Сейчас сделала контрольное УЗИ, киста уменьшается, нормализовался цикл, чувствую себя хорошо.
Аномалию развития диагностировали у дочери в 16 лет. Мы очень переживали, что операция может в дальнейшем вызвать проблемы с беременностью, и решили обратиться в Израиль. В клинике Асаф-Ха-Рофе дочери сделали гистероскопическую операцию, все прошло благополучно, огромная благодарность врачам!
У меня была фибромиома на ножке, довольно крупная. Дома мне предлагали просто удалить матку, опасались кровотечения и других последствий. В больнице Шиба мне удалили опухоль через шейку матки, и никаких осложнений не было, а в стационаре я провела лишь несколько дней.
Когда у меня нашли опухоль на яичнике, я очень переживала, что это рак. Поэтому решила обратиться в клинику Ихилов, чтобы уже точно быть уверенной в диагнозе. Мне была сделана лапароскопия, во время которой оказалось, что опухоль не раковая, и ее сразу удалили. Уже через 3 дня я была дома.
На профосмотре у меня в груди обнаружили уплотнение. Очень испугалась, думала, рак. Обратилась к доктору Паппа, он сделал биопсию и успокоил меня, что это доброкачественная опухоль. Убрали мне ее с помощью заморозки, буквально за полчаса.
В местной больнице меня огорошили новостью, что из-за полипов придется удалить матку. Я не была согласна на это, поэтому отправилась в Ассуту в Израиль. Хирург провел лапароскопию и сохранил матку с возможностью забеременеть.
Около 5 лет я ходила с эрозией и меня особо ничего не беспокоило. Доктор почти сразу сказала, что нужно прижечь жидким азотом, но подруга медсестра посоветовала сначала родить. Это и было моей ошибкой. Беременность прошла хорошо, но роды были ужасным. У меня на фоне эрозии утолщилась шейка из-за чего пришлось раскрывать её вручную. Вследствие чего адские боли и разрыв шейки. После восстановления решилась лечиться нормально, вместе с мужем полетели в Тель-Авив в клинику Ассута. Мне там быстро сделали лазерную абляцию, было даже не больно! Уже полгода живу без эрозии, непривычно, но я очень счастлива, что избавилась!
На УЗИ случайно выявили полип матки. В интернете прочитала, что он может превратиться в рак, поэтому решила не рисковать здоровьем. В израильской клинике Ихилов мне сделали гистероскопию с удалением нароста. За операцию пришлось заплатить около 5500 долларов, но она того стоила.
На УЗИ у меня нашли дермоидную кисту, сказали, что придется удалять яичник. Я планирую беременность, и такой вариант меня не устраивал. Обратилась в Израиль в госпиталь Шиба. Врачи провели сложную операцию с помощью лапароскопа, и им удалось удалить только кисту. Я очень довольна результатом, теперь, надеюсь, проблем с беременностью не будет.
Из-за маточной перегородки у меня было 2 выкидыша. Я оперировалась дома, но неудачно, количество спаек только увеличилось. Мне помогли в Израиле, в клинике “Ассута” - быстро и безболезненно удалили все перегородки и спайки лазером.
Спасибо врачам клиники Шиба! Они смогли наконец-то выяснить причину отсутствия у нас с мужем детей. Оказалось, что у меня эндометриоз матки. Сейчас прохожу курс лечения гормонами дома и регулярно связываюсь со своим врачом. Кровотечений уже нет, надеюсь, новые лекарства мне помогут.
Поликистозные яичники диагностированы у меня уже давно, чем только ни лечилась, все безуспешно. Наконец нашла клинику в Израиле, где предложили сделать операцию. Все прошло без осложнений. Сейчас регулярно наблюдаюсь, но уже удаленно, через видео-консультацию на этом сайте. Я уверена, что в любой момент мне окажут грамотную медицинскую помощь, спасибо огромное за такую возможность!
За последние полгода у меня сильно увеличился живот, и гинеколог сказал, что нужно срочно удалять яичник. Я переживала, что после этого у меня начнутся проблемы с гормонами. Узнала в Интернете о гинекологических операциях в клинике “Ассута” и отправила заявку на лечение. Врачи удалили только саму опухоль, оба яичника остались на месте. Я очень довольна, что сохранила женское здоровье.
Два года назад у меня случился выкидыш, оказалось, что причина - миома матки. Чтобы все же родить ребенка, я обратилась в клинику “Ассута”, мне сделали лапароскопическую операцию. Восстановление прошло нормально, и сейчас мы с мужем уже ждем ребенка.
Читайте также:


