Особенности развития ВИЧ/СПИД в Москве
Не нуждается в обосновании утверждение о том, что Москва по сравнению с другими регионами, обладает целым набором особенностей, которые накладывают свой отпечаток на любые процессы, в том числе и в распространении ВИЧ-инфекции. В числе особенностей, которые, на наш взгляд, оказывают влияние на ход эпидемии ВИЧ/СПИДа в столице, следует упомянуть такие.
а) сложная миграционная ситуация, наличие значительного по численности "иногороднего" компонента, состоящего из разнородных я социальном, национальном, имущественном отношении компонентов;
б) социальная контрастность населения Москвы, наличие значительных групп бедных и Беднейших спаев населения, а также люмпенизированных элементов, включая лиц без определенного места жительства;
е) множественность стратегий социального поведения в условиях столичного мегаполиса, наличие значительного числа групп девиантного поведения и групп риска;
г) ослабление системы социального контроля со стороны общества за лицами с отклоняющимся поведением.
а) концентрация в столице финансовых, интеллектуальных и иных ресурсов;
б) наличие эффективной системы городского эпидемиологического надзора;
в) наличие доступной системы амбулаторной и стационарной медицинской помощи всем категориям бальный ВИЧ-инфекцией;
г) доступность медицинском помощи, в частности, лабораторного обследовалия на наличие ВИЧ-инфекции для всех лиц, находящихся на территории города;
д) развитая система информирований населения по вопросам профилактики ВИЧ-инфекции;
е) осуществление межведомственной городской программы "Анти ВИЧ/СПИД" в качестве основы региональной политики Правительства Москвы по противодействию эпидемии ВИЧ/СПИД.
Современная ситуация с распространением ВИЧ-инфекции складывается следующим образом.
Статическая ситуация (2004 год)
1. Общее число ВИЧ-инфицированных по состоянию на 1 октября 2004 года составило 27128 человек. Из них 76% составили жители города; 9,2% - жители Московской области; 4,7% приходится но жителей других регионов РФ; 3,6% от общего числа ВИЧ-инфицированных - иностранные граждане и 4,4% - лица без определенного места жительства. По показателю заболеваемости на начало 2004 года Москва занимала 22 ранговое место в сводном перечне субъектов РФ.
2. Распределение ВИЧ-инфицированных по возрастным группам представлено на рисунке 9.
Рисунок 9. Распределение ВИЧ-инфицированных жителей Москвы по возрастным группам (2000-2004 годы)
Рисунок 10. Распределение ВИЧ-инфицированных жителей Москвы по полу в различных возрастных группах (2000-2004 годы)
Рисунок 11. Изменение соотношения ВИЧ-инфицированных жителей Москвы по полу (%)
Рисунок 12. Распределение ВИЧ-инфицированных жителей Москвы по основным причинам заражения в %
Две трети инфицированных составляют лица в возрасте 20-29 лет. Вторая по чиспенности возрастная группа (21,1%) включает 30-39-ти летних.
3. В августе 2004 года ВИЧ-инфицированные мужчины составили 59,7% , женщины - 40,3%. В возрастных категориях от 20 до 40 лет эти пропорции в целом сохраняются (диаграмма 10), В свою очередь в ювенильных группах (14-18 лет) доли женщин превышает долю мужчин на 5%.
Распределение ВИЧ-инфицированных жителей Москвы по основным путям заражения показывает, что в 2004 году причиной заражения стали:
- 46,5% - инъекционное потребление наркотиков;
- 44,5% - гетеросексуальный половой путь и 6,9% - гомосексуальный. Как видно, в Mocквe доля полового пути существенно превышает общероссийские показатели соотношения основных путей заражения.
Динамические тенденции течения ВИЧ/СПИД-эпидемии в столице имеют следующие показатели.
1. По показателю заболеваемости Москва переместилась с 11-ой (по состоянию на 27 августа 2001 года) на 22-ю позицию (по данным 1 января 2004 года). Напомним, что абсолютная численность ВИЧ-инфицированных и Москве с августа 2001 года по октябрь 2004 года выросла на 7629 человек. Коэффициент прироста показателя ВИЧ-инфицированных на 100 тысяч составил в 2004 году 0,14.
2. Возрастной состав ВИЧ-инфицированных несколько изменился. В целом остается справедливым вывод о том, что ВИЧ - это болезнь молодых. Тем не менее, динамика возрастного показателя за 2001-2004 годы указывает на незначительное "постарение" ВИЧ/СПИДа (таблица 8).
Таблица 7. Динамика численности выявленных ВИЧ-инфицированных в Москве в 2000-2003 годах
Прирост/снижение численности в %
Жители Московской области
Таблица 8. Распределение ВИЧ-инфицированных по возрасту а Москве в 2001 и 2004 годах (%)
3. Динамика изменения соотношения полового состава ВИЧ-инфицированных также свидетельствует о формировании устойчивой тенденции роста доли зараженных женщин (рисунок 11). Как показывает диаграмма, доля ВИЧ-инфицированных женщин в Москве заметно выше, чем по России в целом и приближается к мировым показателям.
4. Еще одной важной динамической характеристикой, отличающей Москву от ряда других регионов, является изменение доли ВИЧ-инфицированных жителей по основным путям заражения. В целом тенденция роста роли полового пути заражений характерна для России. Однако в Москве эта тенденция проявила себя более отчетливо: в 2004 году, по сравнению с 2001 годом, доля ВИЧ-инфицированных половым путем выросла с 16,8% до 51,4%.
Но здесь следует заметить, что лидирующие половые пути передачи ВИЧ в Москве обеспечивается не столько увеличением числа жителей, заразившихся половым путем, сколько резким сокращением числа лиц, заразившихся при употреблении внутривенных наркотиков. Заявления отдельных специалистов, что такая картина обусловлена не истинным сокращением числа ВИЧ-инфицированных наркоманов, а просто сокращением их выявляемости, не подтверждается объективными данными, исходя из которых показатель снижения числа вновь выявленных случаев ВИЧ-инфекции среди наркоманов (в 7 раз) коррелирует с показателями смертности среди наркоманов от передозировок или неправильного потребления наркотиков, а также с показателем пораженности (число случаев на 1000 обследованных) ВИЧ-инфекцией наркоманов.
При этом практически одинаковое количество впервые выявленных ВИЧ-инфицированных женщин в группе беременных в 2002 и 2003 годах (251 и 243 соответственно) свидетельствует о стабилизации полового пути передачи ВИЧ в Москве.
Таким образом, в 2004 году Москва по темпам замедления распространения ВИЧ-инфекции заняла лидирующие позиции по сравнению с остальными регионами РФ. Характер эпидемии допустимо охарактеризовать как контролируемый, а динамика изменений свидетельствует о формировании позитивных тенденций в изменении хода эпидемии.
Остается справедливым вывод о том, что Москва представляет собой высоко восприимчивый регион к распространению ВИЧ-инфекции. Динамические тенденции последних лет продемонстрировали, однако, и другое. Москву допустимо считать особой социально-экологической средой, обладающей значительным потенциалом резистентности к эпидемической угрозе.
![]()
Эпидемия ВИЧ-инфекции считается самой разрушительной в мире и представляет одну из важнейших медико-социальных проблем. Существуют особенности и отличия течения инфекции, вызванной ВИЧ, в разных регионах и странах [1], в этой связи опыт и алгоритмы действий, приобретенные в Европе, имеют ограниченное применение в России, которая хоть и вступила в эпидемию позже, но имеет много национальных особенностей по путям передачи вируса, диспансеризации, организации медицинской помощи и др. [2,3]. Согласно мировой статистике, более 45 % людей, живущих с ВИЧ, не знают о том, что они инфицированы [4,5].
Темпы развития эпидемии в последнее время в России являются одними из самых стремительных в мире [6], так в Российской Федерации (РФ) к 2017 г. общее количество инфицированных пациентов превысило 1 млн человек, а пораженность составила 0,6 % [7]. Реальное же число ВИЧ-инфицированных, по различным оценкам, может достигать более 1,3 млн человек, что составляет около 0,9 % населения нашей страны [8].
Цель исследования: Оценка 20-летней динамики течения эпидемии, вызванной ВИЧ, в Саратовской области.
Материалы и методы
Оценку многолетней тенденции заболеваемости ВИЧ-инфекции проводили с использованием метода наименьших квадратов с прямолинейным выравниванием вариационного ряда по параболе 1 порядка с расчетом критерия Шовене для резко выделяющихся показателей.
Исследована заболеваемость ВИЧ-инфекции среди совокупного населения в Саратовской области и РФ, а также среди уязвимых групп, оценена структура инфицированных по полу и возрасту, изучены пути передачи ВИЧ в нашем регионе.
Интенсивность динамики эпидемического процесса определяли с помощью среднего абсолютного прироста, среднего темпа прироста.
Обработка материала проводилась на персональном компьютере с использованием прикладных программ Excel 2003 и Word 2003. При статистическом анализе данных применялись общепринятые методы медицинской статистики.
Результаты исследования и их обсуждение
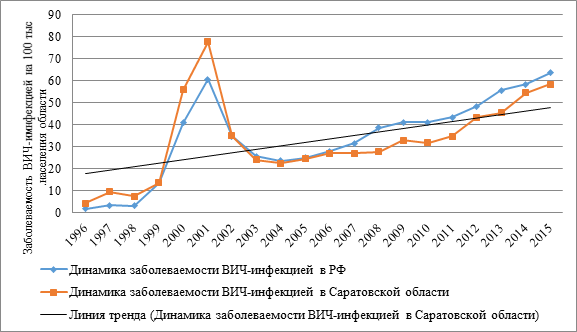
Первые случаи инфицирования ВИЧ в регионе были зарегистрированы в 1996 г. До 1999 г. отмечался умеренный рост новых эпизодов инфицирования, с 2000 по 2001 г. произошел резкий скачок с последующим снижением заболеваемости ВИЧ-инфекцией в 2002–2004 гг. С 2005 г. по настоящее время наблюдается второй подъем заболеваемости ВИЧ-инфекцией, при этом в 2015 г. показатель заболеваемости (58,32 0/0000) превысил аналогичный 2000 г. (55,79 0/0000) и приблизился к 2001 г. (77,67 0/0000) (рис. 1).
![]()
Рис. 1. Динамика заболеваемости ВИЧ-инфекцией в РФ и Саратовской области (на 100 тыс. населения)
В целом в Саратовской области при соотношении кривой фактической заболеваемости ВИЧ-инфекцией с линейным трендом (рис. 1) была установлена неблагоприятная восходящая тенденция на протяжении всего изучаемого периода.
Сравнительный анализ среднемноголетнего показателя заболеваемости среди совокупного населения по РФ и Саратовской области, в период с 1996 по 2015 г., позволил отнести область к регионам со средней интенсивностью эпидемического процесса, так показатели по РФ составили 33,98±18,92 0/0000, по Саратовской области – 32,75±18,760/0000.
Количественно интенсивность изменений эпидемического процесса ВИЧ-инфекции в регионе была оценена при помощи средней абсолютного прироста (ежегодно), которая составила 2,85 0/0000 и среднего темпа прироста – 4,70 %, по РФ средний абсолютный прирост 3,26 0/0000, средний темп прироста 6,81 %. Таким образом, в Саратовской области для эпидемии ВИЧ-инфекции с 1996 по 2015 г. характерна умеренная тенденция к росту заболеваемости, в то время как в РФ наблюдается несколько более выраженная динамика роста.
Для выявления основных причин, влияющих на изменение заболеваемости ВИЧ-инфекцией в Саратовской области (рис.1), целесообразно выделить 2 периода в развитии эпидемии: первый – с 1996 по 2004 г. (с пиком в 2000–2001 гг.) и второй – с 2005 г. по настоящее время.
При изучении кривой заболеваемости ВИЧ-инфекцией на территории области с 1996 по 2004 г., обращает на себя внимание скачок в 2000–2001 гг. В этот период времени произошел резкий рост наркомании в регионе, что привело к стремительному распространению ВИЧ через немедицинские внутривенные инъекции наркотических препаратов среди потребителей инъекционных наркотиков (ПИН), что подтверждается, во-первых, ростом числа ВИЧ-инфицированных в этой среде (рис. 2), во-вторых, превалирующим путем передачи вируса (внутривенные инъекции) (рис. 3). Между заболеваемостью наркоманией и ВИЧ-инфекцией с 1996 по 2004 г. выявлена корреляционная зависимость умеренной силы (r=0,54, p
Цель данного исследования — оценить эпидемическую ситуацию по заболеваемости в городе Магнитогорске Челябинской области, определить особенности и тенденции развития эпидемии. В Магнитогорске особенностью эпидемического процесса при является высокая интенсивность распространения заболевания среди населения с признаками генерализации эпидемии. Выявлены следующие неблагополучные тенденции в распространении заболеваемости : активное вовлечение в эпидемию женского и возрастного населения; рост распространения ВИЧ среди наркопотребителей и больных инфекциями, передаваемыми половым путем; увеличение числа больных с клинически продвинутыми стадиями заболевания ; увеличение скрытых источников ; высокая смертность среди больных , связанная с туберкулезом.
Ключевые слова: ВИЧ-инфекция, эпидемиологический процесс, особенности и тенденции
The purpose of this study is to evaluate the epidemic situation in the incidence of HIV infection in the city of Magnitogorsk, Chelyabinsk region, to identify the main features and trends in the epidemic. The epidemiology of HIV infection in Magnitogorsk is a high intensity spread of the disease among the population with signs of generalization. Identified the following unfavorable trends in the spread of HIV infection: active involvement in the epidemic of female and age of the population; increase the spread of HIV among drug users and patients with infections, sexually transmitted infections; increase in the number of patients with clinically advanced stages of HIV infection; increase the hidden sources of HIV infection; high mortality rate among patients with HIV infection associated with tuberculosis.
Keywords: HIV, the epidemic process, features and trends.
Введение
Продолжающийся рост заболеваемости , смертности, связанной с развитием СПИДа, переход эпидемии на общее население определяет значимость данной патологии для общественного здоровья в Российской Федерации. По данным Федерального центра по профилактике и борьбе со СПИДом, кумулятивное количество лиц на территории Российской Федерации на начало 2013 г. составило 755 677, сообщено о 101 576 смертях лиц. Продолжился рост числа выявленных случаев заражения на 13%, преобладал инъекционный путь заражения 56,1% [7].
По итогам 2012 года Челябинская область по числу (29251 человек) занимала 4 место в УФО и 7 место в Российской Федерации, заболеваемость возросла на 19%, преобладал гетеросексуальный механизм заражения (58,7%). Эпидемический подъем заболеваемости в Челябинской области начался с города Магнитогорска в , был обусловлен интенсивным вовлечением инъекционных потребителей наркотиков и определял неблагополучие ситуации в целом по области. Магнитогорск на протяжении всей эпидемии остается наиболее пораженной территорией Челябинской области и представляет интерес для изучения.
Цель исследования
Цель исследования оценить эпидемическую ситуацию по заболеваемости в городе Магнитогорске Челябинской области, определить основные особенности и тенденции развития эпидемии.
Материал и методы
В качестве материалов в работе использованы формы государственной статистической отчетности № 61по городу Магнитогорску и Челябинской области за период
Применялись методы эпидемиологического и статистического анализа заболеваемости на основе интенсивных и экстенсивных показателей. Для расчета среднегодового темпа прироста проведено выравнивание динамического ряда показателей заболеваемости методом наименьших квадратов. Расчет прогнозируемого уровня заболеваемости осуществлялся по среднегодовому темпу прироста. Коэффициенты корреляции между группами показателей рассчитывались методом ранговой корреляции по Спирмену. Статистические параметры вычислялись при помощи прикладных программ Microsoft Excel и STATISTICA 8.0. Результаты анализа отдельных показатели представлены в виде графиков.
Результаты и обсуждения
На конец 2012 г. эпидемическая ситуация по заболеваемости в Магнитогорске, как по Челябинской области, так и по Российской Федерации в целом, характеризуется как стабильно ухудшающаяся. Кумулятивное число случаев за период составило 4807, в том числе умерших — 1039 (каждый пятый в Челябинской области). Эпидемия в Магнитогорске сопровождается высоким уровнем пораженности населения, которая к 2012 г. составила 909,4 на 100 тыс. населения и превысила показатели по Челябинской области (762,8 на 100 тыс. нас.) и по Российской Федерации (437,6 на 100 тыс. нас.) и в 1,2 и 2 раза соответственно.
Представленная на рисунке 1 годовая динамика заболеваемости на 100 тыс. населения за период в сравнении с показателями по Челябинской области и Российской Федерации свидетельствует о более высокой интенсивности распространения среди городского населения. С 2001 г. интенсивные показатели заболеваемости по городу Магнитогорску превышали областные показатели в среднем в 1,2–1,9 раз, российские показатели в 1,5–3,5 раза.
![]()
Рисунок 1 — Сравнительная годовая динамика заболеваемости на 100 тыс. населения,
Предпосылками к возникновению и быстрому распространению заболеваемости в Магнитогорске послужили территориальные особенности и миграционные процессы. Предположительно именно мигранты из Украины и Казахстана явились первыми источниками для жителей города Магнитогорска. Город Магнитогорск как территория с развитой промышленностью и высоким уровнем доходов населения представлял интерес для сбытчиков психотропных веществ (наркотрафики из Таджикистана, Казахстана). Регистрация первых 14 случаев в 1997 году в городе совпала с переходом эпидемии в России на этап концентрированной в среде инъекционных наркопотребителей. Формирование и расширение рынка психотропных веществ, в частности героина, на территории города Магнитогорска, интенсивное вовлечение в эпидемический процесс инъекционных потребителей наркотиков, привело к резкому обострению эпидемической ситуации, как и в отдельных регионах России [10]. В 1998 году заболеваемость приобретает характер эпидемической вспышки, 96% из 98 заболевших — лица, заразившиеся при инъекционном употреблении наркотиков. Последующие 2001–2002 годы отмечены самой высокой за 16 лет эпидемии интенсивностью распространения , с показателями на 100 тыс. нас. 112,6, 73,7 соответственно. С 2004 г. по 2009 г. заболеваемость в городе варьировала от 39,7 до 49,4 на 100 тыс. нас. и была относительно стабильной. С 2010 г. вновь стали увеличиваться темпы прироста заболеваемости. В 2011 г. заболеваемость в Челябинской области и г. Магнитогорске возросла на 15% и 14%, в 2012 г. рост заболеваемости составил 19% и 29,4% соответственно. (рисунок 1). Обострение эпидемической ситуации в конце анализируемого нами периода объясняется увеличением регистрации случаев наркомании в городе в предшествующие годы, активизацией обращаемости потребителей наркотиков за медицинской помощью в результате снижения доступности наркотиков в ходе проводимых антинаркотических мероприятий.
Несмотря на сравнительно высокие показатели заболеваемости , среднегодовой темп прироста за по городу Магнитогорску составил 2,6% и был ниже, чем по Челябинской области (5,5%) и по Российской Федерации (6,5%). При этом прогнозируемое значение заболеваемости на 100 тыс. нас. на 2013 г. по Магнитогорску составило 94,0, и превысило прогноз по Челябинской области (85,6) и по России (52,4). Более низкий среднегодовой темп прироста новых случаев заболеваемости в Магнитогорске объясняется ранней актуализацией гетеросексуального механизма распространения ВИЧ, с преобладанием с 2005 г. над инъекционным путем заражения и вовлечением в эпидемический процесс женского населения города (рисунок 2).
![]()
Рисунок 2 — Распределение по полу и путям заражения в Магнитогорске, уд. вес в %,
Признаком генерализации эпидемии в Магнитогорске, является высокая распространенность ВИЧ среди беременных женщин, которая в 2012 г. составила 1,2% (по Челябинской области — 0,8%, по России — 0,6%) [5].
Тогда как в целом по стране продолжает преобладать инъекционный, более быстрый путь распространения ВИЧ (в 2012 г. — 58,7%), преобладание гетеросексуального пути заражения ВИЧ по Челябинской области отмечается с 2009 г. Таким образом, среднегодовой темп прироста заболеваемости , определяет преобладающий механизм заражения [6].
Активизация гетеросексуального механизма заражения с 2003 г. сопровождалась высокими темпами распространения среди женского населения в Магнитогорске, особенно в 2005 и 2007 годах (+48%; +1,5 раза), в сравнении с общегородскими показателями (+17%; +24%), на фоне снижения темпов прироста новых случаев среди мужчин (-9%; -6,4%). В 2008–2009 годах, напротив, положительная динамика прироста заболеваемости регистрировалась среди мужчин (+4,5%; 34,4%), при этом среди женщин показатели снижались (-9,8%; -11,2%). отмечены ростом заболеваемости в обеих гендерных группах, с преобладанием темпов прироста среди мужского населения (женщины +6,9% и 18,7%; мужчины +24% и 41%). Установлено, что за анализируемый период женщины в 2,3 раза чаще мужчин инфицировались половым путем. Не смотря на то, что за 16 лет в среднем мужчины в 3,3 раза чаще женщин инфицировались при внутривенном употреблении наркотиков, доля мужчин, заражающихся при гетеросексуальных контактах, увеличилась с 19,6% в 2008 г. до 40,6% в 2012 г.
Вместе с тем, неблагоприятным прогнозом поддержания высокой заболеваемости в Магнитогорске остается актуальность инъекционного пути распространения . Наличие статистически значимой связи за между ежегодными темпами прироста заболеваемости и удельным весом новых случаев заражения ВИЧ внутривенным путем, с коэффициентом корреляции |r| = 0,80 (p
Рисунок 3 — Результаты выявления на 100 тыс. обследованного контингента в Магнитогорске
Анализ результатов скрининга населения Магнитогорска на за выявил высокую пораженность на 100 тыс. обследованных среди лиц, контактных с больными (код 120) и потребителей наркотиков (код 102). При этом за период выявление ВИЧ и по коду 120 снизилось в 4,6 раза, по коду 102 выросло на 10,9%. В 2011 г. показатель на 100 тыс. обследованных потребителей наркотиков (7300,9) практически достиг значений 2002 г. (7500,0), на который приходился эпидемический подъем заболеваемости . Данные показатели сопровождаются увеличением доли инъекционного пути инфицирования среди новых случаев (2010 г. 25%, 2011 г. 27%, 2012 г. 40,6%). Выявленные тенденции свидетельствуют об увеличении скрытых источников заражения ВИЧ и актуализации распространения заболеваемости среди потребителей инъекционных наркотиков. За анализируемый период отмечено также увеличение распространенности ВИЧ среди лиц с инфекциями, передаваемыми половым путем в 22 раза, на фоне снижения охвата обследованием (2000 г. пок. 75,6 на 9260 обследованных, 2012 г. пок. 1685,4 на 1068 обследованных). Что можно считать индикатором неблагополучия эпидемической ситуации, связанной с гетеросексуальной передачей ВИЧ. Установлено также восьмикратное увеличение выявляемости среди лиц, обследованных по клиническим показаниям при обращении за медицинской помощью (с 237,2 до 1976,4 на 100 тыс. обследованных). Значимость обследования выше описанных категорий для эпидемиологического мониторинга заболеваемости подтверждается данными корреляционного анализа и результатами других исследований [9]. Так, между числом обследованных потребителей наркотиков и случаями подтвержденной среди них , установлена прямая сильная связь, с коэффициентом корреляции 0,82 (p
Рисунок 4 — Динамика возрастной структуры в магнитогорске, уд.вес в %,
При этом, показатели заболеваемости в возрастной группе 15–17 лет снизились в 57 раз (с 520,0 до 9,0 на 100 тыс. нас.), в группе 18–19 лет в 42 раза (с 670,0 до 16,0 на 100 тыс. нас.), в группе 20–29 лет в 4,5 раза (с 630,0 до 140,0 на 100 тыс. нас.). Соответственно рост показателей на 100 тыс. нас. в более старших возрастных группах произошел в 2,3 раза в группе 30–39 (с 85,0 до 200,0), в 4,4 раза в группе 40–49 лет (с 17,0 до 74,0), в 14 раз в группе 50 лет и старше (с 1,0 до 14,0). В 2012 г. рост заболеваемости произошел во всех возрастных группах старше 18 лет: 18–19 лет — на 33%; 20–29 лет — на 30%; 30–39 лет — на 33%; 40–49 — в 2,3 раза; 50 и старше лет на — 17%. По данным карт эпидемиологического опроса установлено, что данный рост обусловлен лицами мужского пола, инфицированными ВИЧ преимущественно при инъекционном потреблении наркотиков более 7 лет назад.
За период прослеживались изменения в социальной структуре больных . Если в начале эпидемии, среди больных преобладали неработающие лица 76,9% (1997 г.), то экстенсивные показатели неработающей и работающей группы к 2012 г. практически уровнялись и составили 48% и 47% соответственно, что свидетельствует о большей социализации больных на современном этапе эпидемии. Студенческая молодежь, как и подростки преимущественно выявлялась в период высокого подъема заболеваемости в городе (). Значительное снижение заболеваемости на 100 тыс. нас. регистрировалось за период с 2001 г. по 2012 г.: в группе учащихся средних специальных учебных заведений в 22,5 раза (с 270,0 до 12,0); среди студентов ВУЗов в 6,7 раза (с 49,1 до 7,3); среди школьников в 20 раз (с 49,2 до 2,5); среди неработающего населения в 2 раза (с 434,5 до 211,0). За аналогичный период, отмечался рост показателей заболеваемости на 100 тыс. нас. среди работающего населения в 1,6 раза (с 86,4 до 137,9). Таким образом, изменения в возрастной и социальной структуре являются признаками перехода эпидемии на общее население в Магнитогорске. Аналогичная тенденция характерна для других регионов России [1].
Нами была проанализирована динамика клинических проявлений и проведен анализ причин смерти среди популяции в Магнитогорске. Как отображено на рисунке 5, за период имеется тенденция в сторону увеличения удельного веса вновь выявленных больных с клинически выраженными формами заболевания .
![]()
Рисунок 5 — Распределение по стадиям заболевания при выявлении в Магнитогорске, уд. вес в %,
К 2012 г. манифестация заболевания при выявлении встречалась в 5 раз чаще (38,5%) в сравнении с 1997 г. (7,0%), что обусловлено продолжительностью эпидемии и поздней обращаемостью больных за специализированной медицинской помощью.
С 2004 г. начали регистрироваться случаи вторичных заболеваний, вызванных цитомегаловирусной, кандидозной, герпетической инфекциями, многоочаговой лейкоэнцефалопатией, пневмоцистной пневмонией. С 2007 г. в структуру вторичных заболеваний при добавились злокачественные новообразования, с 2008 г. началась регистрация случаев токсоплазмоза, с 2010 г. присоединились криптококковая инфекция и другие микозы. За период . кумулятивно в структуре вторичных заболеваний преобладают туберкулез (36,0%) и затяжные возвратные пневмонии (35,0%), герпетическая и кандидозная инфекции регистрировались в 13,0% и 10,0% соответственно, примерно с одинаковой частотой (единичные случаи) выявлялись злокачественные новообразования, пневмоцистная пневмония, цитомегаловирусная инфекция и энцефалопатия. Следует отметить, что представленная структура вторичных заболеваний по Магнитогорску, расходится с данными ФНИМ ЦСПИД за 2011 г., в которых на первое место выступает туберкулез (около 70%), синдром истощения, обусловленный воздействием ВИЧ (около 15%), кандидоз (около 9%), пневмоцистная пневмония (около 8%) и энцефалопатия (около 7%), на пневмонии возвратные приходится около 0,5% [8].
Данные расхождения могут быть обусловлены различными возможностями диагностики и регистрации вторичных заболеваний в территориях.
Анализ показателей смертности подтвердил неблагополучные тенденции в развитии эпидемического процесса при в городе Магнитогорске. За анализируемый период показатель смертности увеличился в 9 раз с 2,6 до 23,7 на 100 тыс. нас. и преобладал над данными по Челябинской области и России с 2009 г. Доля умерших от числа зарегистрированных больных с к 2012 г. в Магнитогорске составила 21,6% (1039 от 4807 зарегистрированных случаев), в Челябинской области — 17,4%, в России — 16%. За доля больных , умерших от СПИДа по городу, увеличилась с 15,5% (11 от 71) до 54% (97 от 179).
На рисунке 6 представлена структура причин смерти, связанных с .
![]()
Рисунок 6 — Структура причин смерти, связанных с , кумулятивно за
На рисунке 6 отображено, что ведущей причиной смерти, обусловленной заболеванием , является туберкулез (более 70%), что совпадает с данными ФНИМЦ СПИД [2] и свидетельствует о сохраняющейся актуальности на фоне высокой распространенности и туберкулеза в Магнитогорске. Пневмонии бактериальные занимают второе место среди причин смерти от ВИЧ/СПИДа (8%). С 2006 г. в структуру причин смертности связанной с добавились энцефалопатия, токсоплазмоз, криптококкоз, кандидоз, цитомегаловирусная инфекция, пневмоцистная пневмония.
В группе причин смерти, несвязанных с основным заболеванием среди больных , туберкулез также выступает наиболее частой причиной смерти — 21%. Среди остальных причин смерти регистрируются передозировка наркотиками (18%) и насильственная смерть и суициды (12%), заболевания органов пищеварения (15%), более половины (67%) из которых приходится на осложнения, вызванные заболеванием гепатитом С.
Выводы
На основании проведенного анализа можно дать следующую оценку эпидемии в Магнитогорске — эпидемический процесс с высоким уровнем распространения с переходом на генерализованную стадию.
Установлены следующие особенности и тенденции эпидемического процесса в Магнитогорске:
- высокий уровень пораженности и заболеваемости , а также показателей смертности среди с превышением областных и российских показателей;
- ранняя актуализация гетеросексуального механизма заражения в сравнении с Челябинской областью и Российской Федерацией и переход заболеваемости на общее население города (женщин, лиц в возрасте 30 лет и старше, работающих граждан);
- высокая пораженность ВИЧ беременных женщин (1,2%);
- рост выявляемости среди наркопотребителей и больных, инфекциями, передаваемыми половым путем, что подтверждает возможность активного распространения ВИЧ при половых и инъекционных контактах [3, 4];
- тенденция к увеличению числа больных , выявленных на клинически продвинутых стадиях и снижение обнаружения ВИЧ среди лиц, контактных с больными , что указывает на позднее обращение больных за специализированной медицинской помощью и на увеличение скрытых источников заражения ВИЧ;
- ведущей причиной смерти в популяции больных , продолжает оставаться туберкулез.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции