Что такое prep вич
Предэкспозиционная профилактика (PrEP или ПрЭП) – это новый метод профилактики ВИЧ, который состоит в том, что ВИЧ-отрицательные люди для снижения риска инфицирования ВИЧ каждый день принимают медичинские препараты. Как показывают научные исследования, ПрЭП очень эффективен в предотвращении передачи ВИЧ. Большое международное исследование среди геев и трансгендерных женщин, так называемое испытание iPrEx, показало, что ПрЭП может снизить риск заражения ВИЧ по меньшей мере на 92%, если таблетки принимать регулярно. ПрЭП также эффективен при использовании гетеросексуальными мужчинами и женщинами, а также людьми, употребляющими инъекционные наркотики.
Хотя ПрЭП дороже, чем другие методы профилактики ВИЧ, он может быть экономически эффективным инструментом, особенно когда он предоставляется людям с высоким риском заражения ВИЧ. Предотвращая затраты на лечение ВИЧ в течение жизни, ПрЭП может даже привести к экономии средств на здравоохранение, особенно когда истекает срок действия патентов на лекарства и снижается их стоимость.
Кроме того, ПрЭП является первым методом профилактики ВИЧ, который находится под непосредственным контролем человека, подверженного риску. Это контрастирует с лечением как профилактикой (TasP), которое зависит от приверженности партнеров к лечению ВИЧ-инфекции для обеспечения подавленной вирусной нагрузки. Кроме того, поскольку ПрЭП отделяет акт предотвращения от сексуального контакта, его можно использовать так, что сексуальные партнеры об этом не знают. ПрЭП обеспечивает дополнительную защиту, когда презервативы не используются регулярно.
Всемирная организация здравоохранения в настоящее время рекомендует, чтобы ПрЭП предлагали в качестве выбора ключевым группам населения, затронутым ВИЧ, а также всем, кто подвергается существенному риску заражения ВИЧ.
ПрЭП – это таблетка, состоящая из антиретровирусных препаратов, которые необходимо принимать каждый день, чтобы она была эффективной. В настоящее время единственный препарат, одобренный для использования в качестве ПрЭП, предлагает клмпания Gilead Sciences и он называется Трувада (Truvada). Препарат состоит из комбинации тенофовира и эмтрицитабина (TDF/FTC). Впервые Трувада был одобрен для профилактики в 2012 году в Соединенных Штатах Америки.
Несмотря на рекомендацию предоставить ПрЭП людям с высоким риском заражения ВИЧ, его доступность в мире остается ограниченной. Цель ПрЭП, установленная ЮНЭЙДС в стратегии по прекращению пандемии ВИЧ, состоит в том, чтобы к 2020 году привлечь к ПрЭП три миллиона человек. Однако только 2% этой цели было достигнуто в июне 2016 года.
В настоящий момент препарат Трувада для ПрЭП утвержден в США, Канаде, Австралии, Перу, Южной Африке, Кении, Зимбабве, Израиле и Европейском союзе. Утверждение находится на рассмотрении в Бразилии и Таиланде. В Европейском союзе ПрЭП был одобрен Европейским агентством по лекарственным средствам (EMA), хотя выполнение программ ПрЭП является обязанностью каждого государства в отдельности. На сегодняшний день только Франция и Норвегия предоставили ПрЭП в рамках своей системы здравоохранения. Недавно Шотландия объявила, что она сделает то же самое.
В Восточной Европе и Центральной Азии (ВЕЦА) ПрЭП еще не доступен. Однако в настоящее время в Грузии, Украине и Азербайджане создаются демонстрационные проекты. Эти экспериментальные исследования состоят из нескольких этапов. В Грузии на первом этапе реализации ПрЭП была организована учебная сессия для участников пилотного проекта, а также была проведена оценка потребностей среди мужчин, имеющих половые контакты с мужчинами (МСМ), и наращивание потенциала для местных НПО до фактического начала пилотного проекта в 2017 году. В странах Центральной Азии, по-видимому, есть меньший интерес к ПрЭП, хотя Министерство здравоохранения Кыргызстана планирует начать оценку возможностей внедрения ПрЭП в стране.
Проблемы, возникающие при внедрении ПрЭП в ВЕЦА, могут включать в себя расходы на ПрЭП, а также высокий уровень стигмы и дискриминации в некоторых странах. Тем не менее, с распространением ВИЧ-инфекции в странах Восточной Европы и Центральной Азии на 57% в период с 2010 по 2015 год, одно только лечение не остановит эпидемию. Учитывая его доказанную эффективность, предоставление ПрЭП ключевым группам населения может стать важным шагом в борьбе с взрывным ростом эпидемии ВИЧ в этом регионе.
Кому нужна доконтактная профилактика и как получить рецепт

Хоть побеждать ВИЧ-инфекцию человечество пока не научилось, в вопросах профилактики и контроля удалось неплохо продвинуться. Мы рассказывали, что незащищённый секс с ВИЧ-положительным человеком может быть безопасен, если тот принимает антиретровирусную терапию и в крови выявляется менее 200 копий вируса на миллилитр. Кроме того, даже при высокой вирусной нагрузке секс с носителем инфекции — не приговор; в дополнение к презервативам существует доконтактная и постконтактная профилактика. Разбираемся, в чём она заключается и кому подходит.
Текст: Екатерина Хрипко

Что такое доконтактная профилактика (ДКП)
Для доконтактной, или предэкспозиционной (pre-exposure prophylaxis, PrEP), профилактики используют средства антиретровирусной терапии (АРТ) тенофовир и эмтрицитабин, обычно в виде комбинированной таблетки. Эти вещества блокируют один из ферментов вируса, способствующий его размножению — это не даёт вирусу воспроизводиться в организме. Приём лекарства должен быть ежедневным в течение всего периода риска, но существуют и другие схемы.
Так, человек, который подвергается риску нерегулярно, может начать терапию перед предположительно опасным периодом. Поскольку нужная концентрация тенофовира в тканях вагины достигается дольше, чем в прямой кишке, то практикующие вагинальный секс люди должны начинать приём лекарства примерно за три недели, а те, кто практикует анальный секс, — за неделю до периода риска.
Постконтактная профилактика
Она показана людям, у которых был незащищённый секс с предположительно ВИЧ-положительными партнёрами. В таком случае, чтобы защититься от инфекции, стоит как можно скорее обратиться к врачу и получить рецепт на АРТ. Чем раньше она будет начата, тем лучше. Наибольшую защиту лекарство даёт в первые 5–10 часов, а потом вероятность благополучного исхода снижается. Тем не менее есть смысл начинать лечение в течение 72 часов и продолжать его четыре недели.
Куратор центра, занимающегося профилактикой и лечением ВИЧ-инфекции в Екатеринбурге, анонимно рассказала, что раньше обратившемуся в такой ситуации человеку выдавали лекарства — при условии, что он или она сообщат, с кем именно был контакт. Но сейчас система госзакупок изменилась, и центры закупают препараты только на людей с уже выявленной ВИЧ-инфекцией.

Кому это показано и как получить рецепт
Медикаментозная профилактика ВИЧ-инфекции дорого стоит и может вызывать нежелательные эффекты, так что показана не всем, а лишь людям, для которых её польза перевешивает возможный вред. Это представители групп риска — потребители инъекционных наркотиков и люди с большим количеством половых партнёров, особенно мужчины, практикующие секс с мужчинами. Риск повышен также у лиц, занимающихся сексом с представителями этих категорий. По словам Николая Лунченкова, в России из-за отсутствия информации за доконтактной профилактикой обращаются редко, а за постконтактной не обращается практически никто.
Прежде чем начать терапию, нужно обратиться к врачу, чтобы определить степень риска, подобрать препарат, дозировку и получить рецепт. Необходимо подтвердить отсутствие ВИЧ, вируса гепатита В и других инфекций. И до-, и постконтактную профилактику оплачивают сами пациенты: в России право на бесплатную антиретровирусную терапию есть только у людей с ВИЧ-инфекцией. По словам Лунченкова, стоимость оригинального препарата на месяц составляет около 14 тысяч рублей, но можно использовать и более дешёвые аналоги — например, не в комбинированной форме, а в виде нескольких таблеток. Тогда стоимость лечения можно снизить до 2 тысяч рублей в месяц. Эти препараты продаются в аптеках, в том числе в регионах — по крайней мере, по словам куратора из Свердловской области, в аптеках Екатеринбурга недорогие дженерики есть.
Лунченков отмечает, что если пациент убеждён, что ему требуется профилактика, то нет оснований не верить и отказывать. Задача врача —выслушать, успокоить и разобраться в ситуации, помня о деликатности положения пациента и возможном нежелании рассказывать подробности. В один из московских СПИД-центров за постконтактной профилактикой обратилась женщина — она рассказала, что в метро её уколол иглой незнакомый мужчина. При дальнейшем разговоре выяснилось, что укола всё же не было — а был незащищённый секс с сыном подруги, и ей было стыдно в этом признаться. Когда человек рассказывает, что боится заразиться после орального секса или контакта с вещами человека с ВИЧ, врач не должен отказывать (хотя через вещи заразиться нельзя, а через оральный секс — крайне маловероятно) — возможно, пациент просто не готов рассказать правду.
Насколько это вредно
Есть противоречивые данные о том, что тенофовир может нанести вред почкам — поэтому перед назначением терапии и в её процессе нужно проверять, как они функционируют. Для этого через каждые три месяца назначают анализ на уровень креатинина — этот показатель помогает определить, есть ли в работе почек нарушения. Если они есть, то лекарство на время отменяют, пока функция почек не восстановится до нормальной.
Другой возможный побочный эффект, редкий и обратимый — деминерализация костей. При приёме антиретровирусной терапии плотность костной ткани нужно исследовать ежегодно. Авторы одного из исследований, проведённого у мальчиков и мужчин 15–22 лет, предположили, что деминерализация может быть связана с нарушениями гормональных процессов.
Другие минусы доконтактной профилактики — вероятность заражения мутантной формой ВИЧ, устойчивой к тенофовиру и эмтрицитабину. В целом метод ДКП считается эффективным на 90 %, а вовремя начатая постконтактная профилактика снижает риск на 80 % — так что инфицирование всё же возможно, в том числе из-за нерегулярного приёма лекарств. Несмотря на профилактику, люди из групп риска должны регулярно обследоваться на ВИЧ-инфекцию.
Можно ли отказаться от презервативов
Стоит иметь в виду, что если повышен риск заразиться ВИЧ, то высока и вероятность других инфекций. Возможная профилактика включает, например, прививки от вируса гепатита В и ВПЧ. Если до- и постконтактная профилактика используется и вызывает побочные эффекты — стоит задуматься, как устранить риск заражения ВИЧ.
На сегодня презервативы остаются самым простым, безопасным и недорогим способом профилактики ВИЧ-инфекции. Учитывая, что ДКП снижает риск заражения, но не даёт гарантий, лучший вариант — всегда использовать презервативы (к тому же они защищают и от других инфекций). Тем не менее медицинская общественность признаёт, что люди используют презервативы далеко не всегда, по разным причинам — один из экспертов приводит в пример женщин, которые боятся заразиться от мужа, но не могут заставить его использовать презервативы (а инфицирование очень часто происходит именно во внешне стабильных гетеросексуальных парах). Медикаментозная профилактика не пришла на смену презервативам — она призвана в первую очередь дополнять их, но иногда служит и вариантом альтернативной защиты.
С самого зарождения эпидемии ВИЧ медицинское научное сообщество было занято поиском эффективного способа предотвращения передачи ВИЧ-инфекции.
Способ защиты
Как известно, человек, живущий с ВИЧ и получающий антиретровирусную терапию свыше полугода, в том случае, если он достигает неопределяемой вирусной нагрузки, передать ВИЧ-инфекцию своим половым партнерам не может.
По этой логике, чем больше носителей вируса встанут на АРВТ, тем меньше новых случаев передачи ВИЧ будет, а в какой-то момент, когда неопределяемой нагрузки достигнут практически все пациенты, эпидемия и вовсе прекратится.
Однако, как мы знаем, огромное количество людей в мире до сих пор живут с ВИЧ, не зная о своем статусе. Врачи стараются охватить лечением всех, тестировать уязвимые группы. Тем не менее очевидно, что всегда будет некий процент людей, до которых ни лечение, ни тестирование, к сожалению, не будут в состоянии дотянуться.
Именно поэтому еще в 2005—2006 годах стали появляться первые попытки профилактического лечения ВИЧ-отрицательных людей, а именно так я и предлагаю называть доконтактную профилактику (ДКП) или PrEP.
Сперва ученые пытались применять для этих целей различные интервагинальные гели, спирали и другие препараты наружного применения, содержащие тенофовир — лекарство, входящее во многие схемы терапии ВИЧ. Однако свою эффективность они, к сожалению, не подтвердили.
Только в 2012 FDA, американское медицинское ведомство, которое занимается одобрением и надзором за лекарствами и продуктами, лицензировало применение тенофовира вместе с другим препаратом — эмтрицитабином — в таблетках в качестве доконтактной профилактики.
Так Соединенные Штаты Америки стали первой страной, которая развернула масштабную компанию по применению ДКП. И в настоящий момент более 60 % всех людей в мире, которые получают PrEP, проживают именно там.
Итак, доконтактная профилактика заключается в приеме двух препаратов, относящихся к классу ингибиторов обратной транскриптазы, ВИЧ-отрицательными людьми. То есть людьми, в чьем организме вируса пока еще нет.
Что делают эти препараты?
На картинке ниже вы можете увидеть жизненный цикл вируса иммунодефицита, как он прикрепляется к рецептору CD4 Т-лимфоцита, вбрасывая внутрь клетки свой генетический материал.
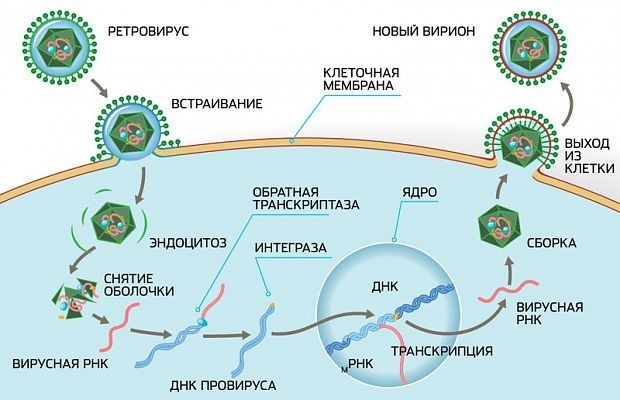
Этот генетический материал под воздействием особого фермента — обратной транскриптазы — запускает процесс репликации новых вирусов.
Два исследования — iPrEx и Partners (оба они проводились в США и Западной Европе) — продемонстрировали крайне высокую эффективность защиты PrEP, в отдельных случаях приближающуюся к 99 %.
В обоих лекарство тенофовир/эмтрицитабин, известное как Трувада, тестировалось на людях, относящихся к ключевым, то есть наиболее уязвимым для эпидемии, группам, — на мужчинах, практикующих секс с мужчинами, и трансгендерных женщинах (mtf). И именно у них этот метод профилактики показал свою наибольшую эффективность.
(Противо)показания к началу ДКП
В настоящее время в России ДКП одобрена Министерством здравоохранения в качестве дополнительного метода профилактики ВИЧ-инфекции и даже попала в клинические рекомендации, так что врач, пусть пока и не имеет возможности выдавать ее бесплатно, как выдаются препараты АРВТ, все же может легально рассказать своим пациентам, где можно приобрести необходимые таблетки, что для этого нужно сделать и как их принимать.

Главным противопоказанием к началу ДКП, конечно, является наличие у пациента ВИЧ-инфекции или симптомов, указывающих на так называемую острую фазу ВИЧ, которая имеет место примерно через две недели после проникновения вируса в организм.
В остальном, когда к врачу обращаются пациенты с просьбой обсудить необходимость PrEP, им часто предлагают заполнить небольшую табличку, в которой перечислены основные критерии:
- принадлежность к той или иной ключевой группе ВИЧ (мужчины, практикующие секс с мужчинами, секс-работницы, потребители инъекционных наркотиков);
- высокая сексуальная активность;
- наличие постоянного сексуального полового партнера, который является представителем одной из ключевых групп;
- использование презервативов;
- вирусная нагрузка у партнера с ВИЧ, если таковой имеется, и другие.
Одновременное наличие сразу двух критериев может трактоваться как строгая рекомендация задуматься о применении PrEP.
Если с первым все понятно, то второй стоит пояснить. Он подразумевает, что за 12 часов до полового контакта вы можете выпить двойную дозу доконтактной профилактики с последующим приемом еще двух доз: по одной таблетке в день через 24 и 48 часов. Так, чтобы от последнего незащищенного сексуального контакта прошло минимум два дня до отмены препарата.
Побочные эффекты
Безопасна ли ДКП? Да. Она безопасна. Оба режима одинаково эффективны. Всего в настоящий момент мы знаем лишь о семи случаях получения вируса на PrEP. А учитывая, что во всем мире примерно полмиллиона человек принимает доконтактную профилактику, семь случаев — это весьма немного.
Два из них были связаны с низкой приверженностью (пропуском приема профилактического препарата), два — с наличием резистентного к эмтрицитабину штамма ВИЧ. Два человека были инфицированы еще до начала доконтактной профилактики. Буквально недавно мировые СМИ сообщили о еще одном случае инфицирования ВИЧ на доконтактной профилактике. На этот раз вирус получил активист в Австралии, который более 5 лет принимал PrEP именно в разовом режиме.
Сейчас идет расследование этого инцидента, и мы пока не знаем точно, в чем была его причина. Что же касается побочных эффектов, они встречаются крайне редко и при должном внимании врача легко контролируются.
Долгосрочные эффекты, например, деминерализация костной ткани, появляются не сразу, и, по большому счету, слишком бояться их не стоит. Деминерализация костной ткани, связанная с тенофовиром, проходит в течение, как правило, месяца после остановки приема и не является необратимой. То же самое касается снижения функции почек.
Когда он появится на наших прилавках — сказать сложно. Но в любом случае стоит помнить, что, даже если это лекарство и появится в России, ДКП — это не витамины, которые можно принимать самостоятельно. Любые побочные эффекты должен отслеживать врач, равно как и назначать сам препарат. Кому стоит обратиться к ДКП, а кому повременить? В идеале такое решение должен принимать не сам пациент в режиме самолечения, а специалист, обладающий достаточной квалификацией.

Когда пора?
Если вы имеете секс с более чем 2—3 партнерами, это уже показание. Но давайте разберем несколько классических ситуаций. Допустим, молодой человек, 25 лет, обращается с вопросом о необходимости начала доконтактной профилактики. У него есть регулярные половые контакты как с мужчинами, так и с женщинами. Но по ходу опроса выясняется, что он не всегда использует презерватив и не знает о наличии инфекций, передающихся половым путем, что он никогда не сдавал никакие анализы, кроме теста на ВИЧ.
После дополнительного обсуждения с этим молодым человеком выясняется, что он принимает мефедрон, участвует в группах. Что делать в этой ситуации? Взять отсрочку в течение 28 дней, сделать анализ на ВИЧ-инфекцию. Если у нас нет возможности сделать ПЦР, то есть посмотреть не антитела, а количество самого вируса.
Потом, конечно, ставить человека на ДКП. Это главный кандидат для начала доконтактной профилактики, потому что в первую очередь мы обеспечим защиту от ВИЧ-инфекции, во вторую — оставим человека в системе здравоохранения, то есть он уже всегда в той или иной степени будет находиться под нашим медицинским контролем, что поможет ему предотвратить или вылечить и другие инфекции, передающиеся половым путем, которыми он в будущем может инфицироваться.
Другой случай, если к врачу обращается молодая пара. В этой паре есть ВИЧ-позитивный партнер, нужно ли принимать ВИЧ-отрицательному партнеру доконтактную профилактику?

Тут три варианта. Первый: если партнер менее полугода принимает терапию — это строгое показание для начала доконтактной профилактики ВИЧ-отрицательному партнеру. По прошествии полугода и достижении положительным партнером неопределяемой нагрузки мы ВИЧ-отрицательного партнера можем снять с ДКП. Если же ВИЧ-положительный партнер более полугода имеет неопределяемую вирусную нагрузку, ВИЧ-отрицательному партнеру мы не назначаем доконтактную профилактику. Он и так защищен.
Третья ситуация, когда у нашего ВИЧ-позитивного партнера, уже более полугода находящегося на терапии, наблюдается так называемая низкоуровневая виремия. Что это такое, ВИЧ-позитивные люди, если они регулярно приходят за анализами, обычно знают. Это когда анализ показывает, например, более 150 копий вируса. Человек принимает терапию, вирусная нагрузка подавлена, но имеется ее небольшой подъем. Как оценить, насколько это опасно?
Здесь стоит обратиться к исследованию Partner, о котором уже шла речь и в котором говорится, что в ситуации, если у партнера показатель менее 200 копий, риск передачи отсутствует. Но если выше — он все же есть. Именно поэтому, если у пациента 270—280 копий, здесь мы рекомендуем ВИЧ-отрицательному партнеру начать доконтактную профилактику.
Вместо послесловия
Последнее, о чем я хотел бы сказать: следует понимать, что доконтактная профилактика — это не альтернатива презервативу. Важно понимать, что ВИЧ-инфекция — это только одна из множества инфекций, которые возникают и которые могут передаваться половым путем. Кроме нее еще существует 29 других инфекций, которые могут вызывать различные неприятные состояния, вплоть до угрожающих здоровью и жизни. Так что презерватив и доконтактная профилактика должны идти рука об руку.
Способствует ли ДКП отказу от презервативов? Это сложный вопрос. На данный момент мы имеем 8 исследований, четыре из них говорят, что да, повышается уровень ИППП среди людей, которые принимают доконтактную профилактику, а четыре говорят, что нет, не повышается никаким образом. То есть данные достаточно противоречивые.
Согласно моему опыту, сексуальное поведение людей на ДКП никак значительно не меняется. Да, доконтактная профилактика, безусловно, помогает убрать определенные страхи, волнение и переживания в отношении своего здоровья, но это не метод, который подталкивает людей к резкому изменению своих сексуальных предпочтений и поведения.
И еще один вопрос: в целом препаратов для лечения ВИЧ-инфекции у нас огромное количество, в частности ингибиторы интегразы, протеазы… Чисто теоретически: почему бы не применять в качестве ДКП их?

Когда я готовил лекцию, меня даже спросили: вот есть такой препарат Калетра, почему нельзя Калетру использовать в качестве доконтактной профилактики? Наверное, теоретически ее можно было бы применять в таком ключе, если бы не массивная жуткая диарея, которую может вызвать ее прием.
Для того чтобы ответить на вопрос, можно или нет использовать конкретное лекарство для ДКП, надо провести клиническое исследование. Без клинических исследований подтвердить такой тезис невозможно. Поэтому придерживаться все же стоит тех схем, которые были уже испытаны и утверждены в качестве PrEP.
Именно поэтому, когда мы говорим о доконтактной профилактике, как правило, речь идет о двух препаратах, как это уже было сказано: тенофовире и эмтрицитабине. Если вы обратитесь в аптеку, то их комбинация в одной таблетке будет стоит порядка 14 000 рублей. Однако допустимо применение и других опробированных для ДКП препаратов. Например, тенофовира и ламивудина. Эта схема также одобрена Всемирной организацией здравоохранения (ВОЗ), но по отдельности они будут стоить не 14 тысяч, а порядка одной тысячи рублей за упаковку. Так что в целом ДКП сейчас доступна в разных формах для пациентов с разным достатком, и самые дешевые ее схемы могут стоить не более двух тысяч рублей в месяц.

В четырнадцатый день платформа онлайн-образования Курсера (Coursera) предлагает пройти интерактивный тест полученных во втором модуле знаний.
Обязательства участника курса — не разглашать условий и решений тестовых заданий. Поэтому мы предлагаем вам вспомнить о методах профилактики ВИЧ — ПЭП и ПрЭП. Ответы на вопросы напишем через неделю, на 21 день курса. Также делимся ответами на вопросы первой недели.
Ответы на вопросы первой недели
Попробуйте сформулировать самостоятельно ответы на вопросы:
ПрЭП — это использование антиретровирусных лекарственных средств людьми без ВИЧ, для предотвращения передачи ВИЧ в случае рискованного поведения. Представляет собой еще один вариант профилактики ВИЧ в дополнение к использованию презервативов и лубрикантов, консультированию, направленному на изменение поведения, постконтактной профилактике, лечению инфекций, передающихся половым путем, добровольному мужскому обрезанию и антиретровирусной терапии для партнеров, живущих с ВИЧ. Чаще всего используется сочетание тенофовира (TDF, 300 мг) и эмтрицитабина (FTC, 200 мг) в форме таблетки для приёма один раз в день. Аббревиатура переводится как
Почему в русском языке есть две аббревиатуры - ПрЭП и ДКП? Что они обозначают? Какая аббревиатура вам ближе?
Что такое риск передачи ВИЧ-инфекции?
Риск получения ВИЧ варьируется в широких пределах в зависимости от типа воздействия или поведения (например, обмена иглами или шприцами, полового контакта без презерватива). Некоторые воздействия несут гораздо более высокий риск передачи. Для некоторых воздействий, в то время как передача биологически возможна, риск настолько мал, что невозможно установить точное числовое значение. Но риски со временем складываются. Даже относительно небольшие риски могут со временем складываться и приводить к большому риску передачи ВИЧ. Другими словами, может быть относительно небольшой шанс приобрести ВИЧ, когда человек участвует в рискованном поведении с инфицированным партнером только один раз. Но если повторять такое рискованное поведение (воздействие) много раз, общая вероятность заражения после повторных воздействий возрастает многократно.
Передача ВИЧ может произойти при попадании крови, спермы, влагалищных секреций человека с ВИЧ, у которого вирус не подавлен антиретровирусной терапией, в кровь или через слизистые оболочки человека без ВИЧ. Возможна передача ВИЧ младенцу от матери во время беременности (внутриутробное), при родах или при грудном вскармливании, в случаях, если мать не получает лечение антиретровирусными препаратами. Других путей передачи ВИЧ не зарегистрировано.
Что такое неопределяемая вирусная нагрузка у человека, живущего с ВИЧ?
Неопределяемая вирусная нагрузка — это состояние ВИЧ-положительного человека, при котором количество вирусных частиц в крови ниже порога, необходимого для обнаружения лабораторным тестом. Cчитается, что ВИЧ-положительные люди с неопределяемой вирусной нагрузкой не могут передать ВИЧ другому человеку.
Результаты измерения количества вируса в крови (вирусной нагрузки) указываются в количестве копий вирусных частиц в одном миллилитре крови (копии/мл). Если человек находится на антиретровирусной терании, его вирусная нагрузка должна опуститься ниже порогового уровня — менее 50 копий/мл или менее 20 копий/мл, в зависимости от модели и разрешающей способности лабораторного оборудования.
Снижение количества вируса в крови (вирусной нагрузки) ниже порогового уровня (неопределяемая вирусная нагрузка) означает, что лечение работает и вирус в организме такого человека подавлен.
Если у человека ВИЧ и неопределяемая вирусная нагрузка в крови - каковы риски ВИЧ-отрицательного человека получить ВИЧ в случае одноразового незащищённого полового контакта с ним или ней?
Cчитается, что ВИЧ-положительные люди с неопределяемой вирусной нагрузкой не могут передать ВИЧ другому человеку. Однако стоит не забывать о бактериальных инфекциях, передаваемых половым путём — сифилис, гонорея, хламидиоз. В случаях жёсткого секса стоит помнить о риске передачи вирусных гепатитов B и C. Поэтому стоит пользоваться презервативом во всех случаях полового контакта с незнакомым человеком. Если в вашей жизни такое рискованное поведение случается часто, задумайтесь о начале приёма ПрЭП и используйте ПрЭП вместе с презервативом.
Что представляет из себя ПрЭП?
По состоянию на июнь 2017 года, единственный препарат, одобренный для использования в качестве ПрЭП, предлагает компания Gilead Sciences и он называется Трувада (Truvada), это таблетка, которая состоит из комбинации антиретровирусных средств тенофовира и эмтрицитабина (TDF/FTC). Впервые Трувада был одобрен для профилактики в 2012 году в Соединенных Штатах Америки. Такую таблетку необходимо принимать один раз в день без перерывов в приёме. Через 21 день после приёма препарат достигает необходимых концентраций в тканях человека.
В ближайшие годы ожидается появление новых форм ПрЭП — имплантируемых устройств, гелей, колец, инъекций и растворов для инфузий, саморастворяющихся таблеток.
Как действует ПрЭП в организме человека?
ПрЭП - это эксперимент или уже доказанная и одобренная практика?
До 2012 года ПрЭП был лишь экспериментом и многие исследователи скептически относились к подобной практике. Ситуация поменялась, когда в 2012 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (англ. Food and Drug Administration, FDA) утвердило препарат Truvada для ПрЭП — предэкспозиционной (доконтактной) профилактики ВИЧ-инфекции.
Проведённое после большое международное исследование среди геев и трансгендерных женщин, так называемое испытание iPrEx OLE, показало, что ПрЭП снижает риск передачи ВИЧ по меньшей мере на 92% при условии регулярного приёма таблеток без пропусков. ПрЭП также эффективен при использовании гетеросексуальными мужчинами и женщинами, а также людьми, употребляющими инъекционные наркотики.
Могут ли принимать ПрЭП беременные женщины?
Во время клинических исследований ПрЭП женщины снимались с лекарств как только обнаруживалась беременность. Поэтому достоверных данных по безопасности ПрЭП для беременных пока нет.
Однако нет достоверных данных и о риске ПрЭП для плода у беременной женщины. Во время тех же клинических исследований у женщин на ранних сроках беременности учёные не обнаружили краткосрочных побочных эффектов для плода от приема ПрЭП. Серьёзного исследования отсроченных побочных эффектов для плода не проводилось, однако не было обнаружено неблагоприятных эффектов среди детей, подвергшихся воздействию TDF/FTC — препаратов, входящих в ПрЭП, когда препараты принимались как часть режима лечения ВИЧ-инфицированных женщин во время беременности или во время грудного вскармливания.
Поэтому простой ответ на этот вопрос — принимать ПрЭП беременные женщины могут, если приём назначен врачом и врач наблюдает за состоянием женщины и плода.
Является ли ПрЭП помехой для зачатия ребенка?
Риск передачи ВИЧ увеличивается во время беременности, равно как и риск передачи ВИЧ ребенку, родившемуся у матери, которой передаётся ВИЧ во время беременности или грудного вскармливания. Поэтому для ВИЧ-отрицательной женщины, у которой сексуальный партнер или супруг ВИЧ-положителен, ПрЭП может принести пользу, если приём назначен врачом и врач наблюдает за состоянием женщины и плода.
Однако в прошлом вопросе было отмечено, что потенциальные риски для плода и новорождённого от приёма матерью ПрЭП до конца не изучены. Данных о серьёзных противопоказаний для детей и взрослых нет, но нет и доказанных данных об отсутствии противопоказаний.
Возможная тактика для зачатия ребёнка в семье, где мать ВИЧ-отрицательна, а отец — ВИЧ-положителен — это достижение отцом ребёнка неопределяемой вирусной нагрузки и зачатие ребёнка естественным путём с отменой ПрЭП женщиной сразу после факта беременности либо зачатие ребёнка с помощью вспомогательных репродуктивных технологий, таких как экстракорпоральное оплодотворение материнской яйцеклеткой с отмытой спермой отца ребёнка. Но окончательный режим профилактики определяет лечащий врач.
Есть ли какие-то особенности приёма таблеток во время ПрЭП?
ПрЭП это вариант высокоактивной антиретровирусной терапии. Принцип работы такой терапии - создание такой концентрации лекарственного препарата в тканях организма, которая сможет подавлять деление вирусных частиц и не даст ВИЧ распространяться.
Поэтому если вам назначен ПрЭП в виде таблеток для ежедневного приёма - необходимо принимать эти таблетки каждый день, в одно и то же время и не пропускать приём таблеток. В случаях, если вы забыли приём таблетки - надо принять таблетку как можно скорее и продолжить приём в следующий день также, без перерывов.
Один раз в три месяца необходимо показываться лечащему врачу для сдачи анализов и общего осмотра.
Как быстро ПрЭП создаёт барьер для ВИЧ в тканях анального канала и прямой кишки?
Единственный на июнь 2017 года разрешённый к применению для ПрЭП препарат Трувада создаёт защитный барьер в тканях слизистых оболочек прямой кишки и анального канала через 7 дней после начала приёма.
Как быстро ПрЭП создаёт барьер для ВИЧ в тканях влагалища?
Единственный на июнь 2017 года разрешённый к применению для ПрЭП препарат Трувада создаёт защитный барьер в тканях слизистых оболочек влагалища и шейки матки через 21 день после начала приёма.
Сколько стоит ПрЭП? Какие есть варианты?
Одна упаковка Truvada с 30 таблетками, рассчитанная на один месяц ПрЭП, стоит в Европе порядка 800 евро, по другим данным около 13 тысяч долларов (около 9500 евро) в год, поэтому лишь небольшое число людей может позволить приобретение этого препарата самостоятельно.
Высокая стоимость официально разрешённых препаратов антиретровирусной терапии в качестве профилактики ВИЧ приводит к появлению на рынке нелегальных дженериков. Например, стоимость индийских эквивалентов Truvada составляет всего около 60 евро. Однако использование нелегальных медикаментов сопряжено с опасностью отсутствия постоянного медицинского контроля, который необходим при употреблении препаратов ПрЭП.
В июне 2017 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (англ. Food and Drug Administration, FDA) утвердило препарат компании Teva Pharmaceuticals в качестве дженерика и это может снизить цены на ПрЭП. Но не стоит ожидать такого снижения раньше 2021 года, когда у Gilead закончится патент на эмтрицитабин, второй компонент препарата Трувада.
Во многих странах ПрЭП стал предоставляться бесплатно для людей из групп риска, но несмотря на рекомендацию ЮНЭЙДС предоставить ПрЭП людям с высоким риском заражения ВИЧ бесплатно во всех странах, его доступность в мире остается ограниченной. В Восточной Европе и Центральной Азии (ВЕЦА) ПрЭП еще не доступен, хотя в Грузии, Украине и Азербайджане создаются демонстрационные проекты ПрЭП. Министерство здравоохранения Кыргызстана планирует начать оценку возможностей внедрения ПрЭП в стране.
Как узнать о способах предоставления ПрЭП в твоей стране?
На сайте PrepWatch можно узнать о текущем статусе предоставления ПрЭП.
Какие особенности приёма ПрЭП обнаружили учёные при исследовании трансгендерных мужчин и женщин?
Женщины-трансгендеры подвергаются риску получить ВИЧ в 49 раз больше, чем в среднем между людей. В то время как трансгендерные женщины были включались в клинические испытания ПрЭП, ни одно исследование не показало, что ПрЭП эффективно снижает риск ВИЧ-инфекции у трансгендерных женщин. Вероятные причины низкой эффективности ПрЭП у трансгендерных женщин: низкая приверженность к приёму ПрЭП или возможное взаимодействие между феминизирующими гормонами и комбинацией препаратов эмтрицитабина и тенофовира дизопроксилафумарата (FTC/TDF), входящих в препарат Трувада для ПрЭП.
Мужчины-трансгендеры не включались ни в одно клиническое исследование ПрЭП, поэтому достоверных данных о применении ПрЭП у них нет. Также в клинических рекомендациях по приёму Трувады как ПрЭП не содержится информации относительно приёма ПрЭП трансгендерных мужчин. Однако существующие данные эффективности ПрЭП не дают оснований в отказе от ПрЭП для трансгендерных мужчин, так как большинство трансгендерных мужчин сообщали об анальном сексе или вагинальном сексе с мужчинами-цисгендерами (не трансгендерными) без презерватива, и поэтому имеет смысл с точки зрения общественного здравоохранения включать трансгендерных мужчин в исследования, чтобы учесть роль, которую они играют как часть популяции МСМ в профилактике и передаче ВИЧ.
Каких людей относят к группам риска при исследованиях предоставления ПрЭП?
Группа риска включает в себя:
- геев, бисексуалов и других мужчин, практикующих секс с мужчинами;
- секс-работников и секс-работниц всех гендерных идентичностей;
- трансгендерных женщин, которые практикуют секс с мужчинами, и которые наиболее часто обделены вниманием во многих странах;
- женщин и девочек в южных и восточных регионах Африки, где эпидемия ВИЧ наиболее распространена;
- людей, у которых нет ВИЧ, но которые являются половыми партнёрами людей, живущих с ВИЧ, включая весь спектр партнёрств - гетеросексуальные, гомосексуальные, мужские и транс.
- подростков из всех вышеперечисленных сообществ, а именно:
- мальчиков-подростков, практикующих однополый секс;
- подростков, практикующих секс-услуги всех полов и гендерных идентичностей;
- подростков, употребляющих инъекционные наркотики;
- трансгендерных женщин подросткового возраста.
Если охватитьПрЭП всех людей из группы риска — каких изменений в эпидемиологической обстановке можно ожидать? Что станет с темпами распространения ВИЧ в таком сообществе?
Эту задачу, вероятно, стоит решать с применением математического моделирования. Но уже сейчас можно сделать предварительные оценки. Так, в Лондоне в 2016 году упало количество новых случаев ВИЧ на 40% по сравнению с 2015 годом. Исследователи связывают это с появлением в городе крупной клиники сексуального здоровья, предлагающей ПрЭП людям из групп риска.
Что лучше использовать — ПрЭП или презерватив?
Как и презервативы, ПрЭП работает только в том случае, если вы ее используете. Если вы принимаете препараты ПрЭП каждый день, последовательно и правильно, ПрЭП будет снижать риск получить ВИЧ на 90-95%, независимо от того, используете ли вы презерватив или нет. ПрЭП не защитит от ИППП — гонореи, хламидиоза или сифилиса, и не предотвратит беременность, тогда как презервативы защищают от ВИЧ, ИППП и беременности.
Презервативы были и остаются эффективным инструментом снижения риска ВИЧ, но многие люди не используют презервативы каждый раз, когда они занимаются сексом. ПрЭП — это дополнительный инструмент для профилактики ВИЧ. ПрЭП будет работать для вашей защиты тогда, когда вы решите не использовать презерватив.
Поэтому решать этот вопрос только вам. Один из вариантов — использовать ПрЭП и презерватив во время контактов с незнакомыми людьми, переходить на ПрЭП без презерватива если вы вступаете в постоянные моногамные отношения с ВИЧ-позитивным партнёром и отменять ПрЭП если вы вступаете в постоянные моногамные отношения с ВИЧ-отрицательным партнёром.
Можно ли использовать ПрЭП и презерватив вместе?
Да, ПрЭП и презерватив можно использовать вместе. Тогда презерватив будет защищать от ВИЧ, бактериальных инфекций, таких как сифилис, гонорея и хламидиоз. ПрЭП же будет создавать второй контур вашей безопасности, защищая от ВИЧ в случаях, если презерватив порвётся или вы решите не использовать презерватив.
Стоит помнить, что если презерватив не используется, имеется риск получения бактериальных инфекций, таких как сифилис, гонорея и хламидиоз.
Может ли ВИЧ-отрицательный человек жить вместе с ВИЧ-положительным человеком и регулярно заниматься в такой паре незащищённым сексом без презерватива без риска передачи ВИЧ? В каких случаях это возможно?
Да, ВИЧ-отрицательный человек может жить вместе с ВИЧ-положительным человеком и регулярно заниматься в такой паре незащищённым сексом без презерватива без риска передачи ВИЧ. Это возможно, если ВИЧ-положительный партнёр принимает антиретровирусную терапию и в его/её крови более шести месяцев не определяется вирус (неопределяемая вирусная нагрузка). Cчитается, что ВИЧ-положительные люди с неопределяемой вирусной нагрузкой не могут передать ВИЧ другому человеку.
Для дополнительной защиты ВИЧ-отрицательный партнёр может начать принимать ПрЭП под наблюдением врача. Тогда ВИЧ-отрицательный партнёр будет защищён от ВИЧ в тех редких случаях, когда вирусная нагрузка в крови и биологических жидкостях ВИЧ-положительного партнёра поднимется. Такое случается, если антиретровирусные препараты у ВИЧ-положительного партнёра перестали работать из-за развившейся лекарственной устойчивости, либо если он перестал принимать препараты регулярно.
Вопросы к материалам второй недели
- Что такое постэкспозиционная (постконтактная) профилактика ВИЧ?
- Девушка переспала с парнем, был секс без презерватива. На следующий день узнала, что у него ВИЧ. Что делать девушке?
- Какие новые формы лекарственных препаратов для доконтактной профилактики ВИЧ (ПрЭП) разрабатываются в мире?
- Сколько надо ждать после начала курса ПрЭП, чтобы заниматься анальным сексом?
- Сколько надо ждать после начала курса ПрЭП, чтобы заниматься вагинальным сексом?
- Сколько времени надо подождать после установки вагинального кольца с ПрЭП для безопасного занятия сексом?
- Безопасен ли ПрЭП для организма?
- В каком случае после курса постконтактной профилактики ВИЧ человеку предложат переключиться на ПрЭП
Попробуйте ответить на эти вопросы самостоятельно. Мы опубликуем наше мнение по указанным вопросам на 21 день обзора курса PrEParing, так что следите за обновлениями!
Читайте также:


