Зудневая чесотка собак дифференциальный диагноз
г. Балаково, ул. Трнавская, д 4. тел. 8-987-356-69-05
Вы здесь
Нотоэдроз кошек – контагиозное паразитарное заболевание кожи вызываемое паразитированием клеща Notoedres cati.
Клещ Notoedres cati первично атакует кошек, в редких случаях может паразитировать на лисах, собаках и кроликах. При нападении на людей, клещи нотоэдроза вызывают проходящие папулярные поражения на коже.
Клещи Notoedres cati являются облигатными паразитами, вне хозяина практически не выживают (несколько дней). Нотоэдроз является высоко контагиозным заболеванием, передается при прямом контакте, для него характерно поражение всех животных в окружении (пр. всего помета). Пораженные животные имеют большое количество клещей, которые легко обнаруживаются в кожных соскобах. Нотоэдроз рассматривается как эпизоотное заболевание, в некоторых частях света (или страны) он диагностируется крайне редко, в других же частях – является эндемичным (широко распространен).
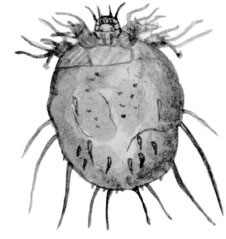
Клещ принадлежит семейству Sarcoptidae, основной жизненный цикл схож с таковым при чесотке собак. Наибольшими особенностями таксономической дифференциации от чесоточного клеща собак (S. canis) являются меньшие размеры и наличие на конечностях средней длины не присоединенных ножек с присосками. Также, у них более выражена полосатость тела, и, наиболее важно, имеют дорсальный анус по сравнению с терминальным анусом чесоточного клеща собак.
Нотоэдроз кошек имеет такие синонимы как зудневая чесотка кошек, чесотка кошек, нотоэдрозная чесотка кошек.
Кожные поражения кошек при нотоэдрозе имеют характерную локализацию, которая характеризуется определенным паттерном развития. Вначале заболевания чесоткой кошек, кожные поражения отмечаются на медиальных проксимальных участках ушной раковины. Нотоэдроз кошек характеризуется быстрым развитием, поражения вскоре распространяется вверх по ушам, на морду, веки и шею. При дальнейшем прогрессе чесотки кошек, поражения распространяются на коже конечностей и промежностей, возможно это связано с особенностями поведения данного вида животных (умывание и сон в свернутом клубком положении).
Самки клеща Notoedres cati пробуривают ходы в роговом слое эпидермиса между волосяными фолликулами, выход из норы на коже представлен в виде центра папулезных поражений. При прогрессе нотоэдроза кошек происходит утолщение кожи, образование складок, в последующем формируются плотные, прилипающие корки желтого или серого цвета. В зоне кожных поражений клещом отмечается частичная алопеция. Нотоэдроз кошек характеризуется развитием выраженного зуда, ссадины кожи легко инфицируются в результате болезни и самотравматизации.
При прогрессе чесотки кошек, конечным этапом может стать поражения большинства зон тела, у животного отмечается общее угнетение, возможна смерть. При глобальном поражении может отмечаться периферическая лимфаденопатия.
Нотоэдроз кошек имеет характерные клинические проявления (локализация и интенсивный зуд), по данным признакам можно заподозрить чесотку кошек с высокой степенью вероятности. Окончательный диагноз нотоэдроза кошек ставится по обнаружению клещей Notoedres cati, их яиц или гранул фекалий в кожных соскобах. При исследовании под микроскопом используется объектив с 10-кратным увеличением и затемненное поле зрения, все это облегчает идентификацию клещей характеризующихся малым размером.
При дифференциальной диагностике учитывается отодектоз, хейлетиелез, атопия, пищевая гиперчувствительность, листовидная и эритематозная пузырчатки и системная красная волчанка. Следует помнить о сочетанном поражении паразитами, особенно это касается нотоэдроза в сочетании с отодектозом и хейлетиелезом.
Патоморфологическое исследование пораженной клещом кожи выявляется периваскулярный и поверхностный интерстициальный дерматит (гиперпластический или спонгиозный), в поверхностном эпидермисе могут быть обнаружены членики клеща.
Наибольшее распространение в лечении чесотки кошек получили авермектины, ниже перечислены дозы и кратность введения препаратов доказавших свою эффективность:
• Ивермектин (0.2-0.3 мг/кг подкожно с интервалом в 14 дней);
• Селамектин (стронгхолд) – две накожные обработки с интервалом в 14 или 30 дней;
• Дорамектин (0.2-0.3 мг/кг однократно).
Другими эффективными в лечении нотоэдроза кошек препаратами могут оказаться фипронил и моксидектин.
Особо следует сказать об эффективности препарата флураланер (бравекто), однократной обработки достаточно для полного излечения нотоэдроза кошек. Фруларанер появился на рынке достаточно недавно, последнее время нарастает тенденция использовать его в лечении клещевых поражений кошек. Недостатком бравекто является его высокая стоимость.
При лечении нотоэдроза кошек, всегда следует помнить о повышенной восприимчивости животных данного вида к некоторым противопаразитарным препаратам, особенно касается пиретринов и пиретроидов.

Фото 1. Возбудитель нотоэдроза кошек – клещ Notoedres cati.

Фото 2. Возбудитель нотоэдроза кошек – клещ Notoedres cati.

Фото 3. Яйца клеща Notoedres cati.
Валерий Шубин, ветеринарный врач, г. Балаково.
Еще фото
По типу паразитизма чесоточные клещи - постоянные паразиты, большую часть жизни проводящие в коже хозяина и короткий период времени ведущие эктопаразитический образ жизни, что определяет клиническое проявление болезни.
Морфология и биология возбудителей
Зудневым клещам свойственна морфологическая специализация, при которой приспособления к внутрикожному паразитизму сочетаются с признаками эктопаразитизма (4).
Клещ рода Sarcoptes имеет овальную форму тела, выпуклую с дорсальной и уплощенную с вентральной поверхности. Размер тела самки клеща 0,25-0,35 мм, самцы значительно меньше - 0,15-0,2 мм. На их кожистой, складчатой кутикуле находятся многочисленные щетинки, треугольные выросты (хетоиды), шипы, которые служат упорами при прогрызании хода (Рис.1). В ротовом аппарате хелицеры грызущего типа с крепкими клешнями, с помощью которых клещ отрывает кусочки эпидермиса. На лапках передних ног у самки и первой, второй и четвертой пар у самца имеются длинные, упругие щетинки, служащие для направления только вперед. На всех этих щетинках крепятся липкие пневматические присоски, которые позволяют клещам удерживаться на поверхности кожи. Для ориентации в пространстве на теле и конечностях имеются волосовидные щетинки, создающие вокруг клеща обширную механорецепторную сферу. Благодаря всем этим приспособлениям клещи в эпидермальном слое кожи передвигаются со скоростью 0,5-2,5 мм/сутки, а на поверхности развивают скорость до 2-3 см/мин. (4).
Клещ рода Notoedres является зудневым клещом и очень похож на саркоптеса. Важным отличительным признаком его является смещенное на дорсальную поверхность анальное и копулятивное отверстие. Самка длиной 0.21-0,45 мм., самцы 0,14-0,18 мм. (Рис 2). Нотоэдресы изначально были паразитами крыс, мышей и, видимо, вторично перешли к паразитированию на кошках, собаках кроликах. Клещ легко переходит с одного вида животного на другой и способен заражать людей.
Внутрикожная часть жизни клещей представлена репродуктивным периодом, во время которого самки прогрызают ход и откладывают яйца. После оплодотворения, которое происходит на поверхности кожи, самки отыскивают подходящее место, затем прогрызают все слои эпидермиса и откладывают одно яйцо за другим. Вылупившиеся личинки внедряются в волосяные фолликулы и под чешуйки эпидермиса, где происходит их метаморфоз. Через стадии прото- и телеонимфы образуются взрослые особи. Кожа отвечает образованием на этих местах фолликулярных папул и везикул. Самцы и самки нового поколения выходят на поверхность кожи, где происходит спаривание и завершается полный цикл развития. Репродуктивный период самок длится 1-1,5 месяца (1, 3).
Для чесоточных клещей характерен строгий суточный ритм активности, который имеет большое практическое значение. Днем самки находятся в состоянии покоя, в первую половину ночи они прогрызают ходы под углом, в которых откладывает яйца. Вторую половину ночи самки грызут ход по прямой линии и интенсивно питаются. Суточная программа выполняется всеми самками синхронно (1, 3, 8).
По мере размножения клещи распределяются по кожному покрову, складывается определенное топическое отношение паразита и хозяина. Распределение самок клещей определяется многими факторами, но, в первую очередь, особенностями строения кожи на разных участках и скоростью регенерации рогового слоя. Самцов обнаружить значительно труднее, так как они ходов не делают и постоянно меняют свои места дислокации. Их находят не только на поверхности тела, но и в ходах, в папулах, везикулах. (3, 8).
Инкубационный период при чесотке понятие неопределенное. При заражении самками клещей он практически отсутствует и клинические признаки можно наблюдать сразу. При заражении личинками или нимфами инкубационный период составляет от нескольких дней до двух недель. В дерматологии принято оценивать продолжительность инкубационного периода моментом проявления зуда, что нельзя считать обоснованным (5).
Клиническое проявление чесотки обусловлено несколькими факторами:
- деятельностью клеща, приводящей к образованию чесоточных ходов, везикул вблизи ходов и папул;
- аллергической реакцией организма на воздействие возбудителя ( гиперемия, зуд, везикулы, папулы);
- наслоением вторичной микрофлоры ( зуд, гнойное воспаление).
Главным симптомом чесотки является сильный зуд. В результате расчесов происходит травмирование кожи, на поврежденных местах появляются участки аллопеции, кожа становится утолщенной, гиперемированной, часто идет наслоение бактериальной микрофлоры (2, 5, 6).
Нотоэдроз проявляется воспалением кожи особенно на голове, сильным зудом, образованием на пораженных местах толстых корок серо-желтого цвета. Вследствие расчесов корки могут сливаться и образовывать обширные плотные наросты. Кожа становится грубой, мало эластичной, складчатой, шерсть выпадает. При отсутствии лечения клещи могут распространяться по всему телу, и болезнь может принимать генерализованную форму (1).
У животных, содержащихся в домашних условиях, в последнее время все чаще чесотка протекает в атипичной форме, которая характеризуется необычной локализацией кожных поражений, слабо выраженным зудом, что приводит к диагностическим ошибкам. Своевременное выявление животных, больных саркоптозом и нотоэдрозом позволяет локализовать источник инвазии и организовать лечебно-профилактические мероприятия.
У собак охотничьих пород (борзые, спаниели, таксы и др.) течение болезни типичное. Первоначальные поражения кожи появляются на голове. В местах локализации клещей вначале это едва заметные, легко шелушащиеся с поредевшим шерстным покровом очаги величиной с просяное зерно. Через 4-5 дней они сливаются и локализуются на шее, лопатках, животе, передних конечностях, а затем на задних конечностях, хвосте и спине (Рис 3 ). У животных отмечается зуд, усиливающийся в вечернее и ночное время. Через неделю с начала болезни на коже наблюдаются многочисленные фолликулярные папулы, расчесы, кровянистые корочки, кожная складка утолщается.
У щенков немецких и восточно-европейских овчарок, сибирской хаски, маламута саркоптоз часто протекает атипично. На морде, ушных раковинах наблюдается шелушение кожи, слабо выраженный зуд. Через неделю аналогичные поражения появляются на передних конечностях и животе. Другие участки тела в патологический процесс, как правило, не вовлекаются. Отсутствие выраженного зуда, папул, пустул и расчесов затрудняет диагностику саркоптоза.
У животных, принимавших длительное время кортикостероиды, кожа на шее, груди, бедрах покрывается толстыми корками, местами напоминавшими сплошной панцирь, при их снятии обнажаются обширные мокнущие эрозивные поверхности. Животные не чешутся, однако в соскобах находятся зудневые клещи. Клиническое проявление в данном случае похоже на норвежскую чесотку у людей.
В ряде случаев при внедрении микробной флоры через поврежденную кожу, наблюдаются осложнения в виде пиодермии, экземы и крапивницы, что маскирует истинную клиническую картину чесотки и приводит к диагностическим ошибкам.
У кошек, больных нотоэдрозом, первоначальные поражения появляются на коже головы (спинке носа, основании ушей и на ушных раковинах, вокруг глаз) (Рис 4). Болезнь сопровождается сильнейшим зудом, образованием на пораженных местах корок серо-желтого цвета, которые сливаются и образуются обширные плотные наросты. Через 5 дней подобные поражения наблюдаются на передних лапах, затем на боках и животе. Через две недели кожа становится грубой, мало эластичной, с множеством складок, влажной при пальпации, шерсть выпадает, от животных исходит неприятный запах.
Регулярный уход за кожей и шерстным покровом животных, содержащихся в домашних условиях, приводит к механическому удалению клещей и минимальной выраженности проявлений, характерных для чесотки.
Уверенность в правильности диагноза может быть получена только путем выявления чесоточных клещей и фаз их развития. Соскобы кожи следует брать глубокие, в области пустул и везикул с нескольких мест. Соскобы помещают в просветляющие жидкости 50% глицерин или 10% растворы щелочи.
Постановка диагноза в случаях атипичного проявления чесотки значительно затрудняется, так как главные критерии, - зуд и типичная локализация высыпаний изменены. Основным критерием диагностики становится обнаружение возбудителя чесотки (самки, самца, нимфы, личинки, яйца, опустевших яйцевых оболочек, личиночных шкурок) при микроскопии соскобов кожи.
Своевременная постановка диагноза позволяет изолировать больных животных и своевременно организовать лечебно-профилактические мероприятия. Лечение должно быть комплексное, направленное на подавление не только жизнедеятельности клещей, но и нормализацию функции кожи.
При обширных поражениях кожного покрова рекомендуется использовать инъекционные формы таких препаратов: ивермек, новомек, ивермектин, дектомакс, отодектин и др., которые назначают согласно показаниям к применению, помня о токсичности этих препаратов для определенных пород собак. При локальных поражениях применяют гелевые формы: ивермек-гель, амидель-гель и др., которые не только активны в отношении всех фаз развития клещей, но и ускоряют процессы заживления ран и восстановления шерстного покрова. Гелевая основа превосходит водные эмульсии по эффективности в 2-4 раза. При наличии плотных корок применяют мази: акаробор, аверсектиновую мазь, демос и др., а также растворы для наружного применения: эктодес, акаромектин, амит и др.
2. Ильин Б.И. Об особенностях течения и лечения осложненных форм чесотки //Воен.-мед. журн.-1971.- №9. -С. 76-77.
3. Ланге А.Б., Федоровская Р.Ф., Соколова Т.В. Новое о жизненном цикле чесоточного клеща Sarcoptes scabiei De Geer , его взаимосвязь с клиническими проявлениями и совершенствование диагностики чесотки // Вестник дерматол. венерол. -1984.- № 12. - С.22-29.
4. Соколова Т.В. Инкубационный период и диагностика чесотки //Вестник дерматол. венерол. - 1992.- №2.- С.9-12.
6. Arlian L.G., Runyan R.A. ,Viszenki-Moher D.L.Water Balance and Nutrient Procurement of Sarcoptes scabiei var. canis// Med. Entomol.- 1988.- Vol. 25, №1.
7. Fain A. Etude de la variability de Sarcoptes scabiei avec une revision des Sarcoptidae // Acta Zool. Pthol.-1968.-Vol.47.- P.1-196.
8. Jagavcar C.K. Scabies. // Quart. Med. Rev.-1980.-Vol. 31.- № 3.- P.1-31.
9. Jung E.G. Scabies.// Akt. Dermatol. -1980. - Bd.6.-№ 2.-S.77-84.Подписи под рисунками

Нотоэдроз (зудневая чесотка) – Notoedrosis — хроническое инвазионное заболевание кошек, клинически сопровождающееся дерматитом в области головы, зудом, расчесами и выпадением волос.
Этиология. Возбудитель Нотоэдроза кошек саркоптозный клещ Notoedrosis cati. По своей морфологии несколько похож на клещей рода Sarcoptes. Тело половозрелых особей клеща округлой формы, грязно – серого цвета. Имеет длину тела 0,14-0,45мм. Хоботок подковообразной формы, анус расположен на дорсальной стороне, у самок тут же находится копулятивное отверстие. Ноги у клеща короткие, толстые, конусовидные. У самцов клеща на 4-ой пары ног колоколовидные присоски на конических стерженьках (амбулакры). У самок 3-я и 4-я пара ног колоколовидных присосок не имеет. Зудни паразитируют и размножаются в ходах, которые прогрызают в глубоких частях рогового слоя кожи, непосредственно граничащих с мальпигиевым слоем.
Биология развития. В ходах самки за сутки откладывают от 2 до 8 яиц, в течение 6-8 недель жизни одна самка способна отложить от 20 до 50 яиц. Из яйца выходит личинка, которая после линьки превращается в протонимфу, а после второй линьки становится телеонимфой. Женские телеонимфы выползают на поверхность кожи для копуляции с самцом. Сперматозоиды самца находятся в спермоприемнике телеонимфы до превращения ее в половозрелую самку. После копуляции телеонимфа прогрызает себе самостоятельный новый ход или погибает. При оптимальных условиях зудни завершают свое развитие за 15-19 дней.
Во внешней среде (вне тела хозяина) при температуре 15-20°С клещи сохраняют жизнеспособность свыше 12 дней, в коже погибших кошек при температуре 12°С – до 8 дней, при температуре -2°С – до 2 дней. При этом яйца клещей более устойчивы к воздействию внешних факторов.
Эпизоотологические данные. Источником инвазии являются больные нотоэдрозом животные, особенно бездомные кошки, собаки, кролики, а также крысы и мыши, которых особенно любят кошки. Передача возбудителя инвазии кошке происходит при непосредственном контакте с зараженным животным или через инвазированные предметы ухода. Заражение происходит только при попадании на кожу самок или телеонимф клещей. У кошек и собак заболевание не носит массового характера вследствие их разобщенного содержания. Нотоэдрозом болеют кошки разных пород и возрастов, но молодые кошки более восприимчивы и болезнь протекает в более тяжелой форме. Зудни обладают способностью существовать на теле другого вида животного или человека вызывая у них так называемую псевдочесотку — раздражение кожи и т.д. Однако при этом клещи не находя на новом хозяине условий для своего существования и развития, не размножаются, погибают и наступает самоизлечение.
Патогенез. Внедряясь в толщу эпидермиса, зудни раздражают нервные окончания и травмируют базальную мембрану эпидермиса, в результате чего в воспалительный процесс вовлекается сосочковый и более глубокие слои кожного покрова. Все это вызывает нарушения со стороны центральной нервной, сердечно-сосудистой и ретикулоэндотелиальной систем. Больное нотоэдрозом животное расчесывает зудящие места, кожа утолщается, лысеет, теряет свою эластичность, нарушается кожное дыхание, увеличивается кислородная недостаточность, усиливается теплоотдача.
Клиническая картина. Нотоэдрозные поражения у кошек первоначально возникают на коже головы (на спинке носа, надбровных дугах, у основания ушей) в форме папул и везикул, которые потом покрываются корками. У больной нотоэдрозом кошки появляется зуд, который особенно усиливается в вечернее время суток. При клиническом осмотре кошек больных нотоэдрозом кожа имеет сухой вид, утолщена, покрыта корками, отмечаем дерматит и выпадение волос. Такая кошка страдает, становится слабой и при внешнем осмотре имеет несчастный вид. При отсутствии лечения болезнетворный процесс распространяется с области головы на спину, лопатки, лапы задних и передних конечностей. Генерализованная форма нотоэдроза у кошек обычно развивается через 2-3 месяца. Нотоэдроз у кошки проявляется исхуданием, кожа становится складчатой, покрывается сухими корками серого цвета.
Диагноз на нотоэдроз у кошки ставится на основании клинических признаков болезни с учетом эпизоотических данных и подтверждается микроскопией глубоких соскобов кожи. Для исследования делают глубокий соскоб кожи на границе пораженного и здорового участка; отбирают из соскоба на предметное стекло чешуйки и корочки, заливают их 3-4 каплями керосина, покрывают другим покровным стеклом, растирают до просветления и микроскопируют под малым увеличением.
Дифференциальный диагноз. При проведении дифференциальной диагностики необходимо у кошки исключить отедектоз, стрептококкоз собак и кошек, пищевую аллергию у животных.
Лечение. Для лечения нотоэдроза у кошек используют различные акарицидные препараты, которыми смазывают пораженную клещом кожу кошки, после того как ее искупают используя при этом мыло или зоошампунь. Если после проведенного купания у кошки остаются корки, их удаляют пинцетом, а шерстный покров, где паразитируют клещи, выстригают. При лечении нотоэдроза у кошки эффективна аверсектиновая мазь, которую необходимо наносить на пораженный участок кожи два раза в неделю. Быстро помогает избавится от клещей гель линимент демос, который на пораженное место наносят раз в четыре дня, курс лечения состоит из пятикратного применения данного линимента. При лечении заболевания применяются 0,1%-ные водные эмульсии неоцидола (диазинона), перметрина (стомазана), 0,01% -ная водную эмульсия бутокса. Данные акарицидные препараты при лечении больной нотоэдрозом кошки применяют 2-х кратно, с перерывом в 7-10 дней. Стронахолд (применение данного препарата до 6месячного возраста противопоказано), а также другие акарицидные препараты содержащие ивермектин и селамектин. Хорошие результаты от лечения можно получить используя гипосульфито терапию по Демьяновичу: все тело больного животного покрывают (втирают) 50-60%-ным раствором гипосульфита натрия и после обсыхания кошки обрабатываем 5%-ным раствором соляной кислоты. При лечении можно применять 2% раствор хлорофоса и 5% -ную водную эмульсию никохлорана. Обработка больного животного проводится дважды с интервалом 6-8 дней. В качестве акарицидного препарата можно применять 0,2%-ный неоцидол, подкожно ивомек в дозе 0,5 мл на 5 кг массы тела. Для наружной аппликации применяют 0,5% -ную водную эмульсию плизона по АДВ в. э. хлорацетофоса.
Профилактика и меры борьбы. Помещения и предметы, с которыми имели контакт больные нотоэдрозом кошки подвергают дезакаризации физическими и химическими методами (кипячение, проутюживание, промораживание при температуре минус 5° в течение 7дней), обработка водными эмульсиями креолина, руслена и другими средствами. Бродячих и безнадзорных кошек и собак изымают из внешней среды и проводят автоназию.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Центральный научно-исследовательский кожно-венерологический институт МЗ РФ, Москва
Ч есотка – это заразное паразитарное кожное заболевание, которое вызывается чесоточным зуднем Sarcoptes scabiei. Чесотка была известна 4 тысячи лет назад в странах Востока, Китае, а термин “scabies” пришел из древнего Рима.
Большую часть жизни чесоточный зудень проводит в толще кожи, и его морфологический облик обусловлен приспособленностью к внутрикожному паразитизму. Самки чесоточного зудня, которые определяют клиническую картину заболевания, прогрызают ходы в эпидермисе, питаются им, откладывают яйца, а самцы, оплодотворив самок на коже хозяина, погибают.
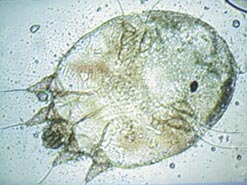
Самка клеща Sarcoptes scabiei имеет овальную черепахообразную форму, размеры 0,3–0,4 мм в длину и 0,25–0,38 мм в ширину, самец в 1,5 раза меньше самки. Ротовые органы клеща несколько выступают кпереди, по бокам находятся 2 пары ножек с присосками и 2 пары задних ножек с щетинками. Яйца зудня овальные, из яиц вылупливаются личинки размером 0,15–0,1 мм, имеющие не 4, как у взрослой особи, а 3 пары ножек, нимфы же морфологически похожи на взрослого клеща, но отличаются меньшими размерами. Оболочки яиц, из которых вылупились личинки, прозрачные, спавшиеся, с продольной трещиной по краю. Данная характеристика стадий превращения чесоточного клеща от личинки до взрослой особи важна для лабораторной диагностики чесотки.
Жизненный цикл чесоточного клеща делится на два периода: репродуктивный и метаморфический. Репродуктивный период протекает в материнском ходе, где самка откладывает яйца, а метаморфический, т.е. развитие от личинки до взрослого клеща – в везикулах, папулах, даже во внешне неизмененной коже. Чесоточный ход служит постоянным источником личинок, обсеменяющих больного. Самки прокладывают ходы на границе рогового и зернистого слоя эпидермиса. Итак, паразитарные элементы расположены в чесоточном ходе следующим образом: в переднем слепом конце хода находится самка, далее одно за другим последовательно отложенные яйца. Продуктивность чесоточного хода в среднем 1 личинка/сут.
Выживаемость извлеченного из чесоточного хода клеща составляет от 3 до 14 дней, губительным для них является уменьшение влажности до 35%, при этом клещи гибнут в течение суток, при температуре 60°С клещи погибают в течение часа, при кипячении – сразу.
За последние два десятилетия заболеваемость чесоткой увеличилась. Причин этому несколько: возросла миграция населения, повысилась восприимчивость к чесоточным клещам, возможно, из–за увеличения числа больных с иммунодефицитами. Не последнюю роль играют 15–30–летние ритмы солнечной активности. Максимум заболеваемости приходится на осенне–зимний период.
Источником заражения является больной чесоткой и его вещи. Чаще заражение происходит непосредственно от больного при тесном контакте (совместное пребывание в постели) или при уходе. Это прямой путь заражения от человека к человеку. Можно заразиться и через вещи (непрямой путь): постельное белье, спальники, полотенца, мочалки. Во влажной среде чесоточный клещ способен выживать до 5 суток.
Инкубационный период составляет в среднем 8 –12 дней, но может быть от нескольких часов до 6 недель, все зависит от количества внедрившихся клещей и от реактивности организма. Первым симптомом заболевания является зуд, который появляется при внедрении паразитов и беспокоит в основном в вечерние и ночные часы, так как на это время приходится наибольшая активность самки чесоточного клеща.
При развитии клинической картины чесотки основным симптомом заболевания служит чесоточный ход, который самка прокладывает на границе рогового и зернистого слоя эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся над уровнем кожи линии беловатого или грязно–серого цвета длиной от 0,5 до 1 см. На переднем конце хода можно видеть самку клеща, просвечивающую через роговой слой в виде черной точки. Иногда чесоточные ходы могут быть представлены цепочкой мелких пузырьков, расположенных линейно. Такие чесоточные ходы наиболее часто располагаются на боковых поверхностях кистей, пальцев кистей, на ладонях, в области лучезапястных суставов, на локтях, лодыжках, тыле стоп и подошвах. При длительно существующем процессе выявляются старые сухие чесоточные ходы в виде сухих поверхностных трещин. У взрослых на коже подмышечных впадин, внутренней поверхности бедер, на животе, пояснице, в паховых и межъягодичной складках чесоточные ходы могут выглядеть в виде линейного шелушения на поверхности плотных узелков синюшно–багрового цвета. Если давность заболевания не превышает двух недель, то чесоточные ходы можно и не найти. С большим трудом они также обнаруживаются у чистоплотных людей – малосимптомная чесотка.
Помимо чесоточных ходов, для клинической картины чесотки характерно появление мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов в типичных местах локализации (кисти, лучезапястные и локтевые суставы, передняя и внутренняя поверхность бедер, ягодицы, поясница, низ живота, молочные железы у женщин, половые органы у мужчин).
Чесотка у детей
Чесотка у детей имеет свои особенности. Обычно поражаются все участки кожного покрова, вплоть до волосистой кожи головы и кожи лица, чего у взрослых никогда не наблюдается. В клинической картине отмечается полиморфизм высыпаний с преобладанием экссудативного компонента со склонностью к экзематизации и присоединению вторичной инфекции. В целом клиническая картина напоминает мокнущую экзему, неподдающуюся обычной терапии. Характерно, что у детей первых трех лет жизни редко поражаются межпальцевые промежутки и боковые поверхности пальцев кистей, а также кожа по переднему краю подмышечной складки. В некоторых случаях у детей грудного и раннего детского возраста в процесс могут вовлекаться ногтевые пластинки, пораженные чесоточным зуднем, которые утолщаются, разрыхляются, на их поверхности появляются трещины.
Диагноз чесотки у детей раннего возраста основывается на тщательном сборе анамнеза, осмотре лиц, находящихся в контакте с больным ребенком и выявлении чесоточного клеща при лабораторном исследовании.
Норвежская чесотка является редкой разновидностью чесотки. Впервые эта форма чесотки была описана Boeck и Danielsaen в 1848 г. в Норвегии у больных лепрой. Норвежская чесотка вызывается обыкновенным чесоточным клещом и встречается, как правило, у ослабленных и истощенных лиц, у больных с синдромом Дауна, больных туберкулезом и ВИЧ–инфицированных, онкологических больных и пациентов, длительно получающих гормональные и цитостатические препараты. Для норвежской чесотки характерен полиморфизм высыпаний (папулы, везикулы, пустулы, трещины), появляются грубые грязно–желтого цвета корки толщиной до 2–3 см, которые в виде панциря могут покрывать значительные по площади участки кожного покрова. В нижних слоях корок можно видеть извилистые углубления, соответствующие чесоточным ходам. При снятии корок обнажаются обширные мокнущие эрозии. Между слоями корок обнаруживается огромное количество клещей на всех стадиях развития (до 200 на 1 см2). В процесс вовлекаются ногтевые пластинки, которые утолщаются, разрыхляются, легко ломаются, на ладонях и подошвах развивается грубый гиперкератоз, волосы теряют блеск, становятся тусклыми, от больного исходит неприятный кислый запах, часто повышается температура тела. Больные норвежской чесоткой крайне контагиозны.
Узелковая чесотка (постскабиозная лимфоплазия кожи)
У части больных, получивших полноценное лечение, чаще на внутренней стороне бедер, на ягодицах, внизу живота и на половых органах у мужчин, на молочных железах у женщин появляются плотные зудящие лентикулярные папулы синюшно–багрового цвета. Т.В.Соколова (1987) доказала наличие чесоточных ходов в роговом слое лентикулярных папул путем соскобов с последующим микроскопированием содержимого в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки и экскременты. Причем количество паразитарных элементов было вдвое выше, чем в чесоточных ходах типичной локализации (на запястьях, кистях и стопах). Предполагается, что длительное сохранение клещевого антигена в репродуктивных ходах приводит к возникновению зудящих папул в местах скопления лимфоидной ткани. В патогенезе развития скабиозной лимфоплазии лежит особенность кожи отвечать на внедрения клеща реактивной гиперплазией лимфоидной ткани. Через 2 –6 недель после специфического лечения чесоточного клеща в соскобах рогового слоя с поверхности таких папул не обнаруживали.
Псевдочесотка или клещевой дерматит возникает при попадании клещей от животных (собаки, свиньи, лошади, овцы, козы, кролики) на кожу человека. Инкубационный период составляет от нескольких часов до 2 суток. Самки клещей, внедряясь в эпидермис, ходов не образуют и не откладывают яйца, на месте внедрения возникают папулезные и уртикарные элементы. От человека к человеку заболевание не передается, высыпания регрессируют самостоятельно при устранении источника заражения.
При возникновении элементов скабиозной лимфоплазии необходимо дифференцировать их с лентикулярными папулами при вторичном сифилисе. Данные анамнеза и нахождение в соскобах рогового слоя чесоточного клеща позволяют поставить диагноз чесотки. В сомнительных случаях проводится серологическая диагностика с целью исключения сифилиса. Чесотку у детей следует отличать от детской почесухи и от крапивницы.
Длительно существующий процесс, нерациональное лечение могут привести к осложнению чесотки дерматитом, микробной экземой, пиодермией. Как правило, с увеличением давности заболевания возрастает вероятность осложнений, что нередко приводит к диагностическим ошибкам.
Диагноз чесотки основывается на клинических проявлениях, эпидемиологических данных и лабораторных исследованиях (обнаружение чесоточного клеща):
• метод извлечения клещей иглой
• метод тонких срезов
• метод послойного соскоба
• метод щелочного препарирования кожи
• экспресс–диагностика чесотки с применением 40% водного раствора молочной кислоты.
К антискабиозным препаратам в настоящее время предъявляются следующие требования: быстрота и надежность акарицидного действия, отсутствие раздражающего действия на кожу, простота в употреблении и доступность для массового применения. Всем этим требованиям отвечает аэрозольный скабицид Спрегаль. Препарат прост и удобен в применении, экономичен (одной упаковки достаточно для обработки 2–4 человек). Лечение начинают в вечерние часы, чтобы препарат действовал ночью, во время максимальной активности самки чесоточного клеща. Больной принимает душ и однократно наносит аэрозоль на всю поверхность кожного покрова сверху вниз на расстоянии 20–30 см. Особенно тщательно препарат наносят на кожу пальцев кистей, межпальцевых промежутков, стоп, подмышечных впадин, промежности. После обработки надевается чистое нательное белье, меняется также постельное белье. Одновременно таким же образом обрабатываются все члены семьи. Через 12 часов больной повторно принимает душ и опять меняет нательное и постельное белье. Обычно бывает достаточно однократного применения Спрегаля, однако, исходя из длительности эмбриогенеза, целесообразно эти процедуры повторить через 2 дня, т.е. на 4–й день курса с расчетом воздействия на вылупившиеся личинки. У детей грудничкового и раннего детского возраста при поражении лица Спрегаль наносят на салфетку, затем аккуратно, не допуская попадания препарата в глаза и рот, обрабатывают кожу.
Бензилбензоат – одно из эффективных и наиболее известных антискабиозных средств. Лечение бензилбензоатом, применяемым в виде 20% суспензии у взрослых и 10% суспензии у детей, рекомендуется проводить в течение 6 дней по следующей методике. 20% водно–мыльная суспензия препарата в количестве 100 г втирается однократно только в первый и четвертый дни курса. Обязательно купание больного перед каждым втиранием. Во второй и третий день втирание бензилбензоата не проводится. Эти дни могут быть использованы для лечения сопутствующих осложнений. Смена нательного и постельного белья проводится дважды: после первой обработки (в первый день) и через два дня после второго втирания, т.е. на шестой день лечения, когда больной должен повторно вымыться.
Следует упомянуть о лечении по методу Демьяновича, заключающегося в последовательном втирании 60% раствора гипосульфита натрия (раствор № 1) и 6% концентрированной соляной кислоты (раствор № 2). Также для лечении чесотки используются мази: Вилькинсона, 33% серная и мазь бензилбензоата. Однако они менее удобны в применении и по эффективности значительно уступают Спрегалю и 20% суспензии бензилбензоата.
При присоединении дерматита или микробной экземы проводится противовоспалительная и десенсибилизирующая терапия. Назначаются антигистаминные препараты (супрастин, фенкарол, лоратадин и др.), глюконат кальция в виде инъекций 10% раствора по 10,0 в/м в течение 10 дней. Наружно применяют кортикостероидные мази: элоком, адвантан, дипрогент и др. Для рассасывания очагов инфильтрации – пасты, содержащие 2–10% дегтя, нафталана, ихтиола, АСД–3.
При пиодермии, осложняющей течение чесотки, целесообразно назначение антибиотиков внутрь в случае распространенности процесса, а также проведение активной наружной терапии (мази банеоцин, линкомициновой, эритромициновой). Если гнойничковые высыпания ограничены, то проводится одновременное лечение чесотки и ее осложнений. При обилии гнойничков, корок, эрозий интенсивные антискабиозные мероприятия проводить нельзя из–за возможной диссеминации пиогенной инфекции. Вначале купируют проявления пиодермии, а затем проводят антискабиозную терапию.
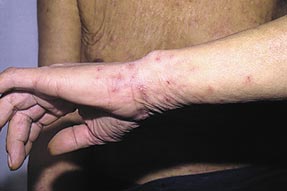
Высыпания при чесотке в области запястий.

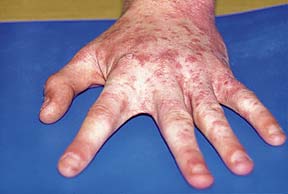
Высыпания при чесотке в области кистей.
При длительно существующей скабиозной лимфоплазии в ряде случаев эффективны криотерапия, а также введение под очаг депо–форм кортикостероидов.
При клещевом дерматите (псевдочесотке) прежде всего необходимо изолировать зараженное животное и тем самым прервать попадание клещей на кожу человека, после чего проводится терапия указанными выше антискабиозными препаратами.
Лечение больного чесоткой должно быть полноценным с последующим контролем каждые 10 дней в течение 1,5 мес. Не менее важно провести лечение всех лиц, находящихся в половом и тесном бытовом контакте с заболевшим. Для предупреждения повторного заражения и распространения инфекции необходима грамотно проведенная дезинфекция белья и предметов домашнего обихода. Обеззараживание постельного и нательного белья, полотенец производится кипячением в 1–2% растворе соды или с любым стиральным порошком в течение 10 минут от момента закипания. Для обработки верхней одежды, головных уборов, перчаток, мебели, ковров, матрасов, подушек, обуви, игрушек и других предметов, с которыми соприкасался пациент и которые не могут быть подвергнуты кипячению, применяется специально разработанный для этой цели препарат А–пар в аэрозольной упаковке. Одного баллона достаточно для обработки вещей 2–3 больных или 9 кв. м поверхности в помещении. Средство не оставляет пятен и не требует последующей стирки или чистки обработанных вещей и поверхностей. Верхнюю одежду, не подлежащую кипячению, проглаживают утюгом с отпаривателем с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши вывешивают на открытый воздух в течение 5 дней. Детские игрушки, обувь помещают в полиэтиленовый пакет и на время исключают из пользования (не менее 7 дней). В комнате больного ежедневно проводят влажную уборку с 1–2% раствором соды, обращая особое внимание на дверные ручки, подлокотники кресел и т.п. В профилактике чесотки и снижении заболеваемости немаловажную роль играет санитарно–просветительская работа.
1. Т.В.Соколова, Р.Ф.Федоровская, А.Б.Ланге. Чесотка . – М.,Медицина, 1989, 175с.
2. Чесотка. Методические рекомендации для врачей. – .М.,1992, 20 с.
3. Т.В.Соколова. Доброкачественная лимфоплазия кожи при чесотке. Современные аспекты диагностики, лечения и профилактики кожных и венерических заболеваний. – Владивосток, 1992, с.17.
4. Кожные и венерические болезни: Руководство для врачей .под редакцией Ю.К.Скрипкина, В.Н.Мордовцева. – М.,Медицина,1999, с.426 –436.
5. Кубанова А.А., Федоров С.М., Тимошин Г.Г., Левин М.М. Спрегаль в терапии больных чесоткой. – Журнал “ В мире лекарств”, 1999, 1, с.59.
Читайте также:


