Что делать если у моего ребенка чесотка

* — Здравствуйте, Андрей Петрович! Звонит Оксана из Белой Церкви, 30 лет. Меня беспокоят прыщи на лице, которые никак не проходят. Почему?
— Кожа — это зеркало внутренних органов, в котором отражаются неправильное питание с обилием жирной и острой пищи, злоупотребление алкоголем, недосыпание, стрессы. Думаю, вам для начала нужно обследоваться — сдать общие анализы крови и мочи, биохимический анализ крови (печеночные пробы), сделать УЗИ внутренних органов. Также врач подробно расспросит вас, чем болели в детстве, какие заболевания были у родственников, ведь многие недуги передаются по наследству.
Пока можно заподозрить, что высыпания появились из-за демодекоза — поражения кожи микроскопическим клещом. Продукты его жизнедеятельности вызывают аллергическую реакцию — раздражение и покраснение кожи, сыпь, зуд. Паразита, обитающего на коже лица и веках, нельзя увидеть невооруженным глазом, поэтому для уточнения диагноза нужно делать соскоб. Перед этим пациент три дня не должен умываться, а также пользоваться кремами, чтобы не снять с кожи любимую еду клеща — кожное сало. Вечером накануне анализа полезно съесть кусочек сала или шоколада: кожа начнет вырабатывать больше кожного сала, клещи будут лучше выходить из пор, и врачу проще взять материал для анализа.
Заразиться демодекозом можно при прямом контакте, реже — через одежду или постельное белье. Многие ученые и врачи считают, что клещ есть практически у каждого из нас, просто пребывает в угнетенном состоянии и не размножается. При определенных обстоятельствах, допустим, человек перенервничал или нарушилась работа печени, паразит активизируется. Пациента беспокоят покраснение глаз, ощущение песка и воспаление век, конъюнктивит. В области лба, щек и носа появляются характерные высыпания — красные или розовые прыщи.
— Как лечится демодекоз?
— Болезнь иногда возникает на фоне заражения простейшими (лямблиями) или глистами, застоя желчи, печеночных нарушений, поэтому необходима комплексная терапия. Если не лечить проблемы внутренних органов, то местное лечение (обычно назначаем болтушку) будет эффективно только во время применения. Пройдет неделя-две, и все может вернуться на круги своя. Поэтому дерматологу желательно работать вместе с гастроэнтерологом, который назначит грамотное лечение внутренних органов, разработает диету. Чтобы уменьшить отделение кожного сала, рекомендуем исключить алкоголь, сладкую, жирную, острую, соленую пищу.
Также во время лечения под запретом любые тепловые процедуры: сауна, баня, паровые маски. Нужно ежедневно менять наволочки и постельное белье, полотенца, которые желательно кипятить и проглаживать утюгом.
— Кроме нейродермита, спровоцированного стрессом, можно заподозрить атопический дерматит — аллергическую реакцию на какое-то вещество. Но меня настораживает, что назначенное антигистаминное лечение не помогло. Поэтому могу предположить, что у вашей бабушки чесотка (ее вызывает клещ — чесоточный зудень). Многие люди считают, что это заболевание — удел бедняков и грязнуль. Однако чесоткой может заболеть как бомж, так и президент компании, пообщавшись с больным человеком или вступив с ним в половой контакт.
А дома, чтобы заразиться, достаточно вытереться полотенцем, которым пользовался больной. Поэтому всем членам семьи нужно быть очень осторожными — вероятность заражения чесоткой очень высока. Конечно, человек, который не пренебрегает гигиеной, вначале просто смывает клещей. Однако наступает момент, когда заболевание бурно развивается: самец и самка клеща встречаются на коже, размножаются, роют чесоточные ходы. Да, вероятность встречи паразитов уменьшается, если мыться часто — три раза в день, но ночью клещи все равно оживляются, и возникает так называемая чесотка чистоплотных.
Из-за того, что паразиты наиболее активны ночью, зуд усиливается к вечеру, вынуждая человека расчесывать кожу и переносить клеща под ногтями на другие участки тела.
Можете обратиться на консультацию в наш филиал № 1 Консультативно-диагностического центра Шевченковского района г. Киева. Он находится по адресу: улица Богдана Хмельницкого, 37. Предварительно перезвоните по телефону 0 (44) 228−84−86, чтобы уточнить время консультации.
* — Татьяна из Чернигова. Я работаю кассиром, и между пальцами на руках начала чесаться кожа, появилась сыпь. Теперь беспокоит зуд в области живота и груди. Врач сказал, что это чесотка и назначил лечение. Неужели я заразилась на работе?
— Вполне возможно. Деньги часто являются разносчиками инфекций. Чесотка начинается из-за того, что в организм попадает взрослый чесоточный зудень или его яйца. В вашем случае из кожи ладоней паразит, видимо, переполз дальше — на локтевые сгибы, живот, грудь. Но примечательно, что зуда практически не бывает между лопатками: человек не может перенести туда клеща, потому что просто не дотягивается.
— Как уберечь от заражения мужа и ребенка?
— Лечить от чесотки нужно всю семью. Больного, по приказу Минздрава Украины — в стационаре. Родственников лечат дома профилактически, даже если у них нет сыпи и зуда. В течение четырех-пяти дней следует обрабатывать тело от шеи до пят два раза в день средствами, которые назначит врач, и раствор не смывать. На коже должна быть пленка: когда клещ выползет наружу, то задохнется. Если надо помыть руки, например, перед едой, то потом их нужно снова обработать. Все постельное белье требует кипячения. Нижнее белье следует стирать и гладить каждый день.
Иногда у переболевших чесоткой людей возникает паника, будто они не долечились, потому что вдруг снова начинают чесаться. Важно знать, что таким образом организм может отреагировать на препарат, которым обрабатывали практически все тело. Это средство для клеща — яд, но оно воздействует и на кожу человека, раздражая ее, и возникает контактный медикаментозный аллергический дерматит.
* — Прямая линия? Это Марина из Могилева-Подольского. Летом заметила, что ноготь на безымянном пальце ноги потемнел. Подруга говорит, что это грибок, но у меня ступня не чешется, не шелушится. Так бывает?
— Да, иногда человек не замечает, что у него есть микоз стоп. Пораженный ноготь — это следующая стадия развития грибковой инфекции. Если взять анализ (соскоб) со всех остальных ногтей, то в 99 процентах случаев там тоже будет грибок, хотя его не видно. Как правило, первыми поражаются ногти, которые часто травмируются, например, большой палец стопы. Наверняка каждый человек хотя бы раз в жизни ударялся большим пальцем о ступеньки или камни.
У женщин часто страдает мизинец, который упирается и подгибается в обуви, особенно в моделях с узким носком и высокими каблуками. Местный иммунитет снижается, и грибок легко проникает в организм. Часто микозом стоп страдают пожилые люди, у которых из-за возраста недостаточная микроциркуляция крови, есть венозная недостаточность, тромбофлебит, проблемы с артериями ног. Все это снижает защитные силы организма.
По данным исследований, на земном шаре около 83 процентов людей после 20—25 лет заражены грибковой инфекцией. Чем старше человек, тем выше процент распространенности микоза в его возрастной группе. Если после 50 лет взять соскоб, то грибок можно обнаружить практически у каждого.
* — Звонит Ольга из города Бучач Тернопольской области. Моей маме (ей 74 года) назначили лечение грибка ногтей с помощью специального набора. Врач говорит, что из-за возраста пить таблетки ей вредно. Это правильно?
* — Вас беспокоит Любовь Григорьевна, 50 лет. Живу в Черкасской области. Несколько лет назад у меня на лице появились странные высыпания. Врач определил плоские бородавки, которые удалось вывести с помощью жидкого азота. Но потом у меня был контакт с ядовитым веществом, и высыпания появились снова. Уже другой доктор сказал, что это аллергический дерматит, назначил лечение, которое помогло — сыпь исчезла. Может ли болезнь снова повториться?
— Да, если вы будете нервничать, в организме может произойти сбой, на который отреагирует кожа. Стресс часто бывает толчком к развитию любого, а не только кожного заболевания. Вы, наверное, слышали утверждение, что все болезни от нервов? Наш организм можно сравнить с крепостью. Если в ней появилась пробоина, например, начался грипп, все защитные силы бросились туда. А у ворот и окон затаились другие инфекции, с которыми в обычное время организм борется и не пускает внутрь. Но охрана убежала к пробоине, и враги пробираются в крепость.
* — Виктория из города Васильков, 49 лет. Муж занимается ремонтами квартир, и пару месяцев назад у него на руках начали появляться странные высыпания, которых становится все больше. Они вызывают зуд, сливаются в пятна. Что это может быть?
— Думаю, аллергический дерматит. Он часто возникает, когда человеку приходится работать с различными материалами для строительства и ремонта, например, красками и лаками. Случай вашего мужа напомнил мне историю одного моего пациента. Мужчина с молодости красил и белил, но потом, как рассказал, что-то случилось: открывает банку с краской — на руках возникают высыпания и зуд. Я ему объяснил, что рано или поздно это должно было случиться: в организме постепенно накапливались аллергены, пока не возникла аллергическая реакция замедленного типа. К сожалению, в таких случаях приходится менять работу.
— Но муж больше ничего не умеет делать.
— Иного выхода нет. Нужно выбирать: работать по-прежнему и жить с аллергией, зная, что состояние будет усугубляться, или менять профессию. Когда говоришь пациенту, который страдает аллергическим дерматитом, что главное — устранить контакт с аллергеном, он обижается и просит назначить таблетки и мази. Но препараты помогают временно, и принимать их круглый год, за исключением отпуска, нельзя. Конечно, менять профессию, а фактически — жизнь, из-за аллергии обидно. Люди ищут разные пути лечения, ездят к знахарям и бабкам, пробуют альтернативные методы, но это, как показывает опыт, малоэффективно.

Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
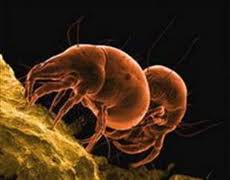
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ММА имени И.М. Сеченова
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом – по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
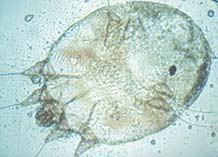
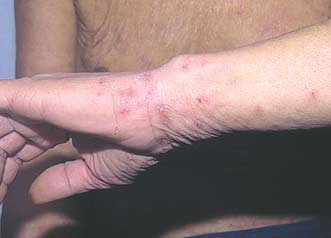
Высыпания при чесотке в области запястий

Чесоточные ходы в межпальцевом промежутке
Чесоточный зудень относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев – при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностями. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания – возможно появление эрозий, гемморагических корок, экскориаций, эритематозно–инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигинозные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфоплазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс– диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно–мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой линдан–устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем скабицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18–19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок – обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermiсtilis. Механизм действия основан на усилении тормозных ГАМК–ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,10].
Успех лечения чесотки зависит не только от грамотного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин – пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается катионная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
1. Иванов О.Л. Кожные и венерические болезни: Справочник.– М.: Медицина, 1997, с. 237–240.
2. Корсунская И.М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
3. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 – 483.
5. Скрипкин Ю.К., Федоров С.М., Селисский Г.Д. // Вестн. дерматол., 1997, с. 22 – 25.
6. Павлов С.Т. Кожные и венерические болезни, справочник. Медицина, 1969, с.142 – 153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпидемиологии, клинике, диагностике и лечении // Дисс. д–ра мед. наук в форме науч. доклада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике (лекция). // Рос. журн. кожн. и вен. болезней, N 1, 2001, с. 27–39.
10. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.
Читайте также:


