Чесотка в детском коллективе
Официальный сайт МК ДОУ №5 "Звёздочка" рп. Охотск


Чесотка – заразная болезнь, возбудителей которой является чесоточный клещ. Заражение чаще всего происходит при непосредственном контакте с больным. Поскольку чесоточные клещи передвигаются в основном ночью, заражение часто происходит в постели. Дети могут заразиться от других членов семьи, лиц, ухаживающих за ребенком, и в детском коллективе.
Чесотка передается через белье и постельные принадлежности, возможно заражение через матрацы и одеяла в поездах. Учитывая это, лечиться должны все, кто близко контактировал с больным.
Следует избегать каких-либо контактов до полного излечения.
В эпидемическом очаге чесотки (семья, общежитие, группа в детском саду, школьный класс и др.) проводится осмотр всех лиц, имевших контакт с заболевшим. До полного излечения запрещается посещение детских учреждений.
Все белье и прочее, что соприкасалось с зараженной кожей, должно быть подвергнуто тщательной термической обработке – кипячению, глажению, а там, где этого сделать нельзя- заменено новым. Одежда, частично соприкасавшаяся с кожей (воротники, рукава курток, свитеров, пальто, плащей и др.), обувь может быть обеззаражена вывешиванием на воздух на 3 дня или помещением в закрытый полиэтиленовый мешок до 3 дней (не менее, чем на 72 часа). В квартире необходимо провести уборку, мытье полов с мылом или добавлением дезинфицирующих средств.
Подушки, матрац, одеяла, верхнюю одежду (кроме меховых изделий) поместить в хорошо проветриваемое помещение на 5-7 дней.
Больной должен помнить, что успех лечения зависит от того, насколько тщательно обработана не только кожа, но и одежда, постельное белье.
Чтобы не заболеть чесоткой необходимо…
Чтобы не заболеть чесоткой, необходимо соблюдать простые правила:
- Пользоваться индивидуальным нательным и постельным бельем, одеждой, полотенцем.
- Регулярно мыться, с обязательной сменой белья, снятое белье нужно стирать в горячей воде, гладить.
- Не пользоваться чужими мочалкой, перчатками, игрушками и другими вещами.
- Постоянно содержать в чистоте руки, ногти.
- Регулярно проводить уборку жилых помещений.
- Соблюдать установленный санитарный режим в банях, душевых.
Соблюдая меры личной гигиены и гигиенические нормы, вы сможете обезопасить себя и своих близких.
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека.
Заражение детей происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуривают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
Скрытый период момента попадания клеща на кожу ребенка и до клинических симптомов болезни может быть от 7 до 10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев. У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Это подозрение будет более вероятно, если аналогичные симптомы будут у нескольких членов семьи или в коллективе который посещает ребенок. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.

Вы сейчас здесь :
Чесотка у детей
Сегодня зуд и сыпь на коже прежде сего воспринимаются родителями как проявления аллергии, и упорно лечатся дома, как проявления аллергии, пока вся семья дружно не начинает чесаться от одной и той же болезни. Тогда и возникает подозрение на то, что корочки, пузырьки и следы расчесов на коже, это не что иное, как чесотка. У этого заболевания преобладает зуд в ночное время, поэтому длительное время болезнь может быть не распознана, что дает проблеме распространиться среди детей, и вызвать практически вспышку болезни.
Многие из нас думают, что педикулез и чесотка – это болезни асоциальных элементов или неблагополучных детей, но это далеко не так. Чесотка широко распространена среди любых слоев населения, хотя с повышением уровня санитарной культуры, она, конечно, идет на убыль. Однако широкая трудовая миграция и позднее распознавание болезни зачастую приводят к вспышкам этой инфекции у взрослых и детей.
Обычно чесотка возникает в осенне-зимний период времени, источником заражения для окружающих является сам больной ребенок или его личные вещи, нательное белье, мягкие игрушки. Вспышки могут отмечаться в детских коллективах в результате близких и тесных контактов детей между собой. Чаще всего дети заражаются при непосредственных контактах от ребенка к ребенку при тесных контактах, совместном пребывании в одной постели, при уходе за ребенком, при процедурах массажа. Возможно заражение и непрямым путем, через детские вещи и постельное белье, полотенца и мочалки, письменные принадлежности или игрушки. Обычно в семьях источником заражения являются дети и подростки.
Чем вызывается чесотка
Чесотка (скабиес) это паразитарная заразная кожная болезнь, которая вызывается чесоточным клещом. Чесоточный клещ является паразитом, поражающим исключительно человека и передающимся от человека к человеку при тесном контакте. Всю свою жизнь чесоточные клещи проводят в толще кожи человека и только на короткое время размножения и расселения могут покидать ее поверхность.
Паразит относится к типу мелких насекомых, паукообразных. Самки клеща имеют длину до -0.2-0.4 мм, самцы еще меньше. Тельце клеща овальное, что позволяет ему активно проникать в толщу кожных покровов и паразитировать в них. У них есть ротовые органы и парные конечности, приспособленные для активного паразитирования на теле человека. Конечности устроены так, чтобы пробуравливать толщу кожи, цепко цепляться к одежде и кожным покровам, тело защищено от механических воздействий, что позволяет паразитам активно выживать в поверхностных слоях эпидермиса. Клещ питается роговым слоем эпидермиса в границах его с зернистым слоем.
Самец необходим для оплодотворения самки на поверхности кожи, и затем он погибает, оплодотворенная самка пробуравливает кожу и доходит до живых клеток в эпидермисе, прокладывает параллельно слоям кожи ходы по 0.5 мм в сутки и длиной до нескольких сантиметров. По мере прогрызания ходов она откладывает яйца, из которых спустя несколько дней вылупляются личинки. Личинки покидают ходы, созданные самкой, внедряются в кожу, несколько раз линяют и дают зрелых самцов или самок. Один цикл жизни клеща длится до 14 суток.
Заразными являются молодые самки и личинки, они могут передаваться от одного ребенка к другому, и некоторое время просуществовать во внешней среде без пищи. Однако жизнестойкость их зависит от температуры, при снижении ее ниже 20 градусов клещи гибнут. Наиболее благоприятны для обитания вне человека деревянные поверхности или натуральные ткани.
Кипячение и высокие температуры убивают клещей и личинок, яйца, также как и замораживание. Яйца более устойчивы к противочесоточным средствам, а чесоточные ходы могут стать источником повторного инфицирования при неполноценном лечении.
Заражение и проявления
При заражении самками периода инкубации практически нет, они сразу начинают прогрызать ходы и откладывать яйца. При заражении личинками период инкубации может длиться до двух недель, в это время личинки дозреют до половозрелых самцов и самок, и начнут внедряться в эпидермис.
Первым признаком поражения будет зуд, беспокоящий по вечерам и ночам, так как самки в это время наиболее активны. Чем больше инфицирование, тем сильнее зуд кожи. Выраженность зуда зависит от нервной системы ребенка, его сенсибилизации к клещу и продуктам его жизнедеятельности, а также от возраста. Типичные клещевые ходы выглядят как слегка возвышенные над уровнем кожи беловатые или грязно-серые линии длиной до 2 см, в тупиковом конце обнаруживаются темные точки – самки клеща. Внутри чесоточного хода обнаруживаются яйца, оболочки яиц или личинки. В некоторых случаях чесоточные ходы выглядят как цепочка мелких пузырьков, особенно это бывает на доковых поверхностях ладоней, на пальцах рук, в области суставов, на лодыжках и локтях, на тыльной стороне стопы и подошве. Иногда могут быть длительно существующие сухие чесоточные ходы в виде трещин.
Проявления чесотки у детей
У детей проявления чесотки могут существенно отличаться от таковых у взрослых в связи с особенностями возраста и строения кожи. При всем этом чесотка может быть даже у грудничков и детей раннего возраста. Так, у них высыпания могут захватывать те участки тела, которые у взрослых поражаются крайне редко – это лицо и волосистая часть головы, ладони и подошвы. При всем этом проявления чесотки у таких детей маскируются под проявления мокнущей экземы, которая никак не поддается противоаллергической терапии.
В первые месяцы жизни чесотку нередко принимают за проявления крапивницы, так как основными ее проявлениями становятся волдыри на спине, ягодицах или лице с кровянистыми корочками. Также чесотка в этом возрасте быстро и активно инфицируется микробной флорой, что приводит к пиодермии. У детей до трех лет редко поражаются межпальцевые промежутки, боковые поверхности кистей, но при всем этом в процесс могут быть вовлечены ногтевые пластины, утолщающиеся и разрыхляющиеся, на них появляются трещины.
Вероятным будет диагноз чесотки при проявлении зуда кожи в вечерние часы и ночное время, при наличии на коже сероватых полос (чесоточных ходов). Также подозревают чесотку при локализации высыпаний в межпальцевых промежутках, в области локтей, запястий, на ягодицах, переднебоковых поверхностях тела, в подмышечных областях и на половых органах. Вероятен диагноз при отсутствии эффекта от приема антигистаминных средств и от лечения противовоспалительными и гормональными мазями.
Особенно явным станет диагноз при наличии подобных симптомов зудящих кожных проявлений у нескольких членов семьи или в детском коллективе (в саду или школе), а в очаге заболевания появляются новые дети с зудящими высыпаниями. Также вероятна чесотка, если болезнь возникает при тесном контакте, а прекращение зуда возникает через сутки после применения противоклещевого лечения, высыпания проходят в течение недели. И естественно, бесспорным становится диагноз при лабораторном подтверждении диагноза с обнаружением клещей, его яиц или личинок.
Методы диагностики
Одними из самых эффективных методов диагностики являются выявление чесоточных ходов и обнаружение самих клещей. Основа диагноза – клинические данные, эпидемиологическая обстановка и результаты лабораторных обследований. Клеща можно извлекать иголкой, тонкими срезами, щелочным препарированием кожи. Экспресс-диагностика чесотки – применение водного раствора молочной кислоты. Самым приемлемым является кожный соскоб, нет необходимости искать клеща, обнаруживаются расположенные в коже фекалии клеща.
Соскоб берут с подушечек на пальцах, с запястий или локтей, около не расчесанных участков. На кожу наносится несколько капель жидкого парафина, чтобы увидеть чесоточные ходы. При помощи особого скальпеля соскабливают верхний слой кожи вместе с ходами, но не до крови, помещают массу клеток на стекло и смотрят под микроскопом. При обнаружении клеща или оболочек яиц, фекалий, диагноз подтвержден.
Методы лечения
Лечение можно начинать и до того, как будет проведен соскоб и подтвержден диагноз, на основании только клинических данных. Чаще всего в дерматологии применяют препараты бензилбензоата, препараты с содержанием серы (тиосульфат натрия) и соляная кислота, перметрин и эсдепаллетрин. Есть и другие препараты, но они токсичны и у детей их не применяют. Не один из препаратов не дает 100% гарантии излечения, поэтому необходимо педантичное соблюдение всех рекомендаций и строгое следование инструкции по применению.
Чаще всего неудачи в лечении подстерегают тех, кто применяет противочесоточные средства неправильно, обрабатываются не все участки тела, особенно если пропускаются подмышки, гениталии, складки за ушками, межягодичная зона, кожа под ногтями детей. Также может быть проблема при недостаточном количестве препарата для обработки, тогда через семь-десять дней могут появляться новые участки высыпаний.
Также может быть повторное инфицирование ребенка, если не устранены все источники инфекции в детском коллективе, если форма чесотки атипичная, либо у клещей развилась нечувствительность к противочесоточному препарату и нужна его замена.
Стоит помнить, что даже при удачном лечении чесотки зуд кожи и высыпания могут сохраняться еще некоторое время. Это своего рода аллергическая реакция кожи, и она требует противоаллергической терапии, а не повторной обработки от чесотки.
Успех в лечении
Успешное лечение чесотки заключается не только в полноценной обработке кожи, но и в грамотном применении препаратов для обработки предметов и вещей, постельного и нательного белья ребенка. Важно провести обеззараживание нательного и постельного белья ребенка кипячением с раствором соды, стиральным порошком не менее 10 минут. Важно обработать верхнюю одежду и шапки, мебель, перчатки, ковры, матрасы, подушки и обувь, любых других предметов, которые соприкасались с ребенком и которые могут быть подвергнуты или кипячению, или обработке особым спреем а-пар в аэрозоле. Одним баллоном можно обработать до 2-3 вещей или до 9 м2 помещения. Этот препарат не оставляет пятен, не требует в дальнейшем чистки или стирки обработанных вещей.
Верхнюю одежду промораживают на сильном морозе или подвергают воздействию пара с двух сторон, также верхнюю одежду вывешивают на холод до пяти суток. Детские обувь и игрушки помещают в пакеты с препаратом и оставляют на семь суток, квартиру тщательно убирают с раствором соды, в том числе и те места, где могли касаться руки ребенка – ручки дверей, мебель, подлокотники.
Важно одновременно пролечить всех членов семьи и всех контактных, кто был в общении с ребенком.
Советы родителям
С целью предупреждения дерматита и зуда необходимо принимать одновременно с лечением кожи противоаллергические препараты внутрь. Препараты от чесотки обычно наносятся вечером, перед ночным сном, так как клещи наиболее активны по ночам, и для действия препарата нужно как минимум 6-8 часов. Все препараты наносят на сухую, чистую и не горячую кожу. Перед началом лечения необходимо купание ребенка с мылом и мочалкой, чтобы удалить с поверхности кожи клещей, секрет сальных желез и чтобы провести разрыхление поверхностного слоя кожи. Это поможет в улучшении проникновения в кожу препаратов.
Жидкое средство наносят чистой губкой или широкой кисточкой, чтобы слой был равномерным, кремообразные средства наносят пальцами. Важно убедиться в том, что противочесоточным средством покрыто все тело малыша, со всеми естественными складками кожи, в том числе подмышки, межягодичные складки, паховые складки. Мягкой кисточкой нужно нанести малышу средства под ноготки и между пальчиков. Важно обработать складки за ушами и сами ушные раковины, распределить средство по коже на головке, но не наносить на сами волосы. При нанесении тщательно оберегайте глазки, носик и рот от препарата.
Заражение происходит в случае длительного телесного контакта с кожей заболевшего. Чаще всего это случается в тесных коллективах: детские сады, общежития, больничные палаты, армейские казармы и т.д. Крайне высок риск заражения внутри семьи.
Пути заражения чесоткой:
1.Контакт с кожей больного, который возможен: при некоторых видах спорта, у детей во время игры, во время сна в одной постели, при частых и длительных рукопожатиях.
2.Через личные вещи заболевшего: постельное белье, полотенце, одежда и т.д. Такой путь заражения бывает крайне редко, т.к. клещи неустойчивы во внешней среде.
Процесс заражения заключается в переносе женских особей и личинок от больного человека к здоровому. Мужские особи заразными не являются и нужны только для оплодотворения.
Многих волнует вопрос: можно ли заразиться чесоткой от животных, например, от всеми любимых собак и кошек? Ответ здесь неоднозначный. На животных (кошки, собаки, коровы, овцы, козы) паразитируют клещи другого вида, которые, попав на поверхность кожи человека, вскоре погибают. Но они могут вызвать зуд и высыпания (такое состояние называется псевдосаркоптоз или псевдочесотка). Лечение в данном случае не требуется. Необходимо лишь обработать больное животное либо прекратить с ним контактировать.
При процессе заражения оплодотворенная самка клеща, попадая на кожу, внедряется в нее и начинает проделывать чесоточные ходы, где откладывает яйца. Спустя 2-3 дня из них вылупляются личинки. Через 10-14 дней из личинок вырастают половозрелые особи.
Активность клещи проявляют в вечернее и ночное время, это определяет особенности симптоматики болезни. Инкубационный период заболевания может быть разным. В некоторых случаях он составляет всего несколько часов (при заражении взрослой особью), в других первые признаки могут появиться спустя 2 недели (при заражении личинками).
Различают несколько форм чесотки, каждая из которых имеет свои особенности:
1. Типичная – характеризуется триадой симптомов:
- зуд – появляется на начальной стадии болезни. Он возникает вследствие активности клеща, а также является результатом иммунного ответа организма (аллергической реакции) на паразита и продукты его жизнедеятельности (слюна, экскременты, яйца). Зуд беспокоит человека, как правило, в вечерние и ночные часы, когда клещ активизируется. Иногда он бывает очень сильным, и человек не спит ночами;
- сыпь – представляет собой узелки красноватого цвета, расположенные изолированно или слившиеся друг с другом. Со временем из узелков образуются пузырьки. Они вскрываются, и на их месте появляются кровянистые или гнойные корочки;
- чесоточные ходы – наиболее характерный признак заболевания. При отшелушивании кожи ходы видны невооруженным глазом и похожи на царапины белесовато-серого цвета. Чаще всего они локализуются на участках с толстым слоем эпидермиса: на кистях рук и стопах.
3. Норвежская (корковая) чесотка – самая заразная форма. Для нее характерно появление корок на коже, которые, утолщаясь и сливаясь друг с другом, формируют своеобразный панцирь. В корках находится огромное количество клещей.
4. Осложненная чесотка. Заболевание может сопровождаться:
дерматитом; крапивницей; фурункулезом; абсцессами и флегмонами мягких тканей. Клиническая картина чесотки в этом случае определяется симптомами конкретного осложнения.
5. Чесотка без ходов. Развивается, когда заражение происходит не взрослыми особями, а личинками. На коже имеются единичные бугорки, пузырьки, человек ощущает сильный зуд
Чесотку нередко путают с укусами клопов, блох, клещей, с проявлениями экземы, крапивницы или опоясывающего лишая. Для того чтобы отличить чесотку от других патологий, нужно запомнить характерные ее особенности:
- зуд вечером и ночью;
- типичные места высыпаний: на ладони, на запястье, на животе;
- зуд носит групповой характер;
- на коже заметны чесоточные ходы (не всегда).
Для диагностики врач проводит внешний осмотр тела пациента. При постановке диагноза принимаются во внимание похожие симптомы у всех контактировавших с заболевшим. В сомнительных случаях проводится лабораторная диагностика: для выявления чесоточных ходов их подкрашивают зеленкой, метиленовым синим или раствором йода; для обнаружения взрослых особей может применяться метод извлечения клеща при помощи стерильной иглы с последующим изучением его под микроскопом; для подтверждения диагноза делают соскоб с кожи, предварительно размягченной 40% молочной кислотой. При его микроскопировании выявляют элементы клеща и продукты его жизнедеятельности.
Для эффективного лечения чесотки необходимо соблюдать некоторые правила:
- лечить заболевшего и всех, кто контактировал с ним;
- контактировавшим провести однократную обработку препаратом в вечернее время; взрослые должны обработать все участки тела, за исключением лица и головы;
- постельное белье и одежду заменить после проведенного лечения;
- мыться с мылом необходимо до обработки и через 4 дня после нее;
- наносить препараты следует на 12 часов.
Для лечения чесотки используют специальные препараты:
*Серная мазь: обладает кератолитическим (отшелушивающим) действием, устраняет возбудителя чесотки в течение недели. Но у нее есть недостатки:
оставляет жирные следы на одежде; имеет неприятный запах; плохо впитывается в кожу; необходимо наносить мазь в течение 5 дней; противопоказана при беременности.
*Бензилбензоат — выпускается в виде мази 20% (для взрослых) и 10% (для детей) и эмульсии - обладает противопаразитарным, кератолитическим и анестезирующим действием; не действует на яйца клещей, поэтому необходима повторная обработка; быстро и полностью впитывается, не оставляя следов на одежде; может привести к развитию дерматита;
при беременности и кормлении грудью использовать препарат запрещено;
следует соблюдать осторожность при обработке детей младше 3 лет.
*Медифокс – выпускается в виде мази крема лосьона и спрея. Препарат не наносится на лицо и волосистую часть головы. Его не применяют у кормящих женщин и грудных детей.
*Спрегаль (аэрозоль) – одно из наиболее эффективных средств. К достоинствам препарата следует отнести следующие положения: он содержит нейротоксичный яд для насекомых и эффективно уничтожает даже яйца клеща; для должного эффекта достаточно одной обработки; практически не имеет запаха и не оставляет на одежде следов; разрешен к применению во время беременности и для детей.
При развитии осложнений чесотки применяются антибиотики (перорально или местно), антигистаминные препараты и гормональные мази.
Чесоточный клещ вне кожи человека живет очень недолго – около 5 дней. В сухих и горячих условиях (при температуре 60 градусов) он погибает в течение часа, а при температуре ниже 0 либо кипячении – практически сразу. На этой особенности и основаны способы дезинфекции при чесотке:
нательное и постельное белье, полотенца кипятят в 1-2% содовом растворе в течение 5-10 минут с момента закипания; одежду, которую кипятить нельзя, проглаживают утюгом с отпаривателем с обеих сторон; верхнюю одежду, а также подушки, матрасы, одеяла помещают на открытый воздух на 5 дней. Зимой для этой цели достаточно одного дня.
Средство не оставляет пятен, поэтому после обработки стирка вещей не нужна, однако использовать их можно спустя 2-3 часа.
Чесотка – заболевание заразное и широко распространенное, но при своевременном проведении всех мероприятий по лечению, профилактике и дезинфекции прогноз благоприятный – излечение наступает в 100% случаев. Будьте внимательны к себе и близким!

Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
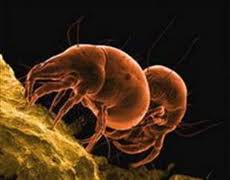
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:

Чудовище под микроскопом

Татьяна Боева, aif. kamchatka.ru: Валентина Васильевна, расскажите об этом неприятном заболевании.
Валентина Каплиева: Чесотка — заразное заболевание кожи, вызываемое микроскопическими клещами. Цикл развития паразита 14—21 день, продолжительность его жизни до двух месяцев, главный путь распространения — семейно-бытовой контакт. Заражение происходит при непосредственном соприкосновении с болеющим чесоткой и через вещи, которыми он пользовался: постельные принадлежности, полотенца, другие предметы обихода.
В школах и детских садах чесоточный клещ может передаваться через письменные принадлежности, игрушки, спортивный инвентарь. Бывают случаи заражения в банях, гостиницах и других общественных местах при несоблюдении санитарного режима.
Распространению заболевания способствуют скученность населения, неудовлетворительные санитарно-гигиенические условия, недостаточные гигиенические навыки людей.
В редких случаях на человека могут напасть клещи, паразитирующие на домашних и даже диких животных — кошках, собаках, лошадях. Но при этом микроскопический паразит далеко не всегда вызывает заболевание у человека, а течение процесса имеет свои особенности.
– Как диагностируют эту болезнь?
– Диагноз чесотки ставится на основании клинических проявлений, эпидемических данных и результатах лабораторного исследования.
– Как заподозрить заболевание и где чаще всего внедряется клещ?
– Инкубационный, или скрытый, период при чесотке длится от 1 до 6 недель, при повторном заражении он значительно короче — несколько дней. Его длительность зависит от количества клещей, попавших на кожу при инфицировании, от реактивности организма и гигиенических навыков больного.
Первым после внедрения чесоточного клеща в кожу появляется зуд, который усиливается в вечернее и ночное время, когда клещ наиболее активен. Видимые проявления чесотки в это время часто отсутствуют, могут лишь образоваться волдыри или пузырьки на месте проникновения паразита. Затем могут появиться чесоточные ходы и другие высыпания на коже. При этом зуд часто ощущается не только в местах внедрения клещей, но передаётся рефлекторно на другие участки кожного покрова, усиливается с каждым днём и может принять генерализованный характер.
Ход клещом

Самые частые проявления неосложнённой чесотки, помимо чесоточных ходов, — мелкие узелки, пузырьки, эрозии, кровянистые корочки и расчёсы на симметричных участках кожного покрова. Типичное расположение высыпаний — на кистях, сгибательной поверхности верхних и нижних конечностей, туловище, преимущественно в области переднебоковых поверхностей грудной клетки и животе, на пояснице, ягодицах, подмышечных впадинах, молочных железах у женщин и области гениталий у мужчин.
У взрослых высыпания обычно отсутствуют на лице, шее, волосистой части головы, межлопаточной области. Бывает и малосимптомная чесотка, которая характеризуется полным отсутствием чесоточных ходов.
Сильный зуд приводит к расчёсам, вследствие чего чесотка может осложняться вторичной инфекцией — фурункулами, карбункулами, микробной экземой. В этих случаях очаги поражения имеют резкие границы, иногда мокнут, покрыты большим количеством гнойничков и корок.
– Детская чесотка имеет свои особенности?
– Да, она протекает не так, как у взрослых: процесс более распространённый и локализуется на любом участке кожного покрова, включая волосистую часть головы, лицо, шею, ладони и подошвы. На нежной детской коже формируются волдыри, она мокнет, часто заболевание осложняется экземой и нагноением. Резко выраженный кожный зуд приводит к нарушению сна. У детей грудного и раннего детского возраста чесоточный клещ может поражать даже ногтевые пластинки.
– Как же избавиться от зудящего паразита?
– Лечение назначает врач. Наибольшее распространение получили методы терапии бензилбензоатом и серной мазью. При этом необходимо обрабатывать противочесоточными препаратами весь кожный покров, а не только участки с высыпаниями. В тех случаях, когда отсутствует эффект от применения одного препарата, врач назначает другой.
– Больничный лист выдать могут?
– Этот вопрос врач решает индивидуально. Обязательному отстранению от работы с оформлением листа нетрудоспособности подлежат больные, работающие в детских, пищевых, коммунальных, медицинских учреждениях.
Предотвратить и обезвредить
– Доктор, какие существуют меры профилактики чесотки?
– Прежде всего — ранняя диагностика инфекции врачами-дерматовенерологами, выявление источников заражения и всех контактных лиц. И, конечно, лечение и диспансерное наблюдение за больными и окружающими его людьми в очаге заболевания.
При выявлении больного в организованном детском коллективе ребёнка отстраняют от посещения детсада или учебного заведения до полного излечения, подтверждённого справкой от врача-дерматовенеролога. Медицинский контроль излеченности проводят через 3 дня после окончания лечения и в дальнейшем через каждые 10 дней в течение полутора месяцев. Также осматривают контактных лиц и при тесных бытовых контактах им проводят профилактическое лечение.
У каждого больного чесоткой должны быть отдельные постельные принадлежности и предметы индивидуального пользования. Помните, что успех лечения зависит от того, насколько тщательно обработана не только кожа, но и одежда, и предметы обихода. Обеззараживание постельных принадлежностей и белья производится кипячением в 1-2 % растворе соды или любом стиральном порошке. Верхнюю одежду проглаживают с обеих сторон горячим утюгом, часть вещей (плащи, шубы) может быть обеззаражена путём вывешивания на открытый воздух в течение 5 дней. Мягкие детские игрушки, обувь можно дезинфицировать, герметично закрыв их в отдельные полиэтиленовые мешки на 5—7 дней.
Читайте также:


