Чесотка у ребенка лечение комаровский
Плюшевая игрушка "Чесоточный клещ"
Чесотка – кожное заболевание, которое вызывает чесоточный клещ. Обычно оно проявляется зудом, усиливающимся по ночам, и высыпаниями на коже.
На этом месте дерматовенеролог потребовал ставить точку, сказав, что лечить по интернету никого не будет. Если у кого-то что-то зудит, чешется или высыпало на коже – добро пожаловать к нему в кабинет, дальше он сам все расскажет. Потому что тем, кто уже заболел, все равно как выглядит чесоточный клещ. А ему, доктору, важно, чтобы пациенты не занимались самолечением. Ибо не все, что чешется – чесотка. И не все, что не чешется – не чесотка.
Миф 1 . Чесотка – постыдная болезнь нечистоплотной бедноты.
Поэтому не стоит обвинять заболевшего человека в каком-то неправильном поведении и считать чесотку постыдной болезнью. Иначе, следуя этой же логике, стыдно болеть ветрянкой и гриппом.
Миф 2 . Я никак не мог заразиться чесоткой.
Увы, чесотка весьма заразна. И заразиться ею можно не только непосредственно от больного человека при контакте (половом или бытовом), возможен и опосредованный способ передачи возбудителя через предметы, к которым он прикасался. Симптомы чесотки могут появиться как спустя несколько дней после контакта (при заражении взрослой особью клеща), так и спустя месяц (при заражении яйцами).
Из-за того, что чесоточный клещ прекрасно себя чувствует во внешней среде, подцепить его можно самыми разными способами: подержавшись за поручень в автобусе, посидев на полке в поезде, пожав руку респектабельному визави, примерив в магазине костюм или спрятав в кошелек сдачу.
Если в семье есть дети, потенциальных опасностей становится еще больше: скамейки в парке, песочницы, качели и горки во дворе, игрушки в садике и т. д. Но это не значит, что ребенка нужно держать взаперти: если заражение случилось, значит, случилось. И вины родителей в этом нет – есть только болезнь, которую нужно лечить.
Миф 3. Чесотку ни с чем не перепутаешь.
Миф 4 . Если в анализах нет клеща, это не чесотка.
Закономерность тут другая: если клеща искали и нашли – значит точно чесотка, а если искали и не нашли – то… это ничего не значит. Поверьте дерматовенерологу: такова специфика анализа и самого заболевания. Даже на полностью покрытом высыпаниями пациенте клещей не всегда тьма, при взятии соскоба они могут просто не попасть в исследуемый материал. Ситуацию хорошо характеризует такой пример: если вы искали что-то в темном чулане и не нашли, не исключено, что плохо искали.
Миф 5 . Окружающим необязательно знать, что у меня чесотка.
Миф 6 . Чесотку вылечить легко, с этим справится любой доктор.
Действительно, победить чесотку несложно. При правильном лечении она проходит за неделю. А назначать это лечение должен специалист по кожным болезням - врач-дерматолог. Только он поставит верный диагноз, пропишет лекарства с учетом всех показаний и противопоказаний , объяснит, какие принципы гигиены нужно соблюдать во время чесотки, как дезинфицировать жилье и предметы обихода.
Миф 7 . Если лечение от чесотки назначено правильно, больному тут же становится легче.
Некоторые средства от чесотки сами по себе способны вызывать раздражение на коже. Так что если во время лечения зуд усилился – не стоит сомневаться в компетенции доктора. Просто сообщите ему о побочных эффектах, и вам назначат препараты помогающие пережить этот неприятный но, кстати, очень недолгий период.
Иногда чесоточные высыпания на коже проходят не сразу после окончания курса лечения чесотки. Здесь тоже ничего плохого нет – коже нужно время, чтобы восстановиться. Грамотный врач еще 1,5-2 месяца должен наблюдать пациента, чтобы не пропустить повторное заражение.
Миф 8 . Чесоткой дважды не болеют.
Болеть чесоткой, как и как насморком, можно сколько угодно раз. Именно поэтому так важно помимо собственно лечения, соблюдать все рекомендации врача по гигиене и санобработке помещения. Возбудитель, оставшийся на предметах обихода – самая частая причина повторного заражения.
Миф 9 . Чесотку невозможно вылечить.
Чесотка, в отличие от многих заболеваний кожи, полностью вылечивается, и после назначения лечения (при условии обработки жилья) человек не опасен для окружающих. Так что не нужно шарахаться от любого переболевшего последующие десять лет.
Кстати, заодно, нужно бы развеять еще один миф: КВД (кожно-венерологический диспансер) - рассадник чесотки.
опубликовано 19/10/2009 14:32
обновлено 01/05/2019
— Кожные болезни
Чесотка – первые признаки, средства лечения
Кожное заболевание, вызываемое чесоточным клещом, называется чесоткой. Состояние достаточно неприятное, доставляет массу дискомфорта и является заразным. Знать симптомы заражения чесоточным клещом нужно знать каждому – это поможет сразу начать лечение и предотвратить инфицирование всех окружающих.
Как происходит заражение
Заражение чесоткой через контакт с больным – самый распространенный путь инфицирования. Но это может произойти и при соприкосновении с посудой, полотенцами и любыми предметами, которых касался больной. Грубо говоря, заболеть чесоткой можно даже после поездки в общественном транспорте, если взяться за поручни сразу после инфицированного человека.
Самка клеща, попавшая на кожу, начинает двигаться по роговому слою и проделывает ходы, где и откладывает яйца-личинки. Через несколько дней из отложенных личинок появляются взрослые особи. Весь процесс от кладки яиц до появления половозрелых особей занимает максимум 14 дней.
Как проявляется чесотка
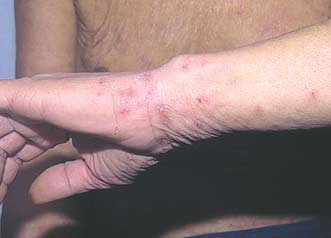
В медицине принято различать несколько видов рассматриваемого заболевания, которые могут давать разную клиническую картину. Но любая чесотка может проявляться зудом и сыпью – это и есть первые признаки патологии. Характерно, что активную жизнедеятельность чесоточный клещ ведет в ночное время суток, а характерный зуд нарушает сон больного. Результатом становятся не только следы расчесов на коже, но и раздражительность, плохое настроение.
Классически чесотка проявляется на руках (между пальцами и на локтях), на животе, бедрах, реже – на ягодицах и шее.
Отдельно стоит упомянуть норвежскую чесотку – инфицирование также происходит через контакт с больным человеком, но интенсивные симптомы появляются только на фоне низкого иммунитета, после параличей, при некоторых генетических заболеваниях. Норвежская чесотка после лечения требует восстановления волос и ногтей.
Диагностические мероприятия
Как только появились первые признаки чесотки на теле, следует обратиться за квалифицированной медицинской помощью. Этой болезнью занимается врач-дерматолог, он же проведет и диагностику.
Специалисту достаточно посмотреть на участки тела, пораженные чесоточным клещом, и он сможет поставить точный диагноз. При сомнениях эти участки смазываются йодом – после высыхания все ходы будут проявлены коричневой линией.
Как лечить чесотку
Лекарственные препараты и мази от болезни должны соответствовать следующим требованиям:
- уничтожать не только половозрелых особей паразитов, но и их личинки;
- обладать минимальной токсичностью;
- быть простыми в использовании;
- не пачкать одежду и кожу, чтобы больной мог вести привычный образ жизни.
Чаще всего врачи назначают серную мазь, раствор кротамитона или перметрина – эти средства наносятся наружно и способны быстро уничтожить чесоточного клеща и его личинки. Важное значение имеет правильный выбор средства лечения чесотки у детей – оно должно быть абсолютно нетоксичным, гипоаллергенным.
Независимо от того, какой конкретно лекарственный препарат будет выбран для лечения, нужно знать правила его применения:
Как лечить чесотку у человека:
- Первые сутки – вечером инфицированный моется в душе с мылом, вытирается насухо и обрабатывает все тело выбранным препаратом. Обязательно нужно надеть чистую одежду и сменить постельное белье.
- Вторые-третьи сутки – нельзя принимать душ и менять нательное/постельное белье.
- Четвертые сутки – принять душ с мылом, нанести препарат на кожу, сменить одежду и постельное белье.
- Пятые сутки – больной моется под душем, меняет белье и одежду.
После окончания лечения нужно посетить дерматолога для контрольного обследования. Обычно это делают на десятый день после начала терапии, а показателе выздоровления будут отсутствующие чесоточные ходы, зуд и расчесы на коже.
Профилактические мероприятия
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].

Чесоточный зудень относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики илечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев – при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностями. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Клиническая картина чесотки представляет собой не только вышеописанные высыпания – возможно появление эрозий, гемморагических корок, экскориаций, эритематозно–инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигинозные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфоплазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс– диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно–мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой линдан–устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем скабицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18–19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок – обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermiсtilis. Механизм действия основан на усилении тормозных ГАМК–ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,10].
Успех лечения чесотки зависит не только от грамотного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин – пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается катионная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
Литература:
1. Иванов О.Л. Кожные и венерические болезни: Справочник.– М.: Медицина, 1997, с. 237–240.
2. Корсунская И.М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
3. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 – 483.
5. Скрипкин Ю.К., Федоров С.М., Селисский Г.Д. // Вестн. дерматол., 1997, с. 22 – 25.
6. Павлов С.Т. Кожные и венерические болезни, справочник. Медицина, 1969, с.142 – 153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпидемиологии, клинике, диагностике и лечении // Дисс. д–ра мед. наук в форме науч. доклада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике (лекция). // Рос. журн. кожн. и вен. болезней, N 1, 2001, с. 27–39.
10. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.
Современные, подходы, лечению, чесотки
опубликовано 22/12/2011 17:11
обновлено 13/01/2016
— Дерматология

Вы сейчас здесь :
Чесотка у детей
Сегодня зуд и сыпь на коже прежде сего воспринимаются родителями как проявления аллергии, и упорно лечатся дома, как проявления аллергии, пока вся семья дружно не начинает чесаться от одной и той же болезни. Тогда и возникает подозрение на то, что корочки, пузырьки и следы расчесов на коже, это не что иное, как чесотка. У этого заболевания преобладает зуд в ночное время, поэтому длительное время болезнь может быть не распознана, что дает проблеме распространиться среди детей, и вызвать практически вспышку болезни.
Многие из нас думают, что педикулез и чесотка – это болезни асоциальных элементов или неблагополучных детей, но это далеко не так. Чесотка широко распространена среди любых слоев населения, хотя с повышением уровня санитарной культуры, она, конечно, идет на убыль. Однако широкая трудовая миграция и позднее распознавание болезни зачастую приводят к вспышкам этой инфекции у взрослых и детей.
Обычно чесотка возникает в осенне-зимний период времени, источником заражения для окружающих является сам больной ребенок или его личные вещи, нательное белье, мягкие игрушки. Вспышки могут отмечаться в детских коллективах в результате близких и тесных контактов детей между собой. Чаще всего дети заражаются при непосредственных контактах от ребенка к ребенку при тесных контактах, совместном пребывании в одной постели, при уходе за ребенком, при процедурах массажа. Возможно заражение и непрямым путем, через детские вещи и постельное белье, полотенца и мочалки, письменные принадлежности или игрушки. Обычно в семьях источником заражения являются дети и подростки.
Чем вызывается чесотка
Чесотка (скабиес) это паразитарная заразная кожная болезнь, которая вызывается чесоточным клещом. Чесоточный клещ является паразитом, поражающим исключительно человека и передающимся от человека к человеку при тесном контакте. Всю свою жизнь чесоточные клещи проводят в толще кожи человека и только на короткое время размножения и расселения могут покидать ее поверхность.
Паразит относится к типу мелких насекомых, паукообразных. Самки клеща имеют длину до -0.2-0.4 мм, самцы еще меньше. Тельце клеща овальное, что позволяет ему активно проникать в толщу кожных покровов и паразитировать в них. У них есть ротовые органы и парные конечности, приспособленные для активного паразитирования на теле человека. Конечности устроены так, чтобы пробуравливать толщу кожи, цепко цепляться к одежде и кожным покровам, тело защищено от механических воздействий, что позволяет паразитам активно выживать в поверхностных слоях эпидермиса. Клещ питается роговым слоем эпидермиса в границах его с зернистым слоем.
Самец необходим для оплодотворения самки на поверхности кожи, и затем он погибает, оплодотворенная самка пробуравливает кожу и доходит до живых клеток в эпидермисе, прокладывает параллельно слоям кожи ходы по 0.5 мм в сутки и длиной до нескольких сантиметров. По мере прогрызания ходов она откладывает яйца, из которых спустя несколько дней вылупляются личинки. Личинки покидают ходы, созданные самкой, внедряются в кожу, несколько раз линяют и дают зрелых самцов или самок. Один цикл жизни клеща длится до 14 суток.
Заразными являются молодые самки и личинки, они могут передаваться от одного ребенка к другому, и некоторое время просуществовать во внешней среде без пищи. Однако жизнестойкость их зависит от температуры, при снижении ее ниже 20 градусов клещи гибнут. Наиболее благоприятны для обитания вне человека деревянные поверхности или натуральные ткани.
Кипячение и высокие температуры убивают клещей и личинок, яйца, также как и замораживание. Яйца более устойчивы к противочесоточным средствам, а чесоточные ходы могут стать источником повторного инфицирования при неполноценном лечении.
Заражение и проявления
При заражении самками периода инкубации практически нет, они сразу начинают прогрызать ходы и откладывать яйца. При заражении личинками период инкубации может длиться до двух недель, в это время личинки дозреют до половозрелых самцов и самок, и начнут внедряться в эпидермис.
Первым признаком поражения будет зуд, беспокоящий по вечерам и ночам, так как самки в это время наиболее активны. Чем больше инфицирование, тем сильнее зуд кожи. Выраженность зуда зависит от нервной системы ребенка, его сенсибилизации к клещу и продуктам его жизнедеятельности, а также от возраста. Типичные клещевые ходы выглядят как слегка возвышенные над уровнем кожи беловатые или грязно-серые линии длиной до 2 см, в тупиковом конце обнаруживаются темные точки – самки клеща. Внутри чесоточного хода обнаруживаются яйца, оболочки яиц или личинки. В некоторых случаях чесоточные ходы выглядят как цепочка мелких пузырьков, особенно это бывает на доковых поверхностях ладоней, на пальцах рук, в области суставов, на лодыжках и локтях, на тыльной стороне стопы и подошве. Иногда могут быть длительно существующие сухие чесоточные ходы в виде трещин.
Проявления чесотки у детей
У детей проявления чесотки могут существенно отличаться от таковых у взрослых в связи с особенностями возраста и строения кожи. При всем этом чесотка может быть даже у грудничков и детей раннего возраста. Так, у них высыпания могут захватывать те участки тела, которые у взрослых поражаются крайне редко – это лицо и волосистая часть головы, ладони и подошвы. При всем этом проявления чесотки у таких детей маскируются под проявления мокнущей экземы, которая никак не поддается противоаллергической терапии.
В первые месяцы жизни чесотку нередко принимают за проявления крапивницы, так как основными ее проявлениями становятся волдыри на спине, ягодицах или лице с кровянистыми корочками. Также чесотка в этом возрасте быстро и активно инфицируется микробной флорой, что приводит к пиодермии. У детей до трех лет редко поражаются межпальцевые промежутки, боковые поверхности кистей, но при всем этом в процесс могут быть вовлечены ногтевые пластины, утолщающиеся и разрыхляющиеся, на них появляются трещины.
Вероятным будет диагноз чесотки при проявлении зуда кожи в вечерние часы и ночное время, при наличии на коже сероватых полос (чесоточных ходов). Также подозревают чесотку при локализации высыпаний в межпальцевых промежутках, в области локтей, запястий, на ягодицах, переднебоковых поверхностях тела, в подмышечных областях и на половых органах. Вероятен диагноз при отсутствии эффекта от приема антигистаминных средств и от лечения противовоспалительными и гормональными мазями.
Особенно явным станет диагноз при наличии подобных симптомов зудящих кожных проявлений у нескольких членов семьи или в детском коллективе (в саду или школе), а в очаге заболевания появляются новые дети с зудящими высыпаниями. Также вероятна чесотка, если болезнь возникает при тесном контакте, а прекращение зуда возникает через сутки после применения противоклещевого лечения, высыпания проходят в течение недели. И естественно, бесспорным становится диагноз при лабораторном подтверждении диагноза с обнаружением клещей, его яиц или личинок.
Методы диагностики
Одними из самых эффективных методов диагностики являются выявление чесоточных ходов и обнаружение самих клещей. Основа диагноза – клинические данные, эпидемиологическая обстановка и результаты лабораторных обследований. Клеща можно извлекать иголкой, тонкими срезами, щелочным препарированием кожи. Экспресс-диагностика чесотки – применение водного раствора молочной кислоты. Самым приемлемым является кожный соскоб, нет необходимости искать клеща, обнаруживаются расположенные в коже фекалии клеща.
Соскоб берут с подушечек на пальцах, с запястий или локтей, около не расчесанных участков. На кожу наносится несколько капель жидкого парафина, чтобы увидеть чесоточные ходы. При помощи особого скальпеля соскабливают верхний слой кожи вместе с ходами, но не до крови, помещают массу клеток на стекло и смотрят под микроскопом. При обнаружении клеща или оболочек яиц, фекалий, диагноз подтвержден.
Методы лечения
Лечение можно начинать и до того, как будет проведен соскоб и подтвержден диагноз, на основании только клинических данных. Чаще всего в дерматологии применяют препараты бензилбензоата, препараты с содержанием серы (тиосульфат натрия) и соляная кислота, перметрин и эсдепаллетрин. Есть и другие препараты, но они токсичны и у детей их не применяют. Не один из препаратов не дает 100% гарантии излечения, поэтому необходимо педантичное соблюдение всех рекомендаций и строгое следование инструкции по применению.
Чаще всего неудачи в лечении подстерегают тех, кто применяет противочесоточные средства неправильно, обрабатываются не все участки тела, особенно если пропускаются подмышки, гениталии, складки за ушками, межягодичная зона, кожа под ногтями детей. Также может быть проблема при недостаточном количестве препарата для обработки, тогда через семь-десять дней могут появляться новые участки высыпаний.
Также может быть повторное инфицирование ребенка, если не устранены все источники инфекции в детском коллективе, если форма чесотки атипичная, либо у клещей развилась нечувствительность к противочесоточному препарату и нужна его замена.
Стоит помнить, что даже при удачном лечении чесотки зуд кожи и высыпания могут сохраняться еще некоторое время. Это своего рода аллергическая реакция кожи, и она требует противоаллергической терапии, а не повторной обработки от чесотки.
Успех в лечении
Успешное лечение чесотки заключается не только в полноценной обработке кожи, но и в грамотном применении препаратов для обработки предметов и вещей, постельного и нательного белья ребенка. Важно провести обеззараживание нательного и постельного белья ребенка кипячением с раствором соды, стиральным порошком не менее 10 минут. Важно обработать верхнюю одежду и шапки, мебель, перчатки, ковры, матрасы, подушки и обувь, любых других предметов, которые соприкасались с ребенком и которые могут быть подвергнуты или кипячению, или обработке особым спреем а-пар в аэрозоле. Одним баллоном можно обработать до 2-3 вещей или до 9 м2 помещения. Этот препарат не оставляет пятен, не требует в дальнейшем чистки или стирки обработанных вещей.
Верхнюю одежду промораживают на сильном морозе или подвергают воздействию пара с двух сторон, также верхнюю одежду вывешивают на холод до пяти суток. Детские обувь и игрушки помещают в пакеты с препаратом и оставляют на семь суток, квартиру тщательно убирают с раствором соды, в том числе и те места, где могли касаться руки ребенка – ручки дверей, мебель, подлокотники.
Важно одновременно пролечить всех членов семьи и всех контактных, кто был в общении с ребенком.
Советы родителям
С целью предупреждения дерматита и зуда необходимо принимать одновременно с лечением кожи противоаллергические препараты внутрь. Препараты от чесотки обычно наносятся вечером, перед ночным сном, так как клещи наиболее активны по ночам, и для действия препарата нужно как минимум 6-8 часов. Все препараты наносят на сухую, чистую и не горячую кожу. Перед началом лечения необходимо купание ребенка с мылом и мочалкой, чтобы удалить с поверхности кожи клещей, секрет сальных желез и чтобы провести разрыхление поверхностного слоя кожи. Это поможет в улучшении проникновения в кожу препаратов.
Жидкое средство наносят чистой губкой или широкой кисточкой, чтобы слой был равномерным, кремообразные средства наносят пальцами. Важно убедиться в том, что противочесоточным средством покрыто все тело малыша, со всеми естественными складками кожи, в том числе подмышки, межягодичные складки, паховые складки. Мягкой кисточкой нужно нанести малышу средства под ноготки и между пальчиков. Важно обработать складки за ушами и сами ушные раковины, распределить средство по коже на головке, но не наносить на сами волосы. При нанесении тщательно оберегайте глазки, носик и рот от препарата.
Читайте также:


