Чесотка при атопическом дерматите
Что такое атопический дерматит?
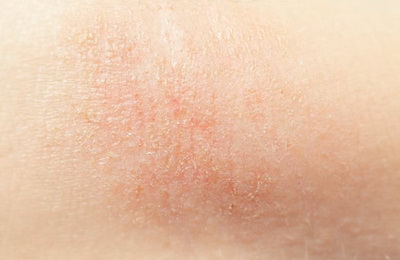
Чаще всего это заболевание впервые проявляется в детском возрасте. У большинства больных к пяти годам атопический дерматит уходит в стойкую ремиссию, но нередко болезнь может продолжаться и у взрослых. Точные причины заболевания не установлены, однако современная медицина считает, что атопический дерматит – мультифакториальное заболевание, в основе которого лежит генетическая предрасположенность к атопическим заболеваниям.
Склонность к атопическом дерматиту может реализоваться, когда в вашей жизни есть провоцирующие факторы:
- психоэмоциональные нагрузки;
- нарушение в работе внутренних органов;
- неблагоприятная окружающая среда.
Замечено, что атопический дерматит чаще обостряется в холодное время года, поэтому, если с наступлением холодов возникают проблемы с кожей, есть повод задуматься о посещении дерматолога.
Основным симптомом атопического дерматита является зуд разной степени интенсивности. Иногда настолько сильный, что может нарушать сон больного. Воспаление и сухость кожи, разнообразные высыпания, часто сопровождающие болезнь, доставляют очень неприятные ощущения.
Различают несколько стадий заболевания:
- Младенческая (возраст до двух лет).
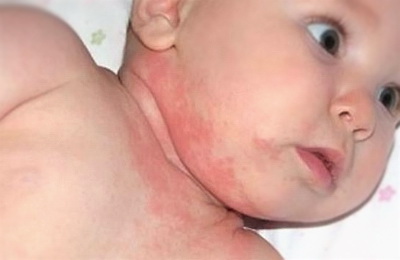
В этот период высыпания, как правило, представляют собой отечные покраснения, шелушение на коже лица, на разгибательных поверхностях рук и ног. При более тяжёлом течении могут появляться пузырьки, мокнутие и корки. В эту стадию, как правило, прослеживается четкая связь с пищевыми раздражителями.
- Детская (от двух до 12 лет).
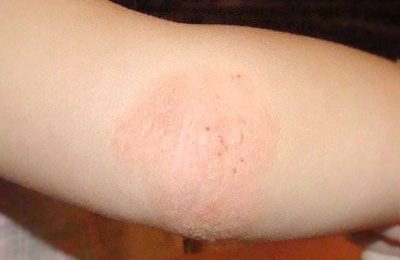
В возрасте от двух лет атопический дерматит проявляется в виде высыпаний на коже локтевых сгибов, подколенных ямок, задней поверхности шеи. Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
- Взрослый (старше 12 лет).
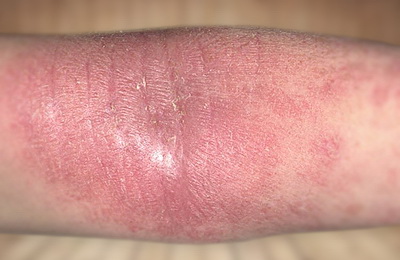
У большинства пациентов к этому возрасту заболевание уходит в стойкую ремиссию (отсутствие проявлений заболевания). При продолжении заболевания во взрослом возрасте на первое место выходит интенсивный кожный зуд. Сохраняется выраженная сухость кожи, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов имеется четкая связь обострений с психоэмоциональными факторами.
Рекомендации людям, страдающим атопическим дерматитом
- У тех, кто страдает от атопического дерматита, кожа очень чувствительна к внешним воздействиям. Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
- Смягчающий и увлажняющий крем при атопическом дерматите необходимо использовать ежедневно. В одежде нужно отдавать предпочтение хлопку и избегать контакта кожи с шерстью, синтетическими и грубыми тканями.
- Тем, кто страдает от атопического дерматита, лучше не иметь в доме ковров, а также предметов и мебели, способствующих накоплению пыли. Книги и одежду лучше хранить в закрывающихся шкафах, и регулярно пылесосить. Подушки и одеяла лучше использовать не пуховые, а из синтетических материалов.
- Это заболевание накладывает некоторые ограничения на питание. Особенно в младенчестве. Очень важно, чтобы родители вели пищевой дневник малыша. Он поможет четко проследить связь употребления того или иного продукта с обострением атопического дерматита.
- У многих детей есть повышенная чувствительность к молочному и яичному белку, которая с возрастом исчезает. В дальнейшем значимость пищевой аллергии снижается. У взрослых истинная пищевая аллергия встречается крайне редко.
Однако и взрослые люди с атопическим дерматитом должны избегать продуктов, богатых гистамином или усиливающим его высвобождение в организме:
- ферментированные сыры
- квашеная капуста
- копченые колбасы
- томаты
- сыры
- маринады
- пивные дрожжи
- алкоголь и др.
Кроме того, если пациент замечает ухудшение состояния кожи после употребления какого-то конкретного продукта, то этот продукт также следует исключить из рациона. Во время обострения заболевания требуется более жесткая диета, исключающая всю раздражающую пищу: острое, копченое, пряное, маринады, жирное, сладкое, сдоба, жареное, цитрусовые, мед, орехи, шоколад, алкоголь. Солнце – сильный фактор, влияющий на состояние кожи.

Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Можно ли при атопическом дерматите загорать?
Как лечить атопический дерматит?
- Первый шаг при лечении атопического дерматита – выявление и устранение провоцирующих факторов. Одновременно назначаются антигистаминные препараты, устраняющие беспокоящий больного зуд. При выборе препарата настоятельно рекомендуется проконсультироваться с врачом, чтобы он помог не только выбрать лекарство, но и рассчитал дозу, соответствующую возрасту пациента и характеру протекания заболевания.
- Помимо этого, в лечении атопического дерматита применяются местные противовоспалительные средства (кремы, мази), в том числе гормональные. К выбору препарата следует подходить очень осторожно, особенно для грудничков. Консультация врача обязательна. Самолечение может привести к нежелательным результатам. Эта же рекомендация относится и к препаратам для лечения дисбактериоза, что является важным при лечении атопического дерматита.
- Если возникают инфекционные осложнения (нередко связанные с наличием расчесов), то для лечения используются противогрибковые, противовирусные и антибактериальные препараты.
Наша рассылка для людей, которые хотят знать правду о медицине в России. Расскажем, как лечиться правильно, объясним разницу между псевдо- и доказательной медициной. Разберем на примерах, каким новым технологиям можно доверять, а на что не стоит тратить время и деньги.
Нейродермит (атопический дерматит) — рецидивирующее аллергическое заболевание, основными симптомами которого являются воспаление кожи и сильный зуд. Это хроническая болезнь: появившись в раннем детстве, она, как правило, сопровождает человека на протяжении всей дальнейшей жизни. При этом людям с нейродермитом живется непросто, и основная задача лечения сводится к продлению периодов покоя кожи, уменьшению рецидивов и улучшению качества жизни пациентов.
Считается, что заболевание обусловлено генетической предрасположенностью, а также индивидуальными особенностями строения кожи. Также медицине известны факторы, способные спровоцировать появление болезни или ее обострение. Остановимся на этих моментах подробнее.
Характеристики и причины атопического дерматита у человека
Это важно!
Нейродермит и атопический дерматит — это синонимы. Можно встретить еще несколько определений, обозначающих это заболевание: атопическая экзема, синдром атопической экземы / дерматита, детская экзема, конституциональная экзема, а также сокращение АтД. Название может указывать на возраст пациента и подчеркивать главный фактор возникновения, но кардинального значения для выбора лечения не имеет.
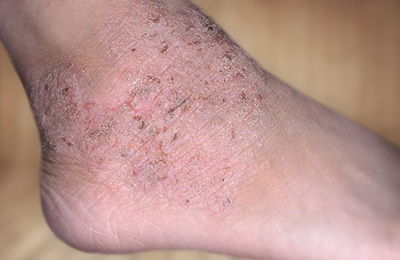
Симптомы нейродермита обычно ярко выражены. Это сильный зуд, шелушение, покраснение и поражение кожи в тех места, где она наиболее тонкая: на коленных и локтевых сгибах, в кожных складках, на шее. Гнойничковые образования и сыпь могут появиться и на лице. При расчесывании повреждений появляются мокрые ранки и корки. Происходит нарушение сна и дневной активности, а в случае значительного распространения воспаления имеют место признаки общей интоксикации — повышенная температура, озноб, увеличение периферических лимфатических узлов. Часто перечисленные признаки сочетаются с аллергическим ринитом, бронхиальной астмой, поллинозом.
Что касается особенностей протекания заболевания, то у детей главным фактором, провоцирующим возникновение атопического дерматита, является аллергия — например, в случае неправильного рациона матери в период лактации или же при искусственном вскармливании. Современные исследования доказали, что толчком к развитию этого заболевания как у детей, так и у взрослых может послужить стресс или вирусная инфекция, биохимические перепады в окружающей среде, психоэмоциональное перенапряжение.
Среди факторов, которые могут послужить причиной возникновения нейродермита или повлиять на его обострение, можно отметить следующие:
- постоянный контакт с аллергенами: домашней пылью, шерстью животных, растительной пыльцой, грибковой плесенью, пищевыми аллергенами;
- сильные эмоциональные потрясения, стрессы, интеллектуальные нагрузки;
- неправильный режим сна и бодрствования;
- сбои в работе гормональной системы;
- проблемы желудочно-кишечного тракта;
- вакцинация, выполненная без учета клинико-иммунологического статуса и предшествующей профилактики;
- неправильное или бесконтрольное использование медикаментов;
- несоблюдение правил гигиены, использование некачественной бытовой химии.
Атопический дерматит связан с наследственностью: в дерматологии его принято считать результатом наследственной предрасположенности к аллергии. Согласно исследованиям, он развивается у 80% детей, у которых больны оба родителя. У 50% детей — если заболевание присутствует у матери или отца. И у 10–20% детей, родители которых здоровы.
Достаточно распространено деление нейродермита на ограниченно-локализованный, распространенный и диффузный.
В первом случае поражение сконцентрировано на ограниченном участке площадью менее 10% кожи — локтевые и/или подколенные складки, кожа кистей рук, кожа шеи и/или лица.
При распространенном нейродермите поражено 10–50% кожи, помимо локтевых и подколенных складок в процесс вовлекаются плечи, предплечья, голени, бедра.
Если очаги разбросаны по двум и более областям и занимают более 50% кожи — всего тела, в том числе и кожи волосистой части головы, — то говорят о диффузном характере болезни. Это наиболее тяжелая форма.
Дерматологи определяют три периода атопического дерматита в зависимости от возраста пациента:
- младенческий — от двух месяцев;
- детский — от двух до 13 лет;
- подростковый и взрослый — старше 13 лет.
Клиническая картина в разных возрастных группах отличается, хотя и незначительно. Пациенты испытывают состояние кожного дискомфорта, а зуд, жжение, повышенная сухость кожи, шелушение, раздражение становятся их постоянными спутниками.
Для подростковой и взрослой фаз нейродермита характерны высыпания светло-розового оттенка с уплотнением кожного покрова (лихенификацией) и узелковыми скоплениями — они расположены в основном на сгибательных поверхностях конечностей. Во взрослой стадии усиливается сухость кожи, которая может приобретать землистый оттенок.
Поражения кожи могут быть локализованными, распространенными и универсальными (эритродермия). Как правило, в осенне-зимний период происходят обострения, а летом состояние улучшается.
Обратите внимание!
При расчесывании на воспаленных участках кожи образуются мокрые ранки, в которые легко может попасть инфекция. Возникает угроза вторичного инфицирования, которое может усугубить течение болезни. Поэтому первая помощь при атопическом дерматите заключается именно в купировании кожного зуда.
Во время ремиссии симптомы уменьшаются или полностью пропадают. Длительность периода ремиссии — от нескольких недель до пяти лет и более. В тяжелых случаях эта стадия отсутствует, и рецидивирующий атопический дерматит сопровождает больного постоянно.
Клиническая картина и симптоматика заболевания позволяют пациенту предположить у себя наличие нейродермита, однако для окончательного диагноза потребуется квалифицированная диагностика. В этом случае больному необходимо обратиться к дерматологу или аллергологу-иммунологу. Для постановки диагноза в медицинской практике применяют обязательные и дополнительные критерии. Врач заподозрит нейродермит, если у пациента присутствуют как минимум три критерия из основной группы и три — из дополнительной.
- кожный зуд;
- типичная локализация и вид кожных поражений;
- наследственный фактор;
- наличие рецидивов.
- обострение болезни при стрессе и пищевой аллергии;
- первый рецидив в раннем возрасте;
- частые инфекции кожных покровов (грибок, герпес, стафилококк);
- темные круги вокруг глаз;
- сезонность обострений;
- сухость кожи;
- появление дополнительных складок на нижних веках;
- белый дермографизм — изменение цвета кожи при механическом раздражении.
Собранный анамнез и изучение клинических проявлений позволят поставить предварительный диагноз. Для его подтверждения применяют лабораторную диагностику. Больному назначают общий и биохимический анализы крови, аллергопробы, а при необходимости — ряд дополнительных анализов.
Вылечить нейродермит раз и навсегда современная медицина пока не в состоянии: природа атопического дерматита, как и причины, до конца не изучены, соответственно, нет и четкого понимания, возможно ли окончательное выздоровление. Как показывают многочисленные наблюдения, в период полового созревания атопический дерматит может отступить и в некоторых случаях больше не беспокоить больного, что связано с гормональной перестройкой организма. Но если этого не случается, то высока вероятность, что рецидивы будут периодически повторяться на протяжении всей жизни уже взрослого человека в легкой, среднетяжелой или тяжелой форме.
Впрочем, единого мнения по этому поводу нет. На данный момент врачи прибегают к ступенчатому подходу в лечении нейродермита, который состоит в поочередном назначении различных методов в зависимости от степени тяжести — например, при присоединении вторичной инфекции в схему лечения добавляют антисептические и противомикробные средства, а при сенсибилизации к аллергенам проводится аллерген-специфическая иммунотерапия [1] .
Лечение комплексное ― от улучшения санитарно-бытовых условий до применения антигистаминных и гормональных препаратов. Оно направлено на устранение/уменьшение воспаления и кожного зуда, предупреждение вторичного инфицирования, увлажнение и смягчение кожи, восстановление гидролипидного барьера.
Учитывая, что дерматит почти всегда носит аллергический характер, необходимо максимально исключить контакт больного с потенциальными аллергенами.
- Рекомендована строгая диета без копченых и острых продуктов, цитрусовых, шоколада, яиц, цельного молока, какао и других продуктов, которые могут вызывать аллергическую реакцию.
- Обязательна ежедневная влажная уборка.
- Следует убрать из комнаты больного ковры, мягкие игрушки и перьевые подушки, исключить контакт с домашними животными.
- Уменьшить количество провоцирующих факторов — стресс, потливость, интеллектуальное напряжение, резкие колебания температуры окружающей среды, грубая одежда и так далее.
Для того чтобы снизить риск повторного инфицирования, важно провести санацию очагов хронического воспаления (гастрит, отит, тонзиллит и другие).
Наружная противовоспалительная терапия
Наружные средства для лечения атопического дерматита можно разделить на две группы: топические глюкокортикостероиды (ТГКС) и топические ингибиторы кальциневрина (ТИК). Также для местного лечение АтД целесообразно использовать эмолиенты (увлажняющие средства) [2] .
ТГКС, или гормональные средства, назначают, как правило, при хроническом, часто рецидивирующем течении атопического дерматита. К средствам на основе ТГКС относятся кремы и мази со следующими веществами в составе: метилпреднизолона ацепонат, мометазона фуроат, алклометазон, бетаметазон, флуметазон и другие. Многие из них показаны пациентам начиная с шестимесячного возраста уже при легком течении заболевания. Однако использовать их нужно крайне осторожно и только по рекомендации и под контролем врача — даже при местном применении ТГКС имеют ряд серьезных противопоказаний и ограничений.
- ТГКС не рекомендуется использовать дольше четырех недель. А после достижения лечебного действия следует снизить частоту использования до одного–двух раз в неделю, так как длительное применение может нарушить естественные обменные процессы в коже и сделать ее уязвимой для проникновения вторичных инфекций.
- Нельзя использовать ТГКС под повязки, кроме тяжелых случаев АтД, при которых допускается применение влажных окклюзионных повязок с ТГКС в малых дозах в течение трех дней.
- ТГКС также нельзя наносить на чувствительные участки — лицо и шею — и большую поверхность поражения кожи. Следует чередовать участки воздействия, чтобы избежать системных побочных эффектов.
Другой современной разработкой в области наружных противовоспалительных препаратов стали топические ингибиторы кальциневрина, например такролимус и пимекролимус. Они предназначаются для купирования обострения АтД и для профилактики рецидивов, обладают локальной иммунотропной активностью и не приводят к нежелательным эффектам, характерным для ТГКС. Выбор препарата осуществляется лечащим врачом [3] .
Перед выбором любой терапии, вне зависимости от того, связана она с приемом гормональных средств или основана исключительно на народных рецептах, лучше предварительно проконсультироваться с врачом.
Местное лечение также подразумевает использование увлажняющих и смягчающих средств, которые наносят непосредственно на пораженный участок (мази, кремы, гели). К таковым относятся эмолиенты — жироподобные (они от 3% до 25% состоят из животных жиров) увлажняющие вещества, которые позволяют организовать рациональный уход за кожей на всех стадиях заболевания.
Именно эта группа веществ способна принести выраженное облегчение симптоматики атопического дерматита, уменьшить психоэмоциональный дискомфорт за счет снятия косметических дефектов. Эмолиенты уменьшают сухость кожи, увлажняют и смягчают эпидермис, восстанавливают функции эпидермального барьера. Они предотвращают потерю воды, блокируют прохождение жидкости через ороговевший слой кожи за счет скрепления роговых чешуек между собой. Перечень эмолиентов разнообразен: вазелин, парафин, воск, ланолин, а также глицерин, сорбит, гиалуроновая кислота, гель алоэ, гидроксилированные органические кислоты.
Это важно!
Кремы с эмолиентами наносятся на кожу за 15 минут до нанесения лекарственных средств, чтобы обеспечить необходимую подготовку для действия препарата.
Системная фармакотерапия
Системную фармакотерапию, или лечение фармакологическими агентами, проводят вместе с элиминационными мероприятиями и наружной терапией. На этом этапе применяют ряд лекарственных веществ: глюкокортикоиды (ГКС), антибактериальные и противогрибковые препараты системного действия, седативные и другие психотропные средства, а также иммунотропные препараты. Если заболевание затронуло функции других органов, то врачи дополнительно назначают лекарства для нормализации их деятельности.
При неэффективности наружной терапии в случае длительного обострения заболевания врачи используют глюкокортикоиды, которые обладают теми же свойствами, что и гормоны коры надпочечников. Если замечено распространение бактериальной либо грибковой инфекции, прибегают к антибактериальным и противогрибковым препаратам. А иммунотропные лекарственные средства актуальны при неэффективности других видов терапии во время тяжелого упорного течении нейродермита.
Физиотерапевтические методы лечения
Физиотерапевтические методы лечения назначают пациентам старше 12 лет в комплексе с наружной терапией и фармакотерапией. Основное внимание уделяют ультрафиолетовому облучению в искусственной или природной среде, а также узкополосной фототерапии.
Во время реабилитации пациенты проходят санаторно-курортное лечение в санаториях дерматологического профиля [4] .
Мероприятия по профилактике нейродермита (атопического дерматита) необходимо проводить еще до рождения ребенка. Особенно при наличии наследственности по части аллергии. Беременная женщина должна полностью исключить контакты с пищевыми, профессиональными, бытовыми аллергенами. Также критически важно не злоупотреблять медикаментозным лечением.
В постнатальном периоде следует максимально продлить грудное вскармливание для поддержания естественного иммунитета новорожденного. При этом матери показана строгая диета.
В случае если атопический дерматит уже выявлен, следует максимально ограничить больного от различных раздражающих средств: бытовой химии, лаков, синтетической одежды, пищевых красителей. Чем выше риск развития атопического дерматита или тяжелее течение рецидивов, тем более жесткие превентивные меры необходимы.
Одним из основных действующих компонентов этого крема являются керамиды, или церамиды (Ceramide NP, Ceramid AP, Ceramid EOP), — липиды кожи, обеспечивающие ее естественную защиту и поддерживающие обновление, а также образующие барьер против потери влаги. Не менее важным компонентом крема выступает холестерол (Cholesterol), эмолиент, участвующий в создании гидролипидной пленки, которая препятствует сухости, вялости и тусклости кожи. Содержание в формуле крема CERAFAVIT витамина F (комбинация полиненасыщенных жирных кислот: линоленовая, линолевая и арахидоновая) повышает защитные свойства кожного барьера, смягчает и увлажняет кожу.
Увлажняющий эффект поддерживается комплексным воздействием других компонентов крема, например, аллантоином (Allantoin) и гидроксиэтилмочевиной (Hydroxyethyl Urea). Аллантоин — это местный анестетик, вяжущее и противовоспалительное вещество, которое способствует отделению старых клеток и регенерации тканей, успокаивает и смягчает раздраженную кожу. Гидроксиэтилмочевина — одно из веществ-эмолиентов, рекомендованных к применению при атопическом дерматите, фаворит по степени поверхностного увлажнения кожи [5] .
Интенсивный кожный зуд – один из главных симптомов атопического дерматита, так же как повышенная кожная реактивность — основной признак заболевания. В 1891 году французский дерматолог Jacquet впервые предположил, что не сыпь является первопричиной зуда, а напротив, зуд приводит к появлению сыпи. В 1936 году Engman с соавторами при проведении провокационных проб с пищевыми продуктами, заметили, что травматизация кожи при расчесывании, связанная с выраженным зудом, играет важную роль в развитии экземы. Они убедились в том, что экзематозная сыпь не появляется, если кожу защитить от расчесывания, даже при очень сильном зуде. Зуд может быть постоянным в течение дня, однако, обычно, он усиливается рано утром, вечером и ночью, являясь основной причиной нарушения сна. Это приводит к повышенной раздражительности больных, а у детей старшего возраста способствует развитию астении, в связи с чем, они испытывают трудности с обучением. Важным фактором является сниженный порог восприимчивости зуда у больных с атопическим дерматитом, что клинически подтверждается способностью неаллергенных факторов, таких как повышенная сухость, обильное потение, одежда из шерсти, акрила, различных мыла и моющих средств вызвать зуд и расчесывание кожи.
Несмотря на определенные сложности в установлении всех патогенетических механизмов зуда, не вызывает сомнения его связь с воздействием на клетки кожи медиаторов, высвобождаемых тучными клетками, эозинофилами, макрофагами и лейкоцитами в результате аллергической реакции. К ним относят гистамин, нейропептиды, лейкотриены, протеолитические ферменты и другие, биологически активные, субстанции. Поскольку зуд вызывается и поддерживается целым рядом перечисленных факторов, на его эффективное устранение можно рассчитывать только, если в комплекс терапии будут включены все средства по его предупреждению и ликвидации. Перечислить эти средства по мере их значимости невозможно, так как на практике все они являются необходимыми в терапии атопического дерматита и преодолении зуда, но при этом у каждого пациента какое-либо средство или их определенное сочетание являются более предпочтительными. Укажем их в той последовательности, в которой назначает аллерголог когда на приеме у него находится ребенок с обострением атопического дерматита, сопровождающимся выраженным зудом:
- исключение аллергенных и неаллергенных триггеров
- антигистаминные препараты
- наружное противовоспалительное лечение
- уход за кожей (ее увлажнение и смягчение)
- коррекция психонейровегетативных нарушений
В проблеме преодоления зуда основной интерес клиницистов сосредоточен вокруг роли антигистаминных препаратов при лечении больных атопическим дерматитом. Ответ на вопрос об их использовании при этом заболевании не так очевиден, как может показаться на первый взгляд.
Как обычно, при рассмотрении подобных дискуссионных положений возникают наибольшее число полярных точек зрения.
Нет единого мнения также и о том, как длительно следует применять антигистамины у больных атопическим дерматитом.
Итак, для решения этой проблемы в целом необходимо ответить на три основных вопроса:
1. Следует ли применять антигистаминные препараты у детей с атопическим дерматитом?
2. Если существуют показания к применению антигистаминов при атопическом дерматите у детей, – когда и как их применять?
3. Какие из антигистаминных препаратов следует применять при атопическом дерматите у детей?
Существуют доказательства за и против участия гистамина в патогенезе атопического дерматита. Вместе с тем, большинство исследователей считают, что гистамин является основным веществом, вызывающим зуд, хотя протеазы и другие химические медиаторы воспаления также могут участвовать в генезе зуда. К доказательствам роли гистамина при атопическом дерматите относят факты, полученные в результате исследований. [В коже больных обнаруживается повышенное количество тучных клеток; увеличена, как правило, концентрация гистамина в коже и плазме; повышен уровень спонтанного высвобождения гистамина из базофилов [21]. Эритема и зуд кожи могут быть вызваны de novo с помощью введения гистамина. [22].]
Наряду с очевидным патогенетическим обоснованием применения антигистаминных препаратов при атопическом дерматите, существует огромный опыт их использования при данном заболевании. Во всем мире антигистамины являются наиболее часто используемыми медикаментами для лечения больных атопическим дерматитом. [23]. Они являются стандартной терапией при атопическом дерматите и рекомендуются во многих протоколах клинического лечения. Об использовании антигистаминов при атопическом дерматите и о преимуществах применения препаратов первого и второго поколения существуют различные точки зрения. Некоторые врачи оценивают H1 антагонисты как малоэффективные в лечении атопического дерматита. Другие, не имея доказательств, традиционно верят в то, что старые седативные H1 антагонисты являются более эффективными в избавлении от зуда, чем новые, неседативные H1 антагонисты. Такая сложная ситуация связана с тем, что несмотря на широкое применение антигистаминов при атопическом дерматите, специальных, хорошо контролируемых клинических исследований, посвященных установлению клинической эффективности антигистаминов при атопическом дерматите, удивительно мало, а результаты их крайне противоречивы. При анализе перорального применения антигистаминов с позиций доказательной медицины в 16 исследованиях выявлено, что ни одно из испытаний не было спланировано правильно и ни одно из них не соответствовало полностью необходимым критериям. Во всех имелись недостатки, касавшиеся как отбора пациентов, так и учета результатов исследования, что не позволяет считать эти наблюдения абсолютно достоверными, а сделанные заключения – полностью обоснованными [24].
[Krause and Shuster сравнили противозудный эффект седативных и неседативных антигистаминов у больных с атопическим дерматитом и заключили, что противозудная эффективность лечения была связана, в основном, с седативным действием антигистаминов первого поколения [25]. Другими исследователями была выявлена эффективность использования антигистаминов, обладающих, напротив, слабым седативным эффектом. Имеются свидетельства как эффективности противозудного лечения больных атопическим дерматитом с помощью антигистаминов второго поколения [26], так и данные, согласно которым, в ходе проведенных исследований не было выявлено терапевтической активности этих препаратов [27]. Возможно, эффективность применения антигистаминов зависела от стадии заболевания. Анализ результатов исследований указывает на то, что различия эффекта антигистаминов могут быть объяснены наличием у пациента преимущественно TH2 — зависимой (ранней, более острой) или TH1 — зависимой (поздней, имеющей больше хроническое течение) фазой атопического дерматита. В связи с этим, заслуживает внимания предположение — наибольшей эффективности применения антигистаминов следует ожидать при их назначении в острой фазе заболевания, при которой патогенетическая роль гистамина более существенна, чем в хронической. Использование антигистаминов в течение короткого периода времени, после того как воспаление ликвидировано, помогает улучшить процесс выздоровления. [28]. ]
Таким образом, сегодня уже можно, с определенной долей уверенности, ответить на поставленные вопросы, так как, несмотря на противоречивые результаты немногочисленных исследований, история применения антигистаминов при атопическом дерматите достаточно продолжительна и современные рекомендации основаны, главным образом, на индивидуальном опыте врачей и пациентов, который никоим образом нельзя игнорировать. Они сводятся, в целом, к следующим общим положениям:
- антигистаминные препараты должны применяться при атопическом дерматите как средство борьбы с зудом
- антигистаминные препараты, имеющие седативное действие, помогают сделать сон более комфортным
- антигистамины можно применять как постоянно в течение дня, так и назначать только перед сном, что зависит от индивидуального течения болезни у каждого пациента
- как седативные, так и неседативные препараты (“1-е и 2-е поколение”) должны рассматриваться в качестве средств терапии атопического дерматита у детей
В настоящее время наиболее обсуждаемым вопросом является: есть ли смысл больным атопическим дерматитом использовать антигистаминные препараты 1 поколения, обладающие седативным действием? На практике, из-за того, что зуд у большинства пациентов усиливается в ночное время, эти препараты часто назначают в вечернее время, на ночь. Вместе с тем, было установлено, что даже однократный прием седативных антигистаминов вечером, влияет на работоспособность, скорость реакции, способность к обучению в течение последующего дня, что является недопустимым для большинства школьников. Вторым недостатком препаратов этой группы является постепенное снижение терапевтической активности (свойство, называемое тахифилаксией), которое развивается довольно быстро [29]. В-третьих, эти медикаменты могут вызывать слабость, усталость, сухость во рту, несколько реже – мышечную дистонию, задержку мочеиспускания, запор. Иногда, чаще у детей раннего возраста, наблюдается парадоксальный стимулирующий побочный эффект применения антигистаминов 1 поколения: бессонница, гиперрефлексия, повышенная возбудимость, головная боль, тремор. Вместе с тем, тяжелые побочные реакции на эти антигистамины крайне редки, а их противозудная активность очевидна, в связи с чем, антигистаминные препараты 1-го поколения могут с успехом применяться для купирования зуда у детей с атопическим дерматитом. Что касается тахифилаксии, то ее существование предполагается лишь на основании опыта применения антигистаминов 1-го поколения и не доказано специальными исследованиями.
Особое место в ряду антигистаминных препаратов занимает представитель оригинального класса Н1-антагонистов – хинуклидиновых производных — хифенадин (фенкарол), который был специально разработан с целью исключения седативного эффекта. В отличие от других антигистаминов 1-го поколения фенкарол обладает высоким сродством к H1- рецепторам, не оказывает побочного воздействия на сердечно-сосудистую систему и желудочно-кишечный тракт. Важным преимуществом этого препарата является практически отсутствие седативного эффекта и других побочных влияний на центральную нервную систему и вегетативные функции, что позволяет применять фенкарол наряду с антигистаминными препаратами 2-го поколения в лечении не только ночного, но и дневного зуда. Противоаллергические свойства фенкарола шире, чем у антигистаминных препаратов 1-го поколения. Это связано с тем, что, помимо блокады H1-рецепторов, фенкарол активирует фермент диаминоксидазу (гистаминазу), инактивирующую гистамин и, соответственно, снижающую уровень гистамина в тканях. Это уникальное свойство обеспечивает дополнительную антиаллергическую активность препарата. Имеются указания на то, что при лечении атопического дерматита, применение фенкарола было эффективнее димедрола, пипольфена и супрастина [30]. Фенкарол в зависимости от возраста назначают в следующих дозах: в возрасте от 2 до 3 лет – 5 мг 2-3 раза в день, в возрасте 3-7 лет – по 10 мг 2 раза в день, в возрасте 7-12 лет – по 10-15 мг 2-3 раза в день, старше 12 лет – по 25 мг 2-3 раза в день. Продолжительность курса лечения составляет 10-20 дней. При необходимости курс лечения повторяют..
При назначении препаратов 1-го поколения наиболее частой ошибкой врача является недоучет возраста, с какого разрешено применять данный медикамент. При этом следует ориентироваться на следующие данные (таблица 8).
| диметинден (Фенистил) | с 1 мес. |
| дифенгидрамин (Димедрол) | * |
| кетотифен (Задитен) | с 6 мес. |
| мебгидролин (Диазолин) | с 2 лет |
| клемастин (Тавегил) | с 1 года |
| прометазин (Пипольфен) | с 2 мес. |
| хифенадин (Фенкарол) | с 2 лет |
| хлоропирамин (Супрастин) | с 1 мес. |
* минимальный разрешенный возраст не указан
1. Особенностью использования антигистаминных препаратов 1 поколения является необходимость учета возможной тахифилаксии, в связи с чем, при необходимости длительного применения эти антигистамины рекомендуется чередовать каждые 10 – 14 дней. Однако, этот вопрос окончательно не решен и требует дополнительных доказательных исследований. В частности, не определены ни маркеры, ни конкретные сроки развития тахифилаксии к определенным антигистаминам. Например, имеются указания на эффективное использование фенкарола у пациентов с атопическим дерматитом в течение 30 дней ?31?.
Для клинической практики важным является наличие лекарственных форм тавегила, димедрола, пипольфена, супрастина для парентерального применения, которые можно использовать для облегчения зуда у больных с острым, тяжелым течением атопического дерматита [32].
Согласительный документ ассоциации
детских аллергологов и иммунологов России: Атопический дерматит у детей
Читайте также:


